Анализ на внутриутробные инфекции краснуха
Определение антител классов М, G (IgM, IgG) к вирусу краснухи (Rubeola virus) в крови рекомендовано всем женщинам, планирующим беременность.
Подробнее…
Некоторые частные лаборатории за дополнительную плату предоставляют результаты исследований в срочном режиме: уже через несколько часов после взятия биоматериала на анализ.
Подробнее…
Многие коммерческие лаборатории время от времени предлагают клиентам различные акции, скидки и программы лояльности.
Подробнее…
Определение антител классов М, G (IgM, IgG) к вирусу краснухи (Rubeola virus) в крови может быть выполнено как государственными, так и коммерческими диагностическими лабораториями.
Подробнее…
Перед посещением лаборатории или медицинского центра имеет смысл ознакомиться с их графиком работы и предлагаемыми услугами.
Адреса и услуги…
Медицинский работник может оказать услуги по взятию крови из пальца или периферической вены на дому — это удобно и никак не скажется на сроке получения результата исследования.
Узнать больше…
Краснуха — одно из самых опасных заболеваний для беременных женщин. В других случаях болезнь обычно протекает относительно легко. Однако для беременных риск очень велик, особенно при заражении в первом триместре — крайне высока вероятность серьезных патологий плода и даже его гибели. Кроме того, для краснухи характерны разнообразные и тяжелые осложнения. Поэтому к диагностике краснухи и проведению вакцинации нужно отнестись со всей возможной ответственностью.
Краснуха: что это за болезнь и в чем особенности ее диагностики
Краснуха — вирусное инфекционное заболевание, которое вызывается вирусом Rubella. Он передается воздушно-капельным путем, а также через плаценту от матери к плоду. Чаще всего краснухой болеют маленькие дети в возрасте 4–7 лет. При попадании в организм вирус поражает клетки крови — эритроциты, он также оказывает влияние и на нервные волокна.
На заметку
Замечено, что эпидемии краснухи случаются регулярно, примерно каждые 7 лет, причем пик заболеваемости приходится на конец весны–начало лета. После повсеместного внедрения вакцинации количество случаев краснухи резко снизилось, однако она до сих пор остается распространенной болезнью.
Симптомы краснухи очень похожи на признаки ОРВИ — слабость, покраснение и отек гортани, насморк, конъюнктивит, высокая температура (около 38 °C), увеличение лимфатических узлов. Однако через несколько дней на теле больного появляется нехарактернаядля респираторных заболеваний сыпь — небольшие красные пятнышки, результат разрушения мелких капилляров.
Обычно прогноз благоприятный, хотя в редких случаях развиваются такие осложнения, как артрит, энцефалит и нарушения свертываемости крови.
Но наиболее опасна краснуха для беременных женщин. Особенность заболевания в том, что она оказывает очень серьезное влияние на плод, и чем меньше срок, на котором будущая мама переболела краснухой, тем выше риск патологий у плода. При инфицированиина сроке 3–4 недель патологии выявляются у 60–80% новорожденных. Среди последствий врожденной краснухи — пороки сердца, катаракта, недоразвитость глазных яблок, микроцефалия, глухота и умственная отсталость. Риск гибели плода и новорожденногоребенка в таких случаях очень велик. Чем раньше произошло заражение, тем более тяжелыми будут последствия. Впрочем, иногда они проявляются не сразу — ребенок рождается здоровым, но со временем патологии начинают проявляться.
Риск так велик, что при инфицировании краснухой на самых первых неделях беременности может быть рекомендовано ее искусственное прерывание. Если же будущая мама заразилась во втором или третьем триместре, необходимо УЗИ-исследование плода для контроляза развитием патологий.
Проблема диагностики краснухи состоит в том, что ее нетрудно принять за ОРЗ, энтеровирусную инфекцию, корь или аллергическую реакцию. Кроме того, в некоторых случаях у беременных краснуха протекает почти бессимптомно. Для постановки диагноза необходим анализ на краснуху. Причем желательно пройти несколько исследований.
Когда сдают анализ на краснуху
Анализ на краснуху необходимо сделать при планировании беременности. Если анализ не выявит наличие антител (то есть иммунитета к краснухе), потребуется сделать прививку. И если беременность наступит спустя 2–3 месяца после вакцинации, никаких проблем не будет.
Анализ на краснуху также следует сдать при возникновении симптомов этого заболевания. Как уже было сказано, краснуха очень похожа на многие другие заболевания, и для выбора действенной терапии необходимо точно установить возбудителя болезни.
Его также назначают при увеличении лимфоузлов — иногда этот симптом является единственным проявлением краснухи.
Кроме того, рекомендуется сдать анализ на краснуху, если недавно вы контактировали с носителем инфекции.
Как подготовиться к исследованию
Биоматериалом для проведения анализа на краснуху является кровь. Ее сдают утром натощак (перед сдачей анализа можно пить воду). Как минимум за сутки до исследования следует отказаться от алкоголя, жирной пищи, сауны и других процедур, повышающих температуру тела, а также физических нагрузок. Анализ на краснуху желательно делать через 2 недели после окончания курса медикаментозной терапии — некоторые препараты могут повлиять на результат. Если же это невозможно, следует заранее предупредить врача, что вы принимаете лекарства, не забыв указать их дозировку.
Процедура забора биоматериала и методы исследования
Чаще всего для анализа на краснуху берут кровь из вены, хотя в некоторых случаях — при подозрении на внутриутробное инфицирование — берут кровь из пуповины или исследуют околоплодные воды. На сегодняшний день при диагностике краснухи используются три лабораторных методики:
Серологический метод
Серологический анализ на краснуху позволяет выявить антитела к этому заболеванию в крови у пациента. Однако он не дает информации о типе антител, а это очень важно для определения стадии болезни, так как на разных этапах соотношение антител групп А и G меняется. Серологический метод при диагностике краснухи применяется все реже из-за не особенно высокой точности — всего около 75%. Результаты можно получить через 1–3 дня.
ИФА
Иммуноферментный анализ (ИФА) считается более точным и чувствительным методом диагностики. Этот способ не просто показывает факт наличия антител, но и позволяет определить их тип и таким образом выяснить, как давно произошло заражение, а также определить этап болезни. Результаты исследования выдают на руки через 1–2 дня.
ПЦР
ПЦР (полимеразная цепная реакция) — один из самых современных и высокочувствительных методов. При помощи ПЦР можно выявить вирус даже на самой ранней стадии заражения, еще до возникновения первых симптомов. При проведении анализа по методу ПЦР фрагмент РНК многократно копируется и затем идентифицируется. Обычно ПЦР назначают для уточнения результата, полученного методом ИФА. Результаты будут готовы на следующий день.
Как прочитать результаты
Результаты анализа на краснуху интерпретирует врач, который учитывает не только результат как таковой, но и множество дополнительных факторов. Мы приводим принципы расшифровки анализов на краснуху только для общей информации, но никак не для самостоятельной постановки диагноза.
Серологический метод
Единицей измерения результата служит индекс авидности IgG антител. < 0,4 — означает возможность заражения краснухой в течение последних 3–4 мес.> 0,6 — позволяет исключить заражение в течение последних 3–4 мес. 0,4–0,6 — сомнительный результат, при котором рекомендовано пройти исследование еще раз через 2 недели.
ИФА
При диагностике краснухи методом ИФА учитывается наличие антител разных типов. Если в бланке указано IgM-, IgG-, значит, заражения и антител нет, и пациенту требуется вакцинация от краснухи. IgM-, IgG+ указывает на ранее перенесенную инфекцию и наличие иммунитета к этому заболеванию. Результат IgM+, IgG- говорит о наличии краснухи, причем болезнь находится на раннем этапе. IgM+, IgG+ — это острая краснуха.
ПЦР
Результат, обозначенный как «не обнаружено» или «отрицательно», означает, что РНК вируса не обнаружено. То есть пациент либо здоров, либо с момента заражения прошло слишком мало времени — хотя высокая чувствительность метода позволяет выявлять заболевание даже на ранней стадии. «Положительно» или «обнаружено» говорит о наличии РНК вируса, то есть о том, что человек инфицирован.
Сколько стоит исследование
Стоимость анализов в коммерческих лабораториях зависит от двух основных факторов — уровня клиники и скорости выдачи результатов. Разумеется, что цена в комфортных лабораториях, расположенных в самом центре столицы, всегда несколько выше, чем в маленьких лабораториях на окраинах. Впрочем, в сетевых лабораториях этой разницы может и не быть.
Результаты обычно выдают на руки через 1–3 рабочих дня. Но если вам необходимо получить их в день обращения, будьте готовы доплатить за скорость обработки. Такую услугу предоставляют не все лаборатории.
ИФА на краснуху в коммерческих диагностических лабораториях Москвы стоит примерно 550–750 рублей.
ПЦР стоит около 700–900 рублей.
Серологический анализ обойдется в 1200–1500 рублей.
Стоимость забора материала составляет 200–300 рублей.
Где сдать биоматериал на анализ на краснуху
Анализы на краснуху делают как в государственных, так и в коммерческих диагностических лабораториях. Многие предпочитают второй вариант — занятым горожанам проще заплатить невысокую цену, но сдать анализ в удобно расположенном отделении лаборатории, в комфортное для них время, избежав очередей и прочих «прелестей» бесплатной медицины.
В столице работают сотни лабораторий, но как выбрать надежную?
Доверия заслуживают крупные сетевые лаборатории, у которых есть средства на покупку дорогостоящего современного оборудования. В наши дни проведение анализов — высокотехнологичный процесс, и от качества техники и материалов зависит многое. Не менее важен и контроль качества. Многие анализы, в частности ПЦР, требуют неукоснительного соблюдения технологии забора и исследования биоматериала, малейшая ошибка может сказаться на результатах. Поэтому, выбирая лабораторию, поинтересуйтесь, как там контролируют качество работы.
Сочетание разных диагностических методов позволяет определить наличие инфекции и иммунитета к ней практически со стопроцентной достоверностью. Помните о том, что краснуха лечится, а вакцинация против этой болезни переносится легко. А вот само заболевание во взрослом возрасте может иметь довольно тяжелое течение и последствия. Краснуха — типичный пример болезни, предупредить которую намного легче и дешевле, чем лечить.
Источник
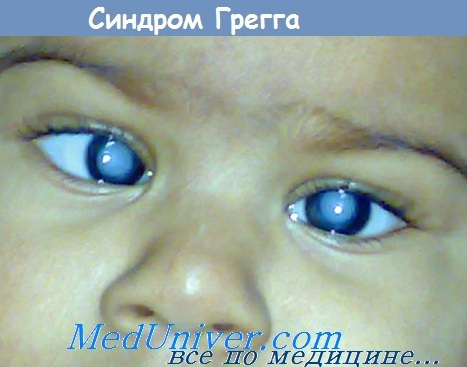
Пренатальные инфекции. Внутриутробная краснухаРешающим фактором в развитии любого инфекционного заболевания зародыша человека является, как известно, период, во время которого наступило внутриутробное заражение. В фетальном периоде развиваются инфекционные болезни, близкие к заболеваниям новорожденных. Однако инфекционные фетопатии обладают рядом характерных особенностей. К ним относятся: иммуноморфологические изменения, тканевые дисплазии, задержка созревания тканей и мезенхимозы. Однако эти изменения не являются специфичными только для инфекционных фетопатии, так как могут быть обусловлены другими экзо- и эндогенными агентами, однако эти признаки наряду с такими типичными, как местные воспалительные процессы и васкулиты, характеризуют инфекционные болезни плода. Несмотря на решающее значение временного фактора в развитии той или иной формы киматопатий, необходимо учитывать многие другие факторы, которые могут оказать влияние на тяжесть поражения, локализацию процесса и скорость их реализации в виде болезни, развивающейся иногда после рождения ребенка. К этим факторам относятся: степень вирулентности возбудителя, массивность инфицирования и тропизм возбудителя к органам и тканям, пути проникновения возбудителя (гематогенный, с развитием плацентита и без него, восходящий с инфицированием плодных оболочек и околоплодных вод и с последующим контактным переходом процесса на плод, с заглатыванием или аспирацией вод плодом), способность организма матери с помощью иммунологических реакций предотвратить заболевание плода (зародыша) или обеспечить менее тяжелое течение заболевания и, наконец, способность самого плода к осуществлению иммунного ответа. Установлено, что возбудителями вирусных киматопатий являются вирусы краснухи, цитомегалии, ветряной оспы, простого герпеса и Коксаки В-вирус. Вопрос о возможности внутриутробного заражения вирусами сывороточного гепатита, очевидно, решается также положительно. В отношении вируса кори, эпидемического паротита, полиомиелита, натуральной оспы вопрос не решен ввиду редкости заболевания этими инфекциями беременных женщин. Роль респираторных вирусов в этиологии внутриутробных заболеваний пока не установлена. Доказана также возможность внутриутробного заражения микоплазмами человека, токсоплазмой Гонди, листерией, бледной трепонемой, микобактериями туберкулеза, грибами и другими микроорганизмами, чаще условно-патогенного типа. Внутриутробная краснухаВнутриутробная краснуха (рубеолярная эмбрио- и фетопатия синдром Грегга) характеризуется множественными пороками (эмбриопатия) и некротически-пролиферативнымп изменениями тканей плода (фетопатия) преимущественно эктодермального гистогенеза. По данным U. Krech (1972), во время эпидемии краснухи в 1964 г. врожденная краснуха наблюдалась в 3,5% (было обследовано 500 новорожденных). Заражение зародыша происходит во время инкубационного периода краснухи у матери, что совпадает с виремией. Возможно также заражение от матери, являющейся носительницей вируса. В культуре тканей и в пораженных органах вирус способен долгое время персистировать. Вирус располагается внутриклеточно, что защищает его от воздействия антител, поэтому высокий титр антител в крови матери не предохраняет плод от заражения. Патогенез зависит от тормозящего влияния вируса краснухи на митотпческую активность клеток зародыша в связи с включением его в обмен нуклеопротеидов. В результате возникают задержка размножения клеток зародыша с гипоплазией зачатка органов и нарушение его морфогенеза. В организм зародыша вирус проникает гематогенно через плаценту. По данным U. Krech (1972), при заражении в первые 8 нед поражается не только эмбрион, но и провизорные органы. Инфицирование в поздние сроки необязательно приводит к поражению плода, несмотря на поражение плаценты. По данным F. Corneillo, J. Castel (1977), виремия в первые 4 нед беременности дает врожденные пороки развития (ВПР) в 90% случаев, от 4 до 8 нед— в 50%, после 8 и до 12 нед —в 15%. После 12 нед возможно развитие фетопапатии.
— Также рекомендуем «Рубеолярная эмбриопатия. Признаки поражения краснухой эмбриона и плода» Оглавление темы «Пренатальная патология плода и новорожденного»: |
Источник
Вопросы и ответы по: внутриутробная краснуха
2014-12-10 10:05:32
Спрашивает ольга:
Здравствуйте! Ольга,26. Малышу 1 год. Как определить был ли заражен внутреутробно краснухой? Ребенок инвалид. Дцп,сейчас в китае на лечении,отстаёт в развити,гипотонус мышц,только сейчас стал пытаться разглядывать предметы,держать вертикально голову,гипоплозия мозолистого тела,головчатая гипоспадия,колобома радужки.У нас семейная драмма,муж уходит из семьи потому что считает что я во всём виновата. Дело в краснухе. В 12 недель сдала анализ крови, написали что g= 3,5 и почеркнули крастным,все другие анализы в норме узи тоже. У гинеколога на приёме он махнула рукой мол вам как и всем ставили наверно прививку всё норм тогда. В 26 недель перестал расти живот,я начала копаться суетится, на узи показали гипотрофию 2-й степери и гипоксию, стала все переберать — позвонила маме она сказала что я не болела краснухой и прививку мне не ставили — я посмотрела. Когда родила — пошла ещё раз здала кровь — результат 124 — подписали (выходит за пределы представленных норм) но сказали всё хорошо. Теперь все родственники меня обвиняют что мол я переболела во время беременности и изуродовала ребенка! Помогите пожалуйста, можно малышу сдать кровь на определение какого нибудь элемента или как то установить был ли он заражён внутриутробно краснухой????Или мне может что то сдать надо??
11 января 2015 года
Отвечает Марков Артём Игоревич:
Здравствуйте, Ольга!
Ребенка необходимо обследовать методом ИФА на антитела (IgG и IgM) к краснухе. По результатам данного анализа можно будет сделать выводы о роли вируса краснухи в том, что произошло. В любом случае, беременная женщина не может быть виновата во внутриутробном заражении ребенка краснухой, корью, вирусами герпеса и пр. Во всем этом основную роль играет иммунитет, который неподвластен самой женщине, мужу и его родственникам.
Д-р Артем Марков
2015-05-14 10:08:55
Спрашивает Галина:
Здравствуйте, на 20-21 нед берем УЗИ показало единичные хлопья в околоплодных водах, врач сказал что возможна внутриутробная инфекция, за весь срок беременности ничем нем болела, единственное была молочница ставила свечи( за 5 дней до УЗИ окончила курс в 6 свечей) и десна набухали и прорезовались зубы мудрости. Бак посев мочи сдала( после УЗИ)- роста аэроб и анаэроб нет. Врач направил на анализы TORCH инфекции, указал три- краснуху, токсоплазмоз, цитомегаловирус острые и хронические. Анализ показал положительный G краснухи и положительный G цитомегаловирус, все остальное отрицат. Краснухи , я так понимаю G положит, скорее всего прививка в детстве, а цитомегаловирус IgG- даже не знаю когда могло быть, но во время беременности ничего не беспокоило.У меня есть ребенок( девочка) 1 год, кесарево, здоровая. Подскажите тактику в таком случае.Большое спасибо!
18 мая 2015 года
Отвечает Ситенок Алена Ивановна:
Здравствуйте! Тактика — повторное УЗИ плода через 3-4 недели.
2014-08-12 04:48:22
Спрашивает Елена:
Добрый день, у меня беременность 3 месяца и по результатам анализа на внутриутробные инфекции обнаружили краснуху. Хотя я в детстве ей не болела. На сколько это опасно для будущего малыша и вообще что это такое?
19 августа 2014 года
Отвечает Босяк Юлия Васильевна:
Каким методом Вы сдавали анализ – методом ИФА? Если да, то какие иммуноглобулины были выявлены – IgG или IgМ? При желании напишите, пожалуйста, подробнее.
2014-05-05 09:46:18
Спрашивает Ирина:
Здравствуйте! Мне 26 лет,беременность вторая — 20 недель. Первый ребенок здоров, беременность проходила без всяких отклонений. На 9-10 недели сдавала анализы на Torch инфекции:
IgG к токсоплазме, ЦМВ, ВПГ, краснухе — положительные.
Проходила узи на 12 неделе — без патологий.
В 12 недель и 3 дня сдавала анализы на ХОБ:
св.в-ХГЧ 4,5-5,2 МоМ — повыш.
РРАР-А 1,7-2,68 МоМ — повыш.
Повторно сдавала анализы на ХОБ в 16 недель:
св.в-ХГЧ 6,72 МоМ — повыш.
АФП 1,22 МоМ — норма.
св.эстриол 0,8 МоМ — норма.
В 19 недель прошла узи и консультацию генетика. По результатам узи определяется гиперэхогенный кишечник и структура плаценты-расширены МВП. Рекомендовано исключить внутриутробное инфицирование.
Генетиком было назначено лечение:
1) энгистол по 1 таб. 3 раза в день — 2 недели,затем по 1 таб. 2 раза в день — 2 недели,затем по 1 таб. 1 раз в день — 2 нед.
2) чесночные ингаляции — 7-10 дн.
3) поливитамины — я их начала принимать еще до наступления беременности.
4) свечи вибуркол.
Подскажите пожалуйста, на сколько это опасно для ребенка и чем все это грозит? Правильное ли лечение? И что значит — гиперэхогенный кишечник?
Спасибо!
07 мая 2014 года
Отвечает Корчинская Иванна Ивановна:
В первую очередь в обязательном порядке необходимо пройти УЗД сердца плода. Почему Вам не провели амниоцентез? Гиперэхогенный кишечник и повышенные МОМ теоретически могут свидетельствовать о пороках развития плода.
2014-04-30 18:18:39
Спрашивает Ирина:
Здравствуйте! Проконсультируйте пожалуйста. В 12 недель и 3 дня беременности я сдала анализ крови свобод.в-ХГЧ 4,5-5,2 МоМ — повыш;
РАРР А 1,7-2,68 МоМ — повыш;
В 16 недель: свобод.в-ХГЧ 6,72 МоМ — повыш;
АФП 1,22 МоМ — норма;
своб. эстриол 0,8 МоМ — норма.
TORCH инфекции lqG к токсоплазме,ЦМВ,ВПГ, краснухе — положительные.
По узи в 19 недель было выявлено гиперэхогенный кишечник и структура плаценты- расширены МВП. Патологий плода не выявлено.
Рекомендовано исключить внутриутробное инфицирование.
Чем все это грозит для ребенка и что необходимо делать?
05 мая 2014 года
Отвечает Дикая Надежда Ивановна:
Вы стоите на учёте по беременности, почему таких вопросов не задаёте своему врачу?….. Я ведь не всё знаю о Вас…
Вы носитель ТОРЧ инфекции, но хр.токсоплазмоз для беременности — не опасен. Наличие антител к краснухе, говорит о том, что краснуху Вы перенесли и болеть ней не будете. Наличие цитомегаловируса и герпеса настораживает, потому, что эта инфекция протекает хронически и волнообразно, т.е. периоды обострения и ремиссии. Эти вирусы могут вызвать внутриутробное инфицирование плода, что может привести к преждевременным родам, гибели плода, наличием врожденной пневмонии,… Этих две инфекции нужно контролировать в течении беременности, принимать некоторые противовирусные препараты. Но, по этому поводу поговорите со своим врачом, не забывайте: Вы беременны, Вас нужно видеть, наблюдать…. не забывайте — Вы вынашиваете ребёнка, уже всё свершилось, малыш растёт, поэтому — истерик не закатывать, а выполнять рекомендации врача.
2013-02-13 10:36:36
Спрашивает Таня:
Здравствуйте. Объясните мне, пожалуйста, когда я была беременна на 6,7 неделе, у меня результаты были только такие:токсоплазма М 0,71,а джи не делала. когда родился ребёнок мы попали в больницу, сдали анализы уже у него и обнаружили, что краснуха, герпес и токсоплазмоз только в логарифме джи. Это значит, что он зарозился внутриутробно, или у него мои клетки на иммунитет, и никакой инфекции нет. Логарифм М у него отрицательный на все эти инфекции. Нам прописали свечи Виферон 150ед, правильно ли это?
19 февраля 2013 года
Отвечает Пурпура Роксолана Йосиповна:
Ig G свидетельствуют о контакте с инфекцией в прошлом и лечению не подлежат согласно указу МОЗ № 906. У Вас при беременности были объективные признаки внутриутробного заражения – включения в плаценте, много- или маловодие? Если все результаты УЗИ были в порядке, то о внутриутробном заражении речь не идет. Я бы лично свечи не назначала.
2010-12-08 12:24:17
Спрашивает Елена:
Здраствуйте 9 месяцев назад у моей дочери случилась внутриутробная гипоксия плода. Она прошла обследование : АнтителаlgG к фосфолипидам 1,6 Антитела lgG к toxoplasma gondil 0,13 МЕ/мл Антитела lgG к цитомемегаловирусу CMV 5,4 Антитела к вирусу краснухи 216 Антитела lgG к HSV 1/2 28,9 Расшифруйте пожалуйста что означают эти анализы.
13 декабря 2010 года
Отвечает Сергиенко Алёна Николаевна:
Добрый день, у вас все показатели в пределах нормы.
2010-10-13 15:15:35
Спрашивает Елена:
здравствуйте!
Сегодня была на УЗИ, беременность 17 недель и 6 дней.
Обнаружили: Киста правого сосудистого сплетения 0,7 см
Все остальное в порядке, все органы без паталогий, личико сказала в порядке, сердце в порядке, никаких больше претензий не имеет.
Тройной скрининг на 16 неделе — все результаты в норме, Торч (сдавала пару дней назад) — IgM — все отрицательно, IgG — положительно Краснуха, ЦМВ, Герпес, отрицательно — токсоплазма. Все общие анализы — хорошие.
Начитавшись интернета, я выяснила, «кисты сосудистых сплетений — это небольшие пузырьки с жидкостью, которые обычно не проявляются в виде каких-либо симптомов. На определенной стадии внутриутробного развития в сосудистых сплетениях в норме образуются кисты, которые затем исчезают. Кисты могут быть также следствием перенесенного кровоизлияния в сосудистое сплетение, могут возникать после рождения, но в любом случае обычно они не требуют дополнительного контроля и наблюдения и со временем пропадают.» И что я, те несчастливые 2% беременных, которым ставят этот диагноз, но впрочем у 90% из этих 2-х они рассасываются до 30 недели.
Пытаюсь сохранять спокойствие, но всё-равно волнуюсь.
Следующее УЗИ врач назначила на 25-26 неделю. До этого времени сказала принимать Proteflazidum 30 ml по схеме.
Что вы посоветуете? На что именно он влияет? Не поздно ли назначили повторное УЗИ?
И главное: если все анализы в норме, и УЗИ в норме (кроме этой кисты) можно ли рассуждать о возможной паталогии у ребенка только на основании этого диагноза?
Помогите разобраться, я очень волнуюсь.
Спасибо.
31 октября 2010 года
Отвечает Петрик Наталия Дмитриевна:
Протефлазид никакого влияния на состояние кист сосудистого сплетения не окажет. Контрольное УЗИ все-таки необходимо пройти в 22-23 недели, такое УЗИ считается скрининговым, тем более, Вам не нужно будет так долго волноваться. Односторонняя единичная киста сосудистого сплетения вообще не рассматривается как патология, а как особенность формирования головного мозга плода. Поэтому, на основании всех представленных Вами данных, никакой речи о патологии у Вашего ребенка быть не может. Вы абсолютно правильно во всем разобрались.
2010-02-23 22:09:03
Спрашивает Нина:
Здравствуйте. У меня умер ребенок в возрасте 5 месяцев. Была внутриутробная инфекция о которой мой участковый врач по не понятным причинам промолчал. Когда начали делать анализы оказалось что во время беременности я переболела ЦМВ и краснухой хотя высыпаний по теле никаких не было. У ребенка был врожденный цирроз печени. Потом кровоизлияние в мозг и гидроцефалия. У меня вопрос есть вероятность того что у меня может родиться с такой болезнью другой ребенок. Какие нужно сдать анализы . Через сколько можно планировать беременность. Какое лечение нужно проходить.
19 августа 2010 года
Отвечает Усова Светлана Вячеславовна:
Нина, отвечаю повторно. Вы должны обратиться к генетику, сдать ПЦР ко всем ВУИ в том числе и к краснухе. По поводу планирования беременности после лечения у гинеколога.
Популярные статьи на тему: внутриутробная краснуха
Новости на тему: внутриутробная краснуха
Источник