Артрит прививка от краснухи
Поствакцинальными называются изменения, происходящие в организме после проведения профилактической вакцинации и являющиеся физиологическими реакциями. Они не оставляют последствий для здоровья и характеризуются непродолжительностью (от нескольких часов до недель).
 Поствакцинальные реакции могут быть:
Поствакцинальные реакции могут быть:
- местные – затрагивают только место введения препарата (например, покраснение, болезненность и отек);
- общие – влияют на весь организм (например, повышение температуры тела).
Одной из общих поствакцинальных реакций может быть артрит.
Все поствакцинальные реакции могут быть:
- слабыми;
- средними;
- сильными.
О силе местных реакций судят по степени выраженности изменений в месте инъекции. Общие поствакцинальные реакции в основном оцениваются по степени повышения температуры тела.
В настоящее время средние и сильные реакции на введение вакцин отмечаются редко. Это связано с высоким качеством современных вакцин. Если у ребенка отмечалась сильная поствакцинальная реакция на введение какого-либо препарата, то повторное введение того же средства противопоказано.
По клиническим проявлениям поствакцинальный артрит похож на реактивный, а по своей морфологической характеристике он является иммунным синовитом.
Причины заболевания
Поствакцинальный артрит могут вызывать любые вакцины:
- против краснухи;
- против кори;
- БЦЖ;
- АКДС;
- против ветряной оспы;
- против вирусных гепатитов (В и А);
- против эпидемического паротита;
- другие.
Особенности течения поствакцинальных артритов зависят от типа используемых вакцин.
 В большинстве случаев поствакцинальный артрит у детей возникает после введения вакцины краснухи, реже – свинки, ветряной оспы или коклюша. У взрослых это осложнение чаще появляется после вакцинации от туберкулеза (вакцина БЦЖ).
В большинстве случаев поствакцинальный артрит у детей возникает после введения вакцины краснухи, реже – свинки, ветряной оспы или коклюша. У взрослых это осложнение чаще появляется после вакцинации от туберкулеза (вакцина БЦЖ).
Если пациент недавно перенес реактивный артрит или болезнь Рейтера вызванные шигеллой или сальмонеллой, и вводится вакцина против этих возбудителей, то существует риск рецидива воспаления.
Механизм возникновения поствакцинальных реакций связан с тем, что введение любой вакцины вызывает физиологичные изменения в организме: активизация клеток иммунной системы, образование защитных антител и другие реакции. Иногда эти процессы могут сопровождаться клиническими симптомами.
Причины возникновения поствакцинального артрита связывают с индивидуальными особенностями организма, патологией иммунной системы. Доказан повышенный риск возникновения этого состояния у людей, имеющих антиген HLA-B27.
Симптомы поствакцинального артрита у детей
Типичные проявления поствакцинального артрита следующие:
- начало заболевания – спустя 1-4 недели после введения вакцины;
- обычно поражается один или несколько суставов (моно- или олигоартрит, соответственно), реже возникает полиартрит;
- проявления заболевания могут быть различной степени выраженности, возможна «летучесть» поражения (сегодня воспален один сустав, завтра – другой);
- симметричность процесса обычно не характерна, но возможно симметричное поражение мелких суставов кистей как при ревматоидном артрите;
- как правило, выраженные боли и резкая отечность не возникают.
 Возможно развитие артрита на фоне общей поствакцинальной реакции организма: повышение температуры тела, интоксикация (слабость, вялость, «ломота» в суставах и мышцах, головные боли, снижение аппетита, капризность и плаксивость у маленького ребенка). Но обычно такие проявления кратковременны (не более 1-2 дней) и исчезают еще до появления поствакцинального артрита.
Возможно развитие артрита на фоне общей поствакцинальной реакции организма: повышение температуры тела, интоксикация (слабость, вялость, «ломота» в суставах и мышцах, головные боли, снижение аппетита, капризность и плаксивость у маленького ребенка). Но обычно такие проявления кратковременны (не более 1-2 дней) и исчезают еще до появления поствакцинального артрита.
Редко воспаление суставов может сочетаться с симптомами васкулита или аллергической реакции (покраснение, зуд, отечность в месте введения вакцины). Иногда поствакцинальный артрит возникает вместе с патологическими признаками, схожими с проявлениями болезни Рейтера. Однако инфицирования хламидиями или другими микроорганизмами не наблюдается.
 Возможно возникновение артралгии без внешних изменений суставов.
Возможно возникновение артралгии без внешних изменений суставов.
Как правило, течение поствакцинального артрита доброкачественное. Проявления заболевания обычно проходят полностью, возможно даже спонтанно за 10-14 дней. Но при следующем плановом введении вакцины симптомы артрита могут вернуться с большей интенсивностью. Если поражение сустава не исчезает или даже усиливается, значит, скорее всего, это не поствакцинальный, а какой-либо другой артрит.
В редких случаях возможно тяжелое течение поствакцинального артрита с хронизацией процесса. Как правило, такой вариант возникает после введения вакцины против краснухи (моно- или в составе других препаратов). Этот артрит является уже не поствакцинальной реакцией, а побочным эффектом от введения вакцины.
Из-за того, что проявления патологии возникают отсрочено, через несколько недель после вакцинации, и быстро исчезают, многие родители не догадываются об их связи со сделанной прививкой.
Существуют особенности течения артрита, в зависимости от введенной вакцины и места введения. Так, у взрослых больных описаны характерные проявления артрита, после введения БЦЖ для лечения онкологической патологии мочевого пузыря. При этом у женщин при внутримышечном введении вакцины возможно возникновение симметричного артрита мелких суставов, напоминающего ревматоидный, который сопровождается утренней скованностью. А у мужчин при введении препарата в виде инстилляций в мочевой пузырь возможно возникновение асимметричного моноартрита с поражением суставов нижних конечностей и крестцово-подвздошных сочленений.
Диагностика
Специфических методов определения поствакцинального артрита не существует. Основные мероприятия направлены на исключение более тяжелых вариантов артрита – ревматоидного, ревматического, инфекционного и других. Для этого необходимо обратиться к врачу сразу после появления симптомов заболевания.
Основные мероприятия направлены на исключение более тяжелых вариантов артрита – ревматоидного, ревматического, инфекционного и других. Для этого необходимо обратиться к врачу сразу после появления симптомов заболевания.
Помогают в постановке диагноза сведения о проведенной профилактической вакцинации в течение последнего месяца. Поэтому родителям следует знать, какой препарат вводился ребенку и когда. Если побочные эффекты во время использования каких-либо медикаментов или аллергические реакции возникали ранее, необходимо сообщить специалисту их характер и то, какими лекарственными средствами эти симптомы купировались.
План обследования включает:
- Лабораторные исследования:
- Инструментальные исследования: рентгенография пораженных суставов для исключения деструктивных и других изменений. Могут также использоваться УЗИ сустава, КТ и МРТ, диагностическая пункция.
Лабораторные исследования включают в себя:
- общий и биохимический анализы крови для исключения воспалительных и инфекционных изменений;
- специальные исследования: определение ревматоидного фактора, антинуклеарных антител, циркулирующих иммунных комплексов, иммуноглобулинов различных классов, антигенов HLA.
Лечение поствакцинального артрита
В случае истинного поствакцинального артрита, симптомы заболевания проходят даже при отсутствии терапии. Однако для наблюдения и проведения диагностических ме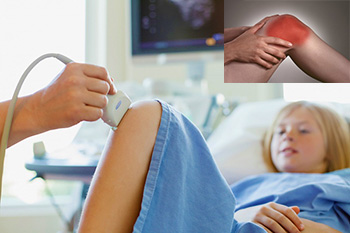 роприятий ребенок должен находиться в стационаре.
роприятий ребенок должен находиться в стационаре.
Применяются следующие методы лечения:
- Медикаментозные средства:
- нестероидные противовоспалительные препараты – для уменьшения проявлений воспаления, боли;
- симптоматические средства – обезболивающие, противоаллергические и другие препараты.
- Курс физиотерапевтических процедур – показан после стихания воспалительного процесса.
- Лечебная физкультура – проводится при остаточных проявлениях заболевания для восстановления полного объема движений в суставах.
Профилактика и прогноз
 Прогноз заболевания благоприятный. Через 10-14 дней симптомы полностью исчезают, не оставляя после себя никаких патологических изменений.
Прогноз заболевания благоприятный. Через 10-14 дней симптомы полностью исчезают, не оставляя после себя никаких патологических изменений.
Специфических мер профилактики поствакцинального артрита не существует. Однако после возникновения подобного побочного эффекта от введения препарата, многие родители начинают бояться проведения профилактической вакцинации. Совсем отказываться от прививок не стоит, ведь они направлены на защиту организма от серьезных инфекционных заболеваний. Но чтобы предотвратить возможные побочные эффекты в будущем, введение вакцин следует проводить по индивидуальному графику под контролем врача-иммунолога.
Современные препараты обладают низкой вероятностью развития побочных эффектов после введения. Перед введением вакцины квалифицированный специалист расскажет, на какие возможные реакции следует обращать внимание.
 Также необходимо придерживаться следующих правил:
Также необходимо придерживаться следующих правил:
- Не следует делать прививки сразу после перенесенных инфекционных и других заболеваний, аллергических реакций, отдыха в других климатических зонах, стрессовых ситуаций (например, первый поход в школу или детский сад). Все эти факторы увеличивают риск возникновения поствакцинального артрита.
- С особой настороженностью при проведении профилактической вакцинации следует относиться к детям, страдающим аллергическими реакциями, патологией иммунной системы, имеющим отягощенную наследственность (носители антигена HLA-B27).
- Необходимо наблюдать за ребенком после проведения прививки, избегать стресса и чрезмерных физических нагрузок.
- Детям, страдающим аллергическими реакциями, следует за несколько дней до и после вакцинации соблюдать гипоаллергенную диету. Маленьким детям в этот период не следует вводить новые блюда прикорма.
- Хотя бы несколько дней после прививания не следует посещать организованный коллектив (детский сад, школу), поликлиники, стационары и места скопления большого количества людей, чтобы предотвратить возможные инфекционные заболевания.
Источник
Краснуха
• Что собой представляет краснуха?
Это безобидная детская инфекционная болезнь, характеризующаяся умеренным (обычно до 38-38,5 °С) повышением температуры, увеличением шейных лимфатических узлов и сыпью Обычно краснуха переносится легче гриппа, не требует никакого специального лечения, а возможные осложнения ее относятся к разряду исключительно редких. Однако эта болезнь может быть опасна для беременных, особенно на ранних сроках, приводя к нарушениям развития плода. Ранее, во времена многодетных семей или когда практически все дети ходили в ясли и сады, краснуха была распространена в детских коллективах, и подавляющее большинство детей в той или иной форме переносило ее, приобретая при этом пожизненный иммунитет. С уменьшением количества детей в семьях и детских садах все больше девочек вырастают, не переболев краснухой и оставаясь восприимчивыми к вирусу этой болезни.
• Получается, прививка ребенку не нужна, а делают ее, чтобы ребенок не заразил какую-нибудь беременную женщину?
Совершенно верно – прививки малышам должны защитить беременных, которые могут заразиться от них краснухой. То есть здоровье и будущее прививаемых детей приносится в жертву интересам защиты других людей. Позволяя сделать девочке прививку, родители лишают ее возможности переболеть краснухой в детстве и приобрести пожизненный иммунитет, искусственно перенося эту болезнь именно в тот возраст, когда она более всего опасна. Сделанная в детском возрасте, прививка не защитит от краснухи во время беременности, поскольку уже через несколько лет и следа не останется от антител, выработку которых стимулировала прививки.
• Значит, прививку все равно придется повторять перед беременностью?
Так задумано, и так выходит на самом деле. Сегодня всем молодым женщинам рутинно рекомендуется проверять титр антител к краснухе вне зависимости от сделанных в детстве прививок, и он, как правило, недостаточен для защиты от инфекции даже по меркам вакцинаторов. В этом случае предлагают сделать прививку не ранее чем за три месяца до предполагаемого зачатия.
Согласно российскому прививочному календарю, первая вакцинация от краснухи делается в 12-15 месяцев жизни, вторая – в шесть лет, третья, для девочек, не получивших прививок ранее или получивших лишь одну, – в 13 лет. Такая же схема принята во многих странах мира.
Таким образом, сначала прививки делают в детстве – чтобы защитить чужого человека и лишить своего собственного ребенка возможности перенести эту болезнь и получить к ней пожизненный иммунитет. Потом требуется прививка перед беременностью – чтобы защититься самой. Через какое-то время выяснится, что женщина, желающая в очередной раз забеременеть, снова не имеет заветных «защитных антител», и ей снова надо прививаться от краснухи. Чем больше прививок, тем выше заработок для разработчиков, производителей и распространителей вакцин. Посадить, всех людей на пожизненную прививочную иглу – золотая мечта тех, кто зарабатывает на вакцинах. А в реализации ее охотно помогают государственные чиновники. Надо полагать, далеко не всегда безвозмездно.
• Врачи говорят, что прививка от краснухи совершенно безопасна.
Безопасных прививок не бывает. Многие врачи это хорошо знают и не соглашаются делать прививку себе. В одном исследовании, проведенном в крупном университетском медицинском центре в Южной Калифорнии, было обнаружено, что из 2 456 медработников 345 не имели антител к вирусу краснухи. Но на прививку согласились только 197 человек, при этом лишь один из 11 акушеров-гинекологов, входивших в число этих 345[91]. Думаю, вывод относительно доверия врачей к прививке очевиден.
Нередко привитые против краснухи заболевают артритом и страдают от болей в суставах, причем начаться они могут несколько недель спустя после прививки, а продолжаться от недель до многих лет и даже стать пожизненными, превращая «защищенного от краснухи» в инвалида. «Артрит хронический, вызванный вакциной против краснухи» – Официально признаваемое властями РФ осложнение прививки от краснухи[92]. По некоторым сообщениям в медицинской литературе, от болей в суставах страдают от 12 до 20 % женщин, привитых от краснухи. В других исследованиях приводятся даже большие цифры частоты артритов у привитых. Американский Департамент здравоохранения, образования и социального обеспечения (HEW) сообщил в начале 1970-х гг., что «у 26 % детей, получивших прививку против краснухи в рамках национальной программы… развились артралгии и артриты… Многим потребовалась медицинская помощь, некоторые были госпитализированы для проверки на ревматизм и ревматоидный артрит»[93].
Следует также отметить публикации, связывающие прививку от краснухи с тяжелой инвалидизирующей болезнью, которая называется «синдром хронической усталости». Вакцина против краснухи входит в состав вакцины MMR, связь которой с аутизмом у детей сегодня активно обсуждается. В 1972 г. были описаны 36 случаев болезни спинного мозга – миелорадикулоневрита, причем у детей, привитых пятью разными вакцинами от краснухи[94]. Продолжают поступать сообщения о развитии синдрома Гийена-Барре и синдрома запястного канала, различного рода нейропатий и миелитов после прививки[95].
• Про прививку детям, и особенно девочкам, понятно. Неясно, делать ли прививку перед беременностью тем женщинам, у которых нет иммунитета к краснухе.
Это должны решать они сами. Не стоит только забывать о возможных осложнениях и о том, что прививка совсем не гарантирует защиту. Кроме того, прививка делается живыми вирусами краснухи, которые могут сохраняться в организме неопределенно долгое время. Хотя и не доказано, что живые прививочные вирусы краснухи могут наносить ущерб плоду, вряд ли их наличие в организме на фоне беременности следует приветствовать. К слову, помимо краснухи существует еще не менее десятка инфекционных болезней (самые известные среди них цитомегалия, герпес, ветряная оспа, парвовирусная и различные энтеровирусные инфекции, токсоплазмоз и ВИЧ), которые могут вызвать выкидыши или аномалии развития плода и против которых не существует прививок. На долю краснухи, по данным некоторых авторов, приходится не более 15 % всех случаев врожденных аномалий развития плода[96]. Однако мысли об этих болезнях не мешают женщинам беременеть и спокойно вынашивать детей. Истерия вокруг краснухи раздувается искусственно, и понятно, кому это на руку.
Источник
Особенности развития вирусной краснухи, основные ее проявления и исходы, диагностика артритов при краснухе.
При заболевании краснухой поражение суставов встречается в половине всех случаев как у взрослых, так и у детей. Это связано с особым избирательным воздействием (артротропностью) вируса краснухи к тканям суставов. По мнению многих врачей, вирус краснухи играет определенную роль в развитии таких заболеваний, как ревматоидный полиартрит у взрослых и ювенильный ревматоидный артрит у детей.
При заболевании краснухой поражение суставов встречается в половине всех случаев как у взрослых, так и у детей, это связано с особым избирательным воздействием (артротропностью) вируса краснухи к тканям суставов. По мнению многих врачей, вирус краснухи играет определенную роль в развитии таких заболеваний, как ревматоидный полиартрит у взрослых и ювенильный ревматоидный артрит у детей.
Особенности развития и проявлений краснушного артрита
Наиболее часто краснушный артрит развивается у молодых женщин в острой фазе заболевания краснухой, когда начинает исчезать сыпь, или же через месяц после вакцинации. Крайне редко встречается развитие артрита до появление краснушной сыпи.
При этом процесс в основном локализуется в симметричных мелких суставах кисти и запястья и сопровождаются проявлениями синдрома запястного канала в виде сильной внезапно возникающей боли в первом-третьем пальцах, иррадиирующей до локтевого сустава, понижением кожной чувствительности в этой зоне, слабостью мышц кисти. Это связано с ущемлением срединного нерва вследствие отека и явлений теносиновита в параартикулярных тканях лучезапястного сустава, и может сопровождаться лимфоаденопатией (увеличением и болезненностью периферических лимфоузлов).В остром периоде боль в суставах может быть достаточно интенсивна и не соответствовать внешним небольшим проявлениям артрита, но иногда возможно появление в полости суставов серозного (негнойного) выпота.
Реже в процесс вовлекаются суставы нижних конечностей (суставы стоп, голеностопные и коленные), а у детей чаще наблюдается поражение одного — трех крупных суставов. В среднем процесс длится не более месяца, заканчиваясь полным выздоровлением даже без проведения лечения и без остаточных явлений. Но иногда возможно более затяжное течение артрита, изредка возможен переход процесса в хроническое заболевание.
При первичном инфицировании вирусом краснухи, как правило, отмечается наличие лихорадки, общей слабости, головной боли и типичных кожных высыпаний. При более позднем появлении артрита может вновь возникать лихорадка и проявления общей интоксикации, но уже без сыпи.
В тех случаях, когда артрит возникает после проведенной вакцинации с использованием вакцин с живым ослабленным вирусом краснухи, он протекает в более легкой форме и чаще с локализацией процесса в коленном суставе. Более подвержены такому поствакцинальному артриту, возникающему через месяц после прививки, лица, ранее перенесшие краснушную инфекцию.
Исходы заболевания.
Заболевание обычно протекает без угрозы для жизни больного. Его длительность колеблется от нескольких суток до месяца. Такие осложнения, как тромбоцитопеническая пурпура у детей и менингоэнцефалиты у взрослых, встречаются крайне редко.
Диагностика артрита при вирусной краснухе
- В общем анализе крови может быть увеличение СОЭ и понижение количества лейкоцитов (лейкопения).
- При иммунологическом исследовании иногда может выявляться ревматоидный фактор и повышение иммуноглобулина М, также определяют наличие специфических антител в сыворотке крови
- При исследовании синовиальной жидкости из больного сустава может отмечаться повышение ее вязкости, увеличение количества лейкоцитов и наличие вируса краснухи.
- Вирус краснухи также можно обнаружить в отделяемом из носоглотки, в крови, моче.
- Рентгенологическое исследование не выявляет костных изменений.
- При УЗИ пораженных суставов могут выявляться параартикулярный отек тканей и небольшое увеличение объема внутрисуставной жидкости (выпот).
Лечение.
Специфического лечения не разработано, в основном проводят симптоматическую терапию, в качестве основного профилактического средства используют вакцинопрофилактику живыми ослабленными вирусными вакцинами.
Источник

