Болезнь краснуха у женщин
3 апреля 2019949,4 тыс.
Краснуха относится к так называемым «детским» заболеваниям, которыми болеют преимущественно маленькое население планеты. Переболев в детстве, человек приобретает пожизненную сопротивляемость к этому заболеванию.
А вот те, кто вырос без такого жизненного опыта и не был вовремя привит, рискуют подцепить краснуху уже взрослыми. И как с другими «детскими» болезнями, данная инфекция будет протекать намного тяжелее, чем у ребенка.
Именно сегодня мы поговорим про краснуху у взрослых, посмотрим подробные фото, а также симптомы и современные способы лечения этого недуга.
Причины возникновения
Вирусы краснухи являются тогавирусами. Они имеют сферическую форму и содержат в себе РНК и нейроминидазу. Во внешней среде они являются неустойчивыми и быстро погибают при высушивании, воздействии ультрафиолета или дезинфицирующих средств.
Инфицирование происходит только от больного человека воздушно-капельным путём. В прошлом краснуха проявлялась в форме эпидемических вспышек, но сейчас благодаря активной иммунизации встречается гораздо реже.
Максимальная заболеваемость регистрируется в осенний или весенний период, когда снижается иммунитет.
Инкубационный период краснухи
Инкубационный период длится от 16 до 20 дней. Уже в это время здоровый на вид человек может стать источником болезни. В инкубационный период вирус проникает и покрывает слизистые оболочки – то есть может попасть в окружающую среду.
Больной становится особо опасным для окружающих за неделю до появления высыпаний и заразным еще 5 – 7 дней после окончания высыпания. Самым опасным считается период, когда есть сыпь на теле.
Симптомы краснухи у взрослых
Если краснуха поражает организм ребенка, то заболевание протекает спокойно, и практически без ярких симптомов и интоксикации всего организма. Совсем другая картина симптомов наблюдается, если краснуха возникает у взрослых. Здесь ярко выраженные признаки и осложнения могут иметь место в гораздо большем количестве
К отличительной симптоматике заболевания у взрослых относят:
- появление сливающихся между собой высыпаний, образующих обширные участки и локализующихся на ягодицах и спине;
- стремительное повышение температуры, которую достаточно сложно сбить;
- увеличение паховых или подмышечных лимфоузлов на второй день после начала болезни;
- болевые ощущения в мышцах и суставах;
- симптомы ОРЗ: сильный насморк, боль и першение в горле, умеренный или сильный кашель;
- приступы головных болей, напоминающих мигрень, от которых непросто избавиться обезболивающими препаратами;
- светобоязнь и слезотечение;
- острый конъюнктивит с большим количеством гнойного отделяемого;
- боль в яичках у мужчин, требующая строгого постельного режима.
Иногда инкубационный период заболевания длится до 20-24 дней, что позволяет вирусам активно размножаться.
Краснуха у взрослых: фото
Как выглядит сыпь при краснухе у взрослых, предлагаем к просмотру подробные фото в начальной и последующих стадиях.
Осложнения
Наиболее опасным последствием является воспаление мозговых оболочек – энцефалит. Другое неприятное осложнение краснухи – болезнь суставов (артрит). Если у человека плохой иммунитет вирус краснухи способствует развитию отита (воспаление уха) и пневмонии (воспаление легких). Причиной этих осложнений является бактериальная инфекция, с которой организм не справляется.
Во время беременности
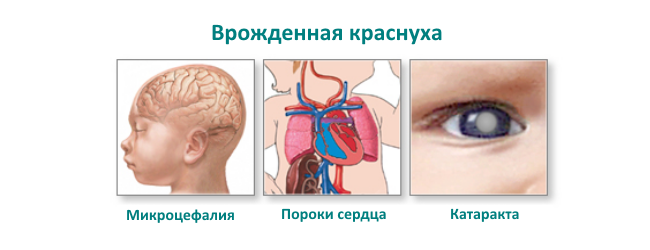
Особенно опасна краснуха для беременных. Опасность ее заключается в поражение плода. Заразив плод, находящийся в утробе матери, это вирусное заболевание может стать причиной развития у малыша целого ряда пороков.
Чаще всего поражению подвергаются органы слуха и зрения, а также сердце. Чуть реже поражаются кости, внутренние органы и головной мозг. Инфицирование краснухой может привести даже к гибели ребенка в утробе матери.
Очень жаль об этом говорить, но беременной, которая заразилась краснухой на ранних сроках, не проводят лечение, а настоятельно рекомендуют сделать аборт. Инфицирование на поздних сроках часто приводит к развитию врождённой краснухи у детей.
Диагностика
Диагностика основана на выявлении клинических проявлений. Дополнительно назначают:
- анализ крови на присутствие антител к вирусу. Используют метод ИФА, ПЦР;
- посев из носоглотки позволяет выделить ДНК возбудителя.
Анализы необходимы для дифференциации болезни с:
- аллергией на лекарственные препараты;
- корью;
- сифилисом;
- скарлатиной;
- энтеровирусными инфекциями.
Также хочется отметить, что симптоматика заболевания очень похожи на простуду, поэтому самостоятельно поставить диагноз при первых симптомах получается не всегда.
Лечение краснухи у взрослых
Специальных препаратов от краснухи не существует. Все лечение краснухи у взрослых сводится к устранению имеющихся симптомов. Когда заболевание протекает без серьезных осложнений, терапию можно проводить в домашних условиях.
Взрослому необходима изоляция, полный покой и постельный режим. Рекомендуют пить как можно больше жидкости. Особенно полезны будут витаминизированные напитки из брусники, шиповника, лимона и клюквы.
В частности, больному могут быть назначены:
- дезинтоксикационные;
- антигистаминные;
- седативные;
- дегидратационные;
- жаропонижающие средства;
- поливитамины.
Кроме этого, врачи предписывают пациентам соблюдение противоаллергической диеты. При грамотном, адекватном и ответственном подходе к лечению заболевание завершается выздоровлением больного и формированием у него стойкого иммунитета к повторному инфицированию.
Важно понимать, что самолечение при краснухе в подавляющем большинстве случаев не только не приносит ожидаемых результатов, но и влечет за собой развитие целого ряда осложнений болезни. Именно поэтому любые действия, направленные на борьбу с данной патологией, должны быть в обязательном порядке согласованы с опытными врачами.
Профилактика
Если в детстве вы не болели краснухой, то самая лучшая профилактика – это вакцинация, сделать прививку от краснухи можно в любой поликлинике.
Помните, что больше остальных, инфекционным заболеваниям подвержен ослабленный организм, поэтому как только заметили признаки снижения иммунитета – принимайте меры, так же полезно заниматься утренней гигиенической гимнастикой и спортом.
Если вы не вакцинированы, то старайтесь избежать контакта с больными, часто можно заразиться от ребенка, особенно в детском саду.
Источник
13 июня 201712113 тыс.
Что такое краснуха
Краснуха, также называемая коревой краснухой, трехдневной корью, немецкой корью — это заразная вирусная инфекция, отличительным симптомом которой является яркая красная сыпь.
Краснуха во многом похожа на корь, однако это два совершенно разных заболевания с разными возбудителями, разным периодом заразности, и разными прогнозами. Обычно краснуха течет легче кори и реже приводит к осложнениям.
Для защиты от этой инфекции используется вакцина против кори, эпидемического паротита и краснухи (measles-mumps-rubella, MMR) которая вводится всем детям дважды до их поступления в школу. Вакцина является весьма эффективным способом профилактики краснухи. Благодаря массовой иммунизации против краснухи, во многих развитых странах мира объявлено о полной ликвидации краснухи на их территории. Однако, это не означает, что жители этих стран не могут заболеть краснухой, например, во время поездки за границу.
Симптомы краснухи
Симптомы краснухи часто настолько незначительны, что их трудно заметить, особенно у детей. С момента заражения до появления первых симптомов проходит обычно от двух до трех недель (инкубационный период)
Симптомы болезни длятся обычно около двух — трех, дней и включают в себя:
- Умеренную лихорадку (до 38,9 С)
- Головную боль
- Насморк или заложенность носа
- Воспаленные, красные глаза
- Увеличенные, болезненные лимфатические узлы на затылке, в заушной области и задней части шеи.
- Яркую розовую сыпь, которая сначала появляется на лице, а затем быстро распространяется на туловище, руки и ноги; исчезает сыпь в той же последовательности
- Боли в суставах (особенно часто — у молодых женщин)
Когда обращаться к врачу
Обратитесь к врачу, если Вы думаете что Вы или Ваш ребенок были в контакте с больным краснухой или уже имеете симптомы краснухи.
Если Вы планируете беременность, убедитесь, что Вы получили все необходимые дозы вакцины MMR. Контакт беременной женщины с вирусом краснухи, особенно во время первого триместра беременности, может привести к смерти плода или серьезным врожденным дефектам. Краснуха во время беременности является наиболее распространенной причиной врожденной глухоты. При сомнениях в полноценности вакцинации до беременности желательно ввести еще одну дозу вакцины.
Если Вы беременны, Ваш врач, вероятно, предложит Вам пройти рутинный скрининг на иммунитет к краснухе. Если Вы никогда не получали вакцину и думаете, что могли подвергнуться контакту с вирусом краснухи, немедленно обратитесь к врачу. Если анализ крови подтвердит наличие у Вас иммунитета к краснухе, то этот контакт ничем не повредит Вашему будущему ребенку, в противном случае врач предложит решить вопрос о прерывании беременности. Причины
Возбудителем краснухи является вирус, который передается от человека к человеку. Вирус краснухи распространяется при чихании и кашле от инфицированного человека, а также при непосредственном контакте с его слюной или мокротой. От беременной женщины к ее плоду — вирус передается через кровь. Больной краснухой заразен для окружающих за 10 дней до появления сыпи, и 1-2 недели после ее исчезновения. Таким образом, инфицированный человек может распространять болезнь задолго до того, как поймет, что болеет краснухой.
В настоящее время в Российской Федерации краснуха встречается редко, поскольку подавляющее большинство детей вакцинированы против этой инфекции в раннем возрасте. Тем не менее, случаи краснухи иногда встречаются — особенно, среди невакцинированных взрослых людей, приехавших из неблагополучных стран.
Заболевание все еще широко распространено во многих регионах мира. Поэтому перед выездом за рубеж Вам следует навестить своего врача, особенно если в это время Вы беременны.
Осложнения краснухи
Краснуха обычно протекает довольно легко и не дает осложнений. После перенесенной краснухи обычно формируется пожизненный иммунитет. Однако у некоторых женщин после перенесенной краснухи развиваются артриты в пальцах рук, запястьях и коленях, которые длятся около одного месяца. В редких случаях краснуха может вызвать инфекцию среднего уха (отит) или воспаление вещества мозга (энцефалит).
Однако наиболее тяжелыми осложнения от краснухи бывают при беременности. При заболевании краснухой в первые 11 недель беременности у 90% плода развивается синдром врожденной краснухи. Это может проявляться одной или несколькими проблемами, в том числе:
- Замедление роста
- Катаракта
- Глухота
- Врожденные пороки сердца
- Дефекты в других органах
- Умственная отсталость
Наибольший риск для плода краснуха представляет в первом триместре беременности, однако воздействие вируса на более поздних сроках беременности тоже является опасным.
Подготовка к визиту врача
В ожидании времени, на которое вы записаны к врачу, Вы можете записать ключевые моменты — это может помочь Вам структурировать свои мысли, и сэкономить время во время визита.
Например, запишите заранее ответы на типовые вопросы врача при подозрении на краснуху:
- Вы (или Ваш ребенок) привиты против краснухи? Сколько раз, какие даты прививок?
- Когда Вы впервые почувствовали себя больным? Когда впервые появились сыпь или боли в суставах?
- Вы были в контакте с кем-либо, больным краснухой?
- Вы выезжали за рубеж недавно? В какие страны?
- Что, на Ваш взгляд, облегчает симптомы болезни?
- Что, на Ваш взгляд, ухудшает течение болезни?
- С кем Вы были в контакте в последние недели, есть ли среди них беременные женщины или непривитые люди?
Составьте заранее список вопросов, которые хотите задать врачу. Не стесняйтесь задавать вопросы, возникающие по ходу разговора с врачом.
Не забудьте сказать регистратору (и по телефону, и при входе в клинику), что Вы подозреваете у себя (своего ребенка) заразное заболевание. Вам постараются выделить бокс и проводят туда сразу, чтобы снизить риск заражения других посетителей клиники.
Диагностика краснухи
Сыпь при краснухе может быть похожей на сыпи при многих других вирусных заболеваниях.
Поэтому врачу может потребоваться проведение лабораторных анализов: вирусологического анализа крови на краснуху или иммуноферментного анализа (ИФА) на антитела к вирусу краснухи. Антитела могут быть в крови не только по причине болезни, но и по причине вакцинации; Ваш врач сможет определить происхождение антител по анамнезу, клинической картине и типу/динамике антител.
Лечение краснухи
Лечение не сокращает длительность краснухи, а ее симптомы настолько легки, что даже симптоматическое лечение требуется довольно редко. Тем не менее, врач порекомендует полную изоляцию больного на срок до 2-4 недель, особенно от беременных женщин. Кроме того, больной нуждается в наблюдении врачом на предмет развития осложнений, которые, в случае возникновения, потребуют активного лечения.
Если Вы беременны и заболели краснухой, Вам следует обсудить с Вашим врачом все риски этой непростой ситуации. Если Вы, все же, захотите сохранить эту беременность, врач может назначить Вам специальный иммуноглобулин, который поможет Вашему организму бороться с инфекцией и несколько снизит риски для плода. Однако следует понимать, что нет лекарственного препарата, введение которого полностью исключило бы развитие синдрома врожденной краснухи у плода в такой ситуации.
Лечение новорожденного с синдромом врожденной краснухи зависит от характера и тяжести проблем. Дети с несколькими осложнениями могут нуждаться к лечении в отделении интенсивной терапии многопрофильной командой специалистов.
Домашние способы лечения краснухи
В случае плохого самочувствия больному краснухой требуются:
- Постельный режим
- Парацетамол (Эффералган и др), чтобы облегчить дискомфорт от лихорадки и болей.
- Сообщите друзьям, семье и коллегам, особенно беременных женщинам, о Вашем диагнозе, если они, возможно, были с Вами в контакте накануне вашего заболевания.
- Оставайтесь дома, не посещайте работу, учебу и общественные заведения до истечения сроков заразности. Особенно оберегайте от контакта с Вами беременных женщин и лиц с дефицитом иммунитета (ВИЧ-инфекция и др)
- Сообщите врачу детского сада или школы о том, что Ваш ребенок болеет краснухой.
Профилактика краснухи
Вакцина против краснухи обычно вводится в составе комбинированного препарата против кори-паротита-краснухи (measles-mumps-rubella, MMR), это является безопасным и эффективным способом защититься от трех этих инфекций.
Обычно новорожденные младенцы защищены от краснухи в течение первых шести-восьми месяцев после рождения, благодаря иммунитету (антителам), передаваемому от матерей трансплацентарно. Поэтому введение вакцины в возрасте до 1 года не дает стойкого иммунитета — вирус подавляется циркулирующими материнскими антителами. В некоторых ситуациях (поездка за рубеж, риск контакта в семье и тд) вакцина может быть введена и до 1 года, однако по достижению возраста 1 год такие дети вакцинируются заново, как и все остальные.
Нужно ли Вам сейчас вакцинироваться препаратом MMR (Приорикс)?
Вам не нужно вводить вакцину, если Вы:
- Получили две дозы препарата в возрасте после 12 месяцев.
- По анализам крови имеете антитела против кори, эпидемического паротита (свинки) и краснухи
Вам необходимо ввести вакцину, если Вы не соответствуете указанным выше критериям, а также:
- Вы небеременная женщина детородного возраста
- Посещаете школу, училище или ВУЗ
- Работаете в больнице, медицинском учреждении, образовательном учреждении или ухаживаете за детьми
- Планируете поездку за границу.
Вакцина противопоказана:
- Беременным женщинам, или женщинам, которые планируют забеременеть в течение следующих четырех недель
- Людям, которые имели жизнеугрожающие аллергические реакции на желатин, неомицин или на предыдущую дозу вакцины MMR
Если Вы больны раком, или иным заболеванием, снижающим иммунитет , поговорите со своим врачом прежде, чем вводитьп репарат MMR.
Побочные эффекты вакцины от кори, паротита, краснухи
Большинство людей не испытывают никаких побочных эффектов от этой вакцины. Примерно у 15% вакцинированных развиваются: умеренная лихорадка от 7 до 14 дней после вакцинации, и у 5% вакцинированных развивается легкая сыпь (спустя 2-4 недели от вакцинации). Некоторые подростки и взрослые женщины испытывают временную боль в суставах после введения вакцины. Тяжелые аллергические реакции развиваются с частотой 1:1 000 000.
В последние годы вокруг вакцинации вообще, и вакцинации против кори — эпидемического паротита — краснухи в частности, возникло множество мифов, отталкивающих родителей от вакцинации и рождающих у них опасения. Одним из самых известных — был миф о том, что MMR провоцирует аутизм у детей. В настоящее время все эти мифы аргументированно развенчаны современной наукой, и не должны беспокоить родителей при принятии решения о вакцинации этим препаратом.
Источник
Краснуха у взрослых возникает гораздо реже, чем у детей, однако у невакцинированных лиц данная инфекция может протекать в тяжелой форме и сопровождаться развитием тяжелейших осложнений. Краснуха у вакцинированных взрослых чаще всего протекает в бессимптомных либо стертых вариантах.
Согласно классификации МКБ10 заболевание кодируется как В06. Следует отметить, что диагноз «коревая краснуха» у взрослых и детей не является отдельным заболеванием. Это устаревшее название обычной краснухи.
Чем опасна краснуха
Инкубационный период заболевания составляет от 10-ти до 25 суток (чаще от 16-ти до 20-ти). Однако активное выделение вируса со слизью и мокротой начинается за две недели до окончания инкубационного периода.
Внимание. Вследствие длительного инкубационного периода, пациенты сами могут не знать о том, что они представляют значительную эпидемическую опасность.
В подавляющем числе случаев, краснуха у детей имеет доброкачественный характер. То есть, заболевание может лечиться в домашних условиях, пациенту не требуется специфическая терапия, а осложнения от заболевания возникают крайне редко.
Однако, такая краснуха отмечается у детей с нормальным иммунитетом, не имеющих сопутствующих патологий, которые могут отягощать течение инфекции.
Осложнениями заболевания могут быть энцефалиты, артриты, нефриты, миелиты, тромбоцитопенические пурпуры, менингоэнцефалиты и т.д.
К факторам риска, увеличивающим вероятность развития осложнений, относят:
- первичные и вторичные иммунодефицитные состояния;
- сопутствующие патологии внутреннего уха или глаз;
- органические заболевания нервной системы;
- врожденные или приобретенные пороки сердца;
- выраженные авитаминозы и истощение;
- тяжелые эндокринные заболевания.
Внимание! Особую опасность вирус краснухи представляет при беременности.
Чем опасна краснуха при беременности
 Краснуха у взрослых должна обязательно обсуждаться с женщинами в детородном возрасте. Для женщины, только планирующей беременность, уже перенесенная краснуха не представляет в будущем рисков для малыша.
Краснуха у взрослых должна обязательно обсуждаться с женщинами в детородном возрасте. Для женщины, только планирующей беременность, уже перенесенная краснуха не представляет в будущем рисков для малыша.
Болезнь сопровождается формированием стойкого и пожизненного иммунитета к заболеванию, который передастся малышу и будет защищать его от краснухи на протяжении первых шести месяцев жизни.
Планировать беременность после перенесенного заболевания рекомендовано не ранее, чем через три месяца.
У вакцинированных женщин с достаточным уровнем иммунитета к заболеванию, антитела к краснухе при беременности также передаются малышу.
Внимание! Женщины, не болевшие краснухой, должны при планировании беременности выполнить анализ на уровень антител к краснухе. При низком уровне иммунитета им рекомендовано пройти ревакцинацию против краснухи.
Прививка от краснухи должна быть выполнена за три и более месяцев до планируемой беременности.
При заражении вирусом краснухи беременной, не имеющей иммунитета к данному заболеванию, возможно внутриутробное поражение плода.
Справочно. Последствия для плода при краснухе у беременных зависят от срока, на котором произошло инфицирование.
Краснуха при беременности – последствия
Инфицирование плода во время беременности происходит через материнский кровоток. Вначале вирусы попадают в эпителиальные ворсинки в хорионе и эндотелий кровеносных плацентарных сосудов. Далее, вирусы проникают в кровоток плода, поражая формирующиеся ткани.
Справочно. На позднем сроке вынашивания плод обладает относительно высоким уровнем устойчивости к повреждающему воздействию вируса, поскольку закладка органов и тканей уже завершилась.
Инфицирование на поздних сроках может сопровождаться обратимыми поражениями печени, появлению геморрагической сыпи и т.д.
 При инфицировании на ранних сроках возможны самопроизвольные аборты или нарушение закладки внутренних органов.
При инфицировании на ранних сроках возможны самопроизвольные аборты или нарушение закладки внутренних органов.
Тяжелое внутриутробное поражение головного мозга наблюдается при инфицировании беременной с третьей по 11-ю неделю.
Поражение глаз и формирование врожденных пороков сердца характерно для инфицирования с 4-й по 7-ю неделю.
Органы слуха плода поражаются при заражении беременной вирусом краснухи с 7-й по 12-ю неделю.
Справочно. Чем меньше срок, тем выше риск развития врожденной краснухи. При заражении матери в первом триместре, риск поражения плода превышает 60%. В дальнейшем, риск инфицирования постепенно снижается.
Следует отметить, что положительная краснуха при беременности не является стопроцентным показанием к проведению аборта. Решение о прерывании беременности принимает только сама беременная. Врач может лишь провести комплексное обследование и уведомить женщину о рисках для плода.
Для оценки вероятности поражения плода после контакта с больным, при беременности выполняется анализ крови на краснуху и УЗИ плода (несколько раз с интервалами в 1-2 недели)
Внимание. Только один анализ на краснуху при беременности не может быть основанием для рекомендации выполнить аборт. При принятии данного решения следует учитывать результаты УЗИ, сроки инфицирования и т.д.
Расшифровка анализа на краснуху при беременности должна проводиться исключительно профильным специалистом.
Симптомы краснухи у вакцинированных взрослых
Бессимптомная краснуха у взрослых протекает полностью без клинических проявлений и может быть выявлена только при обследовании на краснушные антитела при обследовании лиц, имевших контакт с больным краснухой.
Справочно. Стертая краснуха у взрослых сопровождается преимущественно появлением катаральных симптомов (сухой кашель, насморк), конъюнктивита и увеличения лимфоузлов. Сыпь при стертой краснухе у взрослых может отсутствовать или быть необильной.
Симптомы краснухи у невакцинированных взрослых
У невакцинированных пациентов симптомами заболевания являются:
- лихорадка;
- интоксикация;
- сухой кашель, насморк, конъюнктивит;
- экзантема;
- лимфоаденопатия.
Краснуха при беременности – симптомы
Симптомы заболевания у беременных женщин ничем не отличаются от классических симптомов краснухи.
При бессимптомном или стертом течении болезни женщина может не знать, что она перенесла краснуху. При типичном течении болезни на начальной стадии краснухи у взрослых отмечается катаральная симптоматика и лимфоаденопатия, затем присоединяется классическая краснушная экзантема.
Краснуха у взрослых – лечение
Легкие формы заболевания не требуют специфической терапии. Пациентам рекомендован покой, щадящая диета, жаропонижающие и обильное питье.
Справочно. Глюкокортикоидная терапия, иммуномодулирующие, иммуностимулирующие и т.д. препараты показаны пациентам с тяжелым, осложненным течением инфекции (развитие тромбоцитопенической пурпуры, энцефалита и т.д.)
Основные признаки врожденных форм заболевания
Краснуха при беременности может вызвать формирование различных сердечных патологий. Наиболее частыми поражениями сердца у таких детей являются:
- незаращенный артериальный проток;
- стеноз легочной артерии;
- ДМЖП и ДМПП.
Поражение органов зрения и слуха сопровождается появлением врожденной глухоты, глаукомы, катаракт и т.д.
Поражение нервных тканей может сопровождаться параличами и парезами, развитием умственной отсталости, недоразвитием головного мозга и т.д.
Справочно. Поражение опорно-двигательного аппарата может проявляться врожденными дисплазиями тазобедренных суставов и остеопорозом.
Врожденная глаукома у пациентов с врожденной краснухой
 Одним из наиболее часто встречаемых признаков врожденной краснухи является врожденная глаукома.
Одним из наиболее часто встречаемых признаков врожденной краснухи является врожденная глаукома.
Данное заболевание часто сочетается с врожденными пороками сердца и недоразвитием головного мозга.
Врожденная глаукома сопровождается частичным или полным помутнением глазного хрусталика и часто приводит к слепоте. Следует отметить, что данное заболевание чаще всего поражает оба глаза.
Клинически врожденная глаукома проявляется:
- повышенным внутриглазным давлением;
- нистагмом;
- появлением белого пятна на радужке;
- косоглазием;
- увеличением размеров глазных яблок;
- светобоязнью;
- постоянным слезотечением;
- отеком роговицы;
- атрофией диска ЗН (зрительный нерв);
- истончением конъюнктивы;
- разрывом склеры и т.д.
Внимание! Без комплексного лечения (оперативное +медикаментозное) прогноз неблагоприятный и заболевание приводит к полной слепоте.
Поражение опорно-двигательного аппарата у пациентов с врожденной краснухой
 У больных с врожденными дисплазиями тазобедренных суставов происходит нарушение формирования суставов, приводящее к вывихам или подвывихам бедренной головки.
У больных с врожденными дисплазиями тазобедренных суставов происходит нарушение формирования суставов, приводящее к вывихам или подвывихам бедренной головки.
В зависимости от тяжести патологии, у пациента может отмечаться полное недоразвитие сустава или его гиперподвижность из-за дисплазии соединительной ткани.
При отсутствии современного лечения данное заболевание может стать причиной ограничения подвижности и оформления инвалидности.
Симптомами заболевания являются:
- ассимметричные кожные ягодичные складки;
- укороченное бедро;
- постоянные вывихи или подвывихи бедра;
- нарушение подвижности конечности;
- боли в суставе;
- атрофия мышц и т.д.
Микроцефалия у пациентов с врожденной краснухой
 Недоразвитие головного мозга и черепа сопровождается тяжелыми неврологическими нарушениями, умственной отсталостью, идиотией, имбецильностью и т.д.
Недоразвитие головного мозга и черепа сопровождается тяжелыми неврологическими нарушениями, умственной отсталостью, идиотией, имбецильностью и т.д.
Данное состояние относится к тяжелейшим врожденным порокам развития нервной системы.
Специфического лечения не существует. Вся терапия сводится только к устранению симптомов осложнения заболевания (судорожные приступы, нарушение мозгового кровообращения и т.д.).
Основными проявлениями заболевания являются:
- малые размеры черепной коробки;
- судорожные припадки;
- отсутствие нормальных возрастных рефлексов;
- раннее смыкание родничков;
- задержка умственного развития;
- интеллектуальные дефекты;
- отсутствие нормальной речи;
- нарушение мелкой моторики и координации движений;
- снижение памяти;
- неспособность к полноценному обучению;
- эмоциональная неустойчивость;
- гиперактивность;
- косоглазие;
- мышечная дистония и т.д.
Справочно. Микроцефалия часто сочетается с ДЦП (детский церебральный паралич) и эпилепсией.
Прогноз неблагоприятный.
Дефекты в перегородке между сердечными желудочками (ДМЖП)
 ДМЖП относятся к врожденным сердечным патологиям, характеризующимся появлением дефектов в перегородке между сердечными желудочками. Вследствие этого происходит патологическое шунтирование крови из одной сердечной камеры в другую.
ДМЖП относятся к врожденным сердечным патологиям, характеризующимся появлением дефектов в перегородке между сердечными желудочками. Вследствие этого происходит патологическое шунтирование крови из одной сердечной камеры в другую.
При небольших дефектах, не приводящих к выраженным гемодинамическим расстройствам (нарушенное кровообращение) больные могут полноценно жить без специфического хирургического лечения. При минимальных дефектах, возможно их самостоятельное закрытие.
Внимание. При средних и крупных дефектах, без своевременных хирургических вмешательств пациенты погибают еще в детском возрасте.
Данные патологии могут сочетаться с другими врожденными поражениями сердца (аортальными коарктациями, дефектами в перегоодке между предсердиями, открытым аортальным протоком и т.д.).
Выраженность гемодинамических расстройств данном заболевании зависит от размера дефекта. При дефектах малых размеров специфическая симптоматика может отсутствовать.
При средних и крупных размерах дефектов гемодинамические расстройства начинают выявляться к концу первой недели жизни. Из-за патологических шунтирований крови происходит рост давления в ПЖ (правый желудочек) и ЛА (легочная артерия), что приводит к перегрузкам сосудов в МКК (малый круг кровообращения) и формированию легочной гипертензии.
Справочно. За счет кровяного застоя и легочного отека, пациенты с ДМЖП часто болеют пневмонией, причем воспалительный процесс тяжело поддается лечению.
При отсутствии своевременной хирургической операции развивается необратимое склерозирование легочных сосудов.
Основными симптомами данного патологического состояния являются:
- частые пневмонии;
- плохой набор массы;
- отставание в физ.развитии;
- появление одышки и учащенного сердцебиения;
- формирование гепатоспленомегалии;
- обморочные состояния;
- кровохаркание;
- отеки ног;
- цианоз;
- изменение пальцев по типу «барабанные палочки»;
- формирование СГ (сердечный горб) и т.д.
При своевременном лечении у кардиохирурга прогноз, как правило, благоприятный.
Дефекты в перегородке между предсердиями у больных с врожденной краснухой
 ДМПП относится к распространенным врожденным сердечным патологиями сопровождающимся поражением перегородки между желудочками и появлением патологического кровяного шунтирования. У женщин данная патология регистрируется чаще, чем у мужчин.
ДМПП относится к распространенным врожденным сердечным патологиями сопровождающимся поражением перегородки между желудочками и появлением патологического кровяного шунтирования. У женщин данная патология регистрируется чаще, чем у мужчин.
ДМПП может сочетаться с другими сердечными патологиями.
Патологические шунтирования приводят к развитию диастолических перегрузок в ПЖ и повышению давления в устье ЛА.
Справочно. Симптомы данной патологии чаще всего выявляются после пятнадцати лет. Выраженности клинических проявлений напрямую обуславливается размерами дефекта.
Проявлениями болезни могут быть:
- аритмии;
- экстрасистолии;
- предсердная фибрилляция;
- легочная гипертензия;
- формирование сердечной недостаточности (одышка, отеки, цианоз, быстрая утомляемость и т.д.);
- ишемическая болезнь сердца и приступы стенокардии;
- частые бронхиты и воспаления легких (пневмония);
- цианоз;
- утолщение кончиков пальцев по типу «барабанных палочек»;
- инфекционные эндокардиты и т.д.
При своевременных хирургических вмешательствах прогноз благоприятный.
Источник