Что печь при колите
© ЗАО «Издательство Центрполиграф», 2015
Предисловие
Еще известные врачи древности, такие как Гиппократ, Авиценна, знали о лечебных свойствах пищи. Они обращали внимание своих пациентов на то, что с помощью правильно подобранной диеты можно добиться не только значительного улучшения состояния при недуге, но и провести профилактику заболеваний.
Колит, как острый, так и хронический, обычно сопровождается усилением либо бродильных, либо гнилостных процессов. Поэтому во время обострения болезни проводится «голодный» день, а затем больному назначается та же диета, что и при энтероколитах, в зависимости от того, гнилостные или бродильные процессы преобладают. Когда исчезают острые явления, рекомендуется диета, в которой углеводов меньше. Переходить к новым кушаньям следует осторожно, постепенно.
Основной целью является полное механическое и химическое щажение воспаленной слизистой оболочки кишечника.
Диета при колите ограничивает потребление соли до 10 г в день (не более того). Кроме того необходимо отказаться от любых острых приправ, которые могут раздражать слизистую. Также на время диеты стоит исключить любые продукты, провоцирующие брожение в кишечнике и усиливающие секрецию пищеварительных желез (это наваристые бульоны, жирные продукты, алкоголь и пр.).
Принципы питания при заболеваниях кишечника
Составляя рацион для больного человека, следует учитывать как общие правила, так и индивидуальные потребности организма при различных заболеваниях. Главное, чтобы в течение дня человек получал полноценную пищу, вкусную и разнообразную. Правильный подбор рациона особенно важен при хронических болезнях, когда пациент, ослабленный недугом, страдает отсутствием аппетита. Грамотно составленная диета является мощным терапевтическим средством, помогающим значительно ускорить выздоровление.
Во время диеты очень важно придерживаться режима питания (рацион делится на 5–6 приемов пищи, при этом каждый день стоит кушать примерно в одно и то же время). Употребляемые продукты и блюда не должны быть твердыми и сухими – подобная пища способна привести к механическому повреждению и без того воспаленных стенок кишечника.
В наиболее острый период заболевание предпочтение стоит отдать жидкой, полужидкой или протертой пище (если ЖКТ поражен полностью, необходимо использовать протертую пищу, которую придется вводить непосредственно в двенадцатиперстную кишку посредством специального зонда).
По мере выздоровления можно постепенно отказываться от полностью протертой пищи и употреблять блюда в обычном виде. Способы приготовления пищи могут быть лишь максимально щадящими – продукты отвариваются или готовятся на пару. Разовые порции еды не должны быть большими.
В рационе больного необходимо снизить количество употребляемых углеводов, оставив при этом достаточное количество жиров (100 г в день) и белков (100–120 г, а к моменту стойкой ремиссии – 150 г в день). Блюда должны подаваться в теплом виде (стоит избегать горячих и холодных блюд, поскольку они негативно воздействуют на слизистую).
Обратите внимание – при неспецифическом и язвенном колите необходимо полностью отказаться от молока и молочных продуктов (это позволит заметно ускорить выздоровление).
Правила приготовления блюд
Первые блюда
Супы – это важный компонент ежедневного рациона. В диетическом питании они незаменимы, поскольку представляют собой отвары различных продуктов и очень легко усваиваются.
Слизистые супы рекомендуется употреблять в пищу при обострении различных желудочно-кишечных заболеваний или при наличии хронических недугов. Для их приготовления используются манная и ячневая крупы, рис, гречка-продел и овсяные хлопья. Промытую крупу нужно залить холодной водой (1 стакан воды на 1 столовую ложку крупы) и варить до готовности.
Протертые (пюреобразные) супы готовятся из круп с добавлением овощей и других ингредиентов, не запрещенных правилами диеты. После отваривания твердые продукты нужно тщательно измельчить с помощью блендера или протереть сквозь сито, залить бульоном и снова подогреть. Подобные блюда рекомендуется включать в ежедневный рацион при тяжелых желудочных заболеваниях, а также после хирургического вмешательства.
Среди диетических блюд весьма популярны вегетарианские супы, которые готовятся на отваре из свежих овощей. Они практически не содержат экстрактивных веществ, раздражающих слизистую оболочку желудка, и при этом эффективно стимулируют деятельность желудочно-кишечного тракта. Подобные супы могут быть как протертыми, так и пюреобразными.
Если врач рекомендовал в качестве диетического ограничения только полный отказ от животных белков и жиров, можно готовить в качестве первых блюд вегетарианские борщи или щи. В перечисленных блюдах содержится много витаминов, полезных для организма минеральных веществ, ценных микроэлементов и натуральных красителей. Все они так или иначе стимулируют выработку желудочного и кишечных соков.
В любые супы можно добавлять крупу, пшеничную муку и измельченный картофель. Для того чтобы в овощах сохранилось как можно больше витаминов и полезных минеральных веществ, следует снимать кожуру очень тонким слоем, мыть продукты перед тем, как очистить их, не держать в воде перед отвариванием, опускать кусочки только в кипящую воду, а не нагревать, доводя до кипения.
Любые разновидности супов следует подавать на стол непосредственно после приготовления, поскольку при подогревании и длительном хранении большая часть витаминов разрушается.
Вторые блюда
Мясо можно отваривать (пропустив через мясорубку или целиком) либо запекать без жира. Не следует ограничивать рацион больного отварными или приготовленными на пару блюдами – они могут быстро надоесть. Например, из свежего мясного фарша можно сделать котлеты различной формы, фрикадельки или тефтели, которые будет нетрудно потушить в овощном бульоне. Готовые блюда можно подавать на стол с овощными соусами, протертыми тушеными овощами, измельченной зеленью, лимонным соком. Для улучшения вкусовых качеств мясо можно тушить или отваривать на пару с яблоками, томатами или разнообразной зеленью.
Очень вкусным и полезным получается мясо птицы, запеченное в фольге. Порционные куски цыпленка или индейки следует завернуть в фольгу, обвязать ниткой и запекать в разогретой духовке при средней температуре до готовности.
Для того чтобы в мясе и рыбе сохранились полезные витамины и белки, при приготовлении подобных продуктов следует соблюдать следующие несложные правила.
Мясное и рыбное филе нельзя замачивать в воде, можно только промывать под струей проточной воды. После этого полуфабрикаты необходимо сразу же подвергнуть кулинарной обработке.
Рыбу и мясо следует отваривать в кипящей подсоленной воде, доводя до готовности на медленном огне под крышкой.
Если же положить эти продукты в холодную воду, при нагревании большая часть витаминов разрушится.
Запекать мясное или рыбное филе следует при температуре около 200 °C. При слишком сильном нагревании готовое блюдо окажется суховатым. После подрумянивания верхнего слоя огонь следует убавить.
При различных заболеваниях желудка и кишечника можно рекомендовать включение в рацион яиц, сваренных всмятку или «в мешочек». В качестве гарнира допустимо использовать тушеные овощи, разнообразные соусы и крупяные блюда.
Овощные блюда
Перед очисткой и последующим приготовлением овощи и фрукты следует помыть щеткой под струей проточной воды, затем снять кожуру очень тонким слоем, снова ополоснуть и после этого уже готовить. Если блюдо из тушеных овощей получилось очень жидким, в качестве загустителя можно добавить в него пшеничную муку, панировочные сухари, галеты и т. п. А пюре из овощей является отличным гарниром для мясных и рыбных изделий.
Для того чтобы разнообразить ежедневный рацион больного, можно запекать в духовке свеклу, сельдерей и картофель, не очищая их от кожицы.
Блюда из круп
Для того чтобы манная крупа и дробленая гречка не слипались в процессе варки, можно смешать их с яичным белком (1 белок на 0,5 кг крупы), ровным слоем распределить по пергаменту, расстеленному на противень, поставить в предварительно разогретую духовку и немного подсушить. Затем всыпать в кипящую воду или молоко и варить на водяной или паровой бане до готовности.
Рис и ячневую крупу следует варить в кипящей воде.
Если необходимо приготовить густую, хорошо разваренную кашу, следует залить крупу холодной водой (1 часть крупы на 3–4 части воды), довести до кипения и варить, постоянно помешивая, до готовности.
Паровые блюда
Обработка паром позволяет довести продукты до готовности и сохранить при этом витамины и другие полезные вещества.
Благодаря данной технологии даже при многочисленных диетических ограничениях ежедневный рацион больного будет разнообразным: он сможет есть пудинги, каши, овощные и мясные блюда, омлеты.
Напитки
Норма потребления жидкости для здоровых людей составляет не менее 1,5 л в сутки. Пи заболеваниях указанное выше количество жидкости приходится уменьшать или увеличивать. Недостаток воды и других жидкостей в ежедневном рационе приводит к нарушениям обмена веществ, запорам, почечной недостаточности и другим нежелательным осложнениям.
Посуда, используемая для приготовления соков и других напитков, должна быть чистой, непосредственно перед применением ее следует обдать кипятком.
Молочные продукты
Больным следует употреблять кефир, который изготавливается из молока с пониженной жирностью и специальных кефирных грибков. Углекислый газ в кефире стимулирует перистальтику кишечника, улучшает сокоотделение и обеспечивает полноценное пищеварение, а молочная кислота способствует повышению естественного иммунитета и устраняет гнилостные микроорганизмы.
При отсутствии противопоказаний можно включить в ежедневный рацион сладкое молоко, простоквашу, молочно-фруктовые напитки, чай с молоком и овощи, отваренные в молоке.
Источник
Общее описание болезни
Колит – воспалительный процесс, который протекает во внутренней
слизистой оболочке толстой кишки.
Причины возникновения колита:
- различные кишечные бактерии, грибки, вирусы, инфекции (ярким примером
являются сальмонеллез
и дизентерия); - долгосрочное употребление антибиотиков, слабительного, нейролептических
средств; - плохое снабжение кишки кровью (в основном, у людей пожилого возраста);
- неправильный рацион питания (однообразная пища, большое употребление
мучного и мясного, острой пищи и алкогольных напитков); - радиационное воздействие;
- дисбактериоз;
- аллергическая реакция на пищевые продукты;
- отравление тяжелыми металлами и мышьяком;
- глисты;
- генетическая предрасположенность;
- неправильный образ жизни;
- непомерные физические и психологические нагрузки.
Основные виды, причины и симптомы колита:
- 1 Язвенный – на стенках толстой
кишки образовываются язвы,
при этом больной может чувствовать сильные боли с левой стороны
живота, присутствуют постоянные скачки температуры, частые запоры,
иногда возникают болевые ощущение в суставах. Если никак не реагировать
на симптомы, то через некоторое время появятся кровотечения из
прямой кишки или кровянисто-гнойные выделения. - 2 Спастический – вздутый живот,
диарея или запоры,
газы, боли в области живота. Данное расстройство возникает на
фоне нервных переживаний и стрессов. - 3 Псевдомембранозный – его симптомы
зависят от формы течения. Легкая форма возникает из-за дисбактериоза,
который образовался из-за продолжительного приема антибиотиков,
проявляется в виде диареи. После окончания приема таблеток, стул
становится нормальным. Для средней и тяжелой форм характерна диарея
и после окончания приема антибиотиков. При этом в калле появляются
слизь, кровь, повышенная температура, состояние слабое и разбитое,
больного часто рвет. Помимо расстройств желудка, возникают и расстройства
сердечно-сосудистой системы. - 4 Энтероколит – бывает инфекционного
и неинфекционного характеров. Симптомы: тошнота, вздутие, на языке
появляется белый налет. Если это инфекционный энтероколит, то
ко всему добавляется кровь в калле, появляются симптомы отравления
(сильная головная боль, ломит все кости, сильная слабость). - 5 Ишемический – возникает из-за
недостаточного кровоснабжения толстой кишки, проявляется в болях
в левой части живота, непроходимости кишечника, затем появляется
перитонит, со временем больной теряет вес.
Формы колита:
- острая – зачастую имеет одновременное течение
с воспалением тонкой кишки и желудка (гастритом), возбудителями
зачастую являются микроорганизмы (дизентерийные, сальмонеллы,
стрептококки и стафилококки); - хроническая – возникает из-за неправильного
питания на протяжении долгих лет.
Полезные продукты при колите
При сильном обострении необходимо 2-3 дня поголодать (при этом
больной должен пить за сутки не меньше, чем полтора литра воды,
можно чая), затем должен сидеть на специальной диете (в зависимости
от симптоматики, продолжительность диеты может быть от 2-х недель
до нескольких месяцев). И только потом можно вернуться к обычному
питанию.
К полезным продуктам и блюдам относят:
- овощные пюре и котлеты, зелень, варенная капуста (цветная),
кабачки,
тыква (причем полезно пить и водичку,в которой она варилась); - рис, манку, овсянку;
- свежевыжатые соки, чай, компоты, отвары, приготовленные из ягод
смородины, шиповника, различные кисели; - варенье, фрукты (варенные), домашнее желе;
- кисломолочные продукты, а именно: некислую сметану, нежирный кефир,
простоквашу, молоко, перетертый творог; - оливковое и сливочное масло;
- мясо и рыбу не жирных сортов, приготовленные на пару или отварные;
- яйца (варенные
и не более штуки в день); - хлеб (белый, серый пшеничный, сухари), бисквит (сухой), печенье
и сдобу.
Количество приемов пищи должно быть не меньше 4, но не больше 6
за день.
Средства народной медицины при колите
Для нормализации состояния необходимо пить отвары из листьев крапивы,
мяты, цветов ромашки, корней
кровохлебки, листьев шалфея, плодов черемухи, сережек ольхи, дымянки
(следует соблюдать все дозировки, так как это растение считается
ядовитым), полыни,
душицы, зверобоя, из семян тмина. При сильных поносах пить отвар
из мелколепестника канадского (в народе траву называют «заткни гузно»).
Помимо фитотерапии нужно ставить и клизмы, которые готовят с добавлением
сока лука и чеснока, алоэ,
настоя из апельсиновых, гранатовых шкурок.
Опасные и вредные продукты при колите
- жирные мясо и рыба;
- алкогольные напитки;
- все мучное, приготовленное из песочного и слоеного теста;
- все газировки;
- кофе;
- бобовые культуры;
- ячневая и перловая каши, пшено, макароны;
- грибы, редька с редиской;
- соусы, маринады, копчености, пряности, соленья;
- приправы;
- свежеиспеченные хлебобулочные изделия;
- колбаса, консервы, сосиски;
- овощи и фрукты, которые не прошли термическую обработку;
- магазинные сладости;
- жареная, слишком соленная, жирная, острая пища.
Питание при других заболеваниях:
Источник
15 марта 201930130 тыс.
Содержание:
Колит кишечника – это острый или хронический воспалительный процесс, локализующийся в толстом кишечнике и возникающий по причине ишемического, инфекционного или токсического поражения тканей органа.
Немного анатомии
Кишечника человека состоит из двух больших отделов – тонкого кишечника и толстого. Тонкий кишечник следует сразу же за желудком, в нем происходят основные процессы переваривания пищи и усвоение питательных веществ и витаминов. Тонкий кишечник отделен от толстого слизистой мембраной, благодаря которой продукты переработки из него не поступают обратно в тонкий. В толстом кишечнике происходит окончательное переваривание пищи, всасывание воды и формирование каловых масс. Толстый кишечник заселен полезными бифидобактериями, которые формируют иммунитет и предотвращают гнилостные бродильные процессы. Кроме бифидобактерий в толстом кишечнике находится огромное количество патогенных микроорганизмов, которые подавляются полезной флорой и не размножаются до определенного момента – таким образом, поддерживается местный иммунитет. Если на фоне какого-либо заболевания пищеварительного тракта, отравления, интоксикации организма соотношение полезной и патогенной флоры меняется в пользу последней, то возникает воспалительный процесс и развивается колит. Если патогенная флора достигает еще и тонкого кишечника, то развивается более серьезная форма заболевания – энтероколит.
Причины развития колита кишечника у взрослых
Точная причина развития колита кишечника не установлена до конца, однако медики выделяют ряд факторов, которые способствуют воспалению слизистой оболочки толстого кишечника:
- Пищевое отравление – при употреблении в пищу недоброкачественных, не свежих или изначально инфицированных продуктов бактерии, содержащиеся в них, начинают активно размножаться в толстом кишечнике, выделяя большое количество токсинов. Токсические вещества раздражают стенки толстого кишечника, провоцируя развития воспалительного процесса и появления характерных симптомов.
- Неполноценное несбалансированное питание – при злоупотреблении человеком жареного, жирного, копченого, острого, не регулярном однообразном питании нарушается работа пищеварительного тракта в целом, что приводит к постепенному развитию запоров, дисбактериоза и колита.
- Хронические заболевания органов ЖКТ – воспалительные процессы желудка, желчного пузыря, двенадцатиперстной кишки, поджелудочной железы приводят к нарушению процесса переваривания пищи, развитию диареи, нарушению баланса полезных и болезнетворных бактерий в кишечнике и, как результату, воспалению слизистой оболочки толстого кишечника.
- Побочный эффект от приема лекарственных препаратов – некоторые препараты, особенно антибиотики, слабительные, нестероидные противовоспалительные при неправильном их применении или повышенной индивидуальной чувствительности к составу вызывают усиление перистальтики кишечника, стойкую диарею или синдром раздраженного кишечника, на фоне которых развивается колит.
- Токсические отравления – носят экзогенный и эндогенный характер возникновения. При экзогенном отравление организма и поражение толстого кишечника возникает под воздействием мышьяка, солей ртути, при эндогенном – солями уратами на фоне прогрессирования подагры.
- Механический фактор – часто колит развивается у людей, которые злоупотребляют клизмами, ректальными свечками.
Виды и формы колита кишечника
В зависимости от тяжести течения патологического процесса и глубины локализации воспаления колит может быть:
- катаральным;
- спастическим;
- эрозивным;
- язвенным;
- диффузным;
- атрофическим.
В зависимости от вида колита немного будут отличаться и симптомы по своей интенсивности и степени выраженности.
По форме течения колит кишечника может быть острым и хроническим.
Симптомы колита кишечника у взрослых
Симптомы острой и хронической формы заболевания существенно отличаются друг от друга по интенсивности и степени нарастания.
Острый колит кишечника
Тяжесть течения острого колита во многом зависит от причины его развития, возраста пациента, наличия у него сопутствующих заболеваний пищеварительного тракта. При остром колите кишечника возникают следующие симптомы:
- боль и дискомфорт по ходу кишечника – неприятные ощущении усиливаются после приема пищи, постановки клизмы, тряской езды или занятий физическим трудом;
- нарушение стула – диарея сменяется запорами, в каловых массах появляются слизистые прожилки и кровь;
- тенезмы – ложные болезненные позывы к дефекации, при этом выделения из прямой кишки незначительные, слизистые с примесью гноя или крови;
- вздутие, метеоризм, тяжесть в кишечнике.
Если больной не обращает внимания на свое состояние или по каким-либо причинам занимается самолечением, острый колит быстро переходит в хроническую форму течения.
Хронический колит кишечника
При развитии хронической формы заболевания интенсивность клинических симптомов немного уменьшается, больной считает, что выздоровел. Обострение заболевания случается по несколько раз за год, течение заболевания, как правило, вялое, больной жалуется на такие признаки:
- постоянное вздутие и метеоризм;
- чувство тяжести в животе после приема пищи;
- нарушение стула – диареи сменяются запорами и наоборот;
- урчание в кишечнике, усиливающееся после еды;
- высыпания на коже, ухудшение общего внешнего вида кожи – это состояние обусловлено всасыванием токсических веществ из толстого кишечника обратно в кровяное русло.
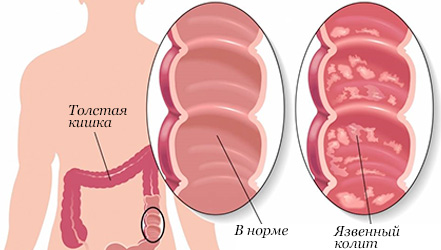
Язвенный колит: симптомы
Отдельного пункта заслуживает симптоматика язвенного колита. Главным его отличием от острой формы заболевания является образование язвенных участков на слизистой оболочке толстого кишечника, что повышает риск перфорации (образования дырки) в стенке и значительно осложняет течение заболевания.
При язвенном колите кишечника у больного возникает ряд симптомов:
- постоянные ложные позывы к опорожнению кишечника – возможны поносы до 20 раз в день со скудным выделением каловых масс, в которых содержится большое количество слизи и кровяных прожилок;
- периодические кишечные кровотечения – интенсивность этого осложнения варьируется от наличия прожилок крови и ее следов на туалетной бумаге до явного окрашивания кала алой кровью;
- развитие запора после продолжительной диареи – этот симптом указывает, что воспалительный процесс распространился на тонкий кишечник;
- нарастающая интоксикация организма – больной ощущает слабость, одышку, учащенное сердцебиение, тошноту, возникает рвота, повышается температура тела.
Нередко у больных с язвенным колитом появляются высыпания на теле, зуд кожи, образование тромбов на фоне обезвоживания организма и сгущения крови.
Болевой синдром при колите кишечника
Боли при воспалении слизистой оболочки толстого кишечника носят тупой или ноющий характер. Некоторые пациенты отмечают появление чувства распирания в животе, особенно после приема пищи. Боли по ходу кишечника могут беспокоить пациента периодически или быть постоянными, мучительными, схваткообразными – это во многом зависит от вида и формы воспалительного процесса.
На вопрос, где именно болит, пациент, как правило, не может ответить, так как ощущает разлитые боли, по ходу всего толстого кишечника. На начальном этапе развития колита боли локализуются в нижней левой части живота. По мере прогрессирования патологии боль начинает иррадиировать в спину, область между лопатками, грудину – пациент зачастую воспринимает эти боли, как признак заболеваний сердца, позвоночника, почек.
Спастический колит кишечника
При спастическом колите кишечника у взрослых наблюдается значительное снижение перистальтики, что относится скорее не к самостоятельному заболеванию, а лишь к нарушению функции и кишечному расстройству.
У взрослого здорового человека акт дефекации (опорожнения кишечника) происходит 1 раз в день или раз в два дня – это является нормой. При развитии спастического колита у больного возникает стойкий запор (неделю или более), что характеризуется появлением ряда симптомов:
- распирания в животе;
- вздутия;
- метеоризма;
- постоянной тупой боли в левой нижней части живота.
В отличие от других видов колита спастический протекает гораздо легче, поэтому медики говорят об удовлетворительном состоянии больного.
При обращении пациента за медицинской помощью и его обследовании при помощи УЗИ хорошо заметны спазмированные участки толстого кишечника, отмечаются изменения просвета органа – в каких-то местах он расширен, а где-то сужен.
Катаральный колит кишечника
Катаральный колит – это один из этапов развития воспалительного процесса органа, самых начальный. Длительность катарального периода составляет 2-3 дня, данный вид колита характеризуется острой выраженной симптоматикой:
- нарастающее чувство дискомфорта в животе, распирание;
- вздутие и урчание;
- тяжесть в животе, усиливающаяся после приема пищи;
- учащение стула, в каловых массах присутствует большое количество слизи.
На фоне катарального колита кишечника у больного отмечается слабость, тошнота, сонливость, общая вялость, что связано с интоксикацией организма вследствие обратного всасывания продуктов обмена в кровь.
Атрофический колит кишечника
Атрофический колит кишечника у взрослых развивается на фоне прогрессирующего спастического колита при отсутствии своевременного адекватного лечения. На фоне снижения перистальтики и нарушения пищеварительной функции на поверхности слизистых оболочек толстого кишечника постепенно развиваются атрофические изменения. Клинические признаки атрофического колита схожи с другими видами заболевания, поставить точный диагноз позволяют эндоскопические методы исследования – колоноскопия и ректороманоскопия.
Эрозивный колит
Эрозивный колит кишечника представляет собой начальную стадию развития язвенного колита. На поверхности слизистой оболочки кишечника образуются гиперемированные участки воспаления, которые быстро распространяются на слизистый и подслизистый слои, образуя язвочку.
Клинически этот процесс мало чем отличается от других видов колита – у больного появляется постоянная тошнота, диарея, вздутие, боли по ходу толстого кишечника.
Диффузный колит кишечника
При диффузном колите кишечника поражаются оба его отдела – тонкий и толстый. Характеризуется данный вид заболевания ярко-выраженной симптоматикой с первых дней:
- разлитая сильная боль по всему животу – режущая, спастическая, ноющая, усиливающаяся, перемещающаяся, носящая коликообразный характер;
- отсутствие аппетита у больного, тошнота, рвота;
- диарея, ложные позывы к дефекации – во время акта выделяется незначительное количество слизи, окрашенной кровавыми прожилками. При диффузном колите диарея беспокоит больного чаще всего ранним утром, от чего ее еще называют «поносом-будильником»;
- появление неприятного запаха изо рта, язык обложен серым налетом.
Возможные осложнения колита кишечника у взрослых
Часто люди, столкнувшиеся с описанными симптомами, стесняются обращаться за медицинской помощью, занимаясь самолечением, чем допускают огромную ошибку. Колит кишечника при отсутствии своевременного и правильного лечения опасен угрожающими жизни осложнениями, среди которых:
- язвы, угрожающие прободением;
- кишечное кровотечение;
- развитие перитонита в результате перфорации стенки кишечника;
- кишечная непроходимость и необходимость экстренного хирургического вмешательства;
- сепсис.
Хронический колит нередко приводит к образованию онкологических опухолей в результате структурного изменения слизистых оболочек и глубоких слоев кишечника.
Методы диагностики колита кишечника
Благодаря современным оснащениям клиник и использованию инструментальных методов диагностики врачам удается не только определить воспаление кишечника, но и дифференцировать вид колита, в зависимости от которого будет составляться план эффективной терапии.
Для подтверждения диагноза используются лабораторные и инструментальные методы диагностики:
1. Лабораторные:
- ОАК;
- копрограмма (анализ кала);
- анализ на фекальный кальпротектин – исследование, которое позволяет диагностировать болезнь Крона, на фоне которой колит выступает, как вторичный признак.
2. Инструментальные:
- Ирригоскопия с использование контрастного вещества – во время процедуры в прямую кишку больного вводят контрастное вещество, после чего проводят рентгенографию. Данное исследование позволяет исключить наличие опухолей, перфорации, стеноза стенок кишечника;
- Колоноскопия и ректороманосокпия – эндоскопическое исследование, позволяющее осмотреть стенки толстого кишечника изнутри при помощи специального прибора. В ходе процедуры врач может взять биопсию из подозрительных видоизмененных участков кишечника;
- Ректально-пальцевое обследование пациента проктологом – проводится в колено-локтевой позе для исключения сопутствующих патологий (геморроя, проктита, парапроктита, глубоких анальных трещин).
Лечение колита кишечника у взрослых
Для того чтобы прогноз заболевания был благоприятным и лечение было правильным и эффективным, при появлении признаков колита необходимо обратиться к врачу-гастроэнтерологу или колопроктологу. Главным аспектом лечения всех видов и форм колита является диета.
Диета при колите
Так как слизистая оболочка толстого кишечника в момент воспаления раздражена, то главной целью диету является ее максимальное щажение, чтобы снизить нагрузку на орган и при том обеспечить организм всеми необходимыми питательными веществами.
Из рациона питания на время полностью исключают такие продукты:
- сырые овощи фрукты, богатые клетчаткой – капуста, яблоки, бананы, сливы, хурма;
- семечки подсолнечника и тыквы;
- арахис;
- хлеб с отрубями и сдобная выпечка;
- копчености, специи;
- жареные блюда, острые, жирные;
- свинина, субпродукты, сало;
- жирная рыба;
- жирные сливки, сметана, молоко;
- соленья, сладости;
- кофе, шоколад печенье, торты, свежая выпечка.
Питание 6-разовое, все блюда подаются в тушеном, вареном ли пропаренном виде, перетерые, кашицеобразные. Основой рациона являются овощные супы, разваренные каши (гречка, рис), нежирное постное мясо (грудка курицы, говядина, кролик, индейка) – перекрученное или измельченное. Так как на фоне диареи и рвоты теряется много жидкости, то больной должен больше пить, чтобы не допустить обезвоживания.
Медикаментозное лечение колита кишечника
Медикаментозные препараты при колите следует принимать только по назначения врача, в противном случае вы можете усугубить течение заболевания. При необходимости пациенту назначаются:
- антибиотики – если колит спровоцирован инфекциями и патогенными микроорганизмами (Энтерофурил, Нифуроксазид, Цифран);
- противопаразитарные препараты – назначают пациенту в том случае, если воспаление стенок кишечника вызвано глистной инвазией;
- спазмолитики и обезболивающие – при выраженном болевом синдроме и спазмах назначают холинолитики, Но-шпу, Папаверин;
- нормализация стула и микрофлоры – при диарее пациенту назначают препараты на основе солей висмута, при стойком запоре – очистительную клизму, для заселения кишечника полезными молочными бактериями – пробиотики.
Лечение язвенного колита кишечника
Язвенный колит кишечника у взрослых сложнее поддается излечению, поэтому требует долгой и дорогостоящей терапии.
Для купирования острого воспалительного процесса и снятия отека слизистой оболочки на 2-3 дня назначают инъекционного глюкокортикостероиды под контролем врача, после чего переходят на лечение препаратами, способствующими устранению воспаления и регенерации тканей. Эти лекарства выпускаются в форме ректальных свечек, таблеток для перорального применения, мазей, кремов. В некоторых ситуациях целесообразно проведение капельных клизм или ректальных капельниц.
Для лечения хронического колита в период ремиссии пациенту рекомендовано санаторно-курортное лечение.
Источник

