Что такое спаечный колит
Спаечная болезнь кишечника – это воспалительно-дистрофический процесс, характеризующийся образованием соединительнотканных перетяжек (спаек) между петлями тонкой и толстой кишки. Спайки препятствуют правильной моторно-эвакуаторной функции кишечника. Клиническая картина вариабельна: от бессимптомной до кишечной непроходимости.
Спайки – это достаточно плотные тяжи из соединительной ткани, которые образуются вследствие воспаления и отечности листков висцеральной и париетальной брюшины – ткани, покрывающей изнутри все органы, располагающиеся в пространстве брюшной полости. Даже при локальном воспалительном процессе листки париетальной и висцеральной брюшины становятся отечными, внутри выпадают нити фибрина, которые способствуют процессу склеивания. Это своеобразный защитный момент, который способствует ограничению воспалительной реакции. В дальнейшем эти фибриновые нити трансформируются в плотную соединительную ткань.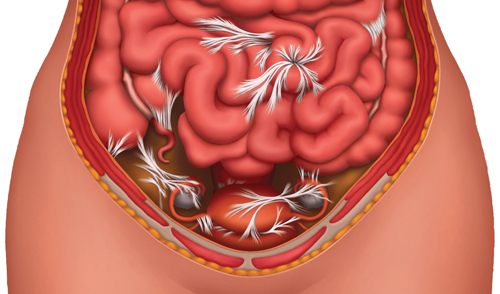
Причины
Причинами спаечной болезни могут быть внешние и внутренние факторы. Следует рассматривать именно провоцирующие факторы, так как влияние одного и того же действия у одного человека проходит незамеченным, а у другого – провоцирует развитие спаечного процесса.
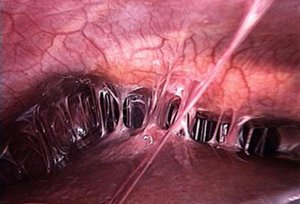
Среди возможных причин спаечной болезни следует рассматривать:
- все процессы, входящие в понятие «острый живот» (аппендицит, холецистит и др.);
- хроническое воспаление органов внутри брюшной полости (аппендикулярный инфильтрат);
- у женщин – хронические воспалительные заболевания органов внутри малого таза (сальпингоофорит, аднексит, эндометриоз);
- травматические повреждения живота (одиночные или множественные удары в живот во время спортивных занятий, в драке);
- любая полостная операция.
Генетическая предрасположенность – один из основополагающих моментов спаечной болезни. Также повышается вероятность формирования спаечного процесса, если у родственников по прямой линии были случаи этой болезни.
Симптомы
Клиническая симптоматика спаечной болезни определяется выраженностью и распространенностью патологического процесса: 2-3 спайки между петлями толстого и тонкого кишечника могут никак не ощущаться, в то время как при множественных патологиях имеются определенные симптомы.
Кроме того, спаечная болезнь, согласно классификации подразделяется на хроническую, острую и интермиттирующая (периодически возникающая). Соответственно, при острой форме этого заболевания клинические признаки появляются и нарастают быстро, в течение короткого периода времени; а при хронической – появляется медленно и сопровождает человека долгие годы.
Среди возможных клинических признаков спаечной болезни отмечают:
-
 болевые ощущения без четкой локализации;
болевые ощущения без четкой локализации; - интенсивность боли варьирует от умеренной до сильной, боль нарастает при усилении перистальтики (после еды);
- тошнота (редко);
- рвота и срыгивание (особенно после употребления большого количества пищи);
- метеоризм и вздутие живота.
Если спаечная болезнь осложняется непроходимостью кишечника, то наблюдается классическая клиническая симптоматика:
-
 выраженная боль в животе спастического характера; стихание боли свидетельствует о некрозе участков кишечника;
выраженная боль в животе спастического характера; стихание боли свидетельствует о некрозе участков кишечника; - повторные эпизоды рвоты даже после выпитой воды;
- живот становится вздутым и асимметричным;
- вздутие сочетается с отсутствием отхождения газов;
- стул отсутствует или очень скудный;
- достаточно быстро ухудшается общее состояние: появляется высокая температура с ознобом, выраженная слабость.
Клиническая симптоматика острой и хронической спаечной болезни сходна со многими другими заболеваниями брюшной полости, поэтому без помощи специалиста не обойтись.
Диагностика
Диагностика патологии предполагает использование инструментальных методов исследования, которые позволяют визуализировать спайки и оценить распространенность заболевания. Для этого используются:
-
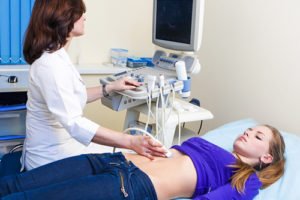 ультразвуковое исследование органов, располагающихся внутри брюшной полости и малого таза (высокоточным датчиком);
ультразвуковое исследование органов, располагающихся внутри брюшной полости и малого таза (высокоточным датчиком); - томография с использованием контрастного вещества (лучше магнитно-резонансная или позитронно-эмиссионная);
- обзорная рентгенография (наиболее информативна и целесообразна при подозрении на кишечную непроходимость);
- колоноскопия;
- в крайнем случае – диагностическая лапароскопия;
- общеклинические и биохимические тесты для оценки метаболических нарушений всего организма.
Применение инструментальных методов необходимо при хронической спаечной болезни и при возникновении кишечной непроходимости, так как это позволяет спланировать дальнейший ход оперативного вмешательства.
Большое значение имеет опрос больного, так как указание на травмы живота, оперативные вмешательства (особенно повторные) на органах брюшной полости имеют первостепенное значение в развитии обширного спаечного процесса.
Лечение
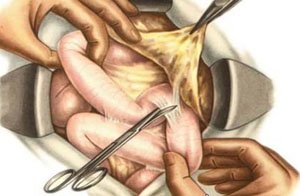 Терапия спаечного процесса подразделяется на оперативную и консервативную. Без хирургического вмешательства можно обойтись, если образовавшихся спаек немного, они незначительно сказываются на моторно-эвакуаторной функции кишечника, кишечной непроходимости нет.
Терапия спаечного процесса подразделяется на оперативную и консервативную. Без хирургического вмешательства можно обойтись, если образовавшихся спаек немного, они незначительно сказываются на моторно-эвакуаторной функции кишечника, кишечной непроходимости нет.
Вылечить спаечную болезнь, особенно распространенную, без хирургического вмешательства невозможно. Медикаменты могут уменьшить выраженность клинической симптоматики, но не ликвидировать соединительнотканные образования. Хирургическое иссечение спаек также не всегда успешно, так как возможен рецидив болезни – повторное образование спаечных тяжей.
Диета
Диетическое питание подразумевает отказ от продуктов, провоцирующих усиленное газообразование. Это уменьшает напряженность кишечника, снижает интенсивность болевых ощущений.
| Нерекомендуемые продукты | Рекомендуемые продукты |
|
|
Полный переход к диетическому питанию позволяет уменьшить выраженность клинической симптоматики спаечной болезни.
Медикаментозная терапия
В комплексной терапии спаечной болезни практикуется использование симптоматических средств, которые улучшают качество жизни пациента. Врачом могут быть назначены:
-
 НПВС и глюкокортикостероиды как средства, препятствующие воспалению спаек;
НПВС и глюкокортикостероиды как средства, препятствующие воспалению спаек; - лидаза и другие рассасывающие ферменты;
- ФИБС, алоэ, спленин для рассасывания спаек (часто в сочетании с физиопроцедурами);
- панкреатические ферменты для улучшения процессов переваривания (панкреатин);
- средства для уменьшения содержания образовавшихся газов (симетикон);
- спазмолитики для снижения интенсивности боли (дротаверин).
Еще могут назначаться средства для очищения кишечника, если нет возможности поставить очистительную клизму.
Хирургическая терапия
Применяется в случае развития кишечной непроходимости или значительного снижения качества жизни пациента, низкой эффективности консервативного лечения. Проводится полостная операция, образовавшиеся спайки иссекаются обычным скальпелем, с помощью лазера или электрического тока.
Для профилактики повторного образования спаек применяются:
-
 ферменты протеолитические (химотрипсин, трипсин) и фибринолитические (урокиназа, стрептокиназа);
ферменты протеолитические (химотрипсин, трипсин) и фибринолитические (урокиназа, стрептокиназа); - антикоагулянты (низкомолекулярный гепарин);
- гиалуронидаза;
- барьерные специализированные мембраны и пленки (вводятся интраоперационно).
Целесообразность применения той или иной методики оценивает врач.
Восстановительный период протекает без каких-либо особенностей, практикуется раннее вставание, постепенное расширение строгой диеты.
Возможные осложнения и прогноз
Наиболее грозное осложнение спаечной болезни – это кишечная непроходимость. При позднем обращении или отсутствии адекватной хирургической помощи кишечная непроходимость может стать причиной смерти больного.
Хроническая и интермиттирующая спаечная болезнь не представляют угрозы для жизни пациента. Прогноз благоприятный, но качество жизни может быть различным.
Профилактика
Профилактические мероприятия по предотвращению развития спаечной болезни зависят от рекомендаций хирурга, который проводит оперативное вмешательство. Возможные составляющие указаны выше.
Источник
Нежные внутри
Кишечник представляется нам не самым деликатным органом, однако… Помню, когда я учился в медицинском институте, на кафедре хирургии, нам показывали правильное отношение к кишке. Пожилой доктор никогда даже не прикасался к органу пальцами ― только салфеткой, смоченной в стерильной жидкости. Он работал пинцетом, очень нежно и бережно укладывая петли на свое место после осмотра. Вот так нам прививали трепетное отношение к кишке. Однако не все юные хирурги усвоили эти уроки, и некоторые коллеги до сих пор всячески теребят и встряхивают кишки пациентов. И после таких небрежных манипуляций в кишечнике обязательно образуются спайки.
Спайки представляют из себя как бы тяжи, созданные из соединительной ткани. Образуются они между листками брюшины. Сама брюшина представляет собой тонкую оболочку, окружающую внутренние органы живота. Функций у этой пленки множество, и одна из них — защитная.
Реализуется эта функция так: когда на органе (кишке) образуется повреждение или воспаление, к этому месту прилипает другой участок брюшины, благодаря этому воспалительный процесс не выходит за границы слипания. Теперь вы поняли, почему грубые действия хирурга по отношения к кишке (тисканье, тряска, которые повреждают нежную кишечную оболочку) приводят к спаечному процессу.
Кишки — это, по сути, такие подвижные трубочки, благодаря этой подвижности пищевой комок свободно и беспрепятственно проходит все изгибы своего маршрута, отдавая все хорошее и забирая все вонючее. А спайки скручивают кишки так, что просвет закрывается, перекрывая свободный проход. А у женщин, например, бывают спайки органов малого таза. Спаечная болезнь в малом тазу мешает прохождению яйцеклетки от яичника в полость матки, приводя к бесплодию.
Помоги себе сам
Однако, обнаружив у себя спайки после операции, не стоит сразу обвинять доктора. Любое вмешательство в брюшную полость, любое воспаление, особенно если у вас есть предрасположенность к спаечному процессу, приведет к образованию спаек, даже если доктор был очень нежен. Более того, в половине случаев спаечной болезни вы сами и виноваты.
Как напишете вы — хирург лазил, а я виноват!? Да-да, возможно, «виновато» то самое заболевание, которое вы запустили, доведя себя до хирургического стола, а также ваше поведение в послеоперационном периоде.

Одного прооперировали, удалили воспаленный аппендикс, так он на второй день уже потихонечку согнувшись ходит, а другой кряхтит, выпрашивая обезболивающие. Ну а что ― хорошо, с утра закинулся и полдня дремлешь, ничего не болит, ничего не беспокоит. Так и лежит это тело аки бревно дня три-четыре. Между тем спайки образуются очень быстро. И без движения они только укрепляются.
Не надо себя жалеть, нужно найти ту середину, когда ваш доктор еще не ворчит, увидев вас двигающимся по коридору, но и не пинает, требуя движения. Спросите у доктора: когда можно шевелиться, когда — принимать пищу, вы сами должны найти консенсус со своим врачом. Ведь и ему выгодно, чтобы у вас все было хорошо, нормальный врач тоже переживает за ваше будущее.
Не только из-за операции
Как я уже сказал, к образованию спаек могут приводить некоторые состояния и заболевания. Среди них:
- травмы кишечника после ударов, падений, ранений;
- инфекционные поражения кишечника (аппендицит, прободная язва желудка или 12-перстной кишки), приводящая к перитониту (воспалению органов живота), другие воспалительные процессы в животе;
- воспалительные заболевания в малом тазу у женщин (воспаление матки, придатков);
- лучевая терапия может привести к радиационному поражению органов живота и спаечному процессу;
- часто спаечная болезнь поражает больных после перитонеального диализа (подобие искусственной почки, только детоксикацию проводят через живот, вливая в него жидкость и одновременно удаляя токсические вещества).
Вне зависимости от причины образования спайки могут приводить к тяжелым последствиям. Поэтому важно вовремя обратить внимание на тревожные симптомы.
Не пропустить симптомы
Развивается сей недуг довольно медленно, и долгое время пациент не знает, что он пациент, между тем спайки медленно и неотвратимо (или почти неотвратимо) укрепляются, завязывая кишки в узел.
Читайте также:
Профилактика и лечение острых кишечных инфекций
Заболевание может начинаться регулярными запорами, болями (коликами) в животе, усиливающимися при физической нагрузке, переедании. Нередко бывают тошнота и рвота.

Если вовремя не спохватиться, возникает кишечная непроходимость. Это уже серьезное осложнение ― когда кишечное содержимое не способно пройти через определенный промежуток связанной в узел кишки. Перистальтическая волна постоянно толкает стенки кишок, возникают резкие боли. В месте сужения образуется все больший завал, кишка раздувается, сужаются сосуды, нарушается питание кишечной стенки. При этом по-большому больной сходить не может, зато рвота — с характерным запахом.
В конечном итоге кишка в этом месте отмирает, омертвевшая ткань под давлением рвется и все вываливается в брюшную полость, вызывая разлитой каловый перитонит. А уж с этого момента до летального исхода всего один шаг. Так что давайте диагностировать спайки вовремя.
Спаечную болезнь врач может заподозрить по характерным жалобам. В помощь ему будут ультразвуковое исследование живота и рентген брюшной полости с контрастом. Также хороша компьютерная томография ― один из лучших и безопасных методов обследования. Однако иногда лучше рассечь (лапароскопически) кишечник и один раз увидеть.
Легче предупредить
Несомненно, хирург не будет стремиться лезть к вам в живот на начальных проявлениях болезни. Он оттянет этот ответственный момент до последнего, назначит диету с исключением острого, жареного, алкоголя, мучного, копченостей (нафиг так жить???). Еще он назначит рассасывающую терапию (это препараты такие, а не то, что вы подумали). Для обезболивания пропишет анальгетики и спазмолитики. И кстати говоря, подобная терапия действительно может помочь.
А вот гинекологи, например, часто рекомендуют секс как прекрасное средство от спаечной болезни. И ведь не поспоришь. Движение есть? Есть! Кроме того, во время секса выделяются вещества с мощным обезболивающим эффектом, и вы даже не почувствуете, как разойдутся ваши послеоперационные швы (шутка), по крайней мере спайки рассосутся точно.
Будьте здоровы!
Владимир Шпинев
Фото thinkstockphotos.com
Источник
 Спастический колит представляет собой разновидность патологического процесса с локализацией в толстом кишечнике. Заболевание напрямую связано с нарушением моторики органа. Главным симптомом недуга является регулярное появление спазмов в зоне кишечника.
Спастический колит представляет собой разновидность патологического процесса с локализацией в толстом кишечнике. Заболевание напрямую связано с нарушением моторики органа. Главным симптомом недуга является регулярное появление спазмов в зоне кишечника.
При серьезном нарушении функционального состояния органа симптоматика может дополняться внешнекишечными признаками. Пациент ощущает внезапную слабость организма, появляется чрезмерная потливость, головная боль, озноб. Лечение спастического колита рекомендуется начинать как можно раньше. Заболевание может принять хроническую форму и спровоцировать опасные воспалительные процессы в других отделах пищеварительного тракта.
1. Спастический колит — что это такое?
Спастический колит является стойким нарушением функционального состояния кишечника. Патология сопровождается возникновением болезненных спазмов. Заболевание не провоцирует органические нарушения в органе. Характерным проявлением колита такого типа является дистрофическое изменение тканей пищеварительного тракта. Воспалительный процесс менее выражен, чем при других формах болезней данной категории.
У женщин спастический колит диагностируется чаще, чем у мужчин. В группу риска входят также дети (с раннего возраста).
2. Причины
Основной причиной развития спастического колита считается нарушение или отсутствие режима питания. Некоторые продукты оказывают негативное воздействие на слизистые оболочки органов пищеварения. При регулярном их употреблении в пищу происходит нарушение функционального состояния пищеварительного тракта. В сочетании со снижением защитных функций организма, такой фактор провоцирует спазмы гладкой мускулатуры. Последствием становится спастический колит.
Другие причины:
- последствия гормонального дисбаланса в организме;
- осложнения аллергических процессов;
- наследственная предрасположенность;
- заражение пищеварительной системы паразитами;
- чрезмерная чувствительность органов пищеварения;
- отсутствие режима питания;
- последствия регулярных стрессовых ситуаций;
- осложнения после оперативного вмешательства в систему пищеварения;
- нарушения со стороны иммунной системы организма;
- чрезмерное употребление жирной и жареной пищи, кофе, алкоголя;
- несоблюдение санитарных и гигиенических норм;
- последствия травм пищеварительного тракта;
- нарушения функционального состояния тканей кишечника;
- злоупотребление вредными привычками;
- бесконтрольный прием некоторых видов слабительных препаратов;
- регулярные запоры;
- бесконтрольная антибактериальная терапия.
3. Формы заболевания
Спастический колит имеет несколько форм проявления. Каждый тип заболевания отличается провоцирующими факторами, дополнительными симптомами и подразумевает специальную схему терапии.
Определить некоторые формы патологии можно самостоятельно, но поставить точный диагноз может только специалист путем комплексного обследования пациента.
Формы недуга:
- острый тип (основной причиной развития является инфекционное поражение пищеварительного тракта, или раздражение слизистых оболочек кишечника вредными веществами);
- хронический тип (является последствием острой формы, сопутствующим состоянием может стать дисбактериоз);
- токсический тип (провоцирующим фактором является воздействие химических веществ на слизистые оболочки кишечника);
- аллергический тип (является осложнением хронических аллергических реакций);
- алиментарный тип (развивается по причине нехватки клетчатки в рационе, регулярного нарушения режима питания);
- медикаментозный тип (в большинстве случаев развивается на фоне бесконтрольного приема слабительных средств и антибиотиков).
Дополнительно в медицинской практике используется другая классификация спастического колита. Различаются формы с преобладанием запора, диареи или чередованием данных состояний. В отдельную группу входит неклассифицируемый колит. Такой вид патологии трудно поддается диагностике. Симптомы могут быстро сменять друг друга. Выявить преобладающие признаки не удается.
4. Симптомы
Главным симптомом спастического колита является наличие у пациента приступообразных болей в зоне органов пищеварения. Состояние регулярно проявляется в течение дня и ночи. Спазмы ослабевают после осуществления акта дефекации. Дополняется клиническая картина другими отклонениями в работе пищеварительного тракта и ухудшением общего самочувствия. Интенсивность симптоматики зависит от степени прогрессирования воспалительного процесса.
Другие симптомы:
- метеоризм, сопровождающийся болевыми ощущениями;
- нарушение процесса опорожнения кишечника (диарея, запор);
- спазмы проявляются натощак или сразу после приема пищи;
- регулярные ложные позывы к дефекации;
- чрезмерное газообразование и урчание в животе;
- отсутствие аппетита (вид еды вызывает приступы тошноты);
- отрыжка воздухом (при наличии осложнений — кислотой);
- нерегулярный стул (запоры могут сменяться диареей);
- обильный налет на языке, горечь во рту, неприятный запах из ротовой полости;
- чрезмерно напряженные мышцы живота;
- ощущение неполного опорожнения кишечника после дефекации.
Отличительной особенностью спастического колита является отсутствие повышенной температуры тела и резкого снижения массы тела. Примеси крови и слизи в каловых массах также являются необязательными симптомами. Возникают данные состояния под воздействием сопутствующих патологических процессов. Например, если у пациента одновременно со спастическим колитом прогрессирует язвенная болезнь или гастрит.
5. Особенности протекания заболевания у детей
Основными причинами спастического колита у детей являются бактериальные и инфекционные поражения системы пищеварения. В отличие от взрослых пациентов, у малышей в период обострения может подниматься температура тела. Болевые ощущения в животе провоцируют постоянный плач и раздражительность ребенка. Примеси слизи и крови в каловых массах появляются быстрее, чем у взрослых с аналогичным диагнозом.
Особенности спастического колита у детей:
- в детском возрасте основной причиной развития патологии является воздействие психотравмирующих факторов;
- второй распространенной причиной колита у малышей считаются осложнения после инфекционного или бактериального поражения органов пищеварения;
- в группе риска находятся дети на искусственном вскармливании (а также ослабленные малыши);
- внекишечными проявлениями спастического колита у детей могут стать головные боли, затруднения процесса глотания, чрезмерная потливость, изжога, тошнота и признаки тахикардии.

6. Диагностика
Для диагностики спастического колита необходимо комплексное обследование пациента. При наличии симптомов заболевания следует обращаться к гастроэнтерологу. После визуального осмотра пациента, составления списка жалоб и пальпации живота врач назначает процедуры, необходимые для определения причины возникшего состояния.
Комплекс диагностических мероприятий включает в себя лабораторные исследования биологического материала и инструментальные процедуры.
Лабораторные методы исследования
Предметом лабораторных исследований при подозрении на спастический колит, являются каловые массы, моча и кровь. Биологический материал изучается на наличие паразитов, признаков воспалительного процесса и отклонений в уровне жизненно важных веществ. Лабораторные анализы являются обязательным этапом диагностики недуга.
Лабораторные методы:
- общий анализ крови;
- биохимический анализ крови;
- исследование кала на яйца гельминтов;
- исследование кала на примеси крови и слизи;
- исследование крови на целиакию;
- копроцитограмма.

Инструментальные методы исследования
Список инструментальных методов обследования зависит от общей клинической картины состояния здоровья пациента. В некоторых случаях для подтверждения диагноза достаточно провести УЗИ, рентген или КТ кишечника.
Для определения масштаба патологических процессов в системе пищеварения назначаются дополнительные процедуры.
Инструментальные методы:
- ирригоскопия;
- аноректальная манометрия;
- колоноскопия;
- УЗИ органов малого таза;
- колоно-фиброскопия;
- сигмоидоскопия;
- рентген кишечника;
- УЗИ органов брюшной полости;
- ректороманоскопия;
- КТ кишечника.
7. Лечение спастического колита кишечника
Терапия спастического колита включает в себя консервативное лечение и обязательное соблюдение диеты. Пациенту следует обеспечить максимально комфортные условия. Стрессовые ситуации, эмоциональное напряжение или чрезмерная усталость могут снизить тенденцию к выздоровлению.
Комплекс терапии должен составляться врачом. Самолечение может стать причиной серьезных осложнений.
Консервативное лечение
Спастический колит не провоцирует органические изменения в пищеварительном тракте. Такая особенность заболевания исключает использование хирургических методик лечения. Необходимость в проведении операции возникает только при наличии сопутствующих патологий или их осложнений. Функциональное расстройство кишечника лечится консервативными методами (с помощью медикаментов). Составлением списка препаратов должен заниматься врач.
Примеры препаратов:
- спазмолитические средства (Но-Шпа, Дротаверин);
- ферментные средства (Мезим, Фестал);
- противодиарейные средства (Имодиум);
- энтеросорбенты (Энтеросгель, Полисорб);
- противовоспалительные медикаменты (Ибупрофен, Баралгин, Анальгин);
- средства для восстановления микрофлоры кишечника (Бифиндумбактерин).
Видео — Лечебная диета (СТОЛ) №3 (Хронические воспалительные заболевания кишечника)
Народные средства
Рецепты альтернативной медицины отличаются хорошей эффективностью при лечении спастического колита. Отвары и настои на основе растительных компонентов способны устранить болевые ощущения, восстановить моторику кишечника, повысить иммунитет и улучшить функциональное состояние пищеварительного тракта в целом. Готовятся такие напитки стандартным методом. Чайная ложка сухого сырья заливается стаканом кипятка, заготовка настаивается и употребляется небольшими порциями в течение дня.
Примеры народных средств:
- отвары с противовоспалительным действием (шалфей, мать-и-мачеха, ромашка аптечная);
- средства для стабилизации нервной системы (мелисса, пион);
- настои для снижения газообразования (семена укропа, анис, фенхель, мята);
- средства для улучшения процесса опорожнения кишечника (рябина, кора крушины).
8. Диета и питание при спастическом колите
Коррекция рациона питания является обязательным этапом лечения спастического колита. Нарушение режима, употребление вредных продуктов, частое голодание или переедание относятся к числу провоцирующих факторов для данного недуга.
 Диета способна оказывать лечебное действие. Правильно составленный рацион, ускорит тенденцию к выздоровлению. Принципы диеты можно использовать для профилактики рецидивов колита.
Диета способна оказывать лечебное действие. Правильно составленный рацион, ускорит тенденцию к выздоровлению. Принципы диеты можно использовать для профилактики рецидивов колита.
Особенности питания:
- из рациона исключается выпечка и другая мучная продукция (для исключения процессов брожения в системе пищеварения);
- запрещено употреблять жирные, соленые, острые, жареные, маринованные блюда;
- исключение из меню продуктов, провоцирующих чрезмерное газообразование;
- молоко и молочные продукты рекомендуется заменить кисломолочной продукцией.
Основные принципы питания
Принципы питания при спастическом колите зависят от симптоматики недуга. Если заболевание развивается с преобладанием запоров, то в рационе должны присутствовать сырые овощи и фрукты, свекла и тыква в запеченном виде, цельнозерновой хлеб и сухофрукты. При наличии диареи правила меняются. Овощи и фрукты следует подвергать термической обработке.
Продукты с послабляющим действием запрещены к употреблению. Основные принципы диет при запорах и диарее не отличаются.
Принципы диеты:
- дробное питание (небольшими порциями, 5-6 раз в сутки);
- соблюдение питьевого режима (не менее двух литров воды в сутки);
- в блюдах должны отсутствовать красители, консерванты и другие вредные компоненты;
- продукты должны быть калорийными, но легко усваиваться пищеварительной системой;
- при преобладании запоров следует соблюдать принципы Диеты №2;
- если колит сопровождается диареей, то за основу питания берутся принципы Диеты №4.
9. Возможные осложнения и последствия
При спастическом колите отсутствует тенденция к нарастанию симптомов. Заболевание в значительной степени снижает качество жизни. Органическими нарушениями пищеварительного тракта недуг не сопровождается. Однако при длительном игнорировании симптоматики патологии могу т возникнуть серьезные осложнения. Диарея провоцирует обезвоживание, запоры — кишечную непроходимость. Последствиями таких состояний становятся сбои в работе всего организма. При кишечной непроходимости развиваются патологические процессы, подразумевающие хирургическое вмешательство.
10. Профилактика
Профилактика спастического колита заключается в исключении провоцирующих факторов. Моторику кишечника может нарушить малоподвижный образ жизни. При недостаточной физической активности рекомендуется делать элементарные зарядки по утрам.
Рацион питания должен контролироваться. Частые перекусы, резкие смены диет, переедание и другие факторы оказывают негативное воздействие на состояние органов пищеварения.
Меры профилактики:
- предотвращение стрессовых ситуаций и своевременное лечение нервных расстройств;
- соблюдение правил сбалансированного и рационального питания;
- своевременное выявление причин желудочно-кишечных расстройств;
- профилактика паразитарных и бактериальных инфекций;
- регулярное обследование у гастроэнтеролога;
- здоровый образ жизни и достаточная физическая активность;
- соблюдение режима сна и отдыха.
Видео — Супер-еда для перистальтики кишечника.
11. Итоги
- спастический колит является нарушением моторной функции кишечника;
- недуг сопровождается выраженными спазмами в зоне органов пищеварения;
- колит спастического типа может возникать с преобладанием диареи, запора или иметь смешанную форму;
- причинами нарушения моторной функции кишечника могут стать неправильное питание, злоупотребление вредными привычками, паразитарные инфекции, малоподвижный образ жизни;
- своевременное лечение и профилактика заболевания снизят риск серьезных нарушений в работе пищеварительного тракта.

Эндоскопист
Проводит эндоскопическую диагностику патологий желудочно-кишечного тракта. Делает заключения на основании результатов осмотра, а также проводит лечебные манипуляции при гастритах, язвах и других нарушениях в ЖКТ.Другие авторы
Комментарии для сайта Cackle
Источник


