Цветная капуста при колите
Колит кишечника — грозное состояние, требующее своевременной диагностики и правильного лечение. В немалой степени лечение колита заключается в подборе правильного и сбалансированного рациона, без которого избавление от столь неприятной и опасной патологии невозможно
Содержание:
- Что можно есть?
- Что нельзя есть?
- Меню на неделю
Что можно есть при колите кишечника?
При колите в острой фазе допускается употребление вяжущих «закрепляющих» напитков: черного чая. Рекомендуется пить кисель, ягодные отвары. Особенно выраженным вяжущим эффектом обладает черника, черная смородина. Кроме отваров можно употреблять ягоды в свежем виде. Потребление натуральных фруктовых соков нужно ограничить. Концентрированные соки пить не следует, поскольку большинство имеют высокую кислотность и могут повлечь ещё большее раздражение и без того воспаленного кишечника.
Овощи свежие и вареные. Потребление овощей допускается в виде пюре. Вареные овощи должны быть в толченом виде (также в виде пюре). Исключается потребление овощей, вызывающих повышенное продуцирование кишечных газов. Успокаивающим эффектом обладает цветная капуста. Её обязательно следует включить в рацион диетического питания.
Фрукты. Допускается употребление яблок, персиков, груши (в особенности), но также в виде пюре.
Супы, каши. Супы и каши для целей диетического питания необходимо готовить на воде или нежирном бульоне. Высокая жирность блюда способствует повышению нагрузки на пищеварительную систему (печень, тонкий кишечник и др.). По консистенции супы и каши должны быть однородны, протерты (как для детского питания).
Кисломолочные продукты. От кисломолочных продуктов в период течения острой фазы колита лучше отказаться, однако в небольших количествах допускается нежирные творог, нежирное молоко, нежирные сорта сыра.
Мясо, рыба. Из мяса и рыбы следует готовить фарш, а затем котлеты на пару с добавлением перловой крупы или цельных зерен риса.
Субпродукты. Допускается печеночный паштет собственного приготовления.
Хлебобулочные изделия. Исключается свежий хлеб. Потреблять следует только вчерашний хлеб из твердых сортов пшеницы, сухари (размоченные в чае).
Кондитерские изделия. Конфеты в небольшом количестве, сахар до двух чайных ложек в день.
Что нельзя есть при колите кишечника?
Запрещено употреблять следующие продукты:
Хлеб свежий, сдобы. Свежий хлеб и сдобные хлебобулочные изделия способствуют повышенной выработке кишечных газов, а также ускоряют перистальтику кишечника. В условиях поражения стенки толстой кишки — это усугубит и без того тяжелое состояние пациента.
Бульоны из мяса, рыбы (крепкие). Животные жиры в больших количествах сложны для переработки и существенно нагружают печень и весь желудочно-кишечный тракт.
Макароны, а также бобовые и горох. Повышают выработку кишечных газов, «нагружая» кишечник.
Жареное мясо, рыба, жирные мясные продукты (сало, бекон, ветчина).
Соленья, копченые блюда, маринованные блюда. Раздражают слизистую оболочку тонкого и толстого кишечника, провоцирую понос.
Консервированные продукты, соленья.
Сырые фрукты, сырые овощи. Способствуют лучшей перистальтике кишечника за счет богатого содержания клетчатки. В особенности следует исключить тыкву, свеклу, редьку, репу, арбуз, дыню.
Жирные кисломолочные продукты: сметана, цельное молоко и т.д.
Крепкий кофе и какао на жирном молоке.
Арахис.
Еда быстрого приготовления (фаст-фуд).
Пряные продукты, приправы.
Яйца (допускается потребление 1-го яйца в день вкрутую).
Блюда из круп.
Блюда, содержащие животные и транс-жиры. Допускается употребление до 50 граммов сливочного масла в день.
По теме: Лечение колита народными средствами
Меню на неделю при колите кишечника
Понедельник
Прием пищи №1: салат из цветной капусты с грецкими орехами протертый, гречка с небольшим количеством натурального сливочного масла, ягодный отвар.
Прием пищи №2: протертый фрукт.
Прием пищи №3: овощной отвар, протертая вареная говядина с морковью, отвар из фруктов.
Прием пищи №4: протертый фрукт.
Прием пищи №5: кусок вареной рыбы (измельченный).
Вторник
Прием пищи №1: отварные сборные овощи (морковь, томаты и др.), запеканка из творога, ягодный отвар.
Прием пищи №2: печеный фрукт с сахарной пудрой (груша или яблоко).
Прием пищи №3: суп из перловки, голубцы из капусты с начинкой из отварного риса.
Прием пищи №4: салат из свежей моркови с лимонным соком.
Прием пищи №5: кусок отварной рыбы (измельченной), отвар из шиповника.
Среда
Прием пищи №1: салат из огурцов с измельченной говядиной, яичница из одного яйца, отвар из сухофруктов.
Прием пищи №2: салат из сборных овощей.
Прием пищи №3: капустный суп (щи), отварная говядина с томатами, отвар из шиповника.
Прием пищи №4: сухофрукты размоченные (кроме чернослива, поскольку он оказывает выраженное слабительное действие).
Прием пищи №5: паровые котлеты из курицы, тушеные овощи, крепкий чай.
Четверг
Прием пищи №1: салат из огурцов, томатов без масла с измельченным репчатым луком, рисовая каша на воде.
Прием пищи №2: тертый фрукт (яблоко, груша).
Прием пищи №3: овощной бульон, котлеты паровые, пюре из цветной капусты.
Прием пищи №4: нежирный творог.
Прием пищи №5: фрукт (яблоко).
Пятница
Прием пищи №1: паровые котлеты из рыбы, салат из овощей, стакан ягодного отвара.
Прием пищи №2: стакан чая и сухое печенье.
Прием пищи №3: овощной суп на курином бульоне, измельченная отварная говядина.
Прием пищи №4: сухофрукты (размоченные).
Прием пищи №5: творожная запеканка с изюмом.
Суббота
Прием пищи №1: овсянка на воде, паровые котлеты из рыбы, стакан отвара шиповника.
Прием пищи №2: яблоко или груша.
Прием пищи №3: отварная говядина с овощами, творожная запеканка и стакан чая.
Прием пищи №4: салат из яблока с лимонным соком.
Прием пищи №5: котлеты куриные на пару с нежирным творогом.
Воскресенье
Прием пищи №1: измельченная нежирная рыба с лимонным соком, картофельное пюре, стакан чая.
Прием пищи №2: яблочный салат.
Прием пищи №3: щи из капусты на слабом бульоне, творожная запеканка, ягодный отвар.
Прием пищи №4: отварные овощи.
Прием пищи №5: тефтели из говядины, тушеная капуста, стакан чая.
Таким образом, необходимо строго следить за питанием для достижения высокого терапевтического эффекта. Питание должно быть дробным, с минимумом клетчатки. Также важно исключить грубые продукты, соленые, копченые, острые блюда. Все блюда следует подавать в измельченном и протертом виде. Только так можно будет быстро забыть о колите.
Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог
Образование: Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности «Гастроэнтерология» — учебно-научный медицинский центр.
Наши авторы
Источник
В случае воспаления слизистой оболочки толстого кишечника говорят о таком заболевании, как колит.
Существует несколько видов колита, но основными признаками патологии являются боли в животе, метеоризм и нарушенный стул, чаще в виде диареи.
Общие правила
Задача диеты при колите заключается в обеспечении питания при нарушенном пищеварении, то есть механическое и химическое щажение пищеварительного тракта, уменьшении воспалительной реакции.
Основная задача — свести на нет брожение и гниение в кишечнике и нормализовать его функции и функции других органов желудочно-кишечного тракта.
Согласно таблице диет по Певзнеру, при колите назначается диета №4 в случае резкого обострения заболевания или №4б при затихающем процессе либо при нерезком обострении.
Лечебный стол при колите имеет пониженную энергетическую ценность (ограничение потребления жиров и углеводов, но с нормальным количеством белка), и равняется 2170-2480Ккал.
Состав диеты:
- содержание белков – 85-90гр, из них 60-65% животные;
- содержание жиров 70-80гр;
- углеводы 300-350 гр;
- поваренная соль – 8-10гр.
Режим питания
Режим питания при колитах любой стадии дробный, 5-6 раз в день и небольшими порциями. За счет такого принципа диеты снижается механическая нагрузка на пищеварительный тракт, и, в частности, на кишечник, а пища легче переваривается и усваивается. Последний прием еды должен быть не позднее, чем за 3 часа до сна.
Температура пищи
Блюда не должны быть слишком холодными или горячими, чтобы не раздражать слизистую желудочно-кишечного тракта. Оптимальная температура пищи 15-60°C.
Кулинарная обработка
Все блюда должны быть в отварном виде, приготовленными на пару или запеченными, но без жесткой корочки. Кроме того, пища подается протертой или в измельченном виде. Таким образом кишечник успевает расщепить продукты до питательных веществ, которые всасываются в кровь – этим достигается механическое щажение.
Растительная клетчатка
Количество растительной клетчатки в диете при колитах снижено, так как она, во-первых, не задерживается в кишечнике, то есть увеличивает частоту дефекаций (а колит, как правило, сопровождается поносом), а, во-вторых, раздражает слизистую кишечника, которая и так воспалена.
Соль
Содержание соли в пище при колите несколько снижено, до 10гр. Чересчур соленые блюда раздражающе действуют на пищеварительный тракт.
Свободная жидкость
Употребление свободной жидкости должно быть не менее 1,5-2л в день. Таким образом разводится соляная кислота в желудке и восполняется объем теряемой жидкости при диарее.
Алкоголь
От алкоголя, особенно в период обострения заболевания следует отказаться. Алкоголь раздражающе действует на слизистую желудка и кишечника, усугубляет воспаление в толстой кишке, стимулирует продукцию ферментов поджелудочной железы и выброс желчи, что усугубляет заболевание.
Запрещенные продукты
В меню лечебного стола при колите не должны входить те продукты, которые вызывают брожение и гниение в кишечнике, стимулируют газообразование и перистальтику.
К ним относятся как грубая растительная клетчатка, так и бобовые. Кроме того, не рекомендуется употреблять пряности — они раздражающе действуют на пищеварительный тракт.
Жиры, особенно растительного происхождения также ограничивают, так как они мешают усвоению питательных веществ в кишечнике и ускоряют процессы дефекации, что не есть хорошо при диарее. То же самое касается и молочных продуктов, особенно при непереносимости лактозы.
Стимуляторы желчеотделения, выделения ферментов поджелудочной железы, например, экстрактивные вещества, увеличивают нагрузку на печень и ухудшают течение колита.
Список запрещенных при колите продуктов
- черный хлеб, хлеб из муки грубого помола или цельнозерновой, сдоба;
- наваристые мясные и рыбные бульоны;
- макаронные изделия, фасоль, горох, чечевица, бобы;
- жирные сорта мяса и птицы, особенно жареные блюда;
- соленья, маринады, копчености;
- консервы, икра;
- жирные сорта рыбы;
- грибы в любом виде;
- сырые овощи;
- фрукты и ягоды в сыром виде, сухофрукты, мед, варенье;
- молочные продукты, цельное молоко;
- кофе и какао с молоком;
- орехи;
- фаст-фуд, чипсы, сухарики;
- яйца жареные или вкрутую;
- пряности (горчица, перец, уксус, чеснок и прочие);
- крупы: перловка, ячменная, пшеничная, пшеничная, ячневая;
- жиры, кроме сливочного масла.
Разрешенные продукты
Меню диеты при колите должно включать продукты, обеспечивающие нормальное пищеварение, задерживающие дефекацию, позволяющие кишечнику быстро их усвоить.
Это и хлебобулочные и молочные продукты с пониженной кислотностью, и «крепящие» продукты (кофе, какао), а также содержащие в большом количестве витамины.
Кроме того, необходимо обеспечить механическое и химическое щажение пищеварительному тракту, поэтому все блюда должны быть протертыми или мелкопорубленными, а также подаваться в теплом виде.
В список разрешенных продуктов входят:
- сухари из белого хлеба, галеты, бисквит;
- обезжиренные и разведенные бульоны, супы с разваренными крупами или измельченными овощами (картофель, кабачки);
- нежирные сорта мяса и птицы и блюда из них (котлеты на пару с рисом, фрикадельки): телятина, говядина, крольчатина, курица без кожи;
- рыба нежирных сортов, отваренная или на пару, запеченная;
- разваренные каши на воде (гречка, рис, овсянка);
- яйца в виде белкового омлета или всмятку;
- овощи: картофель, кабачки, цветная капуста, тыква, морковь в виде пюре, суфле, запеканок или разваренные;
- яблоки запеченные, в виде пюре, без кожуры и красные, отвары из барбариса, смородины черной, айвы; груши, бананы;
- сливочное масло в небольшом количестве;
- обезжиренный творог и некислая сметана;
- сыры неострые и несоленые;
- лавровый лист, ванилин, корица, немного укропа и петрушки;
- шоколад, крепкий чай, кофе, разведенные соки (исключая абрикосовый, виноградный и сливовый);
- мармелад, пастила;
- кисели, желе.
Необходимость соблюдения диеты
Соблюдение диеты при колитах нормализует работу толстого кишечника и всего пищеварительного тракта в целом. Также лечебный стол при заболевании обеспечит усвоение питательных веществ, витаминов и микроэлементов, нормализует внешний вид и вес, стимулирует иммунитет.
Нормальная работа желудочно-кишечного тракта благоприятно сказывается на состоянии психики, устраняет эмоциональную возбудимость, положительно влияет на сон.
Кроме того, при соблюдении диеты у пациента купируются все неприятные ощущения, связанные с колитом, исчезают боли в животе, нормализуется стул.
Последствия несоблюдения диеты
При несоблюдении диеты колит грозит частыми обострениями, постоянным дискомфортом в животе и проблемами со стулом – это в лучшем случае, а в худшем – грозит перейти в язвенный колит, осложниться кишечными кровотечениями и развитием перитонита.
Кроме того, колит вызывает сужение просвета толстого кишечника за счет стриктур и рубцов.
Источник
При колите (воспалении слизистой толстого кишечника) лечащим врачом наряду с медикаментозным лечением назначается диета, необходимая для уменьшения выраженности признаков при обострении хронического заболевания или остром его течении. Кроме того, лечебное меню направлено на восстановление слизистой и налаживание всасывательной функции органа. Питание подбирается индивидуально и зависит от формы колита и сопутствующих симптомов.
Содержание:
- Значение и разновидности диеты при воспалении слизистой кишечника
- Стол №4 А (колиты с брожением)
- Стол № 4 Б (хронический колит в период ремиссии, острый колит)
- Стол №4 В (период выздоровления при остром колите)
- Питание при остром колите
- Диета при язвенном колите
- Разрешенные и запрещенные блюда
- Примерное трехдневное меню при язвенном и остром колите, в период обострения хронического колита
- Питание при хроническом колите
- Разрешенные и запрещенные продукты (таблица)
- Примерное меню при хроническом колите на 3 дня

Значение и разновидности диеты при воспалении слизистой кишечника
Колит – одно из проявлений воспалительных заболеваний желудочно-кишечного тракта, например, энтероколита (когда одновременно воспаляется тонкий кишечник) или гастроэнтероколита (добавляется воспаление слизистой желудка). Может выступать и как самостоятельное заболевание. Выделяют острое и хроническое течение болезни.
При колите диета назначается индивидуально и зависит от протекания заболевания.
Стол №2 показан при хроническом колите. Направлен на восстановление микрофлоры и нормализацию пищеварения.
Стол №3 с преобладанием клетчатки рекомендован при запорах.
Стол №4 назначается при неспецифическом язвенном и остром колите. Предполагается исключение пищи, приводящей к усилению работы кишечника и желудка, а также желчеотделения. Это щадящая диета, в ней ограничены продукты, раздражающе действующие на стенки кишечника.
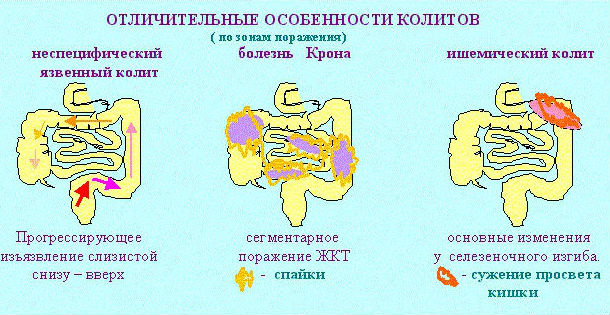
Диету №4 делят на несколько видов. Это деление важно, так как каждый из столов назначается с учетом сопутствующих симптомов и предполагает исключение или добавление тех или иных групп продуктов.
Стол №4 А (колиты с брожением)
Рацион состоит из следующих блюд:
- яйца отварные или паровые омлеты из них – не более 2 в сутки;
- слизистые супы;
- протертые каши (рисовая, манная);
- нежирные сорта мяса и рыбы (отварные, приготовленные на пару);
- отвары, желе, кисели из смородины, черники.
Ограничивается употребление углеводов. Увеличивается содержание белков (творог, нежирное мясо).

Стол №4 Б (хронический колит в период ремиссии, острый колит)
К списку ранее разрешенных блюд добавляются другие группы продуктов:
- картофель, капуста цветная и брокколи, кабачки, морковь тушеные или отварные;
- макаронные изделия;
- сметана, кефир, сливки пониженной жирности;
- сладкие ягоды и отвары, кисели, десерты из них.
Увеличивается количество белков и углеводов для восстановления организма, допускается увеличение жиров до 100 г в сутки.
Стол №4 В (период выздоровления при остром колите)
В диету включаются жиры, в основном растительные, расширяется список овощей, фруктов и ягод. Разрешенные блюда:
- протертые негустые каши (рисовая, манная, гречневая, овсяная) на воде;
- подсушенный пшеничный хлеб в небольшом количестве;
- сухари, несладкое сухое печенье;
- супы на нежирном бульоне с протертыми овощами и перемолотым мясом;
- блюда из мясного нежирного фарша (паровые котлеты, фрикадельки и прочее);
- отварная говядина, индейка и курица без видимого жира и кожи;
- нежирная морская рыба в тушеном или запеченном виде;
- яйца всмятку или паровой омлет;
- из творога желательно готовить запеканки;
- небольшое количество отварных или тушеных овощей;
- яблоки в протертом или запеченном виде (не более 1 в день);
- травяные отвары, ягодные морсы, фруктовые компоты.
Замечание: Это практически полноценное питание с ограничением или полным исключением продуктов и блюд, которые ведут к раздражению кишечника.
Видео: Значение диеты при воспалении кишечника
Питание при остром колите
Острый колит возникает из-за употребления в пищу некачественных продуктов или после приема некоторых медикаментозных препаратов (в частности, антибиотиков). Проявляет себя общим недомоганием, тошнотой, вялостью, отсутствием аппетита, диареей. Стул при остром колите частый, с неприятным запахом, с примесями слизи и крови.
Первый день диеты рекомендовано обильное теплое питье, по возможности, пищу лучше исключить полностью. Предпочтение отдается травяным отварам (ромашка), морсам и компотам, некрепкому чаю, теплой чистой воде.
Важно: Можно употреблять очень слабые бульоны (например, куриный, говяжий), жидкие каши (манная, рисовая), перетертые супы с крупами без мяса.
Со второго дня болезни переходят к диете 4 Б, после значительного улучшения состояния – к столу 4 В. Основные правила диеты при остром течении болезни и в период восстановления сводятся к следующему:
- Основу составляют супы, разваренные каши, пюре. Предпочтение отдается слизистым блюдам, так как они обволакивают стенки ЖКТ, не раздражают, а напротив, успокаивают воспаленные оболочки.
- Количество жиров и углеводов (в особенности простых) уменьшается.
- Незначительно снижается количество животного белка, предпочтение отдается белку растительному (в умеренном количестве).
- Исключаются продукты, обогащенные клетчаткой.
- Важно соблюдение температурного режима. Нельзя есть очень горячую или очень холодную пищу.
- Предпочтение отдается приготовленным на пару блюдам, а также тушеным и отварным продуктам. Жарение полностью исключается.
- Употребление жидкости увеличивается до 2.5 литров в день.
- Пища принимается небольшими порциями до 6 раз в сутки.
- Ограничивается употребление соли.

Из рациона убирают продукты, которые способны вызвать процессы брожения и гниения в организме. Меню составляется так, чтобы снизить нагрузку на кишечник, уменьшить воспаление, восстановить нормальную работу пищеварительной системы.
Диета при язвенном колите
Язвенный колит (неспецифический) характеризуется поражениями слизистой оболочки кишечника. Заживление слизистой и восстановление всасывания пищи занимает длительное время. В этот период очень важно соблюдение строгой лечебной диеты.
Разрешенные и запрещенные блюда
Основу рациона составляют протертые жидкие каши на воде. Любые молочные продукты исключаются, как и мясные бульоны. Не рекомендуется гречневая каша, так как может усиливать перистальтику кишечника.
Разрешены блюда из нежирных сортов мяса и речной рыбы, желательно, чтобы они были максимально измельчены (тефтели, котлеты, фрикадельки). Яйца можно употреблять в виде парового омлета, желток убирать при острых воспалительных процессах. При обострениях ухудшение состояния вызывают даже тушеные овощи, поэтому от них стоит на время отказаться вовсе.
Полезны кисели из черемухи, айвы, груши, кизила, крепкий черный чай, которые снижают моторику кишечника.
После снятия острого воспалительного процесса в диету вводят способствующие восстановлению организма и кроветворению продукты (икра красная и черная, орехи, с осторожностью – красные сорта мяса). Позднее, при заметном улучшении состояния осторожно подключаются тушеные и отварные овощи. Предпочтение отдается цветной капусте и брокколи, кабачкам, моркови.

Примерное трехдневное меню при язвенном и остром колите, в период
обострения хронического колита
Самая строгая и длительная диета назначается при язвенном колите. Новые продукты вводятся очень осторожно и под строгим контролем врача. Острый колит предполагает временное ограничение грубой пищи. При улучшении самочувствия и стихании симптомов рацион постепенно приближается к обычному.
1 день
Завтрак: вязкая рисовая каша на воде, отвар ромашки, подсушенный белый хлеб (или сухарик) с джемом или маленьким кусочком масла
Второй завтрак: кисель из разрешенных ягод с галетным печеньем
Обед: суп-пюре на слабом курином бульоне с разрешенными крупами, можно добавить перемолотое мясо курицы, запеканка из макарон с добавлением яйца, компот из сухофруктов
Полдник: печеное яблоко, некрепкий зеленый чай или отвар шиповника
Ужин: жидкое картофельное пюре с паровой котлетой из разрешенных сортов мяса
2 день
Завтрак: жидкая манная каша на воде с небольшим кусочком сливочного масла, подсушенный хлеб, некрепкий сладкий чай
Второй завтрак: травяной чай с печеньем или сухарями
Обед: суп с добавлением картофеля и мясного фарша, паровая рыбная котлета с рисом на гарнир, кисель или морс из разрешенных ягод
Полдник: травяной отвар или некрепкий чай с сухарями или печеньем, яблоко
Ужин: мароны с тефтелями или запеченной рыбой, отвар шиповника
3 день
Завтрак: запеканка из творога (можно с добавлением разрешенных фруктов и сухофруктов), кусочек подсушенного белого хлеба с маслом, несладкий чай
Второй завтрак: запеченное яблоко или стакан травяного отвара с печеньем
Обед: суп на слабом мясном бульоне с добавлением вермишели, картофельная запеканка с вареным перемолотым мясом, компот или кисель
Полдник: яблоко или другой разрешенный фрукт, чай или травяной отвар
Ужин: паровой омлет из 2 яиц, отварная индейка, некрепкий чай
Видео: Что такое язвенный колит. Диагностика и лечение
Питание при хроническом колите
Хроническая форма колита является следствием длительных кишечных инфекций, приема лекарств, интоксикации организма, неправильного питания. Основными симптомами является стойкие нарушения стула (чередование поноса с запорами), постоянное вздутие и боли в животе.
Если нарушено пищеварение, в кале обнаруживаются непереваренные кусочки пищи. При стойком нарушении кишечного пищеварения происходит потеря веса, наблюдается авитаминоз, дефицит белка. Особенно опасно такое состояние для детей. Поэтому лечение должно быть своевременным и комплексным. Особое значение придается питанию.
Разрешенные и запрещенные продукты (таблица)
При составлении диеты следует учитывать данные из таблицы, так как неправильно подобранные продукты способны привести к обострению болезни.
Разрешенные продукты | |
Фрукты и ягоды | Груши (не всем), айва, яблоки (в небольшом количестве), кизил, черника, ежевика, черемуха |
Крупы, хлебобулочные и кондитерские изделия | Гречневая, рис белый, овсяная, манная, сухари, несладкое печенье |
Молочные продукты | Нежирный творог, натуральный йогурт, кефир (желательно двух-трехдневный), ацидофилин, сметана, маложирные сыры |
Мясо и птица, рыба | Говядина, телятина, крольчатина, индейка, курица, белые нежирные сорта рыбы |
Напитки | Вода отфильтрованная, травяные отвары, морсы и компоты из сухофруктов, разрешенных фруктов и ягод, некрепкие чаи |
Полностью или частично ограниченные продукты | |
Содержащие клетчатку | Любые овощи (в том числе отварные, тушеные), отруби, хлеб ржаной, цельнозерновой |
Вызывающие брожение и гниение в кишечнике | Фрукты и ягоды (кроме разрешенных), свежий хлеб, сдобная выпечка, мед и сладости |
Затрудняющие пищеварение | жирные бульоны, жирное мясо, колбасы, жирная рыба, любые консервы, копченые изделия, «грубые» крупы (ячневая, пшенная, перловка) в кашах и супах, бобовые, макароны, жареные блюда |
Провоцирующие усиление симптомов: диарею, метеоризмы | Молоко, сливки, жирная сметана, газированные напитки, какао, кофе, квас |
Примерное меню при хроническом колите на 3 дня
Диета при хроническом колите направлена на купирование симптомов, призвана избежать обострений. В период ремиссии меню более разнообразное, при обострениях из рациона исключаются все продукты, которые затрудняют пищеварение, приводят к процессам брожения, вызывают усиление симптомов.

1 день
Завтрак: рисовая или манная каша на разбавленном молоке с маслом, тосты из пшеничного хлеба с джемом, чай или травяной отвар
Второй завтрак: кисель из разрешенных ягод с печеньем или сухарями
Обед: суп на нежирном мясном бульоне с добавлением мяса и разрешенных круп, запеканка мясная, немного тушеных овощей, компот из сухофруктов
Полдник: галетное печенье с чаем или йогуртом
Ужин: отварная рыба разрешенных сортов с картофельным пюре или рисом, отвар ромашки
2 день
Завтрак: паровой омлет или творожная запеканка, стакан кефира с тостом
Второй завтрак: запеченное яблоко с чаем
Обед: суп на курином бульоне с вермишелью, сухари, рисовая каша с паровой котлетой из курицы или индейки, компот или чай
Полдник: йогурт или стакан кефира с печеньем
Ужин: рыбная запеканка с кабачком, чай
3 день
Завтрак: разваренная каша из овсяных хлопьев на воде или разведенном молоке, тосты из пшеничного хлеба с маслом или джемом, отвар ромашки
Второй завтрак: яблочное пюре, чай или кисель
Обед: суп с фрикадельками и рисом, сухари, белый разваренный рис с тушеным мясом, нарезанным мелкими кусочками, компот или морс
Полдник: йогурт с печеньем
Ужин: гречневая каша на воде, отварная речная или нежирная морская рыба, отвар шиповника
Видео: Гастроэнтеролог о диагностике и лечении хронического колита
13 июня 2018

Анна Понарина
Специалист младшего и дошкольного образования
Источник


