Дифференциальная диагностика урогенитального кандидоза
Определение
Урогенитальный кандидоз – заболевание мочеполового тракта воспалительного характера, вызываемое дрожжеподобными грибами рода Candida.
Этиология и эпидемиология кандидоза
В 90-95 % случаев урогенитальный кандидоз вызывают грибы Candida albicans микроорганизмы, являющиеся факультативными анаэробами и обладающие тропизмом к тканям, богатым гликогеном (например, слизистой оболочке влагалища). Другие представители рода кандида выявляются значительно реже и в большинстве случаев на фоне сопутствующих заболеваний приводящих к снижению иммунитета.
 Урогенитальный кандидоз крайне распространенное заболевание, которое чаще всего встречается у женщин детородного возраста. В структуре всех воспалительных инфекционных заболеваний вульвы и вагины вульвовагинит кандидозной этиологии встречается до 45 % случаев. К тому же большинство женщин отмечают хотя бы один эпизод урогенитального кандидоза в течении жизни, а у 10-15 % он носит рецидивирующий характер.
Урогенитальный кандидоз крайне распространенное заболевание, которое чаще всего встречается у женщин детородного возраста. В структуре всех воспалительных инфекционных заболеваний вульвы и вагины вульвовагинит кандидозной этиологии встречается до 45 % случаев. К тому же большинство женщин отмечают хотя бы один эпизод урогенитального кандидоза в течении жизни, а у 10-15 % он носит рецидивирующий характер.
Хотя урогенитальный кандидоз и не относится к ИППП, в то же время возможны и встречаются случаи развития кандидозного баланопастита у мужчин имевших половой контакт с женщинами с проявлениями молочницы. Факторы риска развития молочницы ( урогенитального кандидоза) делятся на две большие группы – эндогенные факторы и экзогенные. К эндогенным факторам относятся эндокринные нарушения (диабет, заболевания щитовидной железы и прочие), воспалительные заболевания мочеполовой системы, снижение местного иммунитета. Экзогенные факторы: длительный прием антибактериальных препаратов, глюкокортикостероидов (преднезолон, дексаметазон, метипред и др.), цитостатиков, иммунодепрессантов, лучевая терапия, тесная одежда (особенно из синтетических материалов), длительное применение барьерных контрацептивов и др.
Несмотря на определение перечня факторов риска развития урогенитального кандидоза, вопрос о причинах развития данного заболевания окончательно не решен, особенно при рецидивирующих формах, при которых ведущую роль придают нарушениям локального иммунитета, обусловленным наследственными свойствами эпителиоцитов влагалища.
Классификация кандидоза
В37.3 Кандидоз вульвы и вагины В37.4 Кандидоз других урогенитальных локализаций Кандидозный: баланит (N51.2)
уретрит (N37.0)
Симптомы кандидоза
В зависимости от характера течения выделяют 2 основные формы течения урогенитального кандидоза- острую и хроническую. Некоторые авторы предлагают следующий вариант классификации:
— Урогенитальный кандидоз неосложненный : который вызывается чаше всего C.albicans; впервые выявленный или рецидивирующий не чаще 4 раз в год, сопровождается слабовыраженными проявлениями вульвовагинита; наблюдается у женщин при отсутствии факторов риска развития заболевания, приводящих к подавлению общей реактивности организма (сахарный диабет, прием цитостатических, глюкокортикостероидных препаратов и др.);
— осложнённый УГК: как правило данная форма заболевания вызывается Candida non-albicans; рецидивирует боле 4 раз в год; сопровождается ярко выраженными клиническими симптомами вульвовагинита (яркая островоспалительная эритема, отек, изъязвления, трещины слизистых оболочек и кожи перианальной области); наблюдается у женщин, которые имеют факторы риска развития заболевания, сопровождающиеся подавлением общей реактивности организма.
Женщины при кандидозе предъявляют жалобы на:
— желтовато-белые, белые, творожистые, густые или сливкоподобные выделения из влагалища, усиливающиеся перед менструацией;
— зуд, жжение на коже и слизистых оболочках гениталий;
— дискомфорт в области гениталий;
— болезненные ощущения при половом акте;
— зуд, жжение, болезненность при мочеиспускании.
При объективном осмотре:
- покраснение и отек в области вульвы, влагалища;
- белые, желтовато-белые творожистые, густые или сливкоподобные выделения из влагалища, адгезированные на слизистой оболочке вульвы, в заднем и боковых сводах влагалища;
- трещины кожных покровов и слизистых оболочек в области вульвы, задней спайки и перианальной области;
- при рецидивирующем кандидозном вульвовагините может наблюдаться сухость, атрофичность, лихенификации в области поражения, скудные беловатые вагинальные выделения.

К осложнениям урогенитального кандидоза у женщин относятся воспалительные заболевания органов малого таза; возможно вовлечение в патологический процесс мочевыделительной системы (уретроцистит). На фоне урогенитального кандидоза возрастает частота развития осложнений течения беременности, а также увеличивается риск анте- или интранатального инфицирования плода. Кандидоз плода может привести к его внутриутробной гибели или преждевременным родам. В послеродовом периоде у женщин возможно развитие кандидозного эндометрита.
У новорожденных кандидоз может протекать в виде локализованной инфекции (конъюнктивит, омфалит, поражение ротовой полости, гортани, легких, кожи) и диссеминированного поражения, развившегося в результате кандидемии.
у мужчин жалобы на
- покраснение и отечность в области головки полового члена;
- зуд, жжение в области головки полового члена;
- высыпания в области головки полового члена, нередко покрытые белым налетом;
- дискомфорт в области наружных половых органов;
- диспареуния (болезненность во время половых контактов);
- дизурия (зуд, жжение, болезненность при мочеиспускании).
Объективные симптомы:
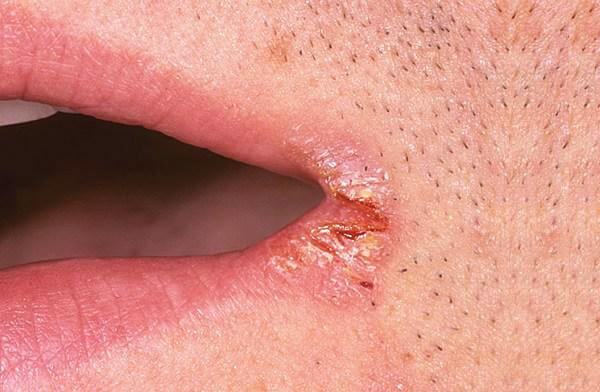
- гиперемия и отечность в области головки полового члена;
- высыпания в виде пятен, папул или эрозий в области головки полового члена, нередко покрытые белым налетом;
- трещины в области головки полового члена.

Диагностика кандидоза
Диагноз урогенитальный кандидоз устанавливается на основании результатов лабораторных исследований:
- микроскопического исследования препаратов, препаратов с добавлением 10% раствора КОН и препаратов, окрашенных метиленовым синим по Граму (при УГК наблюдается преобладание вегетирующих форм грибов Candida – псевдомицелия и почкующихся дрожжевых клеток). Чувствительность микроскопического исследования составляет 65-85%, специфичность (при наличии клинических проявлений) – 100%;
- культурального исследования с видовой идентификацией возбудителя (С. albicans, C. non-albicans, грибов не Candida родов), которое показано при клинических проявлениях УГК, при отрицательном результате микроскопического исследования на фоне клинических проявлений заболевания, при рецидивирующем течении УГК с целью определения тактики лечения. Необходимость видовой идентификации возбудителя культуральным методом в практическом отношении обусловлена устойчивостью некоторых видов грибов рода Саndidа к антимикотическим препаратам. В случаях неудачи проведенной терапии культуральное исследование может использоваться с целью определения чувствительности выделенных грибов Candida spp. к антимикотическим препаратам;
- для диагностики заболеваний вызываемых грибами рода Candida могут быть использованы молекулярно-биологические методы, направленные на обнаружение специфических фрагментов ДНК возбудителя, с использованием тест-систем. Необходимость видовой идентификации возбудителя в практическом отношении обусловлена устойчивостью некоторых видов Саndidа к антимикотическим препаратам.

Консультации других специалистов (гинекологов, гинекологов — эндокринологов, эндокринологов, гастроэнтерологов) рекомендованы в случае частого рецидивирования УГК после проведенного лечения с целью исключения сопутствующих заболеваний (состояний), которые могут способствовать нарушению нормальной влагалищной микробиоты.
Дифференциальная диагностика
Дифференциальную диагностику урогенитального кандидоза следует проводить с другими урогенитальными заболеваниями, обусловленными патогенными (N. gonorrhoeae, T. vaginalis, C. trachomatis, M. genitalium) и условно-патогенными микроорганизмами (генитальными микоплазмами, факультативно-анаэробными, аэробными и анаэробными микроорганизмами, в том числе ассоциированными с бактериальным вагинозом), вирусом простого герпеса.
Лечение кандидоза
Показания к проведению лечения
Показанием к проведению лечения является установленный на основании клинической картины и лабораторных исследований диагноз урогенитального кандидоза.

Выявление элементов Candida spp. при микроскопическом исследовании или культуральной идентификация Candida spp. при отсутствии воспалительных симптомов заболевания не является показанием для лечения, поскольку 10–20% женщин являются бессимптомными носителями Candida spp.
Научными исследованиями, проведенными на основании принципов доказательной медицины, установлено, что частота рецидивов урогенитального кандидоза у женщин не зависит от проведенного профилактического лечения половых партнеров. При развитии у половых партнеров явлений кандидозного баланопостита и уретрита целесообразно проведение их обследования и при необходимости – лечения.
Цели лечения
- клиническое выздоровление;
- нормализация лабораторных показателей (отсутствие элементов грибов и повышенного количества лейкоцитов при микроскопическом исследовании; отсутствие роста или значительное снижение концентрации грибов при культуральном исследовании отделяемого мочеполового тракта);
- предотвращение развития осложнений, связанных с беременностью, послеродовым периодом и выполнением инвазивных гинекологических процедур, неонатального кандидоза.
Общие замечания по терапии
В связи с ростом устойчивости грибов рода Candida к системным антимикотическим препаратам, при лечении острого урогенитального кандидоза предпочтительнее назначать местнодействующие лекарственные средства и только при невозможности их использования – препараты системного действия. Эффективность однократного применения флуконазола 150 мг и местного (интравагинального) лечения сопоставимы
Кремы и суппозитории, используемые для лечения урогенитального кандидоза, изготовлены на масляной основе и могут повредить структуру латексных презервативов и диафрагм.
Целесообразность применения влагалищных спринцеваний для лечения или снижения выраженности клинической симптоматики, а также вагинальных свечей с лактобактериями для нормализации состояния вагинального микроценоза не является доказанной, так как систематические обзоры, рандомизированные, контролируемые исследования, подтверждающие целесообразность их применения, отсутствуют.
Показания к стационарному лечению:
Отсутствуют.
Препараты для лечения кандидоза в зависимости от клинической формы.
Лечение кандидоза вульвы и вагины
- натамицин, вагинальные суппозитории 100 мг
- клотримазол, вагинальная таблетка 200 мг
- клотримазол, крем 1%
- итраконазол, вагинальная таблетка 200 мг
- миконазол, вагинальные суппозитории 100 мг
- бутоконазол, 2% крем
- флуконазол 150 мг
- итраконазол 200 мг

При наличии выраженных объективных симптомов кандидозного вульвовагинита рекомендовано увеличение длительности интравагинальной терапии препаратами группы азолов до 10-14 дней (D) или увеличение дозы флуконазола: 150 мг перорально дважды с промежутком в 72 часа
Лечение кандидозного баланопостита
- натамицин, 2% крем
- клотримазол, 1% крем
- флуконазол 150 мг
- итраконазол 200 мг перорально

Лечение хронического рецидивирующего урогенитального кандидоза
Лечение хронического рецидивирующего УГК проводится в два этапа. Целью первого этапа является купирование рецидива заболевания. Для этого используются схемы лечения, указанные выше.
При хроническом рецидивирующем урогенитальном кандидозе, вызванном чувствительными к азолам Candida, рекомендовано применение местнодействующих азольных препаратов или флуконазола: 150 мг
При выявлении С. non-albicans целесообразно лечение натамицином: 100 мг интравагинально
После достижения клинического и микробиологического эффекта рекомендуется второй этап терапии – поддерживающей, в течение 6 месяцев одним из препаратов:
- натамицин, вагинальные суппозитории 100 мг
- клотримазол, вагинальная таблетка 500 мг
- флуконазол 150 мг
При развитии рецидивов заболевания после отмены поддерживающей терапии менее 4 раз в течение года лечение проводится по схемам терапии отдельного эпизода, если рецидивы развивались более 4 раз в год, следует возобновить курс поддерживающей терапии.
Особые ситуации
Лечение беременных
Применяют местнодействующие антимикотические средства.
- натамицин, вагинальные суппозитории 100 мг
- клотримазол, вагинальная таблетка 100 мг
- клотримазол, 1% крем

Лечение детей
- флуконазол 2 мг на 1 кг массы тела
Требования к результатам лечения
- клиническое выздоровление;
- нормализация микроскопической картины и показателей культурального исследования (отсутствие роста культуры грибов на питательной среде или снижение концентрации по сравнению с исходно высокой).
- Установление излеченности рекомендуется проводить через 14 дней после окончания лечения.
Тактика при отсутствии эффекта от лечения
Назначение иных препаратов или методик лечения.
В случае УГК, резистентного к стандартной терапии, а также рецидивирующей формы УГК рекомендована видовая идентификация Candida, определение чувствительности к антимикотическим препаратам, а также проведение патогенетического лечения, направленного на исключение факторов, предрасполагающих к поддержанию хронического течения заболевания.
При проявлениях урогенитального кандидоза настоятельно не рекомендуем заниматься самолечением, а обратиться к врачу дерматовенерологу.
ЕСЛИ У ВАС ВОЗНИКЛИ ВОПРОСЫ ПО ДАННОМУ ЗАБОЛЕВАНИЮ, ТО СВЯЖИТЕСЬ С ВРАЧОМ ДЕРМАТОВЕНЕРОЛОГОМ АДАЕВЫМ Х.М:
EMAIL: HAS-AD@MAIL.RU
INSTAGRAM @DERMATOLOG_95
Источник
Кандидоз вызван дрожжеподобными грибами рода Candida, относящимися к условно-патогенным микроорганизмам. У 8-10% здоровых женщин обнаруживают эти микроорганизмы, и цифра доходит до 30-40%. Данное заболевание обусловлено не только наличием гриба Candida, который насчитывает более 190 видов, а его большим количеством при размножении. Возбудители кандидоза могут передаваться половым путем, но зачастую он не связан с половыми контактами.
Содержание:
- Факторы, которые способствуют развитию кандидоза
- Клинические проявления урогенитального кандидоза
- Диагностика заболевания
- Показания к назначению
- Лечение
- Диета

Урогенитальный кандидоз
Кандидоз не относится к венерическим болезням и рассматривается из-за схожей клинической картины. Заболевание возникает при пониженном иммунитете. В клинической практике кандидоз рассматривают как проявление дисбактериоза различных систем организма человека, таких как: полость рта, полость влагалища, кишечника, препуциального мешочка у мужчин и др. Замечена ассоциативная связь грибов Candida с бактериодами, гарднереллами, уреаплазмами и протеями – представителями дисбиотических процессов.
Факторы, которые способствуют развитию кандидоза
- Прием антибиотиков широкого спектра действия, кортикостероидов, иммунодепрессантов.
- Использование оральных и внутриматочных контрацептивов.
- Последние три месяца беременности.
- Ослабление иммунитета (эмоциональные стрессы, изменение проживания климатических зон).
- ВИЧ-инфекция, заболевание сахарным диабетом.
- Ношение тесного нижнего белья, несоблюдение правил гигиены.
- Незащищенные половые акты с партнером, страдающим кандидозом.
- Незащищенные анальные и оральные контакты.
- Недавно перенесенная химиотерапия, лучевая терапия, гормональное лечение.
- Авитаминозы и нарушение обмена веществ.
- Наличие заболеваний, которые передаются половым путем (трихомониаз, гонорея, хламидиоз, уреаплазмоз, микоплазмоз и др.).
Клинические проявления урогенитального кандидоза

Поражение кандидозом мочеиспускательного канала
У женщин при урогенитальном кандидозе поражаются наружные половые органы и влагалище. У мужчин – крайняя плоть и головка полового члена. Симптомы у женщин проявляются в виде жжения и зуда в области наружных половых органов. Наблюдаются выделения в виде творожистых масс из влагалища, боль при мочеиспускании и половом акте. У мужчин также появляются зуд и жжение в области головки полового члена и крайней плоти. Эти же органы краснеют, ощущается боль при мочеиспускании и при половом акте. Нужно отметить, что кандидоз у мужчин поражает мочеполовую систему и вызывает воспаление таких органов:
- крайнюю плоть, вызывая кандидозный дерматит;
- головку полового члена, вызывая кандидозный постит;
- мочеиспускательного канала, вызывая кандидозный уретрит;
- предстательную железу, вызывая кандидозный простатит.
Существует три клинические формы урогенитального кандидоза:
- кандидозоносительство;
- кандидоз острый урогенитальный (свежий спорадический) – протекает не более 2 месяцев;
- кандидоз урогенитальный хронический (а) рецидивирующий, протекает не менее 4 эпизодов в год, б) персистирующий — симптомы сохраняются постоянно, а после лечения немного уменьшаются).
Кандидозоносительство. Нужно отметить, что для бессимптомного носительства Candid характерно отсутствие жалоб и проявлений заболевания. При микроскопии частиц влагалища обнаруживаются споры дрожжеподобных грибов в небольшом количестве при отсутствии псевдомицелия. При определенных условиях кандидозоносительство может перейти в клиническую форму заболевания.
При кандидозоносительстве возможна передача возбудителя от матери к плоду, распространение инфекции из влагалища в другие органы и инфицирование полового партнера. О кандидозоносительстве говорится, когда при выделении грибов рода Candida в количестве 100 КОЕ/мл и отсутствии проявлений клинического вида.
Острая форма урогенитального кандидоза. Характерным для этой формы является ярко выраженная воспалительная реакция: отек, гиперемия, высыпания в виде везикул на слизистых оболочках и коже. Длительность острой формы не превышает 2 месяцев. Эта форма характеризуется длительностью заболевания (более 2 месяцев). На коже преобладают вторичные элементы в виде лихенизации, инфильтрации и атрофии тканей. Наблюдается такой симптом, как лейкорея. Бели не очень обильные, густые, белого цвета (хлопьевидные, творожистые, имеют кисловатый запах, а могут отсутствовать вовсе).
При поражении близлежащих кожных покровов отмечается мацерация кожи и зуд в области заднего прохода. У пациентов с предрасположенностью, какндидоз часто рецидивирует, то есть наблюдается возврат заболевания. Если данные рецидивы повторяются не менее 4 раз в году, тогда заболевание классифицируется как вульвовагинальный кандидоз (рецидивирующий).
Иная форма течения хронической инфекции – это персистирующий вульвовагинальный кандидоз. В этом случае клинические формы симптом сохраняются постоянно и стихают немного после лечения. Следует различать рецидивы от обострений — ведь лечение иное, чем при других формах.
Диагностика заболевания
Основана диагностика на клинической картине и подтверждается результатами микроскопии. Способ окраски значения не имеет, поскольку псевдомицелий, наличие бластоспор и крупные размеры грибов позволяют их отличить от иных представителей влагалищного биотопа.
В зависимости от вида подозреваемой инфекции, исследуются: кал, моча, мокрота, лункционные жидкости, гной, мазки, взятые из ротовой полости, уха, верхних дыхательных путей, уретры, вагины и др.

Диагностика урогенитального кандидоза
Данные исследования говорят:
- О количестве выросших в посеве грибов рода Candida и криптококков.
- О принадлежности к виду.
- О чувствительности к препаратам антимикотического действия.
В норме – отрицательный результат. При бессимптомном носительстве, отмечается низкий титр (менее 10х4 кое/тампон), при патологии – титр данного возбудителя более 10х4 кое/тампон.
Изучая зарубежную литературу можно встретить термины вульвовагинального кандидаза, а именно: осложненный и вторичный. К осложненному виду относят и хроническую форму, и нетипичную этиологию. Здесь и выраженные клинические проявления, и течение на фоне тяжелых форм заболевания сахарным диабетом, заболеванием крови, рак, иммунодефицит, в том числе и ВИЧ-инфекция, то есть это заболевания, которые плохо поддаются терапии. К вторичному вульвовагинальному кандидозу относят случаи появления инфекции на фоне неинфекционного поражения половых органов при болезни Бехчета, красном плоском лишае и пемфигоиде. Симптомы кандидоза развиваются быстро, за неделю до менструации и немного стихают во время менструации. При персистирующей хронической форме интенсивность нарастает.
При дифференциальной диагностике схожие симптомы имеют две другие наиболее частые инфекционные болезни влагалища: трихомониаз и бактериальный вагиноз. Симптомы бактериального вагиноза, как правило, возникают на первой неделе менструации и проходят с окончанием цикла. Иногда рецидив бактериального вагиноза следует за рецидивом вагинального кандидоза.
Для острой формы трихомониаза характерен зуд и выраженное жжение. При этом, как правило, выделения более обильные, пенистые и жидкие.
Показания к назначению
- При терапии антибиотиками – появление поражения кожи и слизистых.
- Хронические и острые стоматиты.
- Воспаление и заболевание половых органов.
- При анализе обнаружен фрагмент ДНК, специфичный для Candida albicans.
В результате клинической картины выделяют две формы: кандидоз кожи и слизистых (поверхностный) и кандидоз глубокий, при котором может развиться системная инфекция с появлением Candida в крови и поражением внутренних органов. Диагностика глубокого кандидоза сопряжена с определенными трудностями, поскольку микробиологическое исследование крови на присутствие возбудителя очень часто дает отрицательный результат. Серологические тесты служат важным дополнением к методам микробиологической диагностики инвазивного кандидоза.
Лечение урогенитального кандидоза
Для лечения урогенитального кандидоза используют противогрибковые препараты, которые разделены на группы:
- Полиены (Нистатин, Натамицин, Леворин).
- Имидазолы (Изоконазол, Клотримазол, Бифоназол, Миконазол, Эконазол, Тиоконазол).
- Триазолы (Итраконазол, Флуконазол).
- Аллиламины (Тербинафин).
- Трепараты различных химических групп (Гризеофульвин, Флуцитозин, Циклопирокс, Хлорнитрофенол).
Так же для терапии урогенитального кандидоза могут применяться препараты комбинированного действия: Клион Д, Нео-пенотран, Каедид-Б, Тержинан, Макмирор-комплекс и др. Через 10 дней после окончания лечения необходимо провести контрольное бактериологическое исследование. Необходимо также пролечить полового партнера, в том случае если присутствуют признаки заболевания.
В терапии вульвовагинального кандидоза используют местные антисептики:
- раствор борной кислоты, раствор соды, тетрабората натрия, марганцовокислого калия (для спринцеваний);
- суппозитории – повидон-йодин (Вокадин, Бетадин, Йодоксид) – на ночь;
- капсулы вагинальные (Борная кислота 600 мг/сутки);
- кремы кортикостероидные (1 и 2 классов).
Препараты Флуконазола считаются «золотым стандартом» при лечении кандидозом. Также применяются Итраконазол и Кетоконазол.
Во время беременности использовать системные препараты не рекомендуется.
Хочется отметить, что при лечении хронического кандидоза, предлагают операцию – круговое иссечение крайней плоти. После операции обрезания головка остается постоянно открытой и сухой, поэтому грибам рода Candida трудно прикрепиться к коже головки и полового члена и размножаться, вызывая воспалительные процессы. После обрезания обычно все симптомы кандидоза проходят и, как правило, не возобновляются.
Диета для больных кандидозом
Рекомендуется употреблять в пищу йогурты, в которых содержатся живые кисломолочные культуры. Также необходимо употреблять продукты, которые обладают противогрибковым действием: чеснок, острый красный перец, прополис, ягоды и листья брусники, грейпфрут, масло чайного дерева. Ограничить необходимо употребления в пищу продуктов, содержащих дрожжи: выпечку дрожжевую, сыры с плесенью и пр.
Источник