Если ли эпидемия кори в россии
От последних новостей о распространении кори в России может бросить в холодный пот. Ведь это какая-то старая болезнь, которую победили, и которая возвращаться в виде эпидемии никак не должна! Но, судя по данным СМИ, на карантин закрываются десятки школ, и даже московская Высшая школа экономики пугается кори до срыва лекций и закрытия одного из корпусов.
Запугать корью и создать вокруг нее шум просто. Эта инфекция очень заразна и угрожает в первую очередь детям.
Неудивительно, что в наши нервные времена болезнь тут же стала пропагандистской дубиной. Одни говорят, что вспышка кори в Европе пришла из бывшего СССР, а российские спецслужбы сделали все, чтобы «раскачать» эпидемию. На российском телевидении говорят противоположное: виноваты Европа, США и Украина (куда же без нее). Если вы склоняетесь к одной из этих версий, то прекратите читать пропаганду. Все гораздо прозаичнее.
Ну и кто тут у нас заражает корью?
Печальная аналитика появляется в медиа уже не первый год. На самом деле, инфекцию взяли на контроль в 1960-е годы, и до середины 2000-х случаи заболевания были единичны. Затем болезнь начала возвращаться, а в 2018 году в Европе количество инфицированных оказалось больше 2016 года в 15 раз – с инфекцией столкнулись 82 тысячи человек в 47 европейских странах.
Дело не в вирусе, а в нас. Несколько поколений людей, которые живут на Земле сегодня, оказались непривитыми.
По данным ВОЗ, ситуация противоречива: число привитых детей увеличивается, но вместе с тем поколенческих «лакун» с непривитыми не становится меньше. Пока эти провалы будут продолжаться, корь останется непобежденной.
Почему россияне не прививались от кори?
Об этом Laba.Media рассказал Иван Коновалов педиатр, инфекционист, к.м.н., доцент кафедры инфекционных болезней у детей РНИМУ им. Пирогова.
В каждом поколении накапливался определенный процент тех, кто избежал вакцинации. Старшая группа неиммунизированных – это родившиеся в 1950-60-е годы. Тогда с прививками тоже были проблемы. Плановая вакцинация против кори в СССР была утверждена только в 1973 году, несмотря на массовое применение уже с 1968 года.
Младшая «неиммунизированная» группа россиян – это те, кто родился в 1980-1990-е годы. Коновалов поясняет: возраст их плановой вакцинации пришелся на тяжелые годы, которые сопровождались невероятным ударом по здравоохранению (призывы отказываться от вакцинации звучали со всех сторон, что на тот момент вылилось во вспышки дифтерии).
Но поколение 1990-х часто не получало детской прививки от кори из-за ложных противопоказаний, отказа родителей, нарушением системы обеспечения вакцинами, их транспорта, хранения и так далее. До середины 2000-х корь сдерживалась благодаря иммунитету предыдущих поколений, а после проблемы с вакцинацией стали очевидны.
Параллельно начались вспышки среди непривитых в странах Западной и Восточной Европы, откуда корь тоже ширилась. В итоге все эти поколенческие волны наложились друг на друга, и вспышка инфекции получилась более острая, чем раньше.
Сегодня больше 40-50% всех болеющих корью в России – это люди старше 18 лет, очень часто – те самые дети 90-х, которые создают семьи и рожают детей. Кстати, это плохая новость для младенцев.
Непривитая мать угрожает ребенку? Как так?
Когда привитая или переболевшая мать рожает ребенка, он приобретает от нее антитела. Они циркулируют в организме младенца примерно первые 6-12 месяцев жизни. Потом, примерно в годовалом возрасте, ребенку пора делать полноценную прививку от кори.
Но сегодня много молодых матерей не привито. То есть у них нет никаких антител, которые можно передать младенцу. Так что весь первый год ребенок остается уязвимым: до года прививку против кори не делают. И именно среди детей первого года жизни отмечаются особенно тяжелые случаи болезни, вплоть до летального исхода, поясняет Коновалов.
Впрочем, на данный момент не все так уж страшно. По мнению инфекциониста, глобальных вспышек в России не наблюдается: за счет сохранившегося большого охвата прививками, заболевшие корью нечасто сталкиваются с другими непривитыми людьми, и заражения происходят редко.
А я не помню, болел я корю или нет. Прививки мои не помню тем более! Что делать-то?
Сегодня позиция всего медицинского сообщества однозначна: если у взрослого человека нет информации о проведенной вакцинации, он должен привиться. Это проще, дешевле и быстрее второго способа – определения титра специфических антител класса IgG к коревому вирусу. Если антител нет, значит человек или не был привит, или прививка не сработала (ее неправильно хранили, неправильно вводили, неправильно разбавляли, всегда есть процент технических ошибок).
Если из своего детства вы не запомнили ничего про корь и прививки (и ваши родители тоже ничего не помнят), можете не бояться. Если человек уже привит или болел корью, дополнительная доза вакцины не сделает ему ничего плохого, а только усилит иммунитет против кори.
Я слышал, есть люди, которые не верят в прививки! Как вам такое?
Нам такое не очень. Есть несколько групп, которые скептически относятся к вакцинации, но их аргументы выглядят не слишком убедительно, особенно если мы начнем представлять себе массовые эпидемии кори. Иван Коновалов разделяет таких пациентов на три группы:
1. «Образованные»
Такие люди считают себя более компетентными, чем медицинские работники, но оперируют псевдонаучными аргументами, которые затем попадают в тематические интернет-сообщества про «альтернативные» подходы к здоровому образу жизни и воспитанию детей.
2. Родители детей с врожденными или приобретенными хроническими болезнями
К этой же группе относятся родители детей, которые перенесли другие острые состояния: аллергии любых форм, сахарный диабет, врожденные пороки развития сердечно-сосудистой и дыхательной систем, болезни почек, эпилепсия, ДЦП.
«Часто врачи, которые контролируют этих детей или ведут их после серьезных операции, гематоонкологических болезней, опасаются привок. Вместо коллегиальной работы со специалистами по иммунизации они рекомендуют родителям подписать отказ от прививки, – отмечает Коновалов. – При этом перечисленные состояния сегодня не являются абсолютными противопоказаниями к вакцинации, а лишь требуют особого контроля состояния, выхода в ремиссию и тщательного наблюдения во время вакцинации и после нее».
3. Те, кто боится отечественного
В последние 10 лет стало популярно прививаться только зарубежными вакцинами. При этом отечественные коревые вакцины очень эффективны и практически не отличаются от импортных по действующему составу. И отечественные, и зарубежные вакцины против кори – живые, хорошо переносятся и формируют стойкий иммунитет у 90% пациентов после первой прививки и до 100% после второй.
Правда ли, что разные религиозные группы ненавидят прививки?
В этом смысле интересны недавние вспышки в Рязани и Новосибирске, где за последние две недели заболели 50 и 40 человек соответственно. В обоих городах отказались от прививок и лечения члены религиозных общин. Представитель новосибирских баптистов Сергей Ноак опроверг категоричный отказ прихожан от вакцинации. По его словам, к прививкам отношение адекватное, делать ее или нет — личное дело каждого.
Он также добавил, что после вспышки многие родители изменили свою позицию и привили детей. Насколько слова спикера правдивы, неизвестно, однако очевидно, что одного-двух антипрививочников по религиозным сообщениям достаточно, чтобы заклеймить всех ее членов. Точно также можно клеймить и политических оппонентов, недругов или неугодных. Не давайте эмоциям захлестнуть вас.
Подождите, так когда ждать тотальную эпидемию кори?
Лучшее ее не ждать, сегодня она точно не произойдет. Но нужно сделать все, чтобы корь не вернулась и в будущем.
Корь очень заразна и может вызывать опасные для жизни осложнения. Избавиться от страха эпидемии просто: нужно сделать прививку. Службы здравоохранения во многих регионах России предоставляют дополнительные возможности привиться в рамках ОМС.
Если у вашего ребенка хрупкое здоровье и есть явные проблемы, пройдите предварительное обследование. Если вы не помните, делали вам прививку или нет, – пойдите и сделайте ее.
Источник
Лекарств против вируса кори нет, болезнь очень заразная, и единственная реальная защита от неё — прививка. Но все равно тревога не покидает. Как обезопасить детей, как не пропустить корь, если она началась, и будет ли эпидемия?
Антипрививочники рискуют больше других
«Эпидемии кори сейчас нет, и она нам вряд ли грозит, так как в России высокий уровень привитого населения, и коллективный иммунитет на хорошем уровне. Но отдельные вспышки этой инфекции, которые мы наблюдаем и сегодня, могут быть, — объясняет заместитель главного врача ФГБУ ЦКБ с поликлиникой по педиатрии и родовспоможению, доктор медицинских наук, профессор кафедры педиатрии лечебного факультета ФГБОУ ВО РНИМУ им. Пирогова МЗ РФ Андрей Алексеевич Степанов. — Как правило, они возникают среди так называемых „антипрививочников“. К сожалению, это достаточно модное сейчас течение. Но у большинства людей есть здравый смысл, и они вакцинируют своих детей согласно официальному календарю профилактических прививок.
Единичные случаи поступления детей с корью в нашу клинику были и в прошлые годы. Все пациенты не были вакцинированы. Сейчас у нас на лечении находятся дети и заразившаяся от них мать. Корь очень легко передается, и заболеваемость ею при контакте с больным достигает 100%, если только человек не прививался, или не болел ранее этой инфекцией. После болезни иммунитет сохраняется всю жизнь, а после первой прививки может со временем ослабевать. Поэтому детей вакцинируют 2 раза — в 6 месяцев и потом в 6 лет».
Взрослые! На прививку!
«Кроме того, делают прививки и взрослым, — продолжает Андрей Алексеевич. — Это рекомендуется, если они не болели, не прививались ранее в детстве, или делали это только один раз, а не два, как указано в календаре профилактических прививок. Взрослые об этом обычно не знают, считая, что прививки только для детей. Я бы посоветовал им привиться, и в нынешней ситуации, когда вспышки кори стали встречаться чаще, а во многих соседних странах обстановка с корью гораздо хуже (там большие проблемы с вакцинацией), это важно.
Другая серьезная проблема связана с тем, что человек становится заразным за несколько дней до того, как появляются явные признаки кори. Поэтому очень важно как можно раньше диагностировать корь, чтобы ограничить его контакты. Чаще всего инфекция начинается с симптомов, похожих на простуду, и только на 4-5 день появляется сыпь. Естественно, сейчас во время простудного сезона в начале болезни мало кто думает о кори, и в эти дни больной может многих инфицировать. Поэтому, я советую родителям при любых симптомах простуды у детей не заниматься самолечением, а сразу идти к врачу. Опытный доктор может определить корь в самом начале, например, по так называемым пятнам Филатова-Коплика в полости рта. Они появляются обычно на второй день болезни, и тем самым круг контактов ребенка с окружающими будет ограничен на несколько дней раньше».
Правила инфицирования
Все эти советы очень актуальны, ведь вокруг нас страны, где вирус кори чувствует себя достаточно вольготно. На Украине уже тысячи заболевших, пять летальных исходов. Причина — огромное количество непривитых людей. Именно поэтому, по данным ВОЗ, в прошлом году из заразившихся корью в Европе, половину составили украинцы. Грузия стоит на пороге эпидемии кори. Массово закрываются на карантин детские сады и школы, сотни заболевших. В Казахстане уже в этом месяце зарегистрировано 900 случаев кори.
И если в автобусе проедет человек больной корью, заразившийся в одной из этих стран, высока вероятность, что инфицирует многих пассажиров — настолько легко передается вирус кори. Те, кто привиты, вряд ли заразятся. Но даже если они заболеют, то инфекция у них будет протекать легко, или даже бессимптомно. Так бывает. Но непривитые заболеют сами и будут заражать других. Чем их больше, тем больше масштабы инфекции. В этом суть коллективного иммунитета. Где лиц, не сделавших прививку мало, распространение вируса кори в обществе затухает, и все ограничивается небольшой вспышкой. Ведь вирус в обычной среде сохраняет активность в течение 2 часов. Не встретив за это время жертву, он становится безопасным. Ещё важно знать правило двух четверок: инфицированный человек обычно становится заразным за 4 дня до появления у него сыпи, и перестает выделять вирусы через 4 дня после ее появления.

Цена вопроса
В прошлые годы мы почти не вспоминали о кори, но при этом она оставалась одной из главных причин смерти у детей. По данным Всемирной организации здравоохранения, в мире ежегодно фиксировалось более 130 тысяч смертей от неё (естественно, подавляющее число их было в бедных странах, где организация прививок плохая). Это очень много, но если вспомнить, что ещё в 1970-е годы, когда вакцинацию в мире широко не проводили, таких смертей ежегодно было 2,6 миллиона. Чувствуете разницу?
Чаще других от кори погибают дети в возрасте до 5 лет. Тяжелое течение инфекции более часто бывает у плохо питающихся детей. Критичен недостаток витамина А, при его дефиците почти 10% больных корью в бедных странах погибают. Высокий риск серьезных осложнений у беременных. При этом могут быть выкидыши и преждевременные роды. Самые тяжелые осложнения кори — энцефалит (воспаление мозга) и пневмония (воспаление легких). Они могут приводить к тяжелой дыхательной недостаточности, требующей лечения в реанимации.
Так что если вы или ваш ребенок ещё не привиты, то поспешите это сделать.

Из памятки для родителей по профилактике кори Департамента здравоохранения г. Москвы:
Корь — вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов — одновременно заболевают дети, проживающие на разных этажах дома. Период от контакта с больным корью и до появления первых признаков болезни длится от 7 до 14 дней.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита — воспаления слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем — появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней. На 4 день заболевания появляется сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжение 3-4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
Источник
С начала года в регионах России регистрируют вспышки заболевания корью, хотя официально эпидемия не объявлена. Роспотребнадзор связывает рост больных корью с вирусом, привезенным из-за границы, но, по мнению специалистов, немаловажную роль в распространении заболевания сыграли отказы от прививок. «Такие дела» разобрались в динамике заболевания корью в России и поговорили с экспертами о способах защиты от вируса.
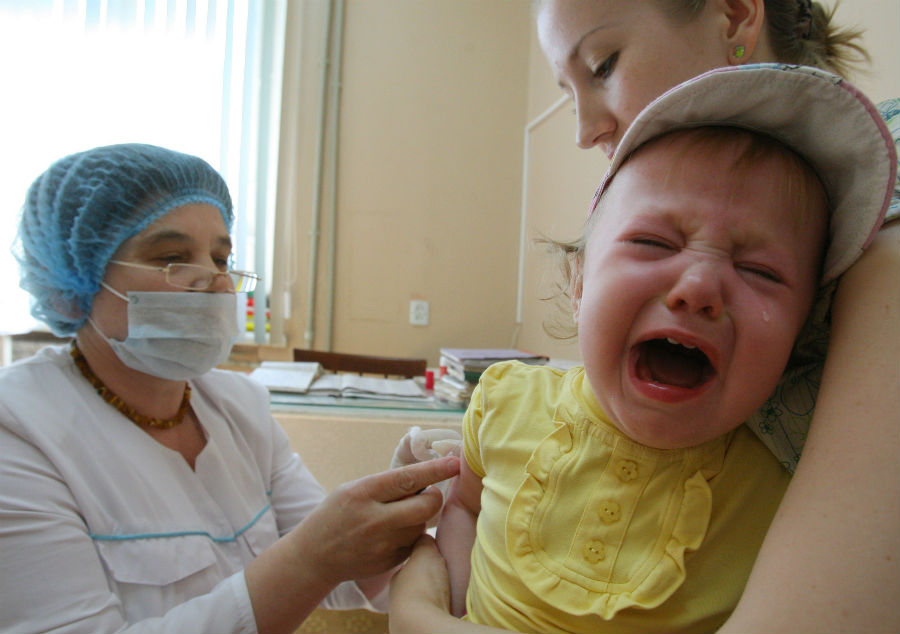 Вакцинация ребенка, ИвановоФото: Владимир Смирнов/ИТАР-ТАСС
Вакцинация ребенка, ИвановоФото: Владимир Смирнов/ИТАР-ТАСС
Как распространяется корь?
Корь — опасное вирусное заболевание. Оно распространяется воздушно-капельным путем и может привести к летальному исходу. Как предупреждает ВОЗ, заразиться корью может любой человек, не имеющий иммунитета к болезни, то есть если он не был привит или не болел раньше. Это связано с тем, что вирус остается активным в воздухе и на предметах в течение двух часов, а от инфицированного человека может передаваться за четыре дня до и спустя четыре дня после появления у него сыпи. Чаще всего корью болеют маленькие дети. С возрастом болезнь сложнее перенести, возможны осложнения.
Симптомы кори — высокая температура, кашель, воспаление слизистых, сыпь — могут проявляться не сразу или напоминать сезонные простуды.
Масштаб заболевания корью в России
По данным Минздрава, в 2018 году в России корью заболело в три раза больше людей, чем в 2017 году, — около 2,5 тысячи человек. По ситуации на начало 2019 года статистики министерства нет, но глава Роспотребнадзора Анна Попова сообщила о единичных вспышках кори в семи регионах России.
В Санкт-Петербурге главный санитарный врач назвала эпидемиологическую обстановку «напряженной» и предписала особые меры. Вспышки кори зафиксированы в Нижегородской, Ивановской и Владимирской областях. В Москве случаи заболевания корью обнаружили в одном из хостелов, на карантин закрыли несколько школ, а с 16 по 19 февраля из-за болезни студента по предписанию Роспотребнадзора отменили занятия в нескольких корпусах НИУ ВШЭ. По словам заболевшего, врачи не сразу диагностировали корь из-за предположения, что это простой грипп. В Екатеринбурге в начале февраля зарегистрировали 27 пациентов, но медики смогли остановить первую волну заболеваний, привив за пять дней почти 10 тысяч человек.
Министерство здравоохранения не объявляло эпидемию. Эпидемиологическим порогом принято считать 5% заболевших от всего населения определенной территории, например региона. Эксперты «Таких дел» подтверждают, что сейчас, несмотря на сообщения о вспышках заболевания, критической эпидемиологической ситуации нет.
Что вызвало новый всплеск кори?
Роспотребнадзор не называл прямо причины вспышек кори в регионах в начале 2019 года, однако в публикациях ведомства говорилось, что в прошлом году «увеличилось число завозов коревой инфекции из неблагополучных стран». Попова объяснила вспышки в Москве потоками трудовой миграции.
Доктор медицинских наук завлабораторией детских вирусных инфекций НИИ вакцин и сывороток имени Мечникова Надежда Юминова в разговоре с «Такими делами» также называет одной из причин вспышек влияние вирусов из Германии, Франции и с Украины. Специалист организации доказательной медицины Тимур Пестерев же считает, что невозможно выделить миграционные потоки, влияющие на число заболевших, — к тому же, по данным эксперта, в странах СНГ привитых людей больше 90%.
Врач-терапевт Алексей Безымянный связывает рост заболеваемости корью с движением «антипрививочников» — тех, кто сознательно не вакцинирует своих детей. Так, глава петербургского Роспотребнадзора Наталья Башкетова рассказывала, что во Фрунзенском районе, в доме, где заболели восемь человек, жители отказывались от прививок и не открывали дверь врачам.
«Некоторые дети не могут привиться, поскольку имеют серьезные противопоказания. За счет того что корь опять появилась, они попадают в зону риска, поскольку возможны смертельные исходы», — отмечает Юминова. Она подчеркивает, что решение родителей не прививать детей отражается на всем обществе и что «мы должны заботиться друг о друге».
Как бороться с корью?
Единственный метод борьбы с заболеванием как таковым — это прививка, сходятся во мнении эксперты. С распространением кори помогают бороться карантины и массовая вакцинация, сейчас такие меры точечно проводит Роспотребнадзор. В период вспышек кори эксперты призывают не контактировать с людьми, у которых есть внешние признаки заболевания: кашель, сыпь. На карантине дети тоже могут заболеть, поэтому специалисты советуют родителям ограничить посещение массовых мероприятий и следить за самочувствием ребенка. «Мыть руки, поменьше бывать в общественных местах — основной способ защиты», — считает Безымянный.
Согласно Национальному календарю прививок, детей прививают от кори дважды: когда ребенку исполняется год и перед школой, в шесть лет. По оценкам экспертов, после двух вакцинаций риск заболевания всего 3%. Вторую дозу можно ввести раньше, если есть прямой контакт с заболевшими, объясняет в своем блоге во «ВКонтакте» врач-педиатр Сергей Бутрий. Он ссылается на зарубежный опыт, где временной отрезок между первой и второй прививками значительно меньше, чем в России.
Взрослым эксперты советуют проверить свой иммунный статус, особенно если они не помнят, делали им в детстве прививку или нет. Прививка не имеет срока годности, но количество антител может быть разным в зависимости от индивидуальных особенностей организма.
Если в организме выявляется недостаточное количество антител для борьбы с корью, нужно сделать прививку (до 35 лет бесплатно). «Вакцина у нас хорошая, можно сделать импортную, но и отечественная отвечает всем требованиям», — комментирует Юминова.
Почему в России корь еще не победили?
Пестерев рассказывает, что исторически заболеваемость постепенно снижалась с увеличением количества привитых людей.
До 1960-х, когда в СССР не было вакцины, болело до миллиона человек
Пестерев упомянул, что рост заболеваемости корью отмечали в 1982, 1986, 1992 годах, но подчеркнул, что крупных эпидемий не было. Сообщения о вспышках кори в России появлялись в 2011, 2013 и 2014 годах, а к 2017 году Роспотребнадзор уже говорил о единичных случаях. Для элиминации кори, то есть ее полного устранения, нужно, чтобы случаи заражения были связаны только с заграничной инфекцией и чтобы болел всего один человек на миллион, объясняет Юминова, как недавно это признала Всемирная организация здравоохранения (ВОЗ) в отношении краснухи в России.
В 2005 году ВОЗ публиковала стратегический план по элиминации кори в Европе к 2010 году. В России дополнительные вакцинации привели почти к полному устранению кори в большинстве регионов, но на некоторых территориях вспышки возобновлялись. «Тогда время элиминации перенесли на 2015 год, но корь продолжала регистрироваться», — говорит Юминова. В феврале 2019 года Роспотребнадзор опубликовал отчет, в котором представил масштабы заболевания корью в Европе и призвал россиян делать прививки.
Источник



