Факторы риска при кори
12 ноября 201815128 тыс.
Что такое корь
Корь (см. дополнительную информацию в Базе Знаний) является классическим детским инфекционным заболеванием, вызываемым вирусом. В прежние времена корь встречалась чрезвычайно часто, но теперь заболеваемость снизилась до редких случаев благодаря массовой вакцинации. Корь проявляется кашлем, насморком, конъюнктивитом, болью в горле, лихорадкой и красной пятнистой сыпью на коже.
Корь может иметь тяжелое течение, особенно, у детей раннего возраста и даже приводить к смерти. Глобальная смертность от кори снижается каждый год, поскольку все больше детей получают вакцину, однако до сих пор ежегодно от этого заболевания погибает более 100 000 человек, большинство из них в возрасте до 5 лет.
Корь распространена по всему миру. В довакцинальную эпоху к 15 годам корью переболевало более 90% населения земли. Смертность превышала 2-2,5%
В 2000 году по приблизительным оценкам корю переболело от 31 до 40 млн. человек, смертность составила 773 000 777 000 человек — т.е., 2,1% заболевших. Высокая заболеваемость и контагиозность делают корь пятой причиной детской смертности.
Симптомы кори
Инкубационный период при кори составляет от 10 до 14 дней. Симптомы кори включают в себя:
- Лихорадку
- Сухой кашель
- Насморк
- Боль в горле
- Конъюнктивит
- Маленькие белые пятна с голубовато-белым центром на красном фоне, располагающиеся на слизистой щек (так называемые пятна Коплика-Филатова)
- Кожная сыпь (см. также: Корь. Описание элементов сыпи.), в виде больших плоских пятен, которые часто сливаются; имеет этапность – начинается с лица и далее распространяется постепенно вниз, на туловище и конечности.
Заболевание имеет определенную этапность и занимает 2-3 недели:
- Заражение и инкубационный период: В первые 10 — 14 дней от контакта с зараженным человеком – нет никаких симптомов.
- Период неспецифических симптомов. Первым симптомом кори обычно является легкая или средней интенсивности лихорадка, которая нередко сопровождается постоянным кашлем, насморком, конъюнктивитом и болью в горле. Эта стадия является относительно легкой и продолжается два-три дня.
- Период сыпи. Сыпь состоит из маленьких красных пятен, некоторые из которых слегка приподняты над уровнем кожи (папулы). Скопления пятен и папул при кори придают коже диффузно-гиперемированный внешний вид. Сыпь сначала появляется на лице, особенно много ее за ушами и вдоль линии роста волос.
В течение следующих нескольких дней сыпь распространяется вниз: на руки, туловище, затем на бедра, голени и стопы. Одновременно с появлением сыпи резко нарастает лихорадка, достигая 40-41 градуса. Сыпь длится до шести дней и постепенно исчезает, начиная с лица, затем с рук, туловища и в последнюю очередь – с бедер и стоп.
Больной корью заразен около восьми дней: вирус начинает выделяться в окружающую среду за четыре дня до появления сыпи и заканчивает через четыре дня от появления первых элементов сыпи.
Когда обращаться к врачу
Позвоните своему врачу, если вы считаете, что Вы, или Ваш ребенок были в контакте с больным корью или уже заболели корью. Обсудите с врачом полноценность календаря прививок Вашего ребенка перед его поступлением в начальную школу, в колледж или до предстоящей международной поездки.
Причины заболевания корью
Причиной кори является вирус, который размножается в носу и горле зараженного ребенка или взрослого.
Когда больной корью человек кашляет или чихает, инфицированные капельки распыляются в окружающий воздух, после чего другие люди могут их вдохнуть. Зараженные капельки также могут осесть на поверхностях и оставаться активными на них в течение нескольких часов. Если здоровый человек прикоснется руками сперва к этим поверхностям, а затем потрет свой нос или глаза, он также может заразиться.
Факторы риска
- Отсутствие вакцинации. Если Ваш ребенок не имеет вакцины против кори, его риск заболеть при контакте с больным человеком гораздо выше, чем у привитых детей.
- Международные поездки. Если Вы путешествуете в развивающиеся страны, где корь является более распространенной, Вы подвержены более высокому риску инфицирования.
- Наличие дефицита витамина А. Если Ваш рацион беден витамином А, Вы подвержены более высокому риску заражения, а также более высокому риску тяжелого течения болезни.
Осложнения кори
- Ушная инфекция (средний отит). Одним из самых распространенных осложнений кори является бактериальная инфекция среднего уха.
- Бронхит, ларингит или ложный круп. Корь может привести к воспалению голосовых связок (гортани) или бронхов, так же выделяется коревой круп
- Пневмония. Воспаление легких является частым осложнением кори. Особенному риску подвержены люди с ослабленной иммунной системой. Иногда коревая пневмония приводит к смерти пациента.
- Энцефалит. Это осложнение развивается с частотой примерно 1: 1000 заболевших. Это воспаление вещества головного мозга, которое может вызвать рвоту, судороги, кому или даже смерть. Коревой энцефалит может начаться одновременно с самой корью, а может быть отсроченным на несколько месяцев.
- Проблемы при беременности. Если Вы беременны, Вам нужно проявлять особую осторожность, чтобы избежать кори, потому что это заболевание способно приводить к прерыванию беременности (смерти плода), преждевременным родам, грубым аномалиям развития плода или низкому весу при рождении.
- Снижение содержания тромбоцитов (тромбоцитопения). Корь может привести к снижению тромбоцитов – клеток крови, которые необходимы для свертывания крови.
Частота осложнений кори в развитых странах:
Общая частота осложнений — 22,7%
Диарея — 9,4%
Средний отит — 6,6%
Пневмония — 6,5%
Энцефалит — 0,1%
Смерть — 0,3%
Частота осложнений кори выше в развивающихся странах и странах с высоким процентом отказов от вакцинации.
Подготовка к визиту врача
Готовясь к визиту врача, Вы можете сделать некоторые полезные приготовления:
- Запишите все симптомы, которые испытываете Вы, или Ваш ребенок, включая те, которые не кажутся Вам связанными с этим заболеванием
- Запишите ключевую личную информацию, в том числе — любые недавние поездки
- Составьте список всех лекарств, витаминов и пищевых добавок, которые принимаете Вы или Ваш ребенок
- Составьте список вопросов, которые хотели бы задать своему врачу.
Ваш врач, вероятно, задаст вам ряд вопросов, таких как:
- Вы или Ваш ребенок вакцинированы против кори? Когда и сколько раз вводились вакцины?
- Вы недавно путешествовали за пределы страны?
- Кто еще проживает в вашем доме? Все ли они привиты от кори?
Что Вы можете сделать, в ожидании приема врача?
Убедитесь, что Вы или ваш ребенок получаете достаточно жидкости. Оптимально пить не просто воду, а растворы электролитов, такие как Регидрон, Гидровит, Хумана Электролит и тд.
Если лихорадка доставляет выраженный дискомфорт или достигает высоких цифр (выше 39 градусов), следует принимать парацетамол (15 мг/кг) или ибупрофен (10 мг/кг).
Не давайте детям аспирин для снижения лихорадки, поскольку он может вызывать грозное и опасное для жизни осложнение – синдром Рейе.
Диагностика кори
В большинстве случаев Вашему врачу потребуется лишь осмотр и сбор анамнеза, чтобы безошибочно поставить диагноз кори. При необходимости диагноз может быть подтвержден анализом крови.
Лечение кори
Не существует никакого специфического лечения против кори, противовирусные и антибактериальные препараты неэффективны при этом заболевании. Заболевание проходит самостоятельно, лечение состоит лишь в уменьшении симптомов и своевременном выявлении осложнений. Тем не менее, некоторые меры все же могут быть предприняты у лиц, имеющих высокий риск тяжелого и осложненного течения инфекции:
- Постконтактная иммунизация. Непривитые пациенты, включая младенцев, могут получить прививку от кори в течение 72 часов после контакта с больным человеком. В большинстве случаев это позволяет значительно смягчить тяжесть болезни и улучшить прогноз.
- Внутривенный иммуноглобулин. Беременные женщины, младенцы и люди с ослабленной иммунной системой (например, ВИЧ-инфицированные люди), которые были в контакте с инфицированным пациентом, но не могут получить живую вакцину – обычно получают инъекции иммуноглобулина. Этот препарат должен быть введен в течение шести дней после контакта с вирусом. Донорские антитела, содержащиеся в препарате, могут предотвратить корь или сделать симптомы болезни менее серьезными.
Лекарственные препараты
- Жаропонижающие. Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет!
- Антибиотики. Если во время кори развивается вторичное бактериальное осложнение, такое как пневмония или средний отит, Ваш врач может назначить антибактериальный препарат.
- Витамин А. Люди с низким уровнем витамина А, чаще всего, имеют более тяжелое течение кори. Назначение витамина A может уменьшить тяжесть кори. Обычно он вводится в большое дозе (200 000 международных единиц) в течение двух дней.
Изменение образа жизни и домашние средства
Если у Вас или у Вашего ребенка диагностирована корь, Вам следует быть в контакте с врачом, чтобы он мог наблюдать за течением болезни и следить за развитием осложнений. Кроме того, следующие советы помогут вам облегчить симптомы болезни:
- Отдыхайте. Соблюдайте постельный или полупостельный режим
- Пейте много воды, фруктовых соков и травяного чая, чтобы восполнить жидкость, потерянную при лихорадке и активном потоотделении
- Увлажняйте воздух в доме. Используйте для этого увлажнитель воздуха, или мокрые ткани.
- Дайте отдых глазам. Сохраняйте приглушенный свет в комнате или носите солнцезащитные очки. Как можно меньше читайте и смотрите на мониторы (компьютер, телефон и тд). Чтобы заполнить досуг, вы можете, например, слушать аудиокниги.
Профилактика кори
Если кто-то в Вашей семье болеет корью, соблюдайте следующие меры предосторожности:
- Изоляция. Поскольку корь является очень заразной за 4 дня до начала сыпи, и 4 дня после ее начала – больной человек должен находиться в максимальной изоляции в этот период времени. Никаких посещений, визитов и встреч.
- Особенно важно изолировать непривитых людей от зараженного человека
- Вакцинация и введение иммуноглобулина. Задайте своему семейному врачу вопросы о необходимости специфической экстренной защиты каждого члена семьи.
Предотвращение новых инфекций
Если Вы уже переболели корью ранее, то Ваш организм имеет пожизненный иммунитет, и Вы не можете заболеть во второй раз.
Для всех остальных людей введение вакцины имеет крайне важное профилактическое значение. Вакцинация формирует и сохраняет так называемый коллективный иммунитет против кори.
Как только коллективный иммунитет против кори ослабевает, начинает увеличиваться частота заболеваемости.
Вакцина против кори входит в состав дивакцины «корь + эпидемический паротит», или тривакцины «Приорикс» (корь + эпидемический паротит + краснуха). В развитых странах используют тетравакцину Приорикс-тетра (корь + эпидемический паротит + краснуха + ветряная оспа). Согласно российскому нацкалендарю прививок, вакцинация против кори проводится в 1 год (вводится одна доза) и в 6 лет (вводится вторая доза). Дополнительная вакцинация проводится женщинам, планирующим беременность, учителям, медицинским работникам, а также некоторым другим людям, имеющим, по роду своей профессии, высокий риск заражения корью.
Источник
Корь – это инфекционное заболевание, но вакцинация детей и взрослых обеспечивает иммунитет на всю жизнь. Давайте рассмотрим симптомы болезни, которые возникают на различных стадиях кори.
Что такое корь и как происходит заражение
Корь – это вирусная инфекция, которая поражает дыхательную систему, иммунную систему и кожу. Инфекционный агент – это вирус Paramyxovirus, относящийся к роду Morbillivirus.
Это заболевание очень заразно: так, субъект, лишенный иммунитета, находящихся в одной и той же среде с инфицированным, заболеет в вероятностью 90%.
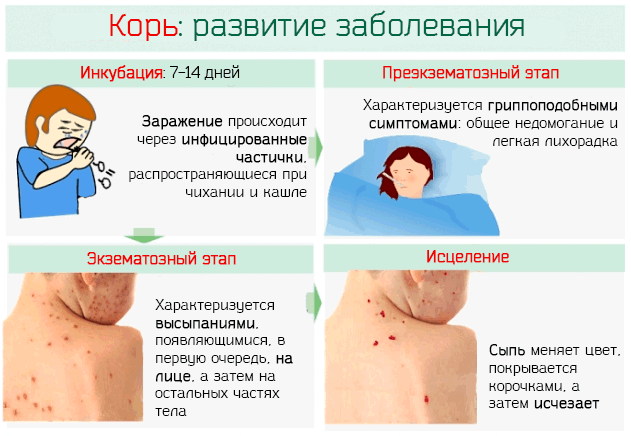
Заражение корью происходит при контакте с выделениями из носа, слюной больного и другими биологическими жидкостями, которые содержат вирус.
Другое мощное средство, ответственное за распространение заболевания, – это аэрозольные частицы выделений слизистой оболочки, которые рассеиваются в окружающую среду при чихании и кашле больного. Наибольшей заразности корь достигает со 2 по 4 дни появления сыпи и до её исчезновения.
Симптомы и признаки кори у детей и взрослых
Клиническая картина заболевания похожа как у детей, так и у взрослых, с той только разницей, что у взрослых симптоматика является более выраженной и может легко привести к осложнениям, о которых мы поговорим ниже, особенно у людей ослабленных другими заболеваниями.
Наблюдаемые симптомы можно разделить на несколько стадий, которые появляются сразу же после заражения вирусом и периода инкубации, которая может идти от 7 до 14 дней (в среднем 8-9 дней).
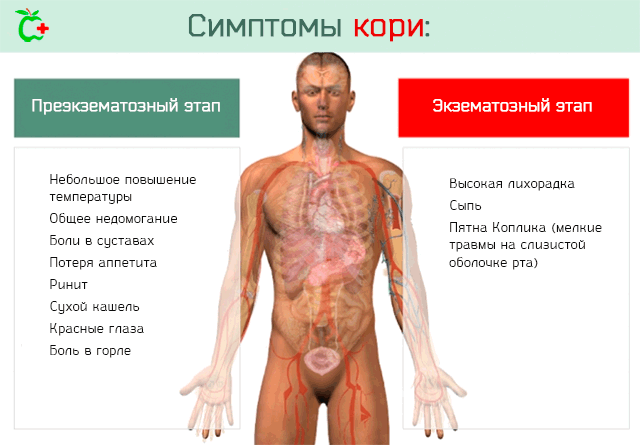
Симптомы кори, по крайней мере, в своей завершающей стадии, могут быть легко диагностированы и разграничиваются на два отдельных этапа:
Этап до сыпи. Характеризуется гриппоподобными симптомами, в частности:
- Легкое лихорадочное состояние с невысокой температурой.
- Общее недомогание.
- Боли в суставах.
- Насморк.
- Сухой затяжной кашель без мокроты.
- Покраснение глаз и слезотечение (конъюнктивит).
- Боль в горле и покраснение в горле.
Экзематозный этап или острый, характеризуется:
- Сильная лихорадка. Температура тела после первоначальной стадии, которая длится в течение 2-4 дня, растет и достигает уровней, превышающих 40°C.
- Пятна Коплика. Небольшие повреждения, которые появляются на слизистой оболочке рта, величиной с булавочную головку, имеют небольшой красноватый ореол и белую приподнятую поверхность.
- Макулопапулезная сыпь. То есть небольшие пятна красного цвета. Сыпь появляется сразу после подъема температуры тела, сначала на лице, а затем распространяется на всё тело.
С той же последовательностью, в которой они появились (сначала лицо, а затем и остальные части тела), через 8 дней пятна начнут исчезать, изменять цвет с красного до желто-коричневого.
Факторы риска развития кори
Как уже сказал, корь вызывает вирус, известный как вирус кори, принадлежащий к семейству Paramyxoviridae рода Morbillivirus. После заражения, он внедряется и размножается в слизистой оболочке дыхательных путей.
Факторы риска
Известен целый ряд условий, которые повышают вероятность развития болезни. Ими являются:
- Нарушением иммунной системы. Некоторые заболевания, такие как СПИД и лейкемия, определяют ослабление иммунной системы. Условие, которое увеличивает вероятность развития кори, даже если у Вас есть иммунитет, полученный от предыдущей вакцинации. Такое же состояние может возникнуть в результате некоторых методов лечения, которые подавляют иммунитет.
- Недоедание.
- Беременность.
- Пребывания в географических областях, в которых корь носит эндемический характер, как это происходит в некоторых странах третьего мира.
- Отсутствие вакцинации.
- Промежуток времени, который у новорожденных проходит между потерей иммунитета переданного от матери и вакцинацией. Новорожденные в течение определенного периода времени сохраняют иммунитет, который получили с антителами матери.
- Дефицит витамина A. Витамин A имеет важную функцию по стимуляции иммунной системы, и по этой причине его острый дефицит увеличивает вероятность заражения корью.
Диагностика крои – симптомы заражения
Вообще, как уже упоминалось, диагностика кори проводится на основе анализа клинических проявления.
Диагностический протокол предусматривает, что;
- Присутствует лихорадка в течение 3-х дней.
- Вместе с лихорадкой, присутствует, по крайней мере, один из следующих трех признаков: кашель, ринит, конъюнктивит.
- Присутствуют пятна Коплика.
Диагноз может быть подтвержден с помощью следующих анализов:
- Положительный результат исследования антител IgM на корь.
- Обнаружение РНК вируса кори в образцах выделений слизистых оболочек дыхательных путей.
Лечение и профилактика кори
Корь – это вирусная инфекция, поэтому лечение направлено, в первую очередь, минимизацию симптомов:
- Парацетамол, Ибупрофен, чтобы понизить температуру тела и успокоить боли в суставах. У подростков и детей лучше не использовать аспирин, потому что это может привести к развитию синдрома Рейе (болезнь, которая влечет за собой повреждения головного мозга и печени).
- Витамин А. Многие исследования показали, что если уровень витамина A слишком низкий, следует вводить повышенные дозы витамина. Поступая таким образом, вы будете иметь более доброкачественное течение заболевания.
- Антибиотики, если имеются подозрения, что на фоне кори возникла бактериальная инфекция.
У взрослых, при введении вакцины в течение 72 часов с момента заражения, существует возможность того, что заболевание не разовьётся или будет менее тяжелым.
Пациентам с ослабленным иммунитетом, детям и женщинам в период беременности, зараженным корью, возможно введение сыворотки со специфическим иммуноглобулином. Это повышает иммунитет против вируса и предотвращает дальнейшее заболевания.
Природные и бытовые средства лечения
Лекарственную терапию дополняют:
- Постельный режим в теплом, хорошо увлажненном помещении. Правильное увлажнение окружающей среды предотвращает пересыхание слизистых оболочек дыхательных путей, боли в горле и облегчает кашель.
- Потреблением больших объемов жидкости для борьбы с обезвоживанием, лихорадкой и гиперпотоотделением.
- Смягчения света для обеспечения более быстрого заживления воспаленной конъюнктивы. Конечно, в период болезни следует избегать чтения в течение длительных периодов, просмотра ТВ и работы за компьютером.
Профилактика и вакцинация от кори
С конца 50-х годов существует вакцина, которую вводят младенцам в возрасте 12 месяцев вместе с вакциной от эпидемического паротита и краснухи. Затем её повторяют по достижении пятого года жизни. Таким образом, получают иммунитет, который сохраняется до самой смерти. Вакцина MPR представляет собой смесь живых вирусов трех заболеваний и используется во всем мире.
В конце восьмидесятых годов распространилось ошибочное мнение о связи тривалентной вакцины и аутизма. Всемирная организация здравоохранения подтвердил, что не существует никакой связи между аутизмом и вакциной MPR, и что последняя не представляет никакой опасности, кроме появления общих реакций: небольшое покраснение и припухлость. Только в редких случаях вакцина MPR может привести к серьезным аллергическим реакциям.
К чему может привести корь
Корь, из-за возможных осложнений, относится к числу смертельных заболеваний, особенно у детей в раннем возрасте. В настоящее время, несмотря на возможности лечения, от кори погибает больше 100 000 людей в год, в основном, дети в возрасте до 5 лет из стран третьего мира.
Заражение корью может привести к многочисленным и серьезным осложнениям:
- Бактериальная инфекция среднего уха (средний отит). Это наиболее распространенное осложнение. Вирусная нагрузка организма даёт бактериям возможность развиваться между барабанной перепонкой и внутренним ухом.
- Ларингит. Воспаление гортани в результате заражения вирусом. На это может накладываться, но достаточно редко, бактериальная инфекция.
- Бронхопневмония. Бактериальная инфекция, которая поражает ткани легких и бронхиальных труб. Это осложнение кори, которое может оказаться фатальным.
- Энцефалит. К счастью, является редким осложнением. Может вызвать судороги, а в некоторых случаях даже кому и смерть. Может также возникнуть после того, как прошел месяц от исцеления кори.
- Подострый склерозирующий панэнцефалит. Может быть поздним (много лет с момента выздоровления) и очень редким осложнением кори (1 случай на 100 000 человек). Вызывает нарушения интеллектуальных способностей, проблемы с движениями, перепады настроения, галлюцинации, бессонницу, слепоту, проблемы артериального давления и аритмию.
- Кератит. То есть воспаление роговицы. Последствиями могут быть изъязвления и рубцы роговицы.
- Тромбоцитопения. Т.е. высокий уровень тромбоцитов, что влечет за собой проблемы свертывания крови.
- Корь во время беременности может привести к выкидышу и смерти плода, преждевременным родам и недовесу новорожденного.
Источник


