Хронический колит этиология патогенез клиника
Колит — это заболевание толстой кишки, имеющее воспалительный характер. Данный термин применяется для обозначения воспалительных заболеваний, локализирующихся в толстом кишечнике. Существует множество причин, способствующих развитию данной патологии, таких как плохое кровоснабжение, инфекции, аутоиммунные реакции организма.
Содержание статьи:
- Этиология и патогенез колитов
- Классификация колитов
- Симптомы хронического колита
- Диагностика колита
- Дифференциальная диагностика
- Осложнения колита
- Лечение хронического колита
- Профилактика хронического колита
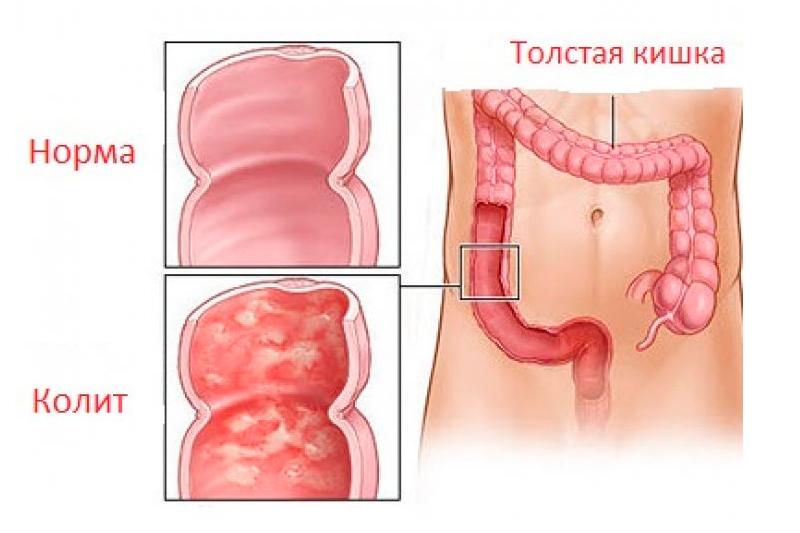
Толстая кишка расположена в брюшной полости и имеет несколько отделов:
- слепая кишка;
- восходящая ободочная кишка;
- поперечная кишка;
- нисходящая ободочная кишка;
- сигмовидная кишка;
- прямая кишка;
- анус.
Основными задачами толстой кишки является аккумуляция и хранение отходов пищеварения. Толстая кишка представлена длинной толстой мышечной трубкой (от 90 до 150 см), процесс перистальтики, проходящий в кишечнике, способствует продвижению каловых масс к анусу и выполнению акта дефекации.
Как и все органы в человеческом организме, прямая кишка имеет систему кровоснабжения, посредством артерий и вен. Болезни, нарушающие кровообращение зачастую провоцируют воспаления в толстом кишечнике.
Этиология и патогенез колитов
Исходя из течения различают острую и хроническую форму колита.
Острый колит
Этиологическими факторами острых колитов чаще всего являются попадание в организм патогенных микроорганизмов:
- стрептококков;
- стафилококков;
- дизентерийных бактерий;
- амеб;
- протей;
- балантидий;
- сальмонелл.
Также острые колиты могут развиться под воздействием некоторых факторов:
- при алиментарных нарушениях;
- вирусных и инфекционных заболеваниях (грипп, пневмония, малярия, сепсис);
- при наличии аллергических факторов на некоторые медикаменты или продукты питания.
Хронический колит
При недостаточном или неправильном лечении, низкой сопротивляемости организма у больных с острым колитом может развиться хронический колит.
- Чаще всего хронические колиты провоцирует наличие дизентерийных бактерий, хотя и другие микроорганизмы (стафилококки, сальмонеллы, протей, балантидии, амебы, патогенные штаммы кишечной палочки, лямблии, трихомонады) также могут вызвать хронический колит.
- В некоторых случаях причиной хронического колита могут быть гельминтозы.
- Хронические колиты могут развиваться при наличии очагов инфекции в близлежащих органах или органах, которые имеют анатомическую связь с кишечником (в поджелудочной железе, в желчном пузыре). У женщин хронический колит могут спровоцировать воспалительные процессы в органах малого таза. В случае наличия некоторых хронических инфекций (бруцеллез, сальмонеллез и др.) колит может быть обусловлен наличием очага патологического процесса непосредственно в толстой кишке или под воздействием токсинов от данных инфекций.
- Причиной алиментарного колита может быть:
- злоупотребление острой пищей или алкогольными напитками;
- длительное однообразное питание;
- систематическое употребление большого количества трудноперевариваемой пищи.
- Немалое значение имеют функциональные расстройства пищеварительных желез, которые возникают по причине нарушенного режима питания. Колиты развиваются при употреблении в рацион пищи, бедной белками и витаминами, а также физиологическими стимуляторами секреторной и моторной функций кишечника.
- Также причиной колита может стать попадание кишечник недостаточно обработанных для кишечного пищеварения пищевых масс (в связи с заболеванием желудка, поджелудочной железы, тонкой кишки, печени, желчных путей или в результате нарушения жевания).
- Интоксикации щелочами, тяжелыми металлами, некоторыми медикаментами (салицилаты, дигиталис, димедрол и др.) тоже могут послужить причиной такого неприятного заболевания, как хронический колит.
- При воспалительных процессах других органов пищеварительной системы (панкреатит, гастрит, холецистит, гепатит, дуоденит и др.) могут развиться вторичные колиты. В таких ситуациях значительную роль играют висцеро-висцеральные рефлексы.
- Данному заболеванию могут быть подвержены пациенты с циррозом печени и заболеваниями сердечно-сосудистой системы.
- К группе риска также относятся пациенты, попавшие под ионизирующее излучение.
- Наличие аномалий в строении и положении кишечника (мегаколон, мегасигма, долихосигма, колоптоз, дивертикулез), спаечные процессы в брюшине, также могут спровоцировать развитие хронического колита.
Классификация колитов
В зависимости от этиологии выделяют следующие формы колитов:
- токсические (эндогенные, экзогенные);
- инвазионные (паразитарные);
- инфекционные;
- медикаментозные;
- лучевые;
- алиментарные (вследствие алиментарной диспепсии, а также диспепсии, связанной с приобретенной или врожденной ферментативной недостаточностью);
- нервно-трофические и невротические (проктомиксорея, диарея невротическая);
- вследствие механических травм кишечника;
- смешанной этиологии;
- невыясненной этиологии;
- вторичные (по причине заболеваний других органов).
Определение этиологического фактора имеет очень важную роль для направления вектора лечения и профилактики данного заболевания. Но клинические проявления колитов зависят не от этиологических факторов заболевания, а от их локализации и тяжести морфологических изменений, реакций организма на заболевание, характера нарушений функциональности кишечника, наличия поражений других органов и систем.
Исходя из локализации колитов, различают следующие формы:
- сегментарные колиты (илетифлиты, ангулиты, проктосигмоидиты, трансверзиты);
- панколиты;
- преимущественно правосторонние колиты;
- преимущественно левосторонние колиты.
По итогам эндоскопического исследования можно определить следующие формы колита:
- катаральная (начальная) форма;
- атрофическая форма;
- эрозивно-язвенная.
Симптомы хронического колита
Главными субъективными признаками хронического колита являются боли в животе, расстройства стула, а также тенезмы. Боли чаще всего бывают ноющего или спастического характера, локализируются в нижних и боковых отделах живота и возникают через 7-8 часов после приема пищи. Болевые ощущения уменьшаются после дефекации или отхождения газов. Локализация болей в основном зависит от обширности воспалительного процесса в кишечнике.
Для сигмоидита характерными являются боли в левой подвздошной области, при илетифлите болевые ощущения проявляются в правой половине живота, иногда могут иррадиировать в поясницу. При хроническом колите в процесс могут быть вовлечены региональные лимфатические узлы, при этом болезненность живота может иметь постоянный характер, а также усиливаться после клизм, во время быстрой ходьбы или тряски. Для солярита характерными являются сверлящие, жгучие, реже тупые боли, сосредоточенные около пупка, такие боли могут иррадиировать в нижнюю часть живота или в спину. При хроническом колите могут быть частые изменения стула — чередование запоров с поносами. Пациенты могут отмечать чувство неполного опорожнения кишечника или ложные позывы к дефекации.
Также у большинства больных могут проявляться такие симптомы хронического колита: неприятный привкус во рту, отрыжка, тошнота, вздутие живота. Пальпаторно определяется растяжение или утолщение отдельных петель кишечника и болезненность. В некоторых случаях может возникнуть потеря веса. При тяжелом воспалительном процессе у больного повышается температура тела.
Диагностика колита
Данный диагноз ставится на основании ряда исследований, среди которых очень важную роль играют ректоромано-, ирриго- и колоноскопия.
Во время ирригоскопического исследования в зоне поражения визуализируется картина «псевдотумора» со специфическим дефектом, похожим на отпечаток большого пальца. С помощью эндоскопического исследования выявляются подслизистые геморрагии, отечность слизистой оболочки, участка подверженного данному заболеванию, в запущенных случаях слизистая оболочка имеет воспалительную инфильтрацию и изъязвления, а также в результате рубцевания язв — стриктуры данных участков кишечника. Для подтверждения нарушения проходимости брыжеечной артерии проводится селективная брыжеечная ангиография.
Помимо инструментальных исследований пациенту показаны бактериологические и копрологические исследования кала.
Хроническая форма колита имеет прогрессирующее течение, поэтому требует комплексного лечения и постоянного наблюдения.
Дифференциальная диагностика
Во время постановки диагноза «колит» очень важное место занимает дифференциальная диагностика данного заболевания, потому как некоторые формы данной патологии имеют ряд симптомов, схожих с другими заболеваниями.
К примеру, язвенно-некротическая форма колита похожа на рак толстой кишки и для того, чтобы исключить онкологическое заболевание необходимо морфологическое исследование биоптата, взятое из пораженного участка.
Также хронический колит похож на туберкулез кишечника, поэтому необходимо проведения ряда дополнительных исследований с целью дифференциальной диагностики. К числу патологий, которые необходимо дифференцировать от колита также относится дискенезия толстого кишечника.
Осложнения колита
Основными осложнениями колита являются:
- кровотечения;
- рубцевания поврежденной стенки кишечника, приводящие к сужению просвета кишечника;
- локальная некротизация тканей толстого кишечника — приводит к перфорации кишки и перитониту.
Лечение хронического колита
Тактика лечения колитов зависит от тяжести и формы заболевания. Основным принципом лечения является систематичность. После определения инфекционного возбудителя назначается специфическая антибиотикотерапия. Очень важно нормализировать питание пациента. Прием пищи необходимо осуществлять 6-7 раз в день. Диета обязывает исключить жирную, острую, жареную пищу, употреблять необходимо сухарики из ржаного или пшеничного хлеба, нежирные супы с рисовой, манной или перловой крупой, яйца всмятку, нежирную рыбу или мясо, из напитков можно употреблять зеленый чай, кофе. В острый период может быть показана так называемая «голодная диета».
Помимо антибиотиков и сульфаниламидных препаратов, особое внимание стоит уделить восстановлению микрофлоры кишечника. С этой целью назначаются пробиотики. При выраженных болевых симптомах показано применение спазмолитиков. Иногда пациенту показано проведение физиопроцедур: при атоническом энтероколите — гальванизация, массаж, фарадизация; при спастическом — соллюкс, тепло, инфраруж. Положительный эффект оказывает промывание кишечника настоем ромашки.
Профилактика хронического колита
Очень важно не запустить данное заболевание, для этого необходимо следовать рекомендациям доктора и проходить регулярные осмотры, квалифицированный врач всегда подскажет и расскажет, что делать при колите. Также необходимо следить за питанием, которое должно быть сбалансированным и рациональным и за соблюдением санитарно-гигиенических норм. Для людей, чья работа связана с опасными химическими веществами, необходимо придерживаться правил техники безопасности на производстве.
Пациентам с хроническим колитом стоит воздержаться от работы, связанной с физическими нагрузками, частыми командировками, способствующими нарушению режима питания, а также от психо-эммоциональных нагрузок и стрессов.
При своевременном, грамотном лечении и последующем наблюдении, данное заболевание имеет благоприятный прогноз.
Источник
Что такое колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракин А. А., проктолога со стажем в 8 лет
Автор статьи: Куракин А. А. Проктолог, стаж 8 лет Дата публикации 2017-12-20 |
Определение болезни. Причины заболевания
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды.
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях.
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения.
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет. Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи.
Причины ишемического колита:
- атеросклероз сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации.
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои.
По характеру поражения выделяют:
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер).
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника.
Симптомы колита
Инфекционный колит
Клиника инфекционного колита напрямую зависит от возбудителя.
Для любого инфекционного колита независимо от этиологии характерно:
- начало заболевания, как правило, имеет острый характер;
- жидкий частый стул с примесью слизи в кале;
- боли локализуются чаще в левом подреберье, но могут также распространяться по всем отделам живота;
- боль имеет периодический, спазматический характер;
- высокая температура;
- чувство слабости, недомогания;
- сухость кожных покровов и слизистых;
- белый налет на корне языка;
- рвота как первый признак заболевания (если в воспалительный процесс вовлечен желудок).
Для первичной оценки этиологии инфекционного колита оценивают характер дефекации, объём и особенности каловых масс.
- при дезентерии стул очень частый, малыми порциями (до 20 раз за день) со слизью и прожилками алой крови (ректальный «плевок»);
- при амебиазе кал имеет вид малинового желе;
- при сальмонеллезе кал напоминает болотную тину, имеет неприятный запах;
- при псевдомембранозном колите (вызыванном клостридиями) частый жидкий стул с запахом гнили.
Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
- болезненные ощущения в животе;
- кровь и слизь в стуле;
- неустойчивый, частый стул;
- выраженные боли в околопупочной и левой подвздошной области;
- при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
- при хронической форме боли имеют низкую интенсивность, обычно возникают после еды;
- при длительной хронической ишемии появляются стриктуры в толстой кишке, которые в дальнейшем могут быть следствием непроходимости или малигнизации (раковому перерождению).
Лучевой колит
Обычно колит формируется у лиц, перенёсших курс лучевой терапии по поводу новообразований, локализующихся в области малого таза или брюшной полости.
- большую чувствительность к излучению имеет тонкий кишечник, формируется лучевой энтерит, который клинически проявляется нарушением абсорбции в тонком кишечнике;
- повреждению кишечника свойствен избирательный характер, обычно воспаление локализуется в прямой и сигмовидной кишке, при этом клиника сопоставима с клиникой язвенного и ишемического колита. При воздействии больших доз радиации клиника развивается не сразу, проявляется обильным, жидким стулом, при этом нарушается всасывание в толстом кишечнике.
Патогенез колита
Толстый кишечник очень восприимчив к ионизирующему излучению. Лучевой колит возникает при воздействии малых доз облучения: происходит атрофия слизистой оболочки (сразу после облучения).
- Усиливаются процессы деления клеток, уменьшается длина ворсинок.
- Активизируются воспалительные процессы с нейтрофильной реакцией. Чаще всего эти процессы локализуются в прямой и сигмовидной кишке.
- При воздействии больших доз (более 40 Гр.) воспалительные процессы могут возникать спустя длительное время после облучения (до нескольких лет), в данной ситуации происходит воспаление мелких сосудов кишечника, что приводит к ишемизации кишечника. Развиваются язвы и стриктуры. Могут поражаться все отделы толстого и тонкого кишечника.
Классификация и стадии развития колита
По течению:
- острый;
- хронический.
По этиологии:
- язвенный колит и болезнь Крона (воспалительные заболевания кишечника с неизвестной этиологией);
- инфекционный (этиологический фактор бактериальный, вирусный, грибковый, паразитарный);
- ишемический (развивается вследствие снижения притока крови к толстой кишке);
- токсический (при применении нестероидных противовоспалительных препаратов);
- лучевой (при поражении радиацией).
По локализации:
- проктит — воспаление прямой кишки;
- панколит — тотальное поражение кишечника;
- тифлит — воспаление слепой кишки;
- трансверзит — воспаление поперечной ободочной кишки;
- сигмоидит — воспаление сигмовидной кишки.
Диагностика колита
Инфекционный колит:
- анализ кала на вирусы, бактерии, паразиты (позволяет точно поставить диагноз);
- серологическое исследование (определяют антитела к вирусам, паразитам);
- анализ крови на стерильность (при подозрении на сепсис);
- общеклинический анализ крови (высокое СОЭ, увеличение количества лимфоцитов при вирусной этиологии);
- ректороманоскопия используется как дополнительный метод для дифференциальной диагностики;
- ультразвуковое исследование используется для исключения осложнений.
Ишемический колит:
- Ректороманоскопия дает возможность оценить состояние слизистой оболочки. При осмотре можно отметить наличие точечных кровоизлияний, сглаженность сосудистого рисунка, бледность слизистой. При обнаружении данных признаков показано взятие биопсии.
- Ирригоскопия — самое необходимое исследование. Обнаруживается симптом пальцевых вдавливаний. Признаки дефектов слизистой свидетельствуют о наличии язв, сужения просвета при стриктурах.
- Колоноскопия показана для уточнения распространенности воспаления, также показана биопсия в области измененного участка.
- Ангиография позволяет определить степень сужения сосуда и его локализацию.
Дифференциальная диагностика
- Злокачественные новообразования. Опухоли развиваются достаточно длительное время, в течении многих лет.
- Инфекционный колит. Преобладают симптомы общей интоксикации (слабость, лихорадка и т.д.). Кроме того, имеет место эпидемический анамнез.
- Язвенный колит и болезнь Крона. Для них характерно достаточно медленное прогрессирование. Проявляются обычно в раннем возрасте.
Лучевой колит:
- При сборе анамнеза учитывают наличие факта облучения ионизирующей радиацией.
- Ректороманоскопия и колоноскопия с биопсией позволяют выявить воспаление слизистой оболочки толстого кишечника. При лучевом энтерите воспаление сочетается с атрофией слизистой. Крипты становятся менее глубокими, уменьшается длина ворсинок. При лучевом колите на слизистой обнаруживают язвы, стриктуры.
Дифференциальная диагностика
- Энтерит лучевого генеза следует дифференцировать с болезнями тонкой кишки, при которых страдает функция всасывания (целиакия), при данных заболеваниях происходит атрофия по гиперрегенераторному типу, а при лучевом поражении преобладают гипорегенераторные процессы слизистой.
- Радиационные поражения толстого кишечника дифференцируют с язвенным колитом, болезнью Крона, новообразованиями толстого кишечника.
Лечение колита
Инфекционный колит:
- антибактериальные, противогрибковые средства с учетом чувствительности микроорганизмов. Предпочтение отдают таблетированным формам препаратов;
- восполнение потерянной жидкости и минералов: растворами для приема внутрь (Регидрон и др.), внутривенное введение (раствор Рингера, Трисоль и др.);
- прием сорбентов;
- пробиотики и пребиотики;
- ферменты (креон, фестал);
- симптоматическая терапия (противовоспалительные средства, спазмолитики и др.)
Ишемический колит:
- консервативное лечение (щадящая диета, препараты, смягчающие стул, лекарства для улучшения кровотока, дезагреганты, витаминные препараты, дезинтоксикационное лечение, восполнение баланса электролитов и жидкости, гемотрансфузии (при показаниях), антибактериальные препараты);
- хирургическое лечение.
Показаниями для срочного хирургического лечения служат:
- перфорация, толстокишечная непроходимость. В таком случае удаляется участок кишки, с последующей санацией и дренированием брюшной полости.
- плановое оперативное лечение показано больным в случае сужения (стриктуры) толстого кишечника без явлений острой кишечной непроходимости.
Терапия лучевого колита схожа с терапией язвенного колита и болезни Крона:
- лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк);
- антибактериальная терапия.
Прогноз. Профилактика
На сегодняшний день хорошо известны причины возникновения инфекционного колита, разработаны современные методики лечения. Поэтому при неосложненном течении и вовремя начатой терапии удается достигнуть полного выздоровления. Менее благоприятный прогноз у лиц с явлениями иммунодефицита и ослабленной иммунной системой (например, у людей пожилого возраста). Прогноз благоприятный.
Основными методами профилактики являются:
- гигиенические мероприятия (тщательное мытье рук);
- использование только свежих продуктов, чистой воды;
- уделение особого внимания термической обработке пищи.
При транзиторной форме ишемического колита прогноз благоприятный. При гангренозной форме — зависит от вовремя поставленного диагноза и проведенного лечения.
Так как ишемический колит является осложнением других болезней, то для его профилактики необходимо:
- своевременное лечение сопутствующих заболеваний;
- сбалансированное питание.
Лучевой колит приводит к постоянным, необратимым изменениям кишечной стенки, поэтому прогноз неблагоприятный.
При радиационном колите могут появляться язвы и стриктуры на слизистой оболочке толстого кишечника, что может привести к кишечной непроходимости. В таком случае необходимо хирургическое лечение, от своевременности которого зависит прогноз. При правильном и вовремя проведенном лечении прогноз благоприятный. Специальных методов профилактики лучевого колита не существует.
Список литературы
- Dinleyici E., Eren M., Ozen M. et al. Effectiveness and safety of Saccharomyces boulardii for acute infectious diarrhea. Expert Opin BiolTher 2012; 12: 395–410
- Ethelberg S. et al. Risk factors for diarrhea among children in an industrialized country / // Epidemiology. – 2006. – Vol. 17(1). – Р. 24–30
- Кохан Е.П. Диагностика и хирургические методы лечения больных хронической абдоминальной ишемией / Е.П.Кохан, С.А. Белякин, В.А. Иванов и др. // Ангиология и сосудистая хирургия. — 2010. — № 4. — С. 135-138
- Mensink P.B. Chronic gastrointestinal ischaemia: shifting paradigms / P.B. Mensink, L.M. Moons, E.J. Kuipers // Gut. — 2010 Nov 29
- Kolkman J.J. Diagnosis and management of splanchnic ischemia / J.J. Kolkman, M. Bargeman, A.B. Huisman, R.H. Geelkerken // World J. Gastroenterol. — 2008 Dec 28. — 14(48). — 7309-20
- Fargeaudou Y. Chronic mesenteric ischemia: endovascular management / Y. Fargeaudou, X. Dray [et all] // Radiology — 2008.-Vol. 89 (1).-P.68-70
- Chang R.W. Update in management of mesenteric ischemia / R.W. Chang, J.B. Chang, W.E. Longo // World J. Gastroenterol. – 2006. – Vol. 12, № 20. – Р. 3243-3247
- Oldenburg A.W. Acute mesenteric ischemia. / A.W. Oldenburg, L.L. Lau, Th.J. Rodenberg [et al.] // Arch. Int. Med. – 2004. – Vol. 164, № 10. – Р.1054-1065
- Den Hartog-Jager F.C., P.Cohen, M. van Haastert. Late radiation inyuri of the rectum and sigmoid colon: Barium findings in 92 patiends // Br. J. Radiol. – 1989. – Vol. 62. – P. 807
- Novak J.M., Collins J.T., Donowitz M. et al. Effect of radiation on the human gastrointestinal tract // J. Clin. Gastroenterol. – 1979. – Р. 1–9
- Гончарик И.И. Радиационный (лучевой) колит и энтерит // Военная медицина. – 2010. – № 4. – С. 119–121
- Бардычев М.С., Цыб А.Ф. Местные лучевые повреждения – М.: Медицина, 1985. – 240 с.
- Салофальк – многообразие лекарственных форм месалазина для лечения различных заболеваний кишечника. Схемы терапии при различных заболеваниях и синдромах: Методическая разработка. – Dr. FalkFarma, 2011. – 31 с.
- Cotti G., Seid V.,Araujo S. et al. Conservative therapies for hemorrhagic radiation proctitis: a review // Rev. Hosp. Clín. Fac. Med. – 2003. – Vol. 58, No. 5. – P. 284–292
Источник

