Инфекционные экзантемы у детей корь
Морфология кори у детей. Экзантема при кори
Метаплазию связывают с местным авитаминозом А. Однако существует также мнение (И. В. Давыдовский), что «в метаплазии эпителия верхних и средних дыхательных путей мы имеем морфологический эквивалент гигантоклеточного метаморфоза альвеолярного эпителия и ретикулоэндотелиальпых элементов в лимфатическом аппарате».
Некрозы в гортани и трахее при кори неглубоки, поэтому при заживлении рубцы не образуются. В исключительных случаях на их месте отмечается избыточное разрастание грануляционной ткани с последующим развитием множественных полипов или папиллом. При неосложненной кори наблюдается интерстициалыгая пневмония с многоядерными гигантскими клетками в стенке альвеол.
В результате виремии и генерализации процесса развиваются специфичные для кори поражения слизистых оболочек (энантема) и кожи (экзантема). Слизистая оболочка полости рта поражается еще в период продромы кори — появляются участки полнокровия, отека и очагового некроза эпителия с последующим паракератозом, благодаря чему они приобретают характерный беловатый цвет.
Такие участки, располагающиеся на слизистой оболочке щек соответственно малым коренным зубам, патогномоничны для кори и называются пятнами Вельского — Филатова — Коплика. Они появляются раньше высыпаний на коже и .поэтому имеют большое диагностическое значение.
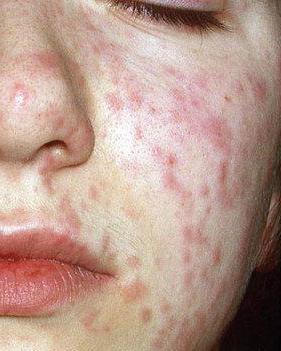
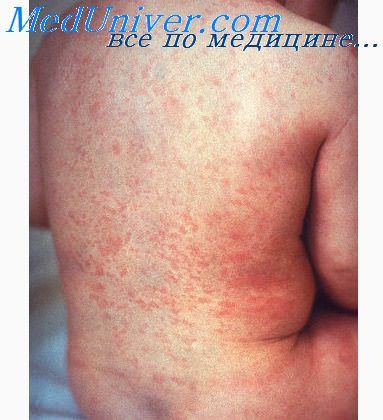
Экзантема при кори в виде крупнопятнистой папулезной сыпи характеризуется этапностью высыпания: в 1-е сутки она появляется за ушами, на переносице, лице, шее и верхней части груди, на 2-е — распространяется на туловище и верхние конечности и на 3-й — на нижние конечности. Микроскопически коревая сыпь представляет собой очажки неспецифического воспалительного процесса в сосочковом слое кожи в виде отека, гиперемии, иногда кровоизлияний с умеренной лимфогистиоцитарной инфильтрацией вокруг сосудов, волосяных каналов и выводных протоков потовых желез.
В эпидермисе отмечаются отек, вакуолизация цитоплазмы и ядер клеток, приводящая местами к гибели целых групп клеток и развитию так называемых фокусных некрозов эпителия. В дальнейшем происходит усиленное и полное ороговение (паракератоз) эпителиальных клеток в пределах пораженных участков.
При стихании воспалительных изменений нарастающий нормальный эпителий вызывает отторжение ороговевших частиц с явлениями паракератоза, что сопровождается очаговым (соответствующим размерам каждого пораженного участка) отрубевидным шелушением. На коже в период выздоровления в течение нескольких дней определяется очаговая бурая пигментация.
Поражение лимфоидного аппарата имеет системный характер, и одним из важнейших признаков является образование многоядерных гигантских клеток в миндалинах, лимфатических узлах, селезенке, аппендиксе. Обнаружение этих клеток в удаленных миндалинах позволяет поставить диагноз кори еще до появления сыпи.
Впервые многоядерные гигантские клетки описали в 1931 г. A. Worthin и W. Finkeldey, обнаружившие их независимо друг от друга в удаленных миндалинах у детей, находящихся в инкубационном или продромальном периодах кори. По поводу генеза этих клеток существуют различные предположения. И. Г. Шройт (1970), изучив сравнительную патологию коревой инфекции и динамику образования гигантских клеток, пришел к выводу, что существуют два основных типа гигантских многоядерных структур (размером от 15 до 100 нм и более), содержащие: 1) ядра ретикулярных клеток и 2) ядра лимфоцитов. Перед высыпанием в гигантских клетках содержатся и ядра плазматических клеток.
Эти данные подтвердили при электронно-микроскопическом изучении гигантских клеток Т. Masanori и соавт. (1976), выявившие у 61 клетки из 76 признаки лимфоцита, у 15 — признаки ретикулярной клетки. Ядра часто соединены мостиками, представляющими собой фрагменты мембраны ядра. Авторы полагают, что возникновение гигантских клеток связано с распадом ядер и слиянием клеток.
По данным А. С. Козлюка (1969), многоядерные гигантские клетки появляются в лимфоидиых органах обезьян в продромальном периоде кори и исчезают с появлением сыпи в течение 24—48 ч. Известно, что гигантские клетки при кори подвергаются дистрофическим изменениям. М. А. Скворцов считает, что гигантоклеточная реакция наиболее выражена в регионарных лимфоидных органах, по отношению к месту вхождения и фиксации вируса. Во всех лимфоидных органах при кори наблюдаются выраженные морфологические сдвиги, свидетельствующие о развитии противоинфекционного иммунитета.
Б. С. Гусман, изучая органы иммуногенеза у детей, умерших от кори (1975), обнаружила в лимфатических узлах увеличение центров размножения фолликулов, набухание эндотелия сосудов и синусов лимфоидных органов, усиление фагоцитарной активности макрофагов, повышение митотической активности ретикулярных клеток и накопление ШИК-положительных веществ в их цитоплазме, пазматизацию В-зависимых зон, повышение активности щелочной фосфатазы и оксидазы, пролиферацию эндотелия с десквамацией в просвет синусов.
— Также рекомендуем «Течение кори у детей. Поражения кишечника корью»
Оглавление темы «Вирусные инфекции плода и новорожденного»:
1. Риновирусная инфекция детей. Реовирусная инфекция детей
2. Энтеровирусные инфекции у детей. Вирусы Коксаки
3. Герпетическая ангина у детей. Энтеровирусный менингит и эпидемическая миалгия
4. Энтеровирусный миокардит и энцефаломиокардит. Энтеровирусная экзантема детей
5. Корь у детей. Источник и осложнения кори
6. Морфология кори у детей. Экзантема при кори
7. Течение кори у детей. Поражения кишечника корью
8. Поражения нервной системы при кори. Ветряная оспа
9. Системные поражения при ветряной оспе. Алимфаденоз у детей
10. Внутриутробная ветряная оспа. Морфология ветряночной везикулы
Источник
Экзантема — это высыпания на коже, которые могут иметь вирусную природу. Такой симптом возникает, как местная реакция организма на активное развитие заболевания. Характер высыпаний может отличаться в зависимости от типа недуга.
Детская инфекционная сыпь
Вирусная экзантема чаще всего возникает у детей, так как ее развитие в основном провоцируется так называемыми детскими заболеваниями. Как понятно из названия — провокатором сыпи становятся вирусы, соответственно, болезни могут передаваться от человека к человеку — являются заразными.
В основном все виды вирусных экзантем требуют лишь симптоматического лечения. На сегодняшний день нет методов специфической терапии таких недугов.
Заразные болезни
Существует довольно много детских заразных болезней, сопровождающихся сыпью и зачастую лихорадкой. Среди классических детских экзематозных недугов такого типа можно выделить:
- Корь.
- Краснуху.
- Ветрянку (известную также под наименованием ветряной оспы).
Есть также ряд атипичных форм вирусных инфекционных заболеваний, для которых характерно появление высыпаний. Среди них:
- Внезапная экзантема (псевдокраснуха либо розеола).
- Инфекционный мононуклеоз.
- Энтеровирусные инфекции.
- Инфекционная эритема.
В точности определить, чем именно вызвана сыпь на теле пациента под силу только врачу. При подозрении на вирусную этиологию заболевания его нужно обязательно вызывать на дом, чтобы не подвергать риску заражения других людей.
Высыпания на коже у взрослых
Вирусные экзантемы могут встречаться и у взрослых, правда, гораздо реже, нежели у детей. Это объясняется довольно просто — типичные «детские болезни» дают пожизненный иммунитет, соответственно, большинство населения болеет ими в дошкольном и младшем школьном возрасте. Других же защищает от заболевания проведенная вакцинация и так называемый коллективный иммунитет.
Если организм не имеет возможности защититься от вирусов, они вполне могут атаковать его в любом возрасте. Симптомы соответствующих заболеваний у взрослых такие же, как и у детей, но болезни характеризуются более тяжелым течением и чаще вызывают осложнения.
Пути передачи инфекции
Чаще всего вирусные заболевания, для которых типично появление экзантемы, передаются воздушно-капельным путем и отличаются довольно-таки высоким уровнем заразности и летучестью. Встречались случаи, когда инфицирование той же корью, ветрянкой или краснухой происходило без близкого контакта — заболевшие просто жили в одном подъезде.
Некоторые возбудители могут определенное время сохранять свою жизнеспособность на окружающих предметах, поэтому заражение может произойти при случайном касании (у детей — при совместных играх).
Энтеровирусы также вполне могут передаваться с водой и пищей.
Все болезни, которые провоцируют развитие вирусной экзантемы, становятся заразными еще до появления явных признаков нарушений самочувствия у больного. Поэтому при отсутствии иммунитета заразиться ними очень легко, особенно, при нахождении в одном коллективе.
Общие признаки
Все вирусные заболевания, которые провоцируют появление экзантемы имеют несколько общих признаков:
- Чаще всего сопровождаются повышением температурных показателей.
- Вызывают ухудшение или даже полное исчезновение аппетита.
- Становятся причиной появления самых разных элементов высыпаний на различных участках тела (могут фиксироваться точечки, пятнышки, узелки и пузырьки).
- У детей раннего возраста часто провоцируют увеличение лимфатических узлов.
- Вызывают головную и мышечную боль.
Клиническая картина каждой отдельной болезни отличается в зависимости от срока лихорадочного периода, времени появления сыпи, внешнего вида высыпаний и срока их исчезновения.
Поствирусная внезапная розеола
Розеола либо внезапная экзантема является достаточно распространенным детским заболеванием, ежегодно приводящим в состояние паники множество родителей. Этот недуг возникает по причине активности герпевируса 6 либо 7 типа. Типичный возраст, в котором возникает розеола, – 9–12 мес. Чаще всего недуг диагностируется в осенне-весеннее время, после благополучного выздоровления у ребенка формируется пожизненный иммунитет. Типичные проявления внезапной экзантемы:
- Резкое повышение температурных показателей (происходит после окончания инкубационного периода, составляющего 5–15 суток) вплоть до 39–40 °С. Жаропонижающие лекарства не дают стойкого ожидаемого эффекта.
- Развитие проявлений интоксикации: апатии, вялости, сонливости и пр.
- Отсутствие всяческих респираторных симптомов и нарушений в работе пищеварительного тракта.
- Спустя 2–3 дня температурные показатели нормализуются, ребенок кажется совершенно здоров.
- Уже через полдня-день его тело становится покрытым пятнистыми высыпаниями бледно-розовой окраски. Поначалу сыпь фиксируется на животике и спинке, далее переходит на область лица, груди и конечностей.
- Элементы высыпаний не превышают 5 мм в диаметре, если надавить на них — они немного бледнеют. Сыпь совершенно не чешется, не вызывает у малыша никакого дискомфорта и не проявляет способности к слиянию.
- Высыпания пропадают буквально спустя 2–3 дня, не оставляя после себя практически никаких следов за исключением несущественного шелушения.
Как правило, внезапная розеола у деток проходит без осложнений. Риск проблем со здоровьем возрастает при существенной ослабленности иммунитета.
Энтеровирусная экзантема
Существует несколько разновидностей такой вирусной экзантемы, они могут быть спровоцированы попаданием кишечных вирусов внутрь общего кровотока. Такие недуги характеризуются резким началом с острым повышением температурных показателей и нарастанием проявлений интоксикации.
Кореподобная
Кроме высокой температуры, данное состояние в самом начале своего развития дает о себе знать:
- Головными и мышечными болями.
- Покраснением ротоглотки.
- Болезненными ощущениями в животе.
- Жидким стулом.
- Рвотой.
Спустя пару-тройку дней после острого начала на коже формируются довольно-таки обильные прыщики пятнисто-папулезного типа. Их диаметр не превышает трех миллиметров. Такие элементы сыпи пропадают уже через один-два дня, не оставляя после себя никакого следа. Температура при этом снижается, а общее состояние нормализуется.
Розеолоформная
Данная вирусная экзантема характеризуется довольно-таки неспецифичными симптомами:
- Внезапное начало дополняется появлением болезненности и першения в области горла, однако визуальный осмотр не показывает наличия в глотке и гортани существенных изменений либо заметной красноты.
- После снижения температурных показателей (примерно спустя 2–3 дня после начала недуга) на теле возникают округлые розовые пятна. Их диаметр не превышает полутора сантиметров.
- Особенно много элементов сыпи фиксируется на грудной клетке, а также на лице.
- Высыпания пропадают спустя 1–4 дня, не оставляя после себя никаких следов.
Пузырчатка
Вирусная пузырчатка является довольно-таки распространенной разновидностью энтеровирусной экзантемы. Чаще всего ее провоцирует вирус Коксаки. Недуг преимущественно диагностируется у деток до подросткового возраста. При его развитии температура обычно повышается несущественно, кроме того могут появляться некоторые нарушения в работе пищеварительного тракта. Высыпания при такой болезни:
- Выглядят, как пузырьки (везикулы).
- Не болят и не чешутся.
- Локализуются на ладошках и стопах, могут возникать и на других участках тела.
- Фиксируются в ротовой полости.
- Пузырьки со временем лопаются, после заживления пропадают без следа.
Выздоровление наступает примерно спустя неделю — полторы. Спустя некоторое время после перенесенного заболевания на стопах и ладошках ребенка может облазить кожа.
Инфекционная эритема
Данная разновидность вирусной экзантемы является результатом инфицирования парвовирусом В19. Типичные симптомы данного недуга:
- Заметное ухудшение самочувствия примерно за 2 дня до начала болезни. У больного несущественно увеличиваются температурные показатели, возникает общее недомогание, пропадает аппетит, появляется тошнота и головные боли.
- Симптомы экзантемы поначалу проявляются на личике ребенка и имеют вид мелких красных пятен. Они довольно-таки быстро сливаются, формируя эритему ярко-красной окраски (медики классифицируют такой симптом, как «нашлепанные щеки»).
- Спустя сутки-трое сыпь на лице пропадает, возникая вместо этого на теле. Высыпания похожи на довольно-таки крупные пятна и имеют ярко-красную окраску. Типичная локализация — шея, туловище, а также участки сгибов конечностей.
- Сыпь отличается своеобразным сетчатым видом и напоминает кружева.
- Высыпания часто доставляют дискомфорт — довольно сильно зудят.
Обычно сыпь проходит без следа уже за неделю. Однако наличие определенных неблагоприятных факторов (воздействия холода, солнца, стресса либо жары) может привести к тому, что кожа будет восстанавливаться до нескольких недель.
Инфекционный мононуклеоз
Виновник развития данного заболевания — один из вирусов герпеса. Чаще всего инфекционный мононуклеоз диагностируют у деток 4–6 лет. Еще один всплеск заболеваемости таким недугом приходится на подростковый возраст. Развитие инфекционного мононуклеоза приводит к возникновению:
- Лихорадки.
- Типичных симптомов ангины.
- Увеличенных лимфоузлов.
- Лимфоцитоза.
- Атипичных мононуклеаров в результатах анализов крови.
- Увеличению размеров печени, а также селезенки.
Что касается кожных проявлений недуга, то в самый разгар болезни тело больного покрывается разнообразными высыпаниями:
- Точечными.
- В виде пустул и папул.
- В виде геморрагий.
Сыпь на коже не вызывает дискомфорта и не чешется. Она исчезает с тела буквально за полторы недели, не оставляя после себя никаких следов.
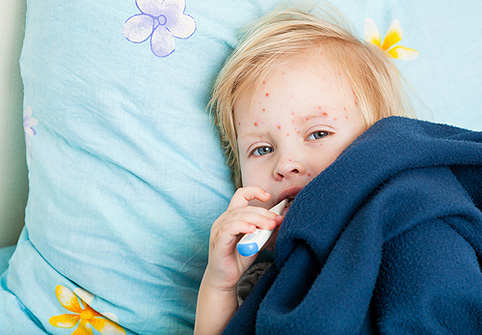
Лихорадка и высыпания при кори
Корь относится к типичным «детским болезням», ее вызывают особенно летучие и высокозаразные вирусы. Кожные проявления при таком недуге становятся заметными только после:
- Лихорадки с довольно существенным повышением температуры.
- Появления сухого кашля.
- Возникновения проявлений интоксикации.
- Формирования на слизистых щек некрупных белесых пятен. Они могут выглядеть совсем точечными и быть окруженными красноватой каймой.
Распространение и внешний вид сыпи помогает дифференцировать корь от прочих похожих заболеваний:
- Поначалу элементы высыпаний возникают на кожных покровах шеи и лица.
- Они имеют вид красных некрупных папул и могут сливаться.
- Далее сыпь постепенно начинает распространяться по коже всего тела.
- К третьему дню болезни высыпания захватывают даже стопы, однако постепенно начинают становиться более бледными.
- После стабилизации температурных показателей сыпь начинает постепенно темнеть и буреть, начинает пигментироваться и шелушиться.
- После исчезновения сыпи на коже остается лишь временная пигментация, которая исчезает спустя неделю-полторы.
У взрослых корь протекает особенно тяжело и часто требует госпитализации в инфекционные отделения. В таких ситуациях есть риск развития коревой пневмонии и бактериальных осложнений.
Симптомы краснухи
Это еще один хорошо известный и высокозаразный «детский» недуг. Благодаря тотальной вакцинации количество заболеваний краснухой уменьшилось, но вспышки недуга периодически встречаются. Заподозрить именно это заболевание можно по:
- Внезапному повышению температуры до умеренных показателей.
- Развитию симптомов фарингита и конъюнктивита.
- Увеличению заднешейных и затылочных лимфатических узлов.
Высыпания становятся явными примерно спустя 2 суток после первых проявлений недуга. Сыпь имеет несколько специфических характеристик:
- Начинается с лица, далее буквально за несколько часов спускается вниз и охватывает все тело.
- Является мелкоточечной (пятнистой) и несклонной к слиянию.
- В основном локализуется на лице, а также в районе нижней части спины и ягодиц. Много элементов высыпаний фиксируется на конечностях в области разгибательной поверхности.
- Сыпь не чешется, не болит.
Примерно спустя 2–4 дня (изредка спустя неделю) высыпания пропадают, не оставляя после себя следов пигментации либо шелушения. Однако в некоторых случаях недуг может протекать нетипично, а то и практически бессимптомно.
Краснуха особенно опасна для беременных, так как при инфицировании ней в первые месяцы беременности есть риск развития множественных пороков у плода. Поэтому всем будущим мамам, которые не болели краснухой, рекомендуется заранее проводить профилактическую вакцинацию.
Ветрянка
Развитие ветрянки является результатом атаки одного из видов вирусов простого герпеса. Такой возбудитель отличается высокой степенью заразности и при первичном проникновении в организм становится причиной:
- Повышения температуры и появления симптомов интоксикации.
- Возникновения на коже специфических высыпаний. Поначалу на теле образуется красное пятнышко, которое буквально за несколько часов становится пузырьком, заполненным жидкостью.
- Такие пузырьки сначала появляются на голове, далее могут опускаться вниз, захватывая все тело и даже слизистые.
- Сыпь ощутимо зудит и даже болит.
- Спустя несколько дней пузырьки лопаются, оставляя по себе корочки. Те также исчезают со временем, не оставляя после себя следа (если корочка была травмирована, на ее месте остается рубец).
Опасность вируса, вызывающего ветрянку, состоит в том, что даже после успешного выздоровления, он никуда не пропадает из организма, и спустя многие годы может активироваться, вызывая симптомы опоясывающего лишая — те же болезненные и зудящие пузырьки по ходу нервных ветвей.
Диагностика
Обычно, при подозрении на вирусную природу сыпи (при наличии температуры и симптомов интоксикации), лучше вызвать врача домой или обратиться в инфекционное отделение (в каждой поликлинике должен быть инфекционный кабинет с отдельным входом). Это простое предостережение убережет массу людей от инфекции.
Для постановки диагноза врач в первую очередь:
- Собирает анамнез.
- Осматривает больного, фиксируя особенности сыпи.
Уже простого осмотра иногда бывает достаточно для постановки верного диагноза. Но при наличии каких-то сомнений может понадобиться дополнительное исследование крови, в том числе и методом ПЦР либо ИФА.
Лечение
В основном вирусная экзантема у детей не требует направленного лечения. Терапия носит симптоматический характер и направлена на:
- Снижение температуры, устранение симптомов интоксикации. С этой целью обычно используют препараты с ибупрофеном и парацетамолом в возрастной дозировке.
- Уменьшение зудящих ощущений. Для этого используют местные и системные антигистаминные лекарства. Вовнутрь в виде таблеток обычно принимают Лоратадин, Цетрин, Зиртек и пр. Малышам чаще всего рекомендуют прием сиропов Зодак, Кларитин либо Эриус.
- Профилактику присоединения бактериальных осложнений. Для этого элементы высыпаний обрабатывают антисептиками, к примеру, известной всем зеленкой либо Фукорцином.
- Общее укрепление организма. Врач может прописать использование поливитаминных лекарств. Изредка применяются противовирусные лекарства или иммуностимуляторы (в основном если есть риск развития осложнений).
Все лекарственные средства имеют определенные противопоказания и способны вызывать побочные эффекты. Использовать их нужно только в соответствии с инструкцией.
Когда можно не лечить?
Лекарства в лечении вирусных экзантем нужны далеко не во всех 100% случаев. Без них можно обойтись, если больной:
- Не страдает от сильного повышения температуры (температуру до 38,5 °С вполне можно не сбивать, если к этому нет прямых медицинских показаний).
- Не чувствует себя слишком плохо.
- Быстро идет на поправку.
При развитии вирусной экзантемы у детей родителям нужно обязательно придерживаться элементарных правил уход за больным ребенком:
- Регулярно проветривать помещение, проводить влажную уборку.
- Давать малышу побольше жидкости (обычной воды, соков, чаев, морсов, отвара шиповника, компотов и пр.).
- Не кормить кроху насильно. При наличии аппетита включать в меню легко усваивающуюся пищу.
В любом случае для успешного выздоровления при вирусной экзантеме важно придерживаться рекомендаций врача. Если вдруг состояние больного ухудшается, необходимо своевременно обращаться за медицинской помощью.
Как сходит?
Вирусная экзантема у детей сходит чаще всего без следа. Сроки исчезновения высыпаний могут разниться:
- При розеоле сыпь пропадает уже спустя два-три дня после своего появления.
- При кореподобной вирусной экзантеме кожа становится чистой уже через 1–2 дня после высыпаний.
- При розеолоформной вирусной экзантеме сыпь пропадает за 1–4 дня.
- Вирусная пузырчатка полностью проходит примерно за 1 — 1,5 недели.
- Инфекционная эритема исчезает с кожи за 1–3 дня.
- Сыпь при инфекционном мононуклеозе может держаться до 1,5 недель.
- Высыпания при кори начинают сходить примерно с четвертого дня после своего появления, причем исчезает сыпь в обратном порядке от своего появления. Полностью кожа очищается обычно через 1–1,5 недели (иногда раньше).
- При краснухе сыпь обычно проходит совершенно полностью всего за 3–4 дня.
- Пузырьки при ветрянке перестают появляться уже спустя 5–8 дней после начала недуга, после чего постепенно сходят. Обычно этот процесс занимает до 1,5 недель.
Срок выздоровления при разных видах вирусной экзантемы во многом зависит от индивидуальных особенностей пациента и тяжести течения недуга.
Загрузка…
Источник