Инфекционные заболевания корь доклад

Фото: Berri Berrinche
Корь — высокозаразное инфекционное вирусное заболевание. Передаётся воздушно-капельным путём. Вирусоносительства не бывает. Иммунитет пожизненный. (Нужно ли вакцинироваться — написано здесь).
Возбудитель кори
Возбудитель кори — вирус кори. Вирус кори относится к роду Morrbillivirus семейства парамиксовирусов. К этому роду относятся также возбудитель чумы собак и крупного рогатого скота. Нуклеокапсид вируса кори содержит РНК и обладает спиральным типом симметрии. Размеры вируса в диаметре 100 — 250нм (С. Кац), 120 — 140 нм (Р. Эмонд, Х.Роуланд, Ф.Уэлсби). Снаружи поверхность вируса имеет шиповидные отростки.
Во внешней среде вирус крайне неустойчив, быстро гибнет под действием солнечных лучей, очень чувствителен к высыханию, при комнатной температуре уже через несколько минут вирус теряет свои патогенные свойства (Перинатальные инфекции. Под ред. А.Я. Сенчука, З.М. Дубоссарской. М. МИА, 2005). Вирус очень чувствителен к нагреванию, ультрафиолетовым лучам и обычным дезинфицирующим средствам.
Иммунитет
У переболевших людей иммунитет пожизненный. К наступлению зрелости иммунитет против кори — естественный, или поствакцинальный, приобретают почти все. В тех редких случаях, когда в детстве человек не приобрёл иммунитета (естественного, или поствакцинального) инфекция может развиться в молодом возрасте.
У иммунных по кори людей титр сывороточных антител может не определяться, или быть низким, но при встрече с вирусом кори происходит быстрый иммунный ответ с подъёмом титра антител, при отсутствии симптомов заболевания и невозможности определить наличие вируса в тканях и выделениях.
Дети иммунных по кори матерей защищены от инфекции в первые 3 месяца абсолютно, до 6-7 месячного возраста — относительно. Грудное вскармливание поддерживает этот иммунитет (К.А. Святкина, Е.В. Белогорская, Н.П. Кудрявцева. Детские болезни. М. Медицина. 1980). С возраста полугода восприимчивость к инфицированию и заболеванию растёт, контакт с источником инфекции может привести к болезни. Если мать не иммунна (не болела, или не была вакцинирована), то новорожденный ребёнок способен заболеть корью с рождения.
Вакцинация живой противокоревой вакциной обеспечивает стойкий долговременный иммунитет, вакцинация иннактивированной вакциной — кратковременный, длительностью около 6 — 18 месяцев.
Эпидемиология кори
Веками корь была одной из самых распространённых детских инфекций. В странах с широким охватом вакцинацией и хорошим уровнем жизни корь стала редкостью. В развивающихся странах от кори (по данным ВОЗ) в 1998 году умерло около 1 000 000 детей. До открытия вакцины и введения массовой вакцинации от кори ежегодно в мире погибало около 6 000 000 человек в год.
В США в период 2000-2007гг регистрировалось от 29 до 116 случаев ежегодно. 94% этих случаев были связаны с невакцинированными жителями, которые заболели инфекцией во время поездок за границу, или нерезидентами из районов с низким охватом вакцинацией (US Centers for Disease Control and Prevention. Measles — United States, January 1–April 25, 2008. MMWRMorb Mortal Wkly Rep 2008;57:494-8).
В городах в основном болеют дети от года до 5 лет. В сельских территориях пик заболеваемости смещается к возрасту 6 — 10 лет, то есть на возраст когда дети попадают в школу.
В общем, наибольшая восприимчивость к кори — у детей от 1 до 8 лет. Повторное заболевание случается крайне редко — в 1-2% случаев у детей, которые перенесли корь на первом году жизни в митигированной (ослабленной) форме (К.А. Святкина, Е.В. Белогорская, Н.П. Кудрявцева. Детские болезни. М. Медицина. 1980).
Источник болезни — больной человек, который является заразным 5 дней до и 5 дней после появления сыпи. Инкубационный период в среднем 10 суток. Учитывая очень низкую стойкость вируса кори во внешней среде опасность представляет только больной корью человек — при чихании, кашле. Через предметы и третьих лиц вирус не передаётся.
Патогенез кори
Вирус попадает от больного человека воздушно-капельным путём при чихании и кашле. После непродолжительного размножения вируса в слизистой оболочке ворот инфекции происходит первичная кратковременная виремия — вирус попадает в кровь.
С током крови вирус попадает в лимфоидную ткань и там активно размножается, особенно в моноцитах. После этого наступает вторичная виремия, совпадающая с продромальным периодом и широкой дессиминацией вируса — в это время вирус можно обнаружить практически во всех тканях тела, в слизи, крови и моче.
Это примерно 9-10 день заболевания, сыпи ещё нет. Сыпь появляется примерно на 14 день от заражения, к этому времени процессы репродукции вируса снижается, и к 16 суткам от заражения вирус определить становиться сложно (Инфекционные болезни у детей. Под ред. Д. Марри. М. Практика. 2006). По данным отечественных авторов (П.Г. Сергиев, И.Г. Шройт, Н.Е. Рязанцева, 1963) вирусы исчезают из крови к 4 — 5 дню после появления сыпи на коже.
С этого времени в лёгкой форме заболевания корь проходит, но в случае присоединения вторичной бактериальной инфекции через короткий светлый промежуток наступает ухудшение. вирус кори резко ослабляет защитные силы организма приводя к состоянию гипоэргии с понижением общего и местного иммунитета (М.Г. Данилевич, 1960), открывая путь для бактериальной инфекции.
Клиническая картина кори
Выраженная цикличность. После инкубационного периода, который составляет в среднем 9 — 10 дней, но может быть и до 17 дней (А.И. Иванов. Инфекционные болезни с экзантемами. Л. Медицина. 1970) наступает продрома и начальный период болезни.
Симптомы начального периода кори
- Лихорадка
- Недомогание
- Кашель
- Насморк
- Конъюнктивит
Эти симптомы нарастают в течение 4 дней. За 1 — 2 суток до появления сыпи на коже появляются пятна Коплика.
Пятна Бельского-Филатова-Коплика
Пятна Коплика — так их называют в зарубежной литературе, пятна Бельского-Филатова-Коплика, или пятна Бельского-Филатова — так их называют в отечественной литературе.
В 1885 году изменения слизистой оболочки при кори описал Нил Фёдорович Филатов в книге “Лекции об острых инфекционных болезнях у детей”. В 1890 году в газете “Протоколы общества псковских врачей” подобные изменения описал врач А.П. Бельский. В 1896 году — американский врач Коплик. До указанных трёх авторов этот симптом описан врачами клиники Герхардта… но известности не получил.
Согласно результатов ретроспективного анализа литературы (В.С. Васильев. Пятна Бельского-Филатова-Коплика. Патогномоничный симптом кори: история описания, особенности текстуального изложения и оценка ситуации с авторством. Журнал ГРГМУ 4, Гродно, 2006). наиболее чёткое и обстоятельное описание патогномоничного симптома кори принадлежит Henry Koplik.
Кроме того, описания изменений слизистой оболочки Бельским, Филатовым и Копликом не идентичны — авторы описывают разные изменения: Коплик описывает то, что известно как “пятна Коплика”, а Бельский и Филатов описывают “пятна Коплика” + стоматит.
Пятна Коплика
Описание пятен Копликом: “в последние дни продромального периода на слизистой оболочке щёк и дёсен появляются особые белые пятнышки, имеющие такой вид, как будто на красную слизистую оболочку нанесли с помощью тонкой кисточки брызги белой краски. Пятна эти окружены красным ободком и их нельзя удалить стиранием. Если их соскабливать твёрдым инструментом, то оказывается, что они состоят из детрита…”.
Период высыпаний
В конце начального периода заболевания температура тела снижается и вновь повышается при появлении сыпи. Появление сыпи сопровождается ухудшением общего состояния и усилением катаральных явлений. Перед сыпью появляются пятна Коплика: на слизистой оболочке щёк в районе коренных зубов — белые пятнышки размером около 1мм, окружённые красной каймой. Сначала элементов мало, к концу дня или суток их всё больше и больше, а на следующий день или сутки они пропадают.
Сыпь при кори
Сыпь появляется на 13 день от момента заражения (С.Д. Носов, Л.В. Ливанова, 1967), или 14 день заражения (Инфекционные болезни у детей. Под ред. Д. Марри. М. Практика. 2006).
Начинается сыпь за ушами, на шее и по границе роста волос. В течение суток распространяется на лицо, туловище, руки. Пятнышки превращаются в папулы. К 2-3 суткам сыпь при кори распространяется на бёдра, голени и стопы, и к этому времени на лице она становиться сливной. В тяжёлых случаях сыпь становиться сливной и на коже туловища и конечностей.
При надавливании элементы сыпи бледнеют. Сыпь при кори обычно исчезает постепенно, с 3-4 суток, в том же порядке, в котором появлялась. На месте элементов остаётся мелкое шелушение.
Лимфоузлы
Отмечается генерализованное увеличение лимфатических узлов и спленомегалия, которые сохраняются до нескольких недель после заболевания.
Тяжёлое течение кори
Тяжелое течение кори идёт у истощенных детей и детей с иммунодефицитом при лейкозах, муковисцидозе, болезни Леттерера-Сиве (острый системный прогрессирующий гистиоцитоз, детская форма злокачественного гистиоцитоза). Кроме тяжелого течения процессов вызываемых собственно вирусом кори, тяжесть обусловлена неадекватной тканевой иммунной реакцией и повреждением вторичной бактериальной инфекцией. Взрослые люди болеют корью тяжелее, но осложнения у них возникают значительно реже.
Чёрная корь
Тяжелое течение кори имеет название “Чёрная корь”. Чёрная корь протекает с генерализованной геморрагической сыпью, кровотечениями из носа, слизистых оболочек желудочно-кишечного тракта и выраженной интоксикацией. Полагают, что основой Чёрной кори является диссеминированное внутрисосудистое свёртывание.
Кожа и рот
Сыпь у детей с белковой дистрофией шелушиться значительно, и может осложняться множественными гнойничками кожи. Может развиться нома — гангрена мягких тканей рта, вызываемая присоединившейся анаэробной инфекцией.
Пневмония вторичная
Вторичная бактериальная пневмония может осложнить коревой бронхит. Бронхит — неотъемлемая часть кори. С исчезновением сыпи температура снижается, и воспалительный процесс в дыхательных путях тоже стихает, но не в случае бактериального осложнения. Здесь нарастают симптомы бронхопневмонии, на рентгене в лёгких появляются тени, в анализах крови нарастает лейкоцитоз.
Коревой энцефалит
Через 3-4 дня после появления сыпи может развиться коревой энцефалит. Это осложнение встречается примерно в 1 из 1000 случаев кори. Основные патологические процессы в мозгу и оболочках — это отёк, полнокровие и демиелинизация. Коревой энцефалит проявляется разными симптомами — от продолжительной сонливости, до глубокой комы.
Подострый склерозирующий панэнцефалит
Несмотря на то, что носительства кори нет, иммунитет пожизненный, а заболевание либо течёт остро, либо никак, существует редкая подострая форма коревого поражения головного мозга — подострый панэнцефалит.
Вирус кори в редких случаях персистирует в головном мозге и вызывает тяжёлое повреждение мозговой ткани с демиелинизацией и процессами пролиферации микроглии. Эти процессы связывают с иммунными нарушениями. Болезнь неуклонно прогрессирует и приводит к летальному исходу в течение 2 лет (Р. Эмонд, Х.Роуланд, Ф.Уэлсби. Инфекционные болезни. М. Практика. 1998).
Другие осложнения кори
- Коревой круп
- Кератоконъюнктивит
- Гастроэнтерит
- Энтероколит
- Ретробульбарный неврит
- Синус-тромбоз
- Аутоимунная тромбоцитопеническая пурпура
- Реактивация туберкулёза
Положительное осложнение
Описано увеличение диуреза на фоне кори у детей с рефрактерным нефротическим синдромом.
Лабораторная диагностика кори
ПЦР — чувствительный и специфический метод выявления вирусной РНК из сыворотки крови, или мазках из зева в начальном периоде заболевания, то есть до появления сыпи. Серология. Сывороточные антитела к коревым антигенам можно обнаружить через 1-2 дня после появления сыпи. Титр антител постепенно нарастает и достигает максимума в течение 2 — 4 недель. В течение 2 — 6 месяцев постепенно титр антител постепенно снижается и держится неопределённо долгое время, свидетельствуя об иммунизации.
Клинический анализ крови
Неспецифические признаки кори: лейкопения со снижением количества нейтрофилов и выраженным снижением числа лимфоцитов в продромальном, начальном и периоде высыпаний. С присоединением вторичной бактериальной инфекции — лабораторная картина бактериального воспаления (лейкоциоз etc).
Лечение кори
Специфической терапии кори нет. Лечение симптоматическое. Проводят лечение осложнений. Антибиотикотерапия неосложнённой кори не рекомендуется (В.Ф. Учайкин, Ф.С. Харламова, О.В. Шамшева, И.В. Плеско. Инфекционные болезни. М. ГЭОТАР-Медиа. 2010).
Дифференциальный диагноз кори
- Грипп
- Краснуха
- Детская розеола
- Эритема Тшамера
- Эритема Розенберга
- Инфекционный мононуклеоз
- Сыпной тиф
- Скарлатина
- Энтеровирусная инфекция
- Аденовирусная инфекция
- Герпесвирусная инфекция
- Стоматит
- Лейкоплакия
- Молочница
Лекарственная сыпь на:
- барбитураты
- гадантоины
- пенициллины
- сульфаниламиды
- другие лекарства
- Сывороточная болезнь
- Болезнь Кавасаки
- Лихорадка Скалистых гор
- Другие редкие инфекции
Корь и беременность
Акушерская тактика (Перинатальные инфекции. Под ред. А.Я. Сенчука, З.М. Дубоссарской. М. МИА, 2005): беременные заболевшие корью не нуждаются в госпитализации поскольку отсутствует специфическое лечение, и больные опасны (заразны) для окружающих матерей и детей. В родах госпитализируются в изолятор. Грудное вскармливание не противопоказано. Корь не приводит к порокам развития плода (Инфекционные болезни у детей. Под ред. Д. Марри. М. Практика. 2006).
Решение найдётся!
Врач-остеопат Арсений Гуричев
Читать ещё:
Источник
Корь – это острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, поражением верхних дыхательных[en] и пятнистой сыпью на коже[en].
Причина кори
Корь вызывается вирусом, который быстро погибает при нагревании, ультрафиолетовом облучении, под влиянием дезинфицирующих средств.
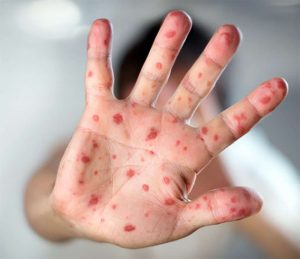
Источником инфекции является больной[en] человек, который становится заразным за 2 дня до появления первых признаков заболевания и остается опасным для окружающих в течение 5 дней после появления сыпи.
Передача инфекции происходит воздушно-капельным путем. Заражение корью через третьи лица и различные предметы не происходит ввиду малой устойчивости вируса во внешней среде.
К кори высоко восприимчивы все люди. Не болевшие ею и не привитые, при заражении заболевают в 100% случаев. В последние годы все чаще корью болеют молодые люди, у которых со временем снизилась невосприимчивость к ней после сделанных в детстве[en] противокоревых прививок.
Процесс развития кори
Вирус кори внедряется в клетки слизистой оболочки дыхательных путей, там размножается и кровью разносится по всему организму. При этом возбудитель накапливается в слизистых оболочках глаз[en], дыхательных путей, полости рта, коже и поражает их.
Корь приводит к снижению общего иммунитета в период болезни и последующих нескольких месяцев, что проявляется обострением имеющихся у больного хронических воспалительных заболеваний (гайморит, тонзиллит, отит и др.).
После перенесенной кори развивается стойкая пожизненная невосприимчивость к заболеванию. После прививок невосприимчивость сохраняется около 15 лет.
Признаки кори
Инкубационный период продолжается 9-11 дней. Заболевание начинается с повышения температуры тела до 38-39 0С, развития насморка, грубого («лающего») кашля, осиплости голоса, светобоязни, головной боли, общей разбитости и нарушения сна. Появляется одутловатость лица, век, яркая краснота коньюнктив и слизистой оболочки полости рта.
На 2-3-й день болезни на слизистой оболочке щек появляются высыпания в виде мелких, размером около 1 мм, белого цвета пятнышек, слегка выстоящих над красной слизистой оболочкой (пятна Бельского – Филатова – Коплика). Обычно они располагаются группами, никогда не сливаются между собой и по внешнему виду напоминают манную крупу. Сохраняются в течение 1-3 дней, а потом исчезают.
На 4-е сутки болезни за ушами и на переносице, затем в течение суток на коже всего лица, шеи и верхней части груди появляются пятнышки розового или красного цвета, которые через несколько часов увеличиваются в размерах, превращаются в крупные пятна пурпурного цвета, имеют неровные края, сливаются.
Сыпь, как правило, обильная. Вид кожи между элементами сыпи обычный. На 5-е сутки сыпь распространяется на туловище и руки, на 6-е – на ноги. Сыпь, как правило, обильная. Особенно много ее на лице, несколько меньше на туловище, еще меньше на ногах. В результате слияния сыпи на лице, оно становится одутловатым, веки утолщаются, черты лица грубеют, и внешний вид лица резко меняется.
Период высыпания характеризуется повышением температуры тела до 40 0С, усилением воспаления дыхательных путей и ухудшением общего состояния больного. Температура тела достигает максимума на 2-3-й день высыпания, а затем быстро снижается до нормы, и наступает выздоровление. Сыпь сохраняется в течение 3-4 дней, затем начинает бледнеть и приобретать бурый или желтоватый оттенок в таком же порядке, в каком она появилась. Отцветание сыпи может сопровождаться шелушением кожи.
Осложнения. Воспаление легких, уха, придаточных пазух носа, поражение роговицы, нервной системы.
Распознавание болезни. Диагноз кори подтверждается результатами исследования крови, которая берется из вены.
Лечение кори
Больные легкими и среднетяжелыми неосложненными формами кори лечатся дома под наблюдением участкового врача[en]. Больные тяжелыми и осложненными формами этих заболеваний направляются в больницу.
Лечение больного корью проводится также, как больных острыми респираторными вирусными инфекциями. При выраженном воспалении коньюнктив глаз за нижние веки следует закапывать 20% раствор сульфацила натрия по 2 капли 3-4 раза в день, больному придать удобное положение в постели, чтобы в глаза не падал свет.
Изоляция больного прекращается через 5 дней с момента появления сыпи.
Предупреждение болезни
Надежным методом предупреждения кори является вакцинация.
Общавшиеся с больным непривитые и не болевшие корью дети не допускаются в детский коллектив в течение 17 дней. Им в течение 2 суток после контакта с больным проводится вакцинация для предупреждения заболевания или вводится иммуноглобулин в дозе 0,25 мл/кг в течение 5 дней после контакта для предупреждения или облегчения течения болезни.
По теме статьи:
Найти ещё что-нибудь интересное:
Источник
* Данная работа не является научным трудом, не является выпускной квалификационной работой и представляет собой результат обработки, структурирования и форматирования собранной информации, предназначенной для использования в качестве источника материала при самостоятельной подготовки учебных работ.
Корь — острая вирусная болезнь, характеризующаяся лихорадкой, общей интоксикацией, энантемой, макулопапулезной сыпью, поражением конъюнктив и верхних отделов респираторного тракта.
Этиология. Возбудитель кори (Polinosa morbillarum) относится к парамиксовирусам (семейство Paramyxoviridae, род Morbillivirus). В род коревых вирусов входят также вирус подострого склерозирующего панэнце-фалита, вирус чумы собак и вирус чумы рогатого скота. Морфологически вирус кори сходен с другими парамиксовирусами, диаметр его вириона 120-250 нм. Оболочка содержит 3 слоя — белковую мембрану, липидный слой и наружные гликопротеидные выступы. Содержит РНК, обладает гемагглютинирующей и гемолизирующей активностью. Гемолизирует и агглютинирует эритроциты обезьян, но в отличие от других парамиксовирусов не агглютинирует эритроцитов кур, морских свинок, мышей. Патогенен для обезьян. Культивируется на клетках почек человека и обезьян. Получены аттенуированные штаммы вирусов кори, которые используются в качестве живой противокоревой вакцины. Вирус кори быстро инактивируется при нагревании, ультрафиолетовом облучении, под влиянием дезинфицирующих средств.
Эпидемиология. Источником инфекции является только больной человек, который выделяет вирус кори во внешнюю среду с последних 2 дней инкубационного периода до 4-го дня после высыпания. Передача инфекции происходит воздушно-капельным путем. Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. До введения в практику противокоревой вакцинации 95% детей переболевало корью в возрасте до 16 лет. После широкого применения противокоревых прививок заболеваемость корью значительно снизилась, однако заболеваемость корью сохранилась и в последние годы отмечается тенденция к росту. Для полной защиты от кори необходима иммунизация 94—97% детей до 15-месячного возраста. Это трудно осуществить даже в развитых странах. Наблюдаются вспышки кори и среди вакцинированных (67—70% всех вспышек). Большое число заболевших отмечается среди более старших возрастных групп (дети школьного возраста, подростки, военнослужащие, студенты и пр.). Это связано со значительным снижением иммунитета через 10—15 лет после иммунизации. Высока заболеваемость в странах Африки, корь здесь протекает особенно тяжело.
Патогенез. Воротами инфекции служит слизистая оболочка верхних дыхательных путей. Вирус размножается в эпителии респираторного тракта, а также в других эпителиальных клетках. При электронной микроскопии материала, взятого из пятен Филатова-Коплика и кожных высыпаний, обнаруживаются скопления вируса кори. С последних дней инкубации в течение 1—2 дней после появления сыпи вирус можно выделить из крови. Возбудитель гематогенно разносится по всему организму, фиксируется в органах ретикулоэндотелиальной системы, где размножается и накапливается. В конце инкубационного периода наблюдается вторая, более напряженная волна вирусемии. Возбудитель обладает выраженной эпителиотропностью и поражает кожные покровы, конькжтивы, слизистые оболочки респираторного тракта и ротовой полости (пятна Бельского—Филатова—Коплика). Вирус можно обнаружить также в слизистой оболочке трахеи, бронхов, иногда в моче. В отдельных случаях вирус может заноситься в головной мозг, обусловливая развитие специфического коревого энцефалита. В гиперплазированных лимфоидных тканях, в частности в лимфатических узлах, миндалинах, селезенке, вилочковой железе, можно обнаружить гигантские ретикулоэндотелиоциты (клетки Уортина-Финкельдея). Во многих лейкоцитах выявляются разрушенные хромосомы. Эпителий дыхательных путей может некротизироваться, что способствует наслоению вторичной бактериальной инфекции. С 3-го дня высыпания вирусемия резко снижается, а с 4-го дня вирус обычно не обнаруживается. С этого времени в крови начинают обнаруживаться вируснейтрализующие антитела.
При кори развивается специфическая аллергическая перестройка организма, сохраняющаяся длительное время. У привитых со временем резко снижаются титры антител к вирусу кори, тогда как аллергизация сохраняется длительно. Это обусловливает атипичное течение кори у привитых, заболевших спустя 5—7 лет после прививки. Имеются данные о связи вируса кори с так называемыми медленными инфекциями, протекающими с дегенеративными процессами в центральной нервной системе (хронические энцефалиты). В частности, у больных подострым склерозирующим панэнцефалитом находили высокие титры противокоревых антител. Однако в настоящее время из мозга умерших от подострого склерозирующего панэнцефалита выделено несколько штаммов вируса, которые по свойствам несколько отличались от вируса кори, а по антигенной структуре были ближе к вирусу чумы собак. Корь приводит к состоянию анергии, что проявляется в исчезновении аллергических реакций (на туберкулин, токсоплазмин и др.) у инфицированных лиц, а также в обострении хронических заболеваний (дизентерия, туберкулез и др.). Иммунодепрессия сохраняется несколько месяцев. Как установлено в странах Африки, в течение нескольких месяцев после вспышки кори заболеваемость и смертность среди детей, перенесших корь, в 10 раз больше по сравнению с детьми, которые не болели корью. С другой стороны, преморбидное состояние иммунной системы сказывается на клинической симптоматике и течении кори. Все более актуальной становится проблема кори у ВИЧ-инфицированных лиц.
Иммунитет после перенесенной естественной коревой инфекции стойкий. Повторные заболевания корью встречаются редко. Иммунитет после прививок более кратковременный (через 10 лет после прививки лишь у 36% вакцинированных сохраняются защитные титры антител).
Симптомы и течение. Инкубационный период длится 9—11 дней. При профилактическом введении иммуноглобулина он может удлиняться до 15—21 дня, реже — дольше. Отдельные проявления болезни отмечаются со второй половины инкубационного периода (снижение массы тела ребенка, отечность нижнего века и гиперемия конъюнктив, субфебрилитет по вечерам, кашель, небольшой насморк). Начальный, или продромальный период характеризуется повышением температуры тела до 38—39°С, разбитостью, общим недомоганием, понижением аппетита. Усиливается насморк, появляется грубый «лающий» кашель, резко выражена гиперемия конъюнктив. Появляется коревая энантема в виде мелких красных пятен, расположенных на слизистой оболочке мягкого и твердого неба, патогномоничные для кори пятна Бельского—Филатова—Коплика. Эти пятна чаще локализуются на слизистой оболочке щек. Они представляют собой мелкие белесоватые, слегка возвышающиеся над уровнем слизистой оболочки пятнышки, окруженные узкой красноватой каемкой, и прочно сидят на слизистой оболочке. По внешнему виду напоминают манную крупу или отруби. С появлением экзантемы они исчезают. В конце начального периода (3—4-й день) температура тела понижается, затем с появлением коревой сыпи вновь повышается до более высоких цифр. Общая интоксикация и поражение дыхательных путей усиливаются.
Коревая экзантема характеризуется этапностью высыпания: в 1-й день элементы сыпи появляются на лице, шее; на 2-й день — на туловище, руках и бедрах; на 3-й день сыпь захватывает голени и стопы, а на лице начинает бледнеть. Наиболее густо элементы сыпи расположены на лице, шее и верхней части туловища. Высыпания состоят из небольших папул (около 2 мм), окружены неправильной формы пятном, диаметр пятна, как правило, более 10 мм. Элементы сыпи склонны к слиянию, образуя сложные фигуры с фестончатыми краями. Однако даже при самой густой сыпи можно обнаружить участки совершенно нормальной кожи. В некоторых случаях на фоне коревой экзантемы можно заметить кровоизлияния (петехии). Через 3—4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна — пигментация, особенно выраженная и длительная при наличии геморрагических превращений сыпи. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение (на лице и туловище).
Характерен выраженный конъюнктивит, иногда с гнойным отделяемым, склеивающим ресницы по утрам. Периферические лимфатические узлы (заднешейные, затылочные, подмышечные) увеличены, иногда .чувствительны при пальпации. Над легкими выслушиваются рассеянные сухие хрипы, иногда среднепузырчатые влажные хрипы. В случае присоединения пневмонии появляется одышка, при перкуссии отмечаются отдельные участки укорочения перкуторного звука, выслушиваются звучные мелкопузырчатые влажные хрипы. У некоторых больных отмечаются боли в животе, жидкий стул. Появление диареи может быть обусловлено другими патогенными агентами (кампилобактер, лямблии, ротавирусы и др.), наслаивающимися на коревую инфекцию.
Митпигированная корь. У инфицированных лиц, которым во время инкубационного периода вводили профилактически иммуноглобулин или делали переливание крови и плазмы, корь протекает легко. Она отличается увеличенным инкубационным периодом (до 21 дня), обычно протекает при субфебрильной температуре, катаральные явления со стороны дыхательных путей выражены слабо, пятен Вольского—Филатова—Коплика нет, экзантема в виде единичных элементов без характерной для кори этапности. Осложнений не дает.
Реакция на прививку. При введении живой противокоревой вакцины у 25—50% привитых появляется разной выраженности реакция. В некоторых случаях она напоминает митигированную корь. Однако инкубационный период укорочен до 9-10 дней. Отмечается повышение температуры тела (иногда значительное), катар верхних дыхательных путей, скудная макулопапулезная сыпь. У отдельных детей могут быть судороги и рвота. Лица с вакцинальной реакцией для окружающих не опасны. У лиц с иммунодефицитом, обусловленным рядом болезней (лейкозы, лейкемия, онкологические больные), введение живой противокоревой вакцины может вызвать очень тяжелую реакцию. Прививка таких детей противопоказана.
Течение кори у лиц с нарушенной иммунной системой. У ВИЧ-инфицированных и онкологических больных корь протекает своеобразно. Чаще всего (у 80%) болезнь протекает крайне тяжело. Летальные исходы наблюдались у 70% заболевших корью онкологических больных и у 40% ВИЧ-инфицированных. Иммунизированные ранее (до заражения ВИЧ) погибали от кори реже. Несмотря на очень тяжелое течение, у 30% больных корью отсутствовала экзантема, а у 60% больных сыпь была атипичной. Часто развивались тяжелые осложнения (энцефалит, пневмонии и др.).
Осложнения. Поражение вирусом кори слизистой оболочки респираторного тракта может приводить к развитию бронхита, ложного крупа, бронхиолита, а также обусловить наиболее частое осложнение кори — пневмонию. По генезу она вирусно-бактериальная. Большую роль играет наслоившаяся вторичная бактериальная микрофлора. Но при некоторых формах пневмонии основную роль играет вирус. К таким осложнениям можно отнести интерстициальную гигантоклеточную пневмонию, которая чаще всего развивается у лиц с иммунодефицитами (у онкологических больных она выявляется у 50—60%, у ВИЧ-инфицированных — у 60—82%), протекает тяжело, сопровождается одышкой, в легких выявляются инфильтративные изменения, в мокроте можно обнаружить многоядерные гигантские клетки.
Конъюнктивит является обязательным проявлением кори, но у некоторых больных помимо конъюнктивы может поражаться и роговица. Кератоконъюнктивит является осложнением, которое иногда может привести к слепоте. К редким осложнениям относятся миокардит, гепатит, гломерулонефрит. При вторичной бактериальной пневмонии может развиться абсцесс легкого.
Тяжелым осложнением является поражение центральной нервной системы (энцефалит, менингоэнцефалит), который наблюдается у 1 на 1000 больных корью (у лиц с ослабленной иммунной системой энцефалит наблюдался в 20% случаев). Признаки энцефалита чаще появляются через неделю после появления экзантемы, хотя могут развиться и позднее (через 2—3 нед). Вновь повышается температура тела, появляются признаки общей интоксикации, сонливость, заторможенность, иногда потеря сознания, амимия, отсутствие брюшных рефлексов, нистагм, поражение лицевого нерва, параличи конечностей. Тяжелыми последствиями может закончиться коревое поражение зрительного и слухового нерва. При вовлечении в процесс спинного мозга могут быть тазовые расстройства.
Диагноз и дифференциальный диагноз. В период разгара болезни диагноз типичной кори трудностей не представляет. В начальном периоде до появления коревой экзантемы диагноз основывается на выраженном конъюнктивите с отеком нижнего века, катаре верхних дыхательных путей, энантеме и особенно на выявлении пятен Бельского—Филатова—Коплика.
Наиболее сложно диагностировать атипичную корь у привитых. Дифференцировать приходится от краснухи, энтеровирусной экзантемы, инфекционной эритемы Розенберга, аллергической (лекарственной, сывороточной) сыпи, от инфекционного мононуклеоза. В этих случаях целесообразно использовать лабораторные методы. В начальном периоде и в первые два дня после появления сыпи в окрашенных мазках мокроты, носовой слизи или мочи можно обнаружить многоядерные гигантские клетки. Из этих же материалов на культуре клеток можно выделить вирус кори. Коревой антиген можно выявить в эпителии дыхательных путей методом иммунофлюоресценции. Используют также серологические методы (РСК, РТГА, РИФ и др.). Диагностическим считается нарастание титра в 4 раза и более.
Лечение. Этиотропного лечения нет. Противокоревой иммуноглобулин обладает лишь профилактическим действием. При появлении клинической симптоматики он никакого эффекта не оказывает. Больных корью лечат дома. Госпитализации подлежат больные осложненной корью, а также по эпидемиологическим показаниям (из закрытых коллективов). Во время лихорадочного периода рекомендуется постельный режим. Койку ставят головным концом к окну, чтобы свет не попадал в глаза. Больному дают большое количество жидкости, фруктовых соков, витамины, при упорном сухом кашле — отхаркивающие средства. В глаза закапывают 20% раствор сульфацилнатрия 3—4 раза в день. При пневмонии, обусловленной наслоением вторичной бактериальной микрофлоры, назначают антибиотики — пенициллин со стрептомицином, при стафилококковых пневмониях — эритромицин, оксациллин, внутримышечно вводят противостафилококковый иммуноглобулин. Показана оксигено-терапия увлажненным кислородом через носовые катетеры по 30-45 мин 4—5 раз в сутки. При тяжелых формах болезни, а также при коревом крупе антибиотики комбинируют с кортикостероидными препаратами. При появлении признаков энцефалита больному назначают строгий постельный режим, внутривенное введение 40% раствора глюкозы и комплекс мероприятий, рекомендованных при церебральной гипертензии (см. Методы интенсивной терапии).
Профилактика и мероприятия в очаге. Корь можно предупредить пассивной иммунизацией (однократное введение иммуноглобулина в дозе 25 мл/кг впервые 5 дней после контакта с коревым больным). Пассивная иммунизация показана детям до 3 лет, беременным женщинам, больным туберкулезом и лицам с ослабленной иммунной системой. Дети старше 3 лет, не болевшие корью, не привитые ранее и не имеющие клинических противопоказаний, подлежат прививкам в срочном порядке противокоревой вакциной. Вакцина может обеспечить защитный эффект при использовании ее до контакта или в течение 2 сут после контакта с больным корью. Детей, контактировавших с больными корью, не допускают в детские учреждения в течение 17 дней с момента контакта, а получавших профилактически иммуноглобулин — 21 день. Первые 7 дней от начала контакта дети разобщению не подлежат.
Надежным методом предупреждения кори является иммунизация живой вакциной. Прививка обеспечивает защитный эффект в течение около 15 лет. Живую вакцину не назначают беременным женщинам, больным туберкулезом, лейкозом, лимфомой, а также ВИЧ-инфицирован?


