Информация для родителей краснуха
Каждый родитель переживает за своего ребенка и многие начинают паниковать, когда у него появляются симптомы какого-то заболевания. Родители не медики, но должны знать общие признаки болезней, чтобы определить ее с самого начала развития и принять меры лечения и профилактики.

Общая характеристика болезни
Краснуха — это вирусная болезнь, передающаяся воздушно-капельным путем. Чаще всего в зоне риска находятся дети и беременные женщины, если они не привиты. Носителем вируса является больной человек.
Заболеть можно в любом возрасте, но чаще она поражает детей от 2 до 10 лет. По статистике среди привитых заболевание проявляется в 100 раз реже, что в очередной раз говорит о пользе вакцинации. В последнее время многие родители стали отказываться от прививок, что привело к эпидемиям в некоторых странах. Сейчас есть качественные отечественные (бесплатные) и импортные вакцины, после которых нет негативных побочных реакций, максимум повышение температуры до 37,2 градусов.

Симптомы краснухи
Чтобы не допустить осложнений, важно не упустить начало краснухи у детей, информация для родителей в этом поможет. Важно знать, что болезнь проявляется не сразу, а по истечении инкубационного периода. Это временной промежуток между тем, как инфекция попадает в организм и первыми симптомами. В среднем это 11-20 дней. Если у малыша был контакт с больным краснухой, нужно в течении недели наблюдать за его состоянием. Лучше всего при подозрении на болезнь держать на карантине, чтобы он не заразил других, например, не пускать в сад/школу или на игровые площадки. Если симптомы не появились, это говорит о том, что ребенок не заразился.
Если родители не знают о возможном контакте с больным, а малышу становится плохо, болезнь можно определить по ряду характерных для краснухи признаков. Некоторые из них похожи на другие патологии и сразу можно перепутать с острыми респираторными болезнями, большинство из которых начинаются стандартно: кашель, насморк, температура.

Повышение температуры и воспаление лимфоузлов
Температура повышается незначительно, не выше 38-39 градусов. С первого дня начинается слабость и заподозрить температуру можно по горячему лбу. Важно, что при краснухе выше 39 градусов она не поднимается, как при других вирусных инфекциях, например, при гриппе. Жаропонижающие препараты в данном случае облегчают состояние и снижают температуру на градус на некоторое время — 4-6 часов, в зависимости от принятого препарата и особенностей детского организма.
Температура может продержаться несколько дней, это нормально. После окончания действия препарата она немного ползет вверх, так и должно быть. Это значит, что в крови вырабатываются лейкоциты для борьбы с вирусов. Антитела, которые в это время появляются, остаются на всю жизнь и защищают человека от повторного заражения. То есть, тем, кто уже переболел, вирус не страшен.
Особенность краснухи в том, что она поражает лимфоидную систему — селезенку и лимфатические узлы. Поэтому одним из симптомов является воспаление лимфоузлов. Они могут увеличиваться и при другой инфекции, но при краснухе обязательно.

В первую очередь увеличиваются узлы на шее, за ушами. Проведя по шее можно их нащупать, они при пальпации похожи на орех. Чаще всего болезненные, и ребенок будет вырываться (если маленький и еще не может говорить). Иногда воспаляются лимфатические узлы на локтевых сгибах и в паху. После выздоровления они уменьшаются, когда организм восстанавливается. Важно их не простудить, поэтому нужно избегать сквозняков.
Характеристика сыпи
Сыпь — основной признак краснухи. Она розовая, пятнышки мелкие, не сливаются друг с другом, как при коре, не обильная. Подобная сыпь возникает при Розеоле, но она поражает только маленьких детей до года и имеет тоже свои особенности — сыпет сверху вниз, и так же сходит через пару дней — от головы до ножек.
Сыпь начинается на 4-й день болезни на шее за ушами, потом плавно переходит на тело, руки и ноги. Иногда место первых пятен может варьироваться и начинаться с лица — у всех индивидуально. На стопах и ладонях не появляется. Также не бывает на слизистых, как при коре. Хотя еще лет 100 назад в медицине не было понятия краснухи, и она называлась легкой формой кори. Это не удивительно, потому что многие признаки совпадают, но есть определенные особенности.

Сыпь распространяется очень быстро, за несколько часов тело ребенка покрывается мелкими бледными пятнами. Держится она несколько дней, обычно на 5й день полностью исчезает.
После пропадания пятен на коже ребенок в течение 5-6 дней еще заразен и его нельзя отпускать в социум.
Пятна не нужно ничем мазать. Достаточно протереть антисептиком без спирта с целью обеззараживания кожного покрова. Для этого подойдет Мирамистин или Хлоргексидин. Нельзя наносить жирные кремы и мази, которые забирают поры и не дают возможности дышать верхнему слою эпидермиса.
Дополнительные симптомы
При инфицировании краснухой после инкубационного периода возникает сухой кашель. Он не похож на простудный. У ребенка будет складываться впечатление, что ему в горле мешает инородное тело и он постоянно будет пытаться его откашлять. При этом же все время хочется пить, потому что пересыхает слизистая.
Насморк возникает не у всех, когда начинается воспаление лимфоузлов, отекает носоглотка, из-за чего появляется легкий насморк. Слизь обычно прозрачная и не вязкая. Если начинаются у ребенка плотные зеленые сопли — это свидетельствует о бактериальном заболевании, а не о краснухе. Но тут стоит быть внимательными, потому что параллельно с краснухой у ребенка может бить и ОРЗ любого происхождения.
У подростков при краснухе появляется боль в суставах. Начинает крутить колени и локти, часто появляется усталость физическая, то есть он не сможет долго бегать или ходить. Это бывает не у всех и часто суставные боли можно объединить с общим недомоганием, возникающим при повышении температуры тела.
Иногда краснеют глаза и появляется слезоточивость. Ребенок может жаловаться на резь в глазах. в этот период его лучше оградить от гаджетов и дать глазам возможность не напрягаться и отдохнуть. Для облегчения можно воспользоваться увлажняющими каплями, например, Визин (одноразово).
Что делать при краснухе у детей
Специального лечения краснухи нет и предотвратить заражение можно с помощью вакцинации. Она является обязательно и проводится по графику в 12, 24 месяца и в 7 лет. Иммунитет после прививки держится 10-15 лет, но врачи рекомендуют его обновлять периодически. Особенно это касается девочек, которые в будущем будут мамами. Во время беременности краснуха может навредить развивающемуся плоду. Ревакцинацию делают не комплексной вакциной (КПК), а только Живой вакциной против краснухи хорватского, индийского или российского происхождения.
В вакцине содержится живой вирус, с которым организм должен справится самостоятельно и выработать антитела.
Прививку можно делать только в здоровом состоянии, когда иммунитет максимально сильный. При ослабленном есть риск заражения от вакцинации. Таких случаем очень мало, но они есть.

Если у ребенка появились признаки краснухи, родители должны сделать следующее:
- Обеспечить в комнате ребенка нормальную вентиляцию и доступ свежего воздуха. Если на улице зима, нужно несколько раз в день по 10 минут проветривать (в это время малыша уводить в другую комнату, чтобы не простудить).
- На время выздоровления ребенку нужен покой и постельный режим.
- Важно обильное питье. Можно давать чистую воду комнатной температуры, чай (не горячий), воду с лимоном. Во время воспаления организм обезвоживается, поэтому пить нужно каждые 15 минут. Чем больше ребенок пьет, потеет и ходит по малой нужде, тем быстрее он восстанавливается.

Если температура держится больше 4 дней, а сыпь сопровождается зудом, нужно обратиться к педиатру. Также родителям нужно купать ребенка. врачи не рекомендует это делать при оспе, но, если точно известно, что ребенок болеет краснухой, купание пойдёт только на пользу. Во-первых, при поддержании гигиены, быстрее проходят симптомы. Также при повышенной температуре ребенок потеет, и на теле может появляться зуд. После водных процедур дискомфорт пропадает.
Как отличить краснуху?
Краснуху часто по первичным признакам можно перепутать с другими болезнями, имеющими аналогичные признаки. Чтобы этого не случилось, нужно точно знать особенности развития краснухи:
| Болезнь | Краснуха | Корь | Аллергическая реакция |
| Симптом | |||
| Температура | До 38.5 ºC | До 40 ºC | Нет |
| Слабость, усталость | Присутствует иногда | Да, связанная с температурой | Нет |
| Сыпь по телу | Пятна не сливаются, сыпь не сопровождается зудом | Появляется множество красных пятен, которые сливаются в одно. Сыпь появляется на слизистых носа, рта, на небе сыпь со 2 дня заболевания. | Сыпь или пятна могут быть разной величины и в зависимости от аллергена возникать локально — на руках, ногах, спине или лице. |
| Насморк | Незначительный | Не у всех | Часто отекает носоглотка, забивается нос, появляется насморк и слезоточивость. |
Некоторые симптомы похожи, поэтому родители могут перепутать краснуху с аллергией или корью. При аллергии необходимо лечение антигистаминными препаратами, а при двух других патологиях терапии не существует, но нужен прием препаратов против симптомов — противокашлевые, жаропонижающие лекарства.
Неопытные родители могут перепутать с ветрянкой, но при ней сыпь выглядит по-другому. Она проявляется небольшими узелками и сопровождается зудом. При краснухе такого нет.

Способы диагностики
Родители могут только по симптомам заподозрить развитие краснухи у ребенка, но поставить диагноз — нет. Для этого нужно посетить больницу и сдать анализ крови. Возбудителем болезни является вирус Rubella, который можно обнаружить в крови. Диагностика проводится с целью того, чтобы убедиться, что у ребенка именно краснуха, а не другое заболевание.
Для лечения или уничтожения вируса Rubella нет никаких препаратов. Заболевание проходит самостоятельно. от родителей требуется выполнять все вышеописанные мероприятия, обеспечивать ребенку правильное питание с витаминами и минералами для повышения защитных функций организма. При высокой температуре и боли в теле можно ребенку дать жаропонижающий или обезболивающий препарат комплексного действия. Для детей до 3 лет можно использовать сироп Ибуфен или Нурофен. Для детей постарше подойдёт Ибупрофен, Панадол или Парацетамол в таблетках. Он снимет жар, боль и позволит ребенку комфортно уснуть. Другие лекарства давать не нужно. Противовирусные препараты в случае краснухи бессильны.
Родители должны понимать, что каждый организм индивидуален. По статистике, в 95% случаях переносится краснуха легко и без возникновения побочных эффектов. Это заболевание не страшное и не тяжелое. В половине случаев кроме легкого повышения температуры и сыпи нет никаких симптомов. Но важно ребенка держать дома на карантине, чтобы он не заражал сверстников.
В конце пару слов
Краснуха — вирусное заболевание, которое поражает детей и взрослых, у которых нет иммунитета к данной болезни. Его можно выработать с помощью вакцинации. Детям чаще делается комплексная прививка против краснухи, кори и паротита (КПК). Чаще всего вирус «цепляется» весной и осенью, когда организмы ослаблены. Для их укрепления нужно правильно питаться, заниматься спортом, организовать досуг ребенка так, чтобы активность чередовалась с отдыхом. Во время эпидемий и заболеваний необходимо защищаться: не посещать людные места, принимать иммуномодуляторы в виде витаминов, придерживаться личной гигиены.
Источник
Что такое краснуха
Краснуха, также называемая коревой краснухой, трехдневной корью, немецкой корью — это заразная вирусная инфекция, отличительным симптомом которой является яркая красная сыпь.
Краснуха во многом похожа на корь, однако это два совершенно разных заболевания с разными возбудителями, разным периодом заразности, и разными прогнозами. Обычно краснуха течет легче кори и реже приводит к осложнениям.
Для защиты от этой инфекции используется вакцина против кори, эпидемического паротита и краснухи (measles-mumps-rubella, MMR) которая вводится всем детям дважды до их поступления в школу. Вакцина является весьма эффективным способом профилактики краснухи. Благодаря массовой иммунизации против краснухи, во многих развитых странах мира объявлено о полной ликвидации краснухи на их территории. Однако, это не означает, что жители этих стран не могут заболеть краснухой, например, во время поездки за границу.
Симптомы краснухи
Симптомы краснухи часто настолько незначительны, что их трудно заметить, особенно у детей. С момента заражения до появления первых симптомов проходит обычно от двух до трех недель (инкубационный период)
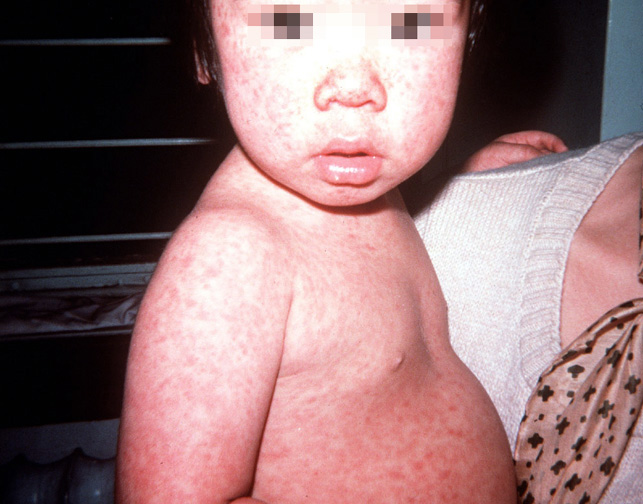
Симптомы болезни длятся обычно около двух — трех, дней и включают в себя:
- Умеренную лихорадку (до 38,9 С)
- Головную боль
- Насморк или заложенность носа
- Воспаленные, красные глаза
- Увеличенные, болезненные лимфатические узлы на затылке, в заушной области и задней части шеи.
- Яркую розовую сыпь, которая сначала появляется на лице, а затем быстро распространяется на туловище, руки и ноги; исчезает сыпь в той же последовательности
- Боли в суставах (особенно часто — у молодых женщин)
Когда обращаться к врачу
Обратитесь к врачу, если Вы думаете что Вы или Ваш ребенок были в контакте с больным краснухой или уже имеете симптомы краснухи.
Если Вы планируете беременность, убедитесь, что Вы получили все необходимые дозы вакцины MMR. Контакт беременной женщины с вирусом краснухи, особенно во время первого триместра беременности, может привести к смерти плода или серьезным врожденным дефектам. Краснуха во время беременности является наиболее распространенной причиной врожденной глухоты. При сомнениях в полноценности вакцинации до беременности желательно ввести еще одну дозу вакцины.
Если Вы беременны, Ваш врач, вероятно, предложит Вам пройти рутинный скрининг на иммунитет к краснухе. Если Вы никогда не получали вакцину и думаете, что могли подвергнуться контакту с вирусом краснухи, немедленно обратитесь к врачу. Если анализ крови подтвердит наличие у Вас иммунитета к краснухе, то этот контакт ничем не повредит Вашему будущему ребенку, в противном случае врач предложит решить вопрос о прерывании беременности.
Причины
Возбудителем краснухи является вирус, который передается от человека к человеку. Вирус краснухи распространяется при чихании и кашле от инфицированного человека, а также при непосредственном контакте с его слюной или мокротой. От беременной женщины к ее плоду — вирус передается через кровь. Больной краснухой заразен для окружающих за 10 дней до появления сыпи, и 1-2 недели после ее исчезновения. Таким образом, инфицированный человек может распространять болезнь задолго до того, как поймет, что болеет краснухой.
В настоящее время в Российской Федерации краснуха встречается редко, поскольку подавляющее большинство детей вакцинированы против этой инфекции в раннем возрасте. Тем не менее, случаи краснухи иногда встречаются — особенно, среди невакцинированных взрослых людей, приехавших из неблагополучных стран.
Заболевание все еще широко распространено во многих регионах мира. Поэтому перед выездом за рубеж Вам следует навестить своего врача, особенно если в это время Вы беременны.
Осложнения краснухи
Краснуха обычно протекает довольно легко и не дает осложнений. После перенесенной краснухи обычно формируется пожизненный иммунитет. Однако у некоторых женщин после перенесенной краснухи развиваются артриты в пальцах рук, запястьях и коленях, которые длятся около одного месяца. В редких случаях краснуха может вызвать инфекцию среднего уха (отит) или воспаление вещества мозга (энцефалит).
Однако наиболее тяжелыми осложнения от краснухи бывают при беременности. При заболевании краснухой в первые 11 недель беременности у 90% плода развивается синдром врожденной краснухи. Это может проявляться одной или несколькими проблемами, в том числе:
- Замедление роста
- Катаракта
- Глухота
- Врожденные пороки сердца
- Дефекты в других органах
- Умственная отсталость
Наибольший риск для плода краснуха представляет в первом триместре беременности, однако воздействие вируса на более поздних сроках беременности тоже является опасным.
Подготовка к визиту врача
В ожидании времени, на которое вы записаны к врачу, Вы можете записать ключевые моменты — это может помочь Вам структурировать свои мысли, и сэкономить время во время визита.
Например, запишите заранее ответы на типовые вопросы врача при подозрении на краснуху:
- Вы (или Ваш ребенок) привиты против краснухи? Сколько раз, какие даты прививок?
- Когда Вы впервые почувствовали себя больным? Когда впервые появились сыпь или боли в суставах?
- Вы были в контакте с кем-либо, больным краснухой?
- Вы выезжали за рубеж недавно? В какие страны?
- Что, на Ваш взгляд, облегчает симптомы болезни?
- Что, на Ваш взгляд, ухудшает течение болезни?
- С кем Вы были в контакте в последние недели, есть ли среди них беременные женщины или непривитые люди?
Составьте заранее список вопросов, которые хотите задать врачу. Не стесняйтесь задавать вопросы, возникающие по ходу разговора с врачом.
Не забудьте сказать регистратору (и по телефону, и при входе в клинику), что Вы подозреваете у себя (своего ребенка) заразное заболевание. Вам постараются выделить бокс и проводят туда сразу, чтобы снизить риск заражения других посетителей клиники.
Диагностика краснухи
Сыпь при краснухе может быть похожей на сыпи при многих других вирусных заболеваниях.
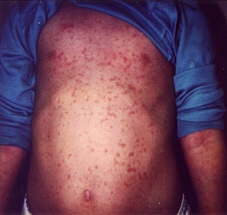
Поэтому врачу может потребоваться проведение лабораторных анализов: вирусологического анализа крови на краснуху или иммуноферментного анализа (ИФА) на антитела к вирусу краснухи. Антитела могут быть в крови не только по причине болезни, но и по причине вакцинации; Ваш врач сможет определить происхождение антител по анамнезу, клинической картине и типу/динамике антител.
Лечение краснухи
Лечение не сокращает длительность краснухи, а ее симптомы настолько легки, что даже симптоматическое лечение требуется довольно редко. Тем не менее, врач порекомендует полную изоляцию больного на срок до 2-4 недель, особенно от беременных женщин. Кроме того, больной нуждается в наблюдении врачом на предмет развития осложнений, которые, в случае возникновения, потребуют активного лечения.
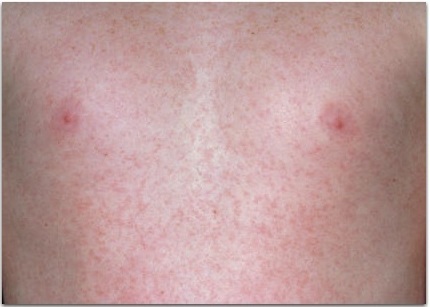
Если Вы беременны и заболели краснухой, Вам следует обсудить с Вашим врачом все риски этой непростой ситуации. Если Вы, все же, захотите сохранить эту беременность, врач может назначить Вам специальный иммуноглобулин, который поможет Вашему организму бороться с инфекцией и несколько снизит риски для плода. Однако следует понимать, что нет лекарственного препарата, введение которого полностью исключило бы развитие синдрома врожденной краснухи у плода в такой ситуации.
Лечение новорожденного с синдромом врожденной краснухи зависит от характера и тяжести проблем. Дети с несколькими осложнениями могут нуждаться к лечении в отделении интенсивной терапии многопрофильной командой специалистов.
Домашние способы лечения краснухи
В случае плохого самочувствия больному краснухой требуются:
- Постельный режим
- Парацетамол (Эффералган и др), чтобы облегчить дискомфорт от лихорадки и болей.
- Сообщите друзьям, семье и коллегам, особенно беременных женщинам, о Вашем диагнозе, если они, возможно, были с Вами в контакте накануне вашего заболевания.
- Оставайтесь дома, не посещайте работу, учебу и общественные заведения до истечения сроков заразности. Особенно оберегайте от контакта с Вами беременных женщин и лиц с дефицитом иммунитета (ВИЧ-инфекция и др)
- Сообщите врачу детского сада или школы о том, что Ваш ребенок болеет краснухой.
Профилактика краснухи
Вакцина против краснухи обычно вводится в составе комбинированного препарата против кори-паротита-краснухи (measles-mumps-rubella, MMR), это является безопасным и эффективным способом защититься от трех этих инфекций.
Обычно новорожденные младенцы защищены от краснухи в течение первых шести-восьми месяцев после рождения, благодаря иммунитету (антителам), передаваемому от матерей трансплацентарно. Поэтому введение вакцины в возрасте до 1 года не дает стойкого иммунитета — вирус подавляется циркулирующими материнскими антителами. В некоторых ситуациях (поездка за рубеж, риск контакта в семье и тд) вакцина может быть введена и до 1 года, однако по достижению возраста 1 год такие дети вакцинируются заново, как и все остальные.
Нужно ли Вам сейчас вакцинироваться препаратом MMR (Приорикс)?
Вам не нужно вводить вакцину, если Вы:
- Получили две дозы препарата в возрасте после 12 месяцев.
- По анализам крови имеете антитела против кори, эпидемического паротита (свинки) и краснухи
Вам необходимо ввести вакцину, если Вы не соответствуете указанным выше критериям, а также:
- Вы небеременная женщина детородного возраста
- Посещаете школу, училище или ВУЗ
- Работаете в больнице, медицинском учреждении, образовательном учреждении или ухаживаете за детьми
- Планируете поездку за границу.
Вакцина противопоказана:
- Беременным женщинам, или женщинам, которые планируют забеременеть в течение следующих четырех недель
- Людям, которые имели жизнеугрожающие аллергические реакции на желатин, неомицин или на предыдущую дозу вакцины MMR
Если Вы больны раком, или иным заболеванием, снижающим иммунитет , поговорите со своим врачом прежде, чем вводитьп репарат MMR.
Побочные эффекты вакцины от кори, паротита, краснухи
Большинство людей не испытывают никаких побочных эффектов от этой вакцины. Примерно у 15% вакцинированных развиваются: умеренная лихорадка от 7 до 14 дней после вакцинации, и у 5% вакцинированных развивается легкая сыпь (спустя 2-4 недели от вакцинации). Некоторые подростки и взрослые женщины испытывают временную боль в суставах после введения вакцины. Тяжелые аллергические реакции развиваются с частотой 1:1 000 000.
В последние годы вокруг вакцинации вообще, и вакцинации против кори — эпидемического паротита — краснухи в частности, возникло множество мифов, отталкивающих родителей от вакцинации и рождающих у них опасения. Одним из самых известных — был миф о том, что MMR провоцирует аутизм у детей. В настоящее время все эти мифы аргументированно развенчаны современной наукой, и не должны беспокоить родителей при принятии решения о вакцинации этим препаратом.
Источник




