Язвенный колит эндоскопическая картина фото
Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
Работы, посвященные дифференциальной диагностике «обычного идиопатического колита» и бактериальной дизентерии, восходят к сообщениям, сделанным сэром Сэмьюэлом Уилксом (1824-1911 гг.) в 1859 г. В них автор указал на существенную особенность неспецифического язвенного колита — ограниченность поражения толстой кишкой. Эндоскопическая картина зависит от активности и длительности заболевания, а также от предшествующего лечения и, реже, суперинфекции.
Для эндоскопической картины неспецифического язвенного колита характерны следующие симптомы:
• начало заболевания с поражения прямой кишки;
• длительное течение;
• симметричное поражение;
• гранулярная поверхность слизистой оболочки толстой кишки;
• хрупкость и легкая ранимость слизистой оболочки;
• нарушение сосудистого рисунка;
• поверхностные изъязвления.
Начало заболевания с поражения прямой кишки и ограничение его дистальным отделом кишечника — высокоспецифичный симптом.
Описанные выше изменения могут быть на всем протяжении ободочной кишки. При этом характерны симметричность поражения толстой кишки и равномерность описанных изменений. Во всех отделах пораженной толстой кишки сосудистый рисунок усилен, слизистая оболочка отличается повышенной ранимостью. При далеко зашедших случаях заболевания можно видеть наложения фибрина в виде сети или налета на поверхности отечной слизистой оболочки.
Если при колоноскопии у молодого пациента, жалующегося на хроническую диарею, поверхность слизистой оболочки прямой и сигмовидной кишки гиперемирована и зерниста и сосудистый рисунок ее усилен, а остальная часть ободочной кишки отделена от нее четкой границей и отличается скудостью изменений, то речь идет о неспецифическом язвенном колите. В таких случаях следует начать лечение, не дожидаясь результатов гистологического исследования биопсийного материала.
При выраженной активности заболевания (как при первичном поражении, так и при рецидиве после проведенной терапии) эндоскопическая картина бывает более сложной. Наряду с массивными отложениями фибрина обнаруживают изъязвления, отличающиеся разнообразием. Они могут иметь полигональные очертания или располагаться в сетчатом порядке либо иметь сливной характер. Отдифференцировать такие изменения от инфекционного колита не всегда легко, особенно в случае суперинфекции.
Эндоскопическая картина меняется в зависимости от длительности неспецифического язвенного колита и количества обострений, при этом отмечается значительная вариабельность эндоскопических изменений. Прежде всего, следует упомянуть о характерных для данного заболевания псевдополипах. Они образуются в результате регенерации сохранившихся участков слизистой оболочки и имеют различную форму, однако по ним невозможно судить об активности заболевания.
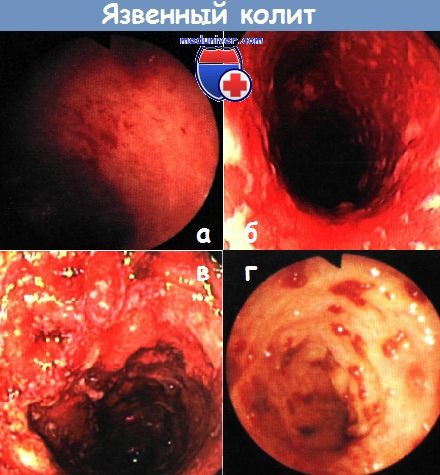
а, б — тяжелый язвенный колит. Контактное кровотечение (стадия II по Барону) (а). Диффузное изъязвление (б). Колоноскопия
в — обширные язвенные изменения, отек, застойные складки со спонтанным и контактным кровотечением (стадия III по Барону). Колоноскопия
г — тяжелый язвенный колит: слизистая оболочка практически полностью утрачена. Колоноскопия.
Даже если псевдополипы образуются на нормальной слизистой оболочке, они легко могут превратиться в гиперпластические полипы. Особенно выраженные изменения при эндоскопии наблюдаются при многократных обострениях на протяжении нескольких лет. Наряду с псевдополипами выявляют все описанные выше изменения от грануляций до эрозий и изъязвлений.
В так называемой хронической стадии неспецифического язвенного колита, когда активность заболевания минимальная, изменения слизистой оболочки слабо выражены. В основном отмечаются незначительные из менения сосудистого рисунка и образование Рубцовых полей, а также, как и в острой стадии, — псевдополипы, которые могут иметь причудливую форму. По-видимому, из-за явного улучшения методов лечения неспецифического язвенного колита описанная картина «ригидной трубки» с выраженной гаустрацией стала встречаться реже.
На основании гистологического исследования не всегда удается выяснить, идет ли речь, например, о хронических воспалительных заболеваниях кишечника или об инфекционном колите. Например, так называемые крипт-абсцессы (интралюминальное скопление гранулоцитов) образуются как при неспецифическом язвенном колите, так и инфекционном колите.
Однако изменение архитектоники крипт и инфильтрация базальных отделов крипт плазматическими клетками являются характерными признаками хронических воспалительных заболеваний кишечника, особенно неспецифического язвенного колита.
После установления диагноза неспецифического язвенного колита показания к повторной колоноскопии ограничены. С одной стороны, это все те случаи, которые могут повлечь за собой внесение изменений в лечение, например, когда имеется подозрение на то, что проктит, диагностированный ранее, распространился на левую половину толстой кишки или на всю толстую кишку (панколит). Обострение само по себе еще не является показанием к выполнению колоноскопии при этом заболевании. С другой стороны, это случаи, когда возникает подозрение на злокачественную трансформацию или имеется высокий риск развития рака толстой кишки.
При панколите после 8-го года заболевания следует ежегодно выполнять колоноскопию, при колите с поражением левой половины толстой кишки показания к ежегодной колоноскопии ставят после 15-летнего течения. Существенное значение для дальнейшего лечения имеет развитие интраэпителиальной неоплазии. Особое значение при этом имеет так называемый диспластическии очаг, или разрастание (DALM — DysplasiaAssociated Lesion or Mass).
Речь идет о полиповидных разрастаниях, в которых выявлена интраэпителиальная неоплазия. Эти изменения следует отличать, с одной стороны, от псевдополипов, с другой — от аденом. Мнения о том, следует ли эти изменения при неспецифическом язвенном колите рассматривать как DALM, расходятся. При подтверждении DALM рекомендуется выполнить проктоколэктомию. Отступление от этой рекомендации и выполнение локального удаления измененной ткани согласно современным подходам рассматривается как нестандартное лечение.
Понятие «хроническая стадия колита» основывается на клинических наблюдениях и еще не устоялось. В конечном счете неспецифический язвенный колит — хроническое заболевание. Опыт показывает, что если при эндоскопическом исследовании явные изменения в толстой кишке отсутствуют, то это еще не значит, что надо отвергнуть диагноз неспецифического язвенного колита и отказаться от необходимого для этого заболевания графика контрольных исследований.
Стандартный подход при контрольной колоноскопии подразумевает выполнение биопсии со взятием 4 кусочков ткани слизистой оболочки толстой кишки с интервалами 10 см. Для прицельного поиска диспластичной ткани следует выполнить хромоэндоскопию, которая, однако, в настоящее время не заменяет стандартной колоноскопии. Если при гистологическом исследовании выявляют высокодифференцированную интраэпителиальную неоплазию, то следует выполнить повторное исследование с привлечением независимого патолога.
Если диагноз интраэпителиальной неоплазии подтвердится, то следует выполнить проктоколэктомию. Эта операция особенно рекомендуется при низкодифференцированной интраэпителиальной неоплазии (HGIN). Если изменения расцениваются как DALM, проктоколэктомия также показана. При аденомах можно ограничиться локальным их удалением.
— Также рекомендуем «Колоноскопия при болезни Крона. Эндоскопическая картина»
Оглавление темы «Эндоскопические картины при колоноскопии»:
- Контрольные исследования полипов толстой кишки. Гистология
- Рак толстой кишки. Причины, варианты опухоли
- Колоноскопия при раке толстой кишки. Эндоскопическая картина
- Эндоскопическое лечение рака толстой кишки. Принципы
- Хронические воспалительные заболевания кишечника. Частота, причины
- Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
- Колоноскопия при болезни Крона. Эндоскопическая картина
- Инфекционные колиты. Причины
- Колоноскопия при сальмонеллезе. Эндоскопическая картина
- Колоноскопия при кампилобактерном энтерите, иерсиниозе. Эндоскопическая картина
Источник
Эпидемиология и патоморфология
Болезнь Крона (терминальный илеит, т.е. воспаление слизистой конечного отдела тонкой кишки) впервые описана в 1932 г B.Crohn, подробно описавшем клиническую картину 14 случаев заболевания.
Дальнейшие наблюдения показали, что воспалительный процесс поражает не только тонкую кишку, но может с большей или меньшей частотой распространяться на все отделы пищеварительного тракта: слепую и выходящую кишку (В.Crown, 1949), желудок и двенадцатиперстную кишку (H.Fahimi и соавт., 1963), пищевод (N.Dyer и соавт., 1969). Изолированное поражение толстой кишки, а также вовлечение в процесс анального канала было описано H.Lockhart-Mummery и соавт., I960, 1964.
К настоящему времени сложилось представление о неспецифическом язвенном колите (НЯК) как о хроническом рецидивирующем заболевании толстой кишки характеризующимся тяжелым диффузным язвенно-воспалительным поражением ее слизистой оболочки. По различным данным, частота НЯК варьирует в зависимости от географических регионов от 1 до 156 больных на 100000 населения. Наибольшее число случаев приходится на возраст 20–40 лет. Однако в последнее время отмечается второй пик роста заболеваемости в возрасте 60–70 лет.
При язвенном колите в патологический процесс преимущественно вовлекается только слизистая оболочка и подслизистый слой, в отличие от болезни Крона, при которой один из кардинальных признаков – распространение воспалительного инфильтрата на все слои кишечной стенки (рис. 1).
Диагностика
Диагностику проводят в несколько этапов (рис. 2). Основным условием постановки правильного диагноза является проведение эндоскопического, гистологического и, при необходимости, рентгенологического исследования всем больным.
Рисунок 2. Алгоритм диагностики
В отличие от неспецифического язвенного колита (90-95% больных с НЯК имеется поражение прямой кишки), при болезни Крона значительно чаще выявляют поражение тонкой кишки, прямая кишка при болезни Крона реже изменена, обычно отсутствуют массивные кровотечения, чаще наблюдаются перианальные изменения, поражение носит сегментарный характер (чередование зон поражения и неизмененных участков слизистой), наблюдаются свищи, при биопсии выявляют гранулемы или трансмуральное повреждение (табл. 1).
Таблица 1 Дифференциальный диагноз
Эндоскопическое исследование (в острой фазе проводится без предварительной подготовки клизмами).
Активность воспаления при НЯК оценивают эндоскопически по нескольким признакам: выраженность складок, гиперемия и отек слизистой, наличие или отсутствие сосудистого рисунка, зернистость слизистой оболочки, наличие контактной или спонтанной кровоточивости, эрозий, язвенных дефектов, псевдополипов, фибринозных наложений, гноя на слизистой кишки. По совокупности этих признаков выделяют три степени активности воспалительного процесса (по Truelove, 1981): I степень – минимальная активность, II степень – умеренная активность и III степень – резко выраженная активность (табл. 2). При ремиссии может выявляться бледность слизистой оболочки и перестройка сосудистого рисунка. При длительном течении заболевания, в сохранившихся островках слизистой оболочки наблюдается отек и избыточная регенерация эпителия с образованием псевдополипов. Использование фиброколоноскопии значительно улучшило диагностику неспецифического язвенного колита. Колоноскопия позволяет достоверно оценивать протяженность и тяжесть поражения, особенно при подозрении на наличие малигнизации.
Таблица 2. Эндоскопические признаки степени активности НЯК
В диагностике болезни Крона эндоскопический метод исследования пищеварительного тракта также имеет важнейшее значение. Неравномерное утолщение слизистой оболочки, наличие узких язв-трещин, сужение просвета кишки — картина «булыжной мостовой». Однако при начальных стадиях заболевания и формировании рубцовых изменений подобной типичной картины получить не удается. Только прицельная биопсия, выполненная при эндоскопическом исследовании, может подтвердить диагноз. Следует помнить, что при болезни Крона патологический процесс вначале возникает в подслизистом слое, поэтому необходимо включать участок данного слоя в биопсийный материал.
Выводы
Таким образом, ведущее место в дифференциальной диагностике данных заболеваний занимают «визуальные» инструментальные методы. А для диагностики язвенного колита эндоскопическое исследование толстой кишки является приоритетным методом. Оно дает возможность не только поставить диагноз на основании эндоскопических данных, но и визуально установить протяженность поражения и оценить степень активности воспаления в слизистой оболочке толстой кишки, получить биопсийный материал для гистологического исследования.
Источники
- Логинов А.С., Парфенов А.И. Болезни кишечника. М., Медицина. 2000, с. 323-370.
- Шептулин А.А. Неспецифический язвенный колит: современные представления о патогенезе, диагностике и лечении. Клинические перспективы гастроэнтерологии, гепатологии. 2001, № 5, с. 8-12.
- Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. М., Триада-Х. 1998, с. 342-365.
- Ивашкин В.Т. Синдром диареи. М.: ГЭОТАР Медицина, 2000; 135.
Источник
При эндоскопическом исследовании по поводу НЯК нет необходимости в первую очередь вдаваться в подробности патологических изменений слизистой оболочки. Вместо этого важно оценить стадию и тяжесть заболевания.
В стадии выздоровления остаточные язвы иногда претерпевают незначительные изменения, в то время как окружающаяслизистая оболочка становится атрофичной (Рис. 2-18 и 2-19). | Несмотря на наличие обширного воспаления, фиброзная ткань при НЯК образуется в незначительном количестве. Рубцовые стриктуры с деформацией складок, как правило, отсутствуют. Если они и встречаются, то имеют переходный поверхностный характер. В стадии выздоровления можно обнаружить множественные воспалительные дивертикулы (Примеры 2 и 3). Фиброзные стриктуры не характерны для НЯК. Если на фоне НЯК определяется стеноз, необходимо в первую очередь исключить малигнизацию.
Эндоскопическая картина включает как простые мелкие сферические полипы на ножке или широком основании (Рис. 2-20), так и более сложные полиповидные образования (Рис. 2-21 и 2-22). Наиболее крупные воспалительные полипы могут напоминать карциному. Мостики слизистой между псевдополипами могут соединять даже противоположные стороны кишечной стенки. Это происходит за счёт соединения верхушек двух полипов на ножках или изъязвления с деструкцией подслизистого слоя (Пример 4).
| ||||||||||||||||||||||||
Источник
















