Язвенный колит клиника диагностика
30 января 20181342,9 тыс.
Воспалительные заболевания толстого кишечника обобщены собирательным названием «колиты». В зависимости от типа течения, локализации, клиники, этиологии различают множество вариантов колита: острый и хронический; инфекционный, лучевой, ишемический, медикаментозный, токсический; катаральный, эрозивный, язвенный, атрофический, спастический; сигмоидит, проктит, трансверзит, тифлит, панколит, а также распространенный на желудок и тонкий кишечник гастроэнтероколит.
Неспецифический язвенный колит (НЯК) и болезнь Крона (БК) – заболевания разные, и различия между ними принципиальны. Например, болезнь Крона нельзя с полным правом назвать колитом, поскольку в рамки этого диагноза она не укладывается по критерию локализации. Однако сегодня НЯК и БК все чаще рассматривают именно в паре, поскольку не только различия, но и общие их черты достаточно значимы и очевидны.
Оба заболевания являются воспалительными и поражают желудочно-кишечный тракт. Оба проявляются аналогичными или близкими симптомами. Оба пока остаются этиологически неясными. Оба каким-то образом связаны с антропогенными факторами (техногенными, экологическими, алиментарными и т.д.). И оба буквально за несколько десятилетий из категории редких, известных преимущественно академической медицине болезней перешли в разряд «проблем человечества», причем проблемы эти продолжают усугубляться в эпидемиологическом аспекте и «молодеют» в плане среднего возраста манифестации. В какой-то мере, – далеко не решающей, – это объясняется тем, что современные колопроктологи и гастроэнтерологи гораздо лучше подготовлены к распознанию и доказательной диагностике НЯК и БК (как нозологической, так и дифференциальной), чем это было, скажем, еще пятьдесят лет назад, и располагают качественно другими диагностическими средствами. Иными словами, правомерно предполагать, что сегодня эти заболевания просто чаще диагностируются. Однако и ежегодная заболеваемость, и, соответственно, распространенность в общей популяции действительно растут быстрыми темпами.
В совокупности все это привлекает к проблеме пристальное внимание и специалистов, и всех тех, кто интересуется вопросами современной медицины.
Причины
Как указано выше, причины развития обоих воспалительных процессов являются объектом непрекращающихся исследований и предметом жарких дискуссий. Известно, что европеоиды страдают НЯК и БК чаще, чем представители других рас, и что в особенности это касается евреев: по сравнению с прочими нациями, заболеваемость среди семитских колен до шести раз выше (что давало бы повод предполагать влияние, скажем, национальной кухни, не будь еврейская кухня одной из самых диетических на земном шаре). Регионы наивысшей распространенности – крупные города Северной Америки, Западной и Северной Европы: 70-150 больных на 100 тыс населения. Много? Мало? Если представить себе большой квадратный двор, по периметру ограниченный крупными многоэтажными жилыми зданиями, то, как минимум, один человек в каждом из этих домов страдает неспецифическим язвенным колитом или болезнью Крона. Заболевания тяжелые, среднюю продолжительность жизни больных они сокращают существенно. Иными словами, даже один случай на тысячу, или четыре случая в подобном петербургском дворе, – это весьма и весьма много…
В пересчете на душу населения НЯК пока распространен шире, но рост заболеваемости в несколько раз выше у БК.
В числе предполагаемых причин обоих заболеваний рассматриваются инфекционные (бактериальные и вирусные), наследственные, аутоиммунные, психоэмоциональные, токсические факторы; обсуждается также полиэтиологическая гипотеза. Все они находят свои подтверждения, и ни одно из подтверждений не является достаточным.
Неспецифический язвенный колит чаще связывают с вредоносным влиянием внешней среды, алиментарным фактором (питание), длительным приемом медикаментов и аутодеструктивными привычками.
Болезнь Крона более «подозрительна» в аутоиммунном плане: ряд признаков указывает на то, что агрессором в отношении ЖКТ является собственная иммунная система больного.
Симптоматика
Клиническая картина обоих заболеваний чрезвычайно вариативна и полиморфна. К наиболее распространенным и общим симптомам относятся частые диареи и другие диспептические проявления, исхудание, астенический синдром, абдоминальные боли, нарушения аппетита, недомогание по типу лихорадки. Жидкий стул и/или примесь крови в кале более присущи НЯК; запоры, отрыжка, изжога и внекишечные проявления (например, артриты, остеопороз, различные воспаления глаз, мочекаменная болезнь и мн.др.), несколько чаще обнаруживаются в клинике БК, что является одним из главных аргументов в пользу аутоиммунной гипотезы.
Следует, однако понимать, что и перечисленные, и множество других симптомов встречаются как при язвенном колите, так и при болезни Крона, причем в самых разных сочетаниях. Кроме того, каждая болезнь значительно повышает онкологический риск и приводит к тяжелым осложнениям (напр., кишечные свищи и перфорации, перитонит, непроходимость, парапроктит и пр.).
Дифференциальная диагностика
Главные отличия между НЯК и БК заключаются в следующем. По определению, язвенному колиту присуще изъязвление слизистой кишечника (напомним, язва представляет собой длительно не заживающий воспаленно-раневой участок, проникающий в подлежащие слои, – в отличие от поверхностной эрозии, – и обусловливающий необратимую утрату того или иного объема «разъеденных» язвой тканей. В отличие, опять же, от эрозии, язва не может зарубцеваться без следа, она всегда оставляет фиброзный дефект). Болезнь Крона патоморфологически проявляется гранулемами – сконцентрированными очагами воспаленной соединительной ткани.
Важным дифференциально-диагностическим моментом является то, что при язвенном колите гранулематоз не встречается никогда, в то время как при болезни Крона зачастую обнаруживаются и язвы, и гранулемы. Иными словами, присутствие трансмуральных (на всю глубину кишечной стенки) гранулем является доказательным признаком в пользу БК, а наличие язв и т.н. крипт-абсцессов дифференциально-диагностическим признаком в пользу НЯК может служить лишь отчасти.
Далее, важнейшим критерием является локализация. Если воспаление кишечника ограничено толстым его отделом – это может быть и НЯК, и БК, причем язвенный колит с гораздо большей вероятностью. Если же воспаление распространяется и/или преимущественно локализуется в других отделах – это однозначно болезнь Крона, которая может поражать абсолютно любой участок ЖКТ, начиная от полости рта и внутренних поверхностей щек и заканчивая анусом.
Прямокишечные кровотечения вдвое чаще встречаются при НЯК, чем при БК. Похудание больше присуще болезни Крона в ее тонкокишечной локализации. Малигнизация (озлокачествление), напротив, чаще встречается при язвенном колите, и в этом случае запуск опухолевого процесса происходит, как правило, при менее длительном течении, чем в случае болезни Крона.
Фиброзные процессы, утолщение стенок кишечника за счет разрастания рубцовой ткани при болезни Крона обнаруживаются всегда, а при неспецифическом язвенном колите – изредка.
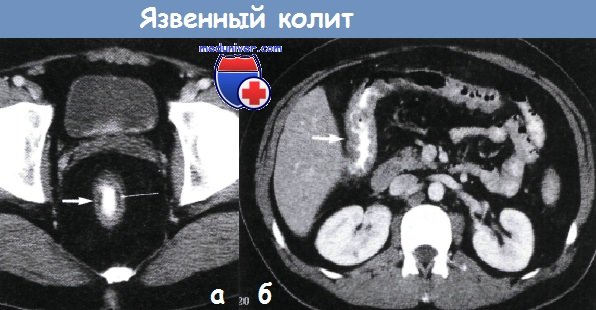
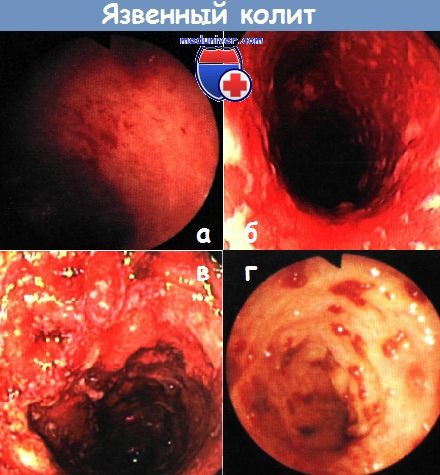
Окончательный диагноз устанавливается путем тщательного клинического, анамнестического, медико-генетического, лабораторного и инструментального обследования. Наиболее информативны в данном случае эндоскопические методы (колоноскопия, ФГДС, диагностическая лапароскопия), рентгенография с контрастным усилением, биопсия (гистологический анализ). Иногда дополнительно назначается УЗИ с ректальным доступом, МРТ или иные исследования.
Лечение
Терапия обоих воспалительных процессов обязательно включает специальную диету и отказ от вредных привычек, в первую очередь от курения. В обоих случаях применяют кортикостероидные гормональные препараты. У ряда больных (чаще при болезни Крона) положительный эффект вызывается назначением иммуносупрессоров, – что было бы важным аргументом в пользу аутоиммунной этиологии, если бы не многочисленные прочие случаи, когда иммунотерапия результатов не приносит. Дополнительно применяют, как и в терапии других колитов, антибиотики, пробиотики, ферментативные препараты, сорбенты для дезинтоксикации и т.д.
В начале лечения предпочтительным является именно консервативный подход, однако прогрессирование воспалительного процесса со временем может привести к развитию жизнеугрожающих осложнений и состояний, поэтому рано или поздно ставится вопрос о хирургическом вмешательстве (чаще при БК, которая и рецидивирует чаще).
В заключение следует отметить, что и субъективные жалобы, и объективные морфологические признаки, и критерии дифференциальной диагностики НЯК и БК – в действительности значительно сложнее и обширнее, чем это можно отразить в короткой научно-популярной статье. Однако составить себе общее представление об этих тяжелых, во многом пока непонятных, но все более распространенных заболеваниях, безусловно, сто́ит.
Хотя бы для того, чтобы исключить те факторы риска, которые мы сами можем устранить без особого труда.
Источник
Часто задаваемые вопросы
1
Какие наиболее частые симптомы язвенного колита?
К основным симптомам язвенного колита относят диарею и/или ложные позывы к дефекации с кровью, тенезмы (тянущие боли в области заднего прохода, которые сопровождаются позывом к дефекации) и императивные (непреодолимые) позывы на дефекацию, а также ночная дефекация. При тяжелой атаке колита возможно появление общих симптомов, таких как снижение массы тела, общая слабость, потеря аппетита и лихорадка.
Возможные внекишечные симптомы: боли в суставах, поражение кожи (гнойники, уплотнения под кожей), появление болезненных язвочек на слизистой оболочке рта, поражение глаз со снижением зрения и болями в глазах, слезоточивостью и другие редкие симптомы. В случае появления этих симптомов стоит обратиться к врачу.
2
Длительное время страдаю язвенным колитом и наблюдаюсь у гастроэнтеролога. В каком случае лечением занимается хирург?
Хирург никогда не занимается в одиночку лечением язвенного колита. Хирург может быть привлечен к лечению пациента в случае развития у пациента кишечных осложнений язвенного колита: кишечного кровотечения, токсической дилатации и перфорации толстой кишки, а также колоректального рака. Кроме того, в случае неэффективности схем лекарственного лечения язвенного колита хирург может быть привлечен для выполнения колопроктэктомии – удаления всей толстой кишки как источника воспаления.
3
Какую диагностику нужно сделать, чтобы подтвердить язвенный колит?
Диагностика данного заболевания требует соответствующей подготовки. Ни в коем случае нельзя заниматься диагностикой заболевания и лечением самостоятельно. Обратитесь для консультации к специалисту, например, гастроэнтерологу. Из всех присутствующих в арсенале врача методов диагностики он выберет наиболее подходящие для вас в каждом конкретном случае.
4
С какими болезнями можно спутать язвенный колит?
Язвенный колит обладает достаточно неспецифическими симптомами, поэтому врач дифференцирует его с целым рядов воспалительных заболеваний кишечника: болезнью Крона толстой кишки, острыми кишечными инфекциями (дизентерия, сальмонеллез, иерсиниоз, амебиаз), глистными инвазиями, паразитозами, антибиотико-ассоциированными поражениями, туберкулезом кишечника, раком толстой кишки, дивертикулитом и другими. Не занимайтесь самодиагностикой. Обратитесь к специалисту.
5
Правда ли, что для лечения язвенного колита нужно всю жизнь принимать гормоны?
Нет, это утверждение неверно. Гормональные препараты (кортикостероиды) могут быть использованы для купирования впервые или повторно возникшего обострения язвенного колита. Целью комплексной медикаментозной терапии является достижение и поддержание бесстероидной ремиссии (прекращение приема стероидных препаратов в течение 12 недель после начала терапии). Если в ходе лечения заболевания не удается достичь стойкой ремиссии (стихания воспаления в кишке), к лечению привлекается хирург для выполнения колопроктэктомии – удаления всей толстой кишки.
6
Правда ли, что на фоне язвенного колита может развиться рак?
У больных с длительным анамнезом язвенного колита существенно повышен риск колоректального рака, что обусловливает необходимость регулярного обследования для выявления дисплазии (трансформации) эпителия толстой кишки. На вероятность развития рака влияют следующие факторы: длительность течения заболевания (риск колоректального рака составляет 2% при 10-летнем, 8% —при 20-летнем и 18% — при 30-летнем анамнезе, начало заболевания в детском и подростковом возрасте, протяженность поражения — риск наиболее повышен при тотальном поражении, в то время как у пациентов с проктитом (поражение только прямой кишки) он не отличается от среднего в популяции, наличие первичного склерозирующего холангита, наличие случаев рака толстой и прямой кишки в семье, тяжелые обострения колита или непрерывное течение заболевания. О способах профилактики рака Вам расскажет специалист при проведении консультации.
7
Какой диеты нужно придерживаться, чтобы не спровоцировать обострение заболевания после достижения ремиссии?
Для больных с воспалительными заболеваниями кишечника может быть рекомендована диета, называемая в кругах диетологов и гастроэнтерологов «Low-FODMAP». FODMAP — это аббревиатура от собирательного названия углеводов, которые плохо усваиваются и вызывают процессы брожения в кишечнике. Кратко перечислим продукты этой группы и чем их можно заменить:
- Некоторые фрукты, которые содержат такой углевод, как фруктоза, в большом количестве. Содержание фруктозы особенно высоко в яблоках и грушах, в арбузе, в концентрированных фруктовых соках и сухофруктах, мёде. Чем заменить: фрукты с низким содержанием фруктозы, такие как бананы, черника, клубника, клюква, виноград, апельсин, киви и дыня.
- Дисахарид лактоза, который содержится в молоке и других молочных продуктах, таких как творог, сливочный сыр, сметана и мороженое. Чем заменить: безлактозное молоко, овсяное/ рисовое /соевое молоко как альтернатива коровьему молоку; безлактозный йогурт. Из сыров подойдут твердые сорта, бри и камамбер. Предпочтительно растительное масло взамен сливочного.
- Синтетические полиспирты— заменители сахара, которые содержатся в жевательной резинке без сахара и конфетах. Чем заменить: в меру, конечно, но можно употреблять традиционный сахар, искусственные подсластители, названия которых не заканчиваются на «–ол»(для России это искусственные подсластители на основе аспартама, цикламата); такие заменители меда, как кленовый сироп, патока.
- Некоторые овощи: брокколи, цветная капуста, белокочанная капуста, особенно квашеная. Ограничьте употребление блюд из артишоков, брюссельской капусты, лука, лука-шалота, лука-порея и спаржи.Чем заменить: баклажаны, зеленая фасоль, сельдерей, морковь, шпинат, сладкий картофель, ямс, кабачок и тыква. Можно добавлять: базилик, перец чили, кориандр, имбирь, лимонник, майоран, мята, душица, петрушка, розмарин и тимьян.
- Бобовые. Бобы, горох, чечевица и соя содержат большое количество таких углеводов, и больным с воспалительными заболеваниями кишечника следует избегать их или есть в очень малых количествах. Чем заменить: рис, овес, просо, киноа и тапиока (саго). При отсутствии целиакии (непереносимости глютена) вы можете употреблять глютенсодержащие продукты (пшеницу, овес, ячмень, рожь).
Источник
Клиника язвенного колита. Признаки язвенного колита.Начинается неспецифический язвенный колит часто медленно, с незначительных проявлений. Одним из самых ранних и патогномоничных симптомов является кровь в стуле. Но этот признак наблюдается при многих других заболеваниях, особенно часто при геморрое, поэтому и врачи, и больные часто останавливаются на диагнозе — геморрой, а патогенетическое лечение не проводится. Примесь крови в стуле вначале бывает незначительной и непостоянной. Затем она становится более значительной и более постоянной. В запущенной стадии заболевания могут быть тяжелые, профузные кровотечения из язв вследствие узуры сосуда стенки кишки. По мере развития заболевания появляются боли в животе. Они вначале незначительны и непостоянны, позднее становятся более выраженными, носят спазматический характер, усиливаются во время и после дефекации и полностью эти боли не исчезают на протяжении целых суток. Если в самом начале заболевания частота стула и характер испражнений не изменяются, то уже вскоре испражнения принимают жидкий характер, дефекации учащаются. Стул с примесью крови и слизи ихорозного характера, с тенезмами, бывает 8—10—20 раз в сутки. Кишечные массы цвета мясных помоев нередко имеют раздражающий характер, вызывают мацерацию кожи, окружающую задний проход. Зависит это, вероятно, от того, что активные ферменты поджелудочной железы и кишечного сока при усиленной перистальтике и быстром прохождении пищевых масс по кишечнику не успевают инактивироваться и выбрасываются при дефекации. Доказательством тому считается увеличение щелочной энтерокиназы и фосфотазы в десятки раз, а лизоцима — в 70—75 раз по сравнению с нормой.
В запущенных стадиях заболевания появляется много симптомов, характеризующих нарушения состава крови, обезвоживание, истощение, интоксикацию. Кожа становится бледной, сухой, морщинистой, складки ее долго не расправляются; часто возникает фолликулит, пиодермия. Ногти становятся ломкими, волосы на голове выпадают. Одновременно нередко развиваются фарингит, ринит со склонностью к атрофическим явлениям. Больные испытывают боли в костях, суставах, мышцах. Сердечные тоны становятся глухими, иногда возникает систолический шум на верхушке. Пульс в большинстве случаев становится частым, артериальное давление — пониженным. Язык обложен коричнево-серым налетом, а при выраженной интоксикации — сухой. Живот умеренно вздут, а иногда, наоборот, сильно втянут; при пальпации его отмечается разлитая болезненность по ходу толстой кишки. В местах наибольшего поражения, обычно в левой половине, по ходу нисходящей и сигмовидной кишок болезненность более выражена, причем кишка прощупывается в виде плотного ригидного шнура. Иногда печень и селезенка увеличены. При неспецифическом язвенном колите появляются и вместе с развитием болезни прогрессируют морфологические изменения состава крови — гипо- или нормохромная анемия, лейкоцитоз со сдвигом влево, анизо- и пойкилоцитоз, ускорение РОЭ. Параллельно происходят значительные биохимические изменения состава крови: гипопротромбинемия до 60%, гипохолестеринемия до 90 мг°/о, гипокалиемия до 12 мг%, повышение азота крови, положительная формоловая проба, изменения сулемовой пробы. При острых формах заболевания заметно снижается общее количество белков крови, альбуминов, повышается содержание глобулинов. При хронической форме заболевания общее количество белков крови может быть в пределах нормы или даже несколько выше нормы, возможно, за счет некоторого нарушения водного баланса и сгущения крови. Отмечается значительный сдвиг в сторону глобулинов (В. К. Карнаухов, Bacon, 1958, и др.), главным образом за счет гамма-глобулина. У больных, по данным В. К. Гусака (1965), повышается уровень меди в крови до 21,6—28,4 мг% на 100% сухого вещества при норме в среднем 15,4 мг%. Чем острее и тяжелее протекало заболевание, тем выше был уровень меди. Этот уровень не снижался после отключения толстой кишки. Но после субтотальной колэктомии и последующего илеоректального анастомоза отмечалось снижение уровня меди крови до 19,9 мг%, а в ряде наблюдений до нормы. Тот факт, что у больных с тотальным поражением толстой кишки, несмотря на ремиссию заболевания, отмечается выраженная гиперкупремия, свидетельствует о продолжающихся в организме воспалительных и аутоаллергических процессах. В. К. Гусак изучал также динамику содержания железа в крови у больных, страдающих неспецифическим язвенным колитом. У больных с острым процессом уровень железа был в среднем 4170 мг% при норме 9100 мг% на 100 г сухого вещества. При двуствольной илеостомии улучшалось общее состояние больных, увеличивалось содержание железа в крови до 6630 мг%. После радикальных операций уровень железа не превышал 5870 мг% и не возвращался к норме даже через 1 1/2—2 года после вмешательства. При копрологическом исследовании у больных, страдающих неспецифическим язвенным колитом, находят в испражнениях слизь, кровь— эритроциты, лейкоциты; мышечные волокна, переваренную клетчатку, крахмал внутриклет’очно, йодофильную флору. При остром течении и рецидивах патологическая картина копрологических исследований нарастает, в период ремиссий снижается и может доходить до нормы. Эти изменения нарастают параллельно развитию заболевания и характеризуют степень воспалительных процессов и распада тканей кишечной стенки. Ж. М. Юхвидовой с соавторами (1965) у всех больных, страдавших неспецифическим язвенным колитом, при бактериологическом исследовании кала обнаружены явления дисбактериоза. У 50% больных преобладала гемоколитическая микрофлора — стафилококк, кишечная палочка, диплококк, у 14% больных обнаруживались паракишечная палочка, часто протей и другие микробы.
— Также рекомендуем «Виды язвенного колита. Течение язвенного колита.» Оглавление темы «Неспецифический язвенный колит.»: |
Источник