Эндоскопические признаки неспецифического язвенного колита
Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
Работы, посвященные дифференциальной диагностике «обычного идиопатического колита» и бактериальной дизентерии, восходят к сообщениям, сделанным сэром Сэмьюэлом Уилксом (1824-1911 гг.) в 1859 г. В них автор указал на существенную особенность неспецифического язвенного колита — ограниченность поражения толстой кишкой. Эндоскопическая картина зависит от активности и длительности заболевания, а также от предшествующего лечения и, реже, суперинфекции.
Для эндоскопической картины неспецифического язвенного колита характерны следующие симптомы:
• начало заболевания с поражения прямой кишки;
• длительное течение;
• симметричное поражение;
• гранулярная поверхность слизистой оболочки толстой кишки;
• хрупкость и легкая ранимость слизистой оболочки;
• нарушение сосудистого рисунка;
• поверхностные изъязвления.
Начало заболевания с поражения прямой кишки и ограничение его дистальным отделом кишечника — высокоспецифичный симптом.
Описанные выше изменения могут быть на всем протяжении ободочной кишки. При этом характерны симметричность поражения толстой кишки и равномерность описанных изменений. Во всех отделах пораженной толстой кишки сосудистый рисунок усилен, слизистая оболочка отличается повышенной ранимостью. При далеко зашедших случаях заболевания можно видеть наложения фибрина в виде сети или налета на поверхности отечной слизистой оболочки.
Если при колоноскопии у молодого пациента, жалующегося на хроническую диарею, поверхность слизистой оболочки прямой и сигмовидной кишки гиперемирована и зерниста и сосудистый рисунок ее усилен, а остальная часть ободочной кишки отделена от нее четкой границей и отличается скудостью изменений, то речь идет о неспецифическом язвенном колите. В таких случаях следует начать лечение, не дожидаясь результатов гистологического исследования биопсийного материала.
При выраженной активности заболевания (как при первичном поражении, так и при рецидиве после проведенной терапии) эндоскопическая картина бывает более сложной. Наряду с массивными отложениями фибрина обнаруживают изъязвления, отличающиеся разнообразием. Они могут иметь полигональные очертания или располагаться в сетчатом порядке либо иметь сливной характер. Отдифференцировать такие изменения от инфекционного колита не всегда легко, особенно в случае суперинфекции.
Эндоскопическая картина меняется в зависимости от длительности неспецифического язвенного колита и количества обострений, при этом отмечается значительная вариабельность эндоскопических изменений. Прежде всего, следует упомянуть о характерных для данного заболевания псевдополипах. Они образуются в результате регенерации сохранившихся участков слизистой оболочки и имеют различную форму, однако по ним невозможно судить об активности заболевания.
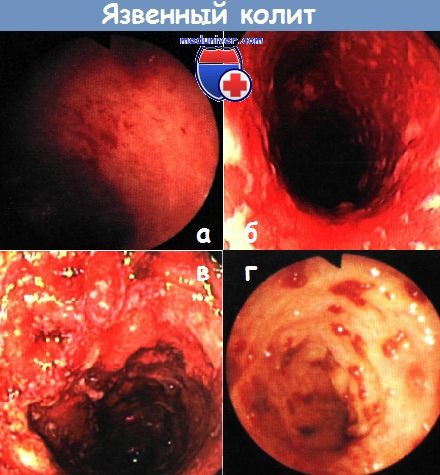
а, б — тяжелый язвенный колит. Контактное кровотечение (стадия II по Барону) (а). Диффузное изъязвление (б). Колоноскопия
в — обширные язвенные изменения, отек, застойные складки со спонтанным и контактным кровотечением (стадия III по Барону). Колоноскопия
г — тяжелый язвенный колит: слизистая оболочка практически полностью утрачена. Колоноскопия.
Даже если псевдополипы образуются на нормальной слизистой оболочке, они легко могут превратиться в гиперпластические полипы. Особенно выраженные изменения при эндоскопии наблюдаются при многократных обострениях на протяжении нескольких лет. Наряду с псевдополипами выявляют все описанные выше изменения от грануляций до эрозий и изъязвлений.
В так называемой хронической стадии неспецифического язвенного колита, когда активность заболевания минимальная, изменения слизистой оболочки слабо выражены. В основном отмечаются незначительные из менения сосудистого рисунка и образование Рубцовых полей, а также, как и в острой стадии, — псевдополипы, которые могут иметь причудливую форму. По-видимому, из-за явного улучшения методов лечения неспецифического язвенного колита описанная картина «ригидной трубки» с выраженной гаустрацией стала встречаться реже.
На основании гистологического исследования не всегда удается выяснить, идет ли речь, например, о хронических воспалительных заболеваниях кишечника или об инфекционном колите. Например, так называемые крипт-абсцессы (интралюминальное скопление гранулоцитов) образуются как при неспецифическом язвенном колите, так и инфекционном колите.
Однако изменение архитектоники крипт и инфильтрация базальных отделов крипт плазматическими клетками являются характерными признаками хронических воспалительных заболеваний кишечника, особенно неспецифического язвенного колита.
После установления диагноза неспецифического язвенного колита показания к повторной колоноскопии ограничены. С одной стороны, это все те случаи, которые могут повлечь за собой внесение изменений в лечение, например, когда имеется подозрение на то, что проктит, диагностированный ранее, распространился на левую половину толстой кишки или на всю толстую кишку (панколит). Обострение само по себе еще не является показанием к выполнению колоноскопии при этом заболевании. С другой стороны, это случаи, когда возникает подозрение на злокачественную трансформацию или имеется высокий риск развития рака толстой кишки.
При панколите после 8-го года заболевания следует ежегодно выполнять колоноскопию, при колите с поражением левой половины толстой кишки показания к ежегодной колоноскопии ставят после 15-летнего течения. Существенное значение для дальнейшего лечения имеет развитие интраэпителиальной неоплазии. Особое значение при этом имеет так называемый диспластическии очаг, или разрастание (DALM — DysplasiaAssociated Lesion or Mass).
Речь идет о полиповидных разрастаниях, в которых выявлена интраэпителиальная неоплазия. Эти изменения следует отличать, с одной стороны, от псевдополипов, с другой — от аденом. Мнения о том, следует ли эти изменения при неспецифическом язвенном колите рассматривать как DALM, расходятся. При подтверждении DALM рекомендуется выполнить проктоколэктомию. Отступление от этой рекомендации и выполнение локального удаления измененной ткани согласно современным подходам рассматривается как нестандартное лечение.
Понятие «хроническая стадия колита» основывается на клинических наблюдениях и еще не устоялось. В конечном счете неспецифический язвенный колит — хроническое заболевание. Опыт показывает, что если при эндоскопическом исследовании явные изменения в толстой кишке отсутствуют, то это еще не значит, что надо отвергнуть диагноз неспецифического язвенного колита и отказаться от необходимого для этого заболевания графика контрольных исследований.
Стандартный подход при контрольной колоноскопии подразумевает выполнение биопсии со взятием 4 кусочков ткани слизистой оболочки толстой кишки с интервалами 10 см. Для прицельного поиска диспластичной ткани следует выполнить хромоэндоскопию, которая, однако, в настоящее время не заменяет стандартной колоноскопии. Если при гистологическом исследовании выявляют высокодифференцированную интраэпителиальную неоплазию, то следует выполнить повторное исследование с привлечением независимого патолога.
Если диагноз интраэпителиальной неоплазии подтвердится, то следует выполнить проктоколэктомию. Эта операция особенно рекомендуется при низкодифференцированной интраэпителиальной неоплазии (HGIN). Если изменения расцениваются как DALM, проктоколэктомия также показана. При аденомах можно ограничиться локальным их удалением.
— Также рекомендуем «Колоноскопия при болезни Крона. Эндоскопическая картина»
Оглавление темы «Эндоскопические картины при колоноскопии»:
- Контрольные исследования полипов толстой кишки. Гистология
- Рак толстой кишки. Причины, варианты опухоли
- Колоноскопия при раке толстой кишки. Эндоскопическая картина
- Эндоскопическое лечение рака толстой кишки. Принципы
- Хронические воспалительные заболевания кишечника. Частота, причины
- Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
- Колоноскопия при болезни Крона. Эндоскопическая картина
- Инфекционные колиты. Причины
- Колоноскопия при сальмонеллезе. Эндоскопическая картина
- Колоноскопия при кампилобактерном энтерите, иерсиниозе. Эндоскопическая картина
Источник
Неспецифический язвенный колит – хроническое заболевание
воспалительной природы с язвенно-деструктивными изменениями слизистой оболочки
прямой и ободочной кишок, характеризующееся прогрессирующим течением и
осложнениями
Этиология и патогенез
Единого мнения о причинах возникновения и механизмах развития НЯК до
настоящего времени не существует. Существуют различные теории возникновения
НЯК: вирусная, генетическая, а также влияние различных аллергических реакций,
вследствие которых появляются антитела к элементам слизистой оболочки толстой
кишки; дефекта защиты слизистой оболочки – нарушения ее целостности вследствие
разрушения слизи бактериальными сульфатазами; курения (некурящие лица или прекратившие
курить болеют в 4 раза реже, чем курящие); связь с удалением миндалин,
аппендикса (аппендэктомия до 20 лет считается протективным фактором для НЯК).
Клиника
Симптоматика заболевания зависит от распространенности поражения, но всегда
коррелирует с его тяжестью. Ведущий симптом НЯК – частый жидкий стул с примесью
крови и слизи, выделение крови – наиболее постоянный признак НЯК.
Массивные кровотечения при НЯК наблюдаются редко, так как крупные сосуды обычно
не повреждаются, но длительная кровопотеря довольно быстро приводит к развитию
анемии.
Отмечается диарея, чаще в вечернее и ночное время, хотя она не является
обязательным симптомом НЯК. Могут беспокоить тенезмы – неотложные болезненные
позывы к дефекации в виде «плевков» крови и слизи, чувства неполного
опорожнения кишечника.
Болевой синдром не типичен для НЯК, одни больные отмечают неясный дискомфорт в
низу живота, другие – схваткообразные боли с локализацией в левой подвздошной
области перед актом дефекации. У большинства пациентов выражен астенический
синдром в виде слабости, недомогания, повышенной утомляемости, снижения
работоспособности; отмечается плохой аппетит, снижается масса тела.
При объективном обследовании часто наблюдаются бледность кожи и слизистых
оболочек, увеличение частоты пульса, повышение температуры тела. Живот вздут,
болезненность при пальпации свидетельствует о выраженном воспалительном
процессе в толстой кишке. Если воспалительный процесс ограничивается слизистой
оболочкой толстой кишки, то живот может быть безболезненным. При осмотре
заднего прохода нередко выявляют отечность и мацерацию перианальной зоны.
При тяжелом течении НЯК развиваются водно-электролитные нарушения с
обезвоживанием, резкой слабостью, нарушением мышечного тонуса.
Кишечные осложнения НЯК
Различают кишечные и внекишечные осложнения НЯК. К местным осложнениям НЯК
относят анальную трещину, парапроктит; появление обширных перианальных
проявлений должно настораживать врача в отношении болезни Крона.
Грозными осложнениями являются массивное кровотечение, токсическая дилатация и
перфорация толстой кишки, которые возникают как проявление гормональной
резистентности (неэффективности терапии высокими дозами кортикостероидов) или
под влиянием субъективных ятрогенных факторов: несвоевременное установление
диагноза, неадекватность проводимой консервативной терапии, выполнение
инвазивных исследований толстой кишки при тяжелом обострении колита и других.
Частота развития кишечного кровотечения составляет 1,5-4%, токсической
дилатации и перфорации – 5-6%.
Следует отметить, что перфорация на фоне массивной кортикостероидной терапии
может протекать со стертой клинической картиной. Единственными симптомами
подчас являются недомогание, тахикардия, ослабление кишечных шумов. При
рентгенографии брюшной полости в вертикальном и горизонтальном положениях
обычно выявляется свободный газ в брюшной полости.
Острая дилатация толстой кишки устанавливается тогда, когда у больного с
тяжелой атакой НЯК обнаруживают расширение поперечной ободочной кишки более 5-6
см в диаметре с потерей гаустрации. Это осложнение может провоцироваться
гипокалиемией, оно характеризуется непрерывной диареей, массивным
кровотечением, септицемией. Живот у больного обычно вздут, петли толстой кишки
тестоватой консистенции из-за резкого снижения тонуса, пальпация сопровождается
шумом плеска.
У некоторых больных в исходе тяжелой атаки формируется псевдополипоз.
Воспалительные полипы являются результатом избыточного роста грануляционной
ткани, которая в последующем покрывается эпителием. Они варьируют по форме и
размеру, но обычно в длину они менее 1,5 см. Воспалительные полипы могут быть
на длинной ножке, без нее либо в виде «мостика», они не считаются предраковым
состоянием и могут регрессировать.
Частые обострения НЯК приводят к сужению просвета кишки, при этом возможны
образование свищей, воспаление тазовой клетчатки, тромбоэмболия.
У больных, заболевших НЯК в детстве, существует высокий риск злокачественной
трансформации. Установлено, что частота возникновения рака толстой кишки у
больных НЯК в 7-10 раз выше, чем в общей популяции. При хроническом течении НЯК
рак развивается в начале второго десятилетия заболевания приблизительно у 3%
больных, среди болеющих более 20 лет – у 17,8%, более 30 лет – у 30%.
Внекишечные осложнения НЯК
НЯК нередко сопровождается внекишечными осложнениями со стороны печени, кожи,
глаз, суставов, позвоночника, возможно развитие нефритов, амилоидоза, флебитов,
перикардита, стоматита, глоссита.
Узловатая эритема проявляется множественными болезненными и воспаленными
узелками на передней поверхности голеней, возникающими в разгар обострения.
Изменения появляются на туловище или конечностях в виде стерильных пустул,
которые вскрываются, обнажая сливающиеся язвы. Некроз прогрессирует,
захватывает жировую клетчатку и мышцы. Гангренозная пиодермия плохо поддается
терапии.
Для артритов характерно ассиметричное распределение, поражаются крупные суставы
(коленные, плечевые, голеностопные, локтевые, лучезапястные). Они становятся
горячими на ощупь, отечными. Эрозии внутрисуставных поверхностей отсутствуют,
воспалительные изменения разрешаются в состоянии ремиссии больного.
Внекишечным осложнением со стороны печени является склерозирующий холангит, он
выявляется у 4-5% больных НЯК, почти у всех больных склерозирующим холангитом
(70-90%) диагностируют НЯК. Хронический воспалительный процесс во внутрипеченочных
и внепеченочных желчных протоках приводит к холестазу и циррозу печени. У
33-50% больных с НЯК выявляют жировой гепатоз печени, у 1-5% – хронический
аутоиммунный гепатит, вследствие метаболических изменений у 30% пациентов с НЯК
– калькулез желчного пузыря.
Диагностика
Диагноз НЯК устанавливается на основании клинической картины, клинического
и биохимического анализов крови, исследований фекалий, ректоромано- или
колоноскопии, гистологической оценки биоптатов, ирригоскопии.
В клиническом анализе крови возможны гипохромная или микроцитарная анемия,
лейкоцитоз, повышенная СОЭ, сдвиг лейкоцитарной формулы влево; в биохимическом
анализе – повышение уровня α2- и γ-глобулинов (в остром начале
болезни), снижение содержания в крови альбумина как следствие повышенной
экссудации его в просвет кишечника. При прогрессировании болезни снижается
концентрация калия, кальция, натрия, хлора, магния, холестерина, альбумина,
могут появляться признаки метаболического ацидоза, наблюдается небольшое
преходящее повышение уровня трансаминаз.
В последние годы появились сообщения еще об одном маркере аутоиммунного
воспаления – β2-микроглобулине, который вырабатывается лимфоцитами, связан
с главным комплексом гистосовместимости и обладает иммунорегулирующими
свойствами. Установлено, что концентрация β2-микроглобулинов при НЯК
повышается в соответствии со степенью активности воспалительного процесса в
толстой кишке.
Рутинный анализ фекалий выявляет (или исключает) кишечные инфекции (Salmonella,
Shigella, Campylobacter, Clostridium difficile, Yersinia). У
иммуноскомпрометированных больных следует убедиться в отсутствии
цитомегаловируса, вирусов герпеса, Mycobacterium avium-intracellulare. Нужно
иметь в виду инфекцию, вызванную E.
сoli (штамм О157), особенно
при остром начале заболевания, выраженном болевом синдроме и кровопотере.
Эндоскопическое исследование проводят всем больным, ректороманоскопия считается
наиболее диагностически ценным исследованием при НЯК.
При ректороманоскопии оценивают состояние слизистой оболочки прямой и
сигмовидной кишок. В начальном периоде заболевания отмечаются гиперемия, отек и
зернистость слизистой оболочки кишки, ранимость, склонность к кровотечениям,
единичные эрозии. При среднетяжелом течении слизистая оболочка становится
бархатной, исчезает сосудистый рисунок, появляются контактно и спонтанно
кровоточащие язвы. Для тяжелого течения НЯК характерны большие язвы, покрытые
гнойным экссудатом, которые могут быть причиной массивных спонтанных
кровотечений. В дальнейшем появляются рубцовые изменения стенки кишки
(язвенно-деструктивный колит). Воспалительные полипы, сужение ампулы прямой
кишки и формирующиеся стриктуры отражают тяжесть и хронизацию патологического
процесса.
При колоноскопии оценивают протяженность поражения и степень воспалительных
изменений в различных сегментах толстой кишки. Колоноскопия не является
обязательной диагностической процедурой при НЯК. Она может быть полезна для
выяснения протяженности патологического процесса, а также для дифференциальной
диагностики псевдополипов и рака толстой кишки.
Биопсия – один из важных компонентов подтверждения диагноза. С ее помощью
определяют инфильтрацию слизистой оболочки лейкоцитами, образование крипт-абсцессов,
снижение количества бокаловидных клеток.
Ирригоскопия по информативности уступает эндоскопическим методам исследования
при диагностике минимальных изменений. Наиболее ранним признаком НЯК,
выявляемом при двойном контрастировании, является мелкая зернистость слизистой,
линия которой становится неровной. По мере нарастания тяжести процесса
слизистая утолщается, приобретает волнистый вид, хорошо прослеживаются
поверхности изъязвления. Глубокие язвы создают впечатление, что слизистая
буквально «истыкана гвоздями». Выявляют полиповидные образования
(псевдополипы). У больных с длительным анамнезом гаустрация исчезает, кишка
суживается и укорачивается, со временем приобретая форму шланга – симптом
«водопроводной трубы».
Для диагностики заболевания должен быть исследован терминальный отдел
подвздошной кишки, который часто не изменен, однако у больных с тотальным
поражением толстой кишки нередко выявляют изъязвление слизистой оболочки или
расширение просвета этого отдела тонкой кишки в отличие от сужения, характерного
для болезни Крона. В период ремиссии НЯК может наблюдаться частичная или полная
обратимость рентгенологических признаков болезни.
Доброкачественные сужения толстой кишки развиваются у 5-10% больных НЯК, они
связаны с гипертрофией мышечной пластинки слизистой оболочки.
На наличие злокачественной стриктуры указывают нечеткие границы патологического
процесса, неправильные контуры, наличие плотного суживающегося кольца и т. д.
В последнее время для диагностики НЯК используют радионуклидные методы (иммуносцинтиграфия
с мечеными технецием моноклональными антигранулоцитарными антителами). Одним из
современных методов диагностики является капсульная эндоскопия.
Лечение
Лечение НЯК предусматривает: комплексную терапию обострений, поддерживающую
противорецидивную терапию в период ремиссий, своевременное хирургическое
лечение при отсутствии эффекта от терапевтического лечения и при возникновении
угрожающих для жизни осложнений, лечение послеоперационных больных.
Сложности терапевтического лечения НЯК обусловлены, с одной стороны, возможной
резистентностью организма больного к лечению, с другой, – побочными эффектами
препаратов и их непереносимостью пациентами. Помимо этого, необходимость
постоянного приобретения дорогостоящих лекарств ложится серьезным финансовым
грузом на больных, поэтому они часто не принимают нужных лекарственных
препаратов для поддержания ремиссии из-за их недоступности по цене.
Больному НЯК, прежде всего, рекомендуют физический и психический покой.
Лечебное питание предусматривает диету №4 (с повышенным содержанием белка –
130-150 г/сут), ограничение жиров в рационе питания (55-60 г/сут), углеводов
(250-400 г/сут) при максимальном ограничении клетчатки, исключение молочных
продуктов.
При тяжелом течении болезни к диете добавляют бесшлаковые продукты (питательные
смеси), содержащие коротко- и среднецепочечные жиры, легко усваиваемые белки,
быстро растворяющиеся в воде.
В медикаментозном лечении НЯК используются препараты, которые влияют на:
– течение воспалительного процесса;
– иммунологическую реактивность организма;
– коррекцию метаболических нарушений;
– нормализацию процессов всасывания в кишечнике;
– восстановление эубиоза кишечника.
Основа адекватного медикаментозного лечения – правильный выбор препарата
(соответствие препарата стадии активности воспалительного процесса), подбор
максимально эффективной дозы и продолжительность лечения, позволяющая оценить
эффективность терапии.
Хирургическое лечение
Абсолютными показаниями к хирургическому лечению являются перфорация кишки,
септическое состояние, связанное с острой токсической дилатацией толстой кишки,
профузное кровотечение.
Относительным показанием (резекция толстой кишки в пределах здоровых тканей)
служит прогрессирующее рецидивирующее течение НЯК с повторными массивными
кровотечениями, несмотря на комплексную медикаментозную терапию.
Производят колэктомию с илеостомией, радикальная операция дает хороший
результат. Однако если остается in situ слизистая оболочка прямой кишки, то
сохраняется риск малигнизации и остаются проблемы, связанные с внекишечными
осложнениями. Поэтому у больных с тяжелыми внекишечными манифестациями,
например, с прогрессирующими болезнями печени или тяжелой гангренозной
пиодермией, только колопроктэктомия приводит к их затиханию. Профилактическую
колэктомию рекомендуется проводить больным с НЯК, у которых при многократной
биопсии выявляется выраженная дисплазия.
Таким образом, неспецифический язвенный колит – это тяжелое заболевание со
сложным, во многих случаях труднообъяснимым механизмом развития, возникающее у
лиц и молодого, и зрелого возраста. Требуется дальнейшее глубокое и
всестороннее изучение этого во многом загадочного и таинственного заболевания.
Источник


