Энтерол при псевдомембранозном колите
Доказано, что Clostridium difficile может обнаруживаться в стуле здоровых людей. Одновременноо, имеются убедительные данные, указывающие на то, что эти микроорганизмы не способны к длительному существованию в неизмененной нормальной микроэкосистеме кишечника.
Для осуществления патогенных свойств этого микроорганизма необходимы условия, способствующие его избыточному росту, которые возникают в результате применения антибиотиков, то есть проведения антибиотикотерапии.
К основным антибактериальным препаратам, связанным с развитием псевдомембранозного колита, относят цефалоспорины (особенно 2 и 3 поколений), ампициллин, амоксциллин и клиндамицин. Менее причинно-значимыми антибиотиками являются макролиды (эритромицин, кларитромицин, азитромицин) и другие пенициллины. Однако следует учитывать, что практически любой антибактериальный препарат может привести к возникновению псевдомембранозного колита.
Длительное применение антибиотиков или же одновременное применение 2-х и более антибактериальных препаратов ещё более повышает риск развития псевдомембраного колита.
Заболевание развивается при развитии резистентности Clostridium difficile к антибиотикам, подавляющим жизнедеятельность прочей кишечной микрофлоры. Таким образом, возникновение псевдомембранозного колита является результатом развития своеобразного «клостридиального» дисбактериоза у больных под влиянием различных предрасполагающих факторов.
Патогенные штаммы C. difficile продуцируют токсин А и токсин В. Токсин А — мощный энтеротоксин с цитотоксической активностью, вызывающий нарушение барьерной функции слизистой кишечника за счет повреждения эпителиоцитов и активацию секреции жидкости в просвет кишечника. Токсин B – цитотоксин, в 1000 раз более мощный цитотоксин, чем токсин А, его цитотоксический эффект обусловлен нарушением полимеризации внутриклеточных филаментов актина).
Токсины C.difficile воздействует на слизистую оболочку кишечника, вызывая в ней глубокие изменения, вплоть до перфорации. Некоторые антибиотики, особенно линкомицин, клиндамицин, ампициллин индуцируют продукцию цитотоксина, повышая его уровень в 16-128 раз без прироста биомассы микроорганизма; несколько меньше, но также повышается продукция энтеротоксина.
У C.difficile описаны плазмиды, которые участвуют в переносе устойчивости к антибиотикам.
Выявляемые в толстой кишке морфологические изменения слизистой обусловлены действием только токсинов, поскольку сами клостридии не обладают инвазивными свойствами и, как правило, в подслизистый слой не проникают. Протяженность и глубина морфологических изменений, выявляемых в толстой кишке, обусловливают тяжесть течения инфекционного процесса.
- Предрасполагающие факторы развития псевдомембраного колита
Помимо антибиотикотерапии (основного предрасполагающего фактора) кдругим предрасполагающим факторам развития псевдомембраного колита относят:
- Возраст старше 60 лет.
- Нахождение в стационаре (особенно в одной палате с инфекционным больным или в реанимационном отделении).
- Операции на органах брюшной полости.
- Применения цитостатических препаратов (особенно метотрексата).
- Гемолитико-уремический синдром.
- Злокачественные заболевания.
- Ишемия кишечника.
- Почечная недостаточность.
- Некротический энтероколит.
- Болезнь Гиршпрунга.
- Хронические воспалительные заболевания кишечника.
- Различные желудочно-кишечные нехирургические манипуляции (например, установка назогастрального зонда).
Источник
Здравствуйте, Буду очень признательна за ваше мнение по поводу моего диагноза и лечения. Все началось летом 2015 г. в июле переболела толи кишечным гриппом, толи ротовирусом (температура 37, болело горло, насморк, боли в животе, один день был понос 6-7 раз желтого цвета и вырвало 1 раз), лечилась энтерофурилом, энтеросгель, диета. Стало лучше, закрепило, потом неожиданно через 7 дней после отмены всего начался очень сильный понос с обезвоживанием (более 20 раз в день), на ногах не могла стоять. На 2 день госпитализировали, нашли токсин клостридий В, поставили постмкмбранозный калит. Лечили: капельницы с три соль, энтерол, метронидазол, интетрикс, смекта, остальное не вспомню. Стадо лучше, но после лечение стул кашицеобразный и часто (4-5 раз в день). После выписки сказали пить нормобакт 2 недели и креон, все пропила стул не оформленный 3-4 раза в день желтый. Потом пила нормофлорины 3 недели эффекта нет. Потом был назначен курс: тримедат, энтерол, закофальк, Рио фло! Ра баланс, урсосан. На фоне лечения стул сократился до 2-3 раз в день, ушли моменты когда утром первым делом бежишь в туалет, стул продолжал быть плохо оформленным (каша), иногда переходил в понос 6-7 раз (связываю с приемом свежих овощей). Вцелом все время на диете, ничего жареного, жирного, сладкого. Потом попала к другому врачу, сдали анализ на дисбактериоз: бифидобактерии 10^5, лакто 10^7, протей 10^7, золотистый стафилококк 10^3, еcoli 10^4. Капрограмма: крахмал много, очень много волокон, переваривпемой и неперевариваемой клетчатки, мала, жир умеренно, реакция кислая, цвет желтый, остальное все в норме. ФГДС поверхностный гастрит, колоноскопия: умеренные явления колита (врач говорит что это скорее из-за подготовки фортрансом). Сдавала общую кровь 2 раза: все в норме, в моче появилось очень много уратных солей стало, остальное в норме. Панкреатическая эластаза в норме. С-реактивный белок в норме. Кальпротектин 75. Назначили: альфа нормикс, бификол, Рио флора баланс, закофальк. Стул стал 1-2 раза в день оформленный, но мягкий и как-будто рваный, иногда желтый, иногда коричневый, появился метеоризм иногда с коликами, особенно к вечеру раздувает, появился дискомфорт в желудке после бифиформа. До назначили пепсан, стало полегче. Новый анализ на дисбактериоз показал что не ушел золотистый стафилококк, стал 10^4, остальное в норме. Новая капрограмма: лейкоциты 0-1в п. Зр., крахмал ++, мыла и жирные кислоты +, перевариваемая клетчатка +++, реакция нейтральный, волокна ++, остальное ок. Врач говорит что капрограмма стала лучше, но меня беспокоит постоянное наличие переваривпемой клетчатки и крахмала в больших количествах, а также то что стул то нормальный, то рваный, то маленькими кусочками, иногда мягкий, причем в начале всегда твердый и помягче к концу. По гинекологии тоже ощущаю что есть дисбиоз. Мне ставят постинфекционный СРК. но сколько он может длиться. Подскажите пожалуйста на правильном ли я пути и правильно ли поставлен диагноз? Возможно стоит что-то еще доздать? Может ли быть такое что после инфекции кишечная стенка сильно повреждена? Нормальная ли у меня капрограмма? Еще хотела добавить что за все эти 3 месяца я продолжала понемногу худеть, особенно после колоноскопии на 1 кг. Заранее благодарю!
Источник
Псевдомембранозный колит — заболевание, вызывающееся спорообразующим анаэробным микробом Clostridium difficile. Несмотря на то что клинические проявления болезни весьма вариабельны, чаще всего у больных наблюдаются длительная диарея, интоксикация, боль в животе и лейкоцитоз, возникающие, как правило, на фоне антибиотикотерапии.
Причины[править | править код]
Причиной псевдомембранозного энтероколита является нерациональное применение антибиотиков, приводящее к избыточному размножению определенного условно-патогенного микроба — Clostridium difficile.
Симптомы и течение[править | править код]
Диарея, частый водянистый стул, со слизью и кровью. Повышается температура, появляются признаки интоксикации — слабость, разбитость, тошнота, рвота. Больной жалуется на боли в животе, которые усиливаются перед дефекацией, могут быть ложные позывы, тенезмы. При объективном исследовании живот умеренно вздут, отмечается болезненность при пальпации по ходу толстой кишки. Тяжелым можно считать такое течение заболевания, когда в клинике, наряду с выраженными кишечными проявлениями, наблюдаются сердечно-сосудистые нарушения — тахикардия, гипотония; явления дегидратации и электролитные расстройства. Часто бывают признаки нарушения белкового обмена, по-видимому, вследствие экссудативной энтеропатии. Утяжеляет состояние больного развитие осложнений — перфорации кишки и токсического мегаколон. У больного с перфорацией значительно усиливаются боли, появляется локальная болезненность и напряжение мышц брюшного пресса, определяется свободная жидкость в брюшной полости, ещё более усугубляются общие расстройства.
Лечение[править | править код]
Первым мероприятием является отмена антибиотика, спровоцировавшего развитие псевдомембранозного колита. Этиотропная терапия заключается в назначении антибактериальных средств, к которым чувствителен Сl.difficile. Это ванкомицин и метронидазол. Ванкомицин плохо всасывается в кишечнике, при пероральном приеме его концентрация быстро нарастает. Назначается по 125 мг 4 раза в день в течение 5-7 дней. Препаратом выбора является метронидазол (0,25 3 раза в день) в течение 7-10 дней. В тяжелых случаях, когда пероральный прием затруднен, метронидазол можно назначать внутривенно. Крайне важна патогенетическая терапия, особенно у больных тяжелыми формами заболевания. Основные её направления — коррекция водно-электролитных расстройств и белкового обмена, восстановление нормального состава кишечной микрофлоры, связывание токсина Cl.difficile. Прогноз всегда серьезный.
Было показано, что ректальное введение больным людям фекалий или микроорганизмов из фекалий, взятых от здоровых доноров, вылечивает системную инфекцию Clostridium difficile в 85-90% случаев[1][2][3].
Профилактика[править | править код]
Профилактика заболевания заключается в рациональном применении антибиотиков.
Примечания[править | править код]
- ↑ Джонатан Эйзен. Знакомьтесь, ваши микробы. TED Talks (7 января 2012).
- ↑ Burke K.E., Lamont J.T. Fecal Transplantation for Recurrent Clostridium difficile Infection in Older Adults: A Review. (англ.) // Journal of the American Geriatrics Society (англ.)русск. : journal. — 2013. — August (vol. 61, no. 8). — P. 1394—1398. — doi:10.1111/jgs.12378. — PMID 23869970.
- ↑ Drekonja, D; Reich, J; Gezahegn, S; Greer, N; Shaukat, A; MacDonald, R; Rutks, I; Wilt, T.J. Fecal Microbiota Transplantation for Clostridium difficile Infection: A Systematic Review (англ.) // Annals of Internal Medicine (англ.)русск. : journal. — 2015. — 5 May (vol. 162, no. 9). — P. 630—638. — doi:10.7326/m14-2693. — PMID 25938992.
Ссылки[править | править код]
- Клостридиозный псевдомембранозный колит (Автор Масленникова Н. А.)
- Псевдомембранозный колит
- Гастроэндоскопия. Псевдомембранозный энтероколит
- Псевдомембранозный колит. Болезни на Йод. Ру
Источник
«Перекос» в составе микрофлоры после приема антибиотиков может привести к развитию псевдомембранозного колита. Причина в «несговорчивой» клостридии
Это тяжелое воспаление толстой кишки, при котором на слизистой кишечника появляются желтоватые, сливающиеся между собой бляшки. Болезнь проявляется болью в животе, поносом, кровью в стуле. Осложнения заболевания очень серьезны и могут закончиться летальным исходом.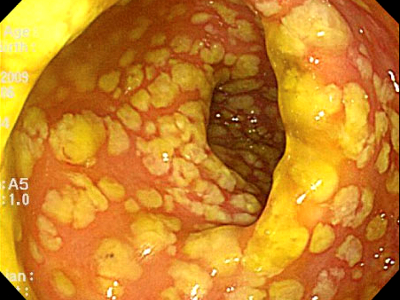
Самая частая (не исключено, что и единственная) причина псевдомембранозного колита — активное размножение в толстом кишечнике Clostridium difficile, в норме находящейся в кишечной микрофлоре в очень малых количествах.
Врачу необходимо учитывать менее распространенные причины болезни, поскольку к такой клинике могут привести другие заболевания: болезнь Бехчета, коллагеновый колит, болезнь Крона и неспецифический язвенный колит, другие микроорганизмы (бактерии, паразиты, вирусы). К тому же болезнь могут вызвать ряд наркотических средств и токсинов. Правильно определенная причина заболевания позволит корректировать лечение и прогнозировать ход болезни.
Хирургия псевдомембранозного колита имеет дело с перфорацией толстой кишки, гангренозным поражением стенки кишечника и при очень тяжелом течении заболевания (в тяжелых случаях проводят колэктомию с формированием энтеростомы).
До применения антибиотиков широкого спектра действия колит чаще ассоциировался с ишемией кишечника, кишечной непроходимостью, отравлением тяжелыми металлами. Сейчас есть несколько причин, приводящих к заболеванию, но в подавляющем большинстве случаев — это C. Difficile.
В иностранной литературе такие нозологические формы получили название нозокомиальных колитов, или колитов, ассоциированных с С. Difficile (CDAD, или Clostridium difficile antibiotic associated diarrhea)
«Трудная» клостридия
Бактерия Clostridium difficile впервые была описана Холлом и О’ Толе (Hall and O’Toole) в 1935 году. Неизвестный на тот момент микроорганизм получили из кала грудного ребенка и назвали «difficile»(по-латыни — трудный, несговорчивый) из-за большой сложности его культивирования. Несколько позже бактерия была отнесена к клостридиям. После открытия пенициллина и начала активного применения антибиотиков врачи описывали «кровавую диарею», но как причину псевдомембранозного колита «трудную» клостридию стали воспринимать только после работ Джона Бартлетта в 1978 году.
Clostridium difficile является грамположительной крупной палочкой, которая способна формировать споры. Споры бактерии очень устойчивы во внешней среде и способствуют ее распространению. Встречается микроорганизм в окружающей среде, а также кишечнике человека и животных.
Близкие родственники этой бактерии:
— C. botulinum, возбудитель ботулизма
— C.perfringens , возбудитель газовой гангрены
— C.tetani, возбудитель «болезни босых стоп», или столбняка.
Причем первая и третья клостридии занимают такие же места в соревновании по выработке самый сильный из известных ядов. На втором месте — дифтерийная палочка со своим дифтерийным токсином.
Clostridium difficile тоже своей известности обязана вырабатываемым ею токсинам.
Эта бактерия является обитателям нормальной кишечной микробиоты толстой кишки. Важно то, что количество этих бактерий и их активность очень низкая. В норме в кишечнике человека обитает 0,01-0,001% C. difficile от общего числа бактерий (и достигать при болезни 15-30%).
Довольно редко выявляются в фекалиях здоровых людей — около 3%. У госпитальных больных частота возрастает до 30%.
Очень интересно то, что у здоровых детей бактерия выделяется в почти половине случаев, а у детей грудного возраста — до 90%. Считают, что токсин C.difficile на кишечный эпителий новорожденных просто не действует (псевдомембранозный колит у младенцев не развивается).
Патогенез
Первым шагом в механизме развития заболевания является нарушение нормальной микрофлоры толстой кишки с последующей ее колонизацией C. difficile. Обычно этот процесс является следствием приема антибиотиков, но может быть после химиотерапии и приема цитостатиков, у пациентов с иммунодефицитом.
В норме у клостридии очень много «конкурентов». Еще важно то, что спорам ее практически не позволяют развиваться в активную вегетативную форму. Антибиотик уничтожает окружающую «несговорчивую» бактерию микрофлору и она начинает размножаться. Более того: «просыпаются» споры бактерии, которым в кишечнике в норме просто не дают расти. Находящаяся в вегетативной форме клостридия начинает вырабатывает экзотоксины. Большая часть патогенных штаммов продуцирует два таких: токсин А (энтеротоксин) и токсин B (цитотоксин, считают в патогенезе основным). Точка приложения их — рецепторы слизистой оболочки толстой кишки. Повреждается как структура клетки, так и межклеточные контакты. Эпителиальные клетки отслаиваются: формируются микробреши в кишечном барьере. На защиту поврежденного фрагмента кишки привлекается большое количество «больших пожирателей» — макрофагов.
Псевдомембраны формируются из-за притока большого количества макрофагов на место поврежденной слизистой оболочки. Псевдомембраны — морфологический признак псевдомембранозного колита — это пленки фибрина, образовавшиеся на участках некроза клеток эпителия слизистой кишки, макроскопически выглядящие как бледные серовато-желтые бляшки размером достигающие 2 сантиметров.
За счет повреждений слизистой в подслизистый слой массово проникают иммунные клетки. Возникает отек и кровоизлияния. При очень тяжелых случаях бляшки сливаются в сплошную зону поражения
Псевдомембранозный колит: симптомы и клиника
Клиника болезни и те жалобы, которые предъявляет пациент очень вариабельны. Болезнь может развиться как в процессе лечения антибиотиками, так и через некоторое время. Обычно симптомы появляются в течение первой недели после курса антибиотиков, но описаны случаи отсроченного развития болезни (через 1,5-2 месяца).
На что будет жаловаться пациент? Жидкий стул, боль в животе и повышение температуры.
Основной и ключевой симптом псевдомембранозного колита — диарея. Понос наблюдается практически всегда. Но не стоит паниковать если у Вас было «расстройство» в течение двух-трех дней после антибиотикотерапии. Легкий дисбиоз обычно проходит самостоятельно. А вот при клостридиальном колите стул очень часто — до 10-20 раз в сутки, водянистый. Могут быть прожилки крови. Диарея носит упорный характер и может сохраняться до 2 месяцев. И боли в животе. Поврежденная слизистая провоцирует боли спастического характера. Боли в животе чаще не имеют четкой локализации (обычно по ходу толстого кишечника).
Реже, в более тяжелых случаях, в клинике заболевания присутствует лихорадка. Чаще всего цифры небольшие. Высокие цифры характерны для тяжелых форм болезни.
Сложнее в плане диагностики бывает тогда, когда заболевание проявляется высокой температурой и болями в животе. Причем вначале болезни может быть парез кишечника и поноса может не быть. Клиника может напоминать «синдром острого живота». Поэтому всегда сообщайте врачу о приеме накануне антибактериальных препаратов.
Осложнения псевдомембранозного колита
1. Гипокалиемия. Снижение количества калия в крови. Причина в диарее и потере жидкости.
2. Эксикоз (обезвоживание). Причина та же.
3. Токсический мегаколон. Или токсическая дилатация толстой кишки.
Про этот синдром стоит написать отдельную статью. Считается, что токсическая дилатация вызвана снижением тонуса гладкой мускулатуры толстой кишки по причине повышения концентрации NO (оксида азота) в гладкомышечных волокнах. Боль в животе, кровь с примесью гноя в стуле. Общая слабость, снижение артериального давления. Токсический мегаколон четко выявляется при рентгенографии брюшной полости (увеличение диаметра толстой кишки более 6 см)
При этом осложнении высок риск еще одного:
4. Перфорация толстой кишки.
Боли в животе значительно усиливаются. Возникает рефлекторное повышение тонуса брюшного пресса. Больной боится пошевелиться. Развивается перитонит. Это неотложное хирургическое состояние.
Как будем выявлять клостридию?
Общий анализ крови
В общем анализе крови при псевдомембранозном колите есть характерные изменения показателей. Если диарея связана с C. Difficile, отмечается выраженный лейкоцитоз (выше 15*10^9). Этот анализ прост и полезен при первоначальном подозрении на клостридиальный колит.
Культуральное исследование
Начиная с 70-х годов 20-го века этот метод был широко распространен. Микроорганизм выращивают на специальных средах. Сейчас применяется значительно реже, так как это требует значительное время (пациент нуждается в немедленном лечении). К тому же (и хотя метод очень чувствителен), выделив культуру нельзя сказать, вырабатывает она токсин или нет. На питательной среде одинаково растут как токсигенные, так и нетоксигенные штаммы. Выделив культуру, остается только идентифицировать производство токсинов. Эффективность в таком случае не будет уступать анализу нейтрализации цитотоксина (CCCN)
ИФА (Иммуноферментный анализ)
Метод иммуноферментного анализа, применяемый для выявления токсинов А и В в течение многих лет был наиболее значимым диагностическим тестом. Однако сейчас ввиду плохой чувствительности анализа как отдельный тест не проводится. К тому же для диагностики псевдомембранозного колита необходимо определять именно два токсина. Есть штаммы, имеющие какой-то один токсин.
Теперь о специфических анализах
Анализ нейтрализации цитотоксина клеток (Cell culture cytotoxin neutralization, или CCCN)
Этот метод основан на определении цитотоксина В в каловом материале. В течение многих лет считался «золотым стандартом». В последнее время исследователи отмечают недостаточную чувствительность (токсин в каловом материале довольно быстро разрушается).
Фильтрат образца стула помещают в среду с чувствительными клеточными культурами. Обычно для этого используют фибробласты человека. Если токсин присутствует в материале — клетки закругляются. Для более точной диагностики материал вводят к клеткам вместе с антителами с цитотоксину. В таком случае цитотоксический эффект не наблюдается.
Метод считается одним из лучших, но трудоемкий и дорогой. К тому же, как и культуральное исследование (конечно по срокам поменьше), тоже требует времени, около 48 часов.
Исследование на наличие глутаматдегидрогеназы (GDH, glutamate dehydrogenase)
GDH представляет собой фермент, который продуцируется C. Difficile (иногда, правда, и другими клостридиями). В каловом материале он относительно стабилен. Только продуцируется он как токсигенными так и нетоксигенными штаммами. Поэтому для диагностики псевдомембранозного колита его применять изолированно нельзя. Метод очень чувствителен и поэтому полезен как скрининг (но только в составе многоэтапной диагностики).
Метод амплификации нуклеиновых кислот (МАНК). Или тест NAAT(Nucleic acid amplification test)
Это разновидность метода ПЦР. Суть метода — многократное копирование короткого (уникального для каждой бактерии фрагмента ДНК). При псевдомембранозном колите выявляют наличие гена токсина В (tcdB). По рекомендациям American Society for Microbiology — это самый лучший метод. Результаты NAAT можно получить быстро, он очень чувствителен. Но обнаруживает он только ген токсина, а не наличие самого токсина. Тем более есть пациенты-носители. То есть есть риск ложного положительного результата. К тому же метод сейчас очень дорогой.
Эндоскопия
Колоноскопия обычно не рекомендуется, если имеются типичные симптомы и псевдомембранозный колит подтвержден лабораторными анализами. Это связано с потенциальным риском исследования (перфорация). Тем не менее, эндоскопическое исследование может быть полезно у пациентов с нетипичной клиникой и отрицательным лабораторным результатом.
При колоноскопии в толстой кишке выявляют беловато-желтые бляшки, которые образуют псевдомембраны на поверхности слизистой оболочки. Псевдомембраны могут иметь диаметр до 2 сантиметров, разбросанных по районам с нормальной и гиперемированной слизистой оболочки. Однако, псевдомембраны, сплошь покрывающие слизистую, можно увидеть при тяжелых формах болезни.
При легких формах заболевания могут наблюдаться признаки неспецифического колита: покраснение, отек и «рыхлость» слизистой оболочки. Псевдомембраны могут отсутствовать или слишком малы для визуализации.
Рентгенография
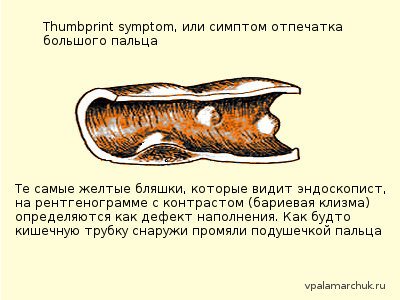
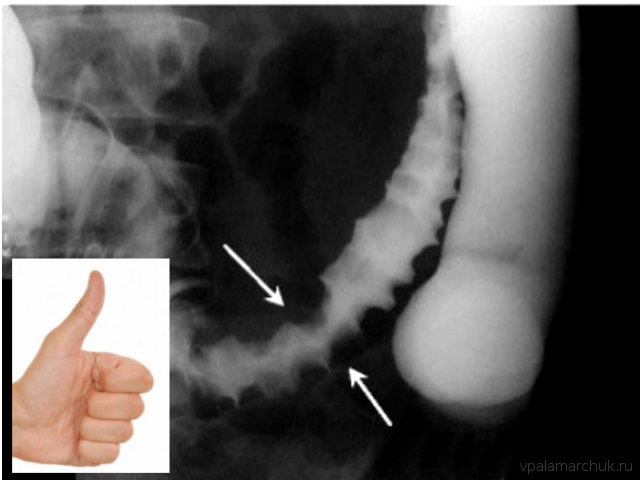
Метод неинвазивен и может быть очень полезен. Обзорная рентгенография брюшной полости может выявить клинику кишечной непроходимости. При рентгенографии с использованием контраста при псевдомембранозном колите может наблюдаться утолщенная стенка кишки (в норме стенка не видна), а также симптом «большого пальца»: дефект контрастирования в результате кровоизлияний в подслизистый слой кишки. При тяжелом поражении определяется выраженное расширение кишки.
Компьютерная томография
Более информативна, чем предыдущий метод. Выявляется отек стенки кишки, своеобразная деформация стенки кишки за счет утолщенной слизистой — симптом аккордеона (бариевый контраст остается между утолщенными кишечными складками, напоминая меха музыкального инструмента).
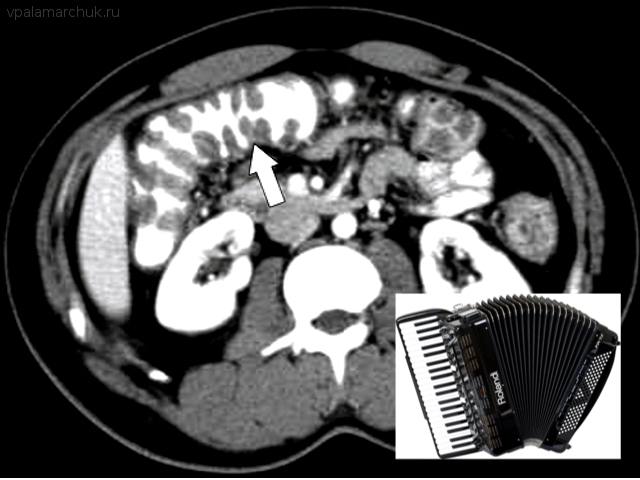
Симптом аккордеона: своеобразная «гармошка» из кишки
Отек подслизистого слоя определяется как симптом «двойного гало» или симптом двойного ореола. Вообще это признаки поражения стенки кишки не совсем специфичны, наблюдаются они и при ишемическом колите.
Лечение псевдомембранозного колита
Чаще всего псевдомембранозный колит развивается после применения клиндамицина, линкомицина, полусинтетических пенициллинов и цефалоспоринов с широким спектром антибактериального действия.
Но есть одно но. Болезнь может развиться после применения других антибиотиков, в том числе ванкомицина и метронидазола, которые как раз применяются для лечения!
После подтверждения диагноза необходимо определить ответственные антибиотики и прекратить их прием. Следующим шагом в лечении — подобрать препарат.
Выбор небольшой: метронидазол, ванкомицин и фидаксомицин. В США, например, одобрены первые два.
Метронидазол — антибактериальный препарат, который используется для лечения псевдомембранозного колита с 1970х годов. Многочисленные исследования показали, что он также эффективен, как и ванкомицин при лечении начальных и умеренных проявлений колита.
Фидаксомицин, как антибиотик группы макролидов был одобрен в 2011 году.
Выбор препарата зависит от тяжести течения колита. Легкое и умеренное лечение начинают с приема метронидазола в течение 10 — 14 дней. При отсутствии эффекта применяется ванкомицин или фидаксомицин.
Очень важно в лечении снизить к минимуму возможность рецидивов. Рецидив для псевдомембранозного колита — довольно частое и малоприятное осложнение. Сейчас есть два крупных исследования, которые продемонстрировали преимущества фидаксомицина перед ванкомицином: меньше риск рецидива. Но фидаксомицин сейчас очень дорог.
Имеет место в лечении и пробиотические препараты. Если колит был вызван нарушением баланса микрофлоры в толстой кишке, то почему бы этот баланс не постараться восстановить?
Из пробиотиков эффективен препарат энтерол, содержащих лиофилизат дрожжевых грибов Saccharomyces boulardi. Этот грибок конкурирует с Clostridium difficile.
Для восстановления микрофлоры после отмены курса антибиотиков (метронидазол, ванкомицин) также применяют препараты, содержащие Lactobacillus acidophilus, Lactobacillus rhamnosus, Bifidobacterium longum, Enterococcus faecium.
Всемирная гастроэнтерологическая ассоциация (WGO World Gastroenterology Organisation) отмечает эффективность применения клостридий-ассоциированного колита штамма Lactobacillus casei DN-114 001.
Очень хороший клинический эффект показала пересадка кала (фекальная трансплантация). В таком случае состоявшийся микробиом кишечной микрофлоры донора пересаживают больному человеку. Лечебный эффект потрясающий, но у нас в стране в порядке эксперимента занимается только в ГНЦК в Москве и в Новосибирске. Поживем — увидим.
Его ждали очень давно: безлотоксумаб.
В чем проблема в антибактериальном лечении псевдомембранозного колита? В том что идет воздействие на микрофлору кишечника, итак до этого нарушенную. Антибиотики поражают клостридию, но действуют и на ряд нормальных микроорганизмов. Нарушенный микробиом не успевает восстановиться и у почти четверти больных происходит рецидив.
Безлотоксумаб (Bezlotoxumab, торговое название Зинплава) — это , по сути, первое в истории моноклональное антитело против бактериальной инфекции. Препарат был «принят на вооружение» в США в октябре 2016 года. Это антитела, нейтрализующие действие токсина В клостридии. В России пока не зарегистрирован.
Клин клином. Или как клостридии лечить клостридиями.
Некоторые штаммы клостридий не синтезируют токсин. Это нетоксичные Clostridium difficile (Non-toxigenic C. difficile, или NTCD).
Clostrydium butyricum — бактерия, обитатель почвы в разных частях мира. Выделяется из стула здоровых детей и взрослых, распространен в сухом молоке м сырах. Штамм MIYAIRI 588 продается в Японии, Корее и Китае для профилактики C.difficile. Бактерия была выделена доктором Мийари в Японии в 1933 году. 588 — это порядковый номер штамма, выделенного из почвы вблизи города Нагано в Японии в 1966 году. История применения препаратов на основе этого штамма довольно длительная. В больницах Японии препарат назначают для профилактики псевдомембранозного колита при введении мощных антибиотиков. У нас не продается. Названия препаратов для поиска: Miyari 588, CBM 588, Cdactin-O, Miya-BM.
Хирургия псевдомембранозного колита
Хирургическое вмешательство необходимо при неэффективности терапии, развитии серьезных осложнений (перфорация, перитонит), развитии органной недостаточности и септического шока. Операция от безысходности, но позволяет сохранить жизнь пациенту. Удаляется почти полностью (субтотальная колэктомия) или частично (гемиколэктомия) толстая кишка.
Об операции стоит подумать, если:
— есть гипотония, требующая вазопрессоров
— признаки сепсиса
— печеночная и почечная недостаточность
— изменения психического статуса
— лейкоцитоз более 50000 ед/ мкл
— повышение уровня молочной кислоты
В заключение
Больше для размышления. Имеются ряд исследований, показывающих повышение риска клостридий-ассоциированных диарей у пациентов, применяющих для снижения кислотопродукции в желудке ингибиторов протонной помпы (например, омепразол).
Риск возникновения псевдомембранозного колита у таких пациентов повышается на 65%(Самсовнов А.А., Одинцова А.Н.). Чем лечат гастрит, ассоциированный с хеликобактер пилори? В терапию входят два антибиотика и блокаторы протонной помпы…
Если вы нашли опечатку в тексте, пожалуйста, сообщите мне об этом. Выделите фрагмент текста и нажмите Ctrl+Enter.
Источник


