Эпид надзор за корью
Корь 2019
06.03.2019
В непривитой популяции один больной корью может заразить от 12 до 18 человек.
О ситуации по кори
По информации Европейского регионального бюро ВОЗ за период с января по декабрь 2018 г. (данные получены из стран по состоянию на 1 февраля 2019 г.) корью заразились 82 596 человек в 47 из 53 стран Региона. В 72 случаях заболевание закончилось летально.
Крайне неблагополучная ситуация по кори (наиболее высокие показатели заболеваемости) в Украине, Грузии, Албании, Черногории, Греции, Румынии, Франции.
Так, по итогам прошедшего года
Украина — 1209,25 случаев кори на 1 миллион населения,
Сербия — 579,3 на млн.,
Грузия – 563,8 случаев на млн.,
Албания — 499,6 случаев на 1 млн.,
Израиль – 345,3 случая на 1 млн.,
Черногория – 322,6 на 1 млн.,
Греция – 196,8 на млн.,
Киргизия – 164,4 на 1 млн.,
Молдова – 84 на 1 млн.,
Румыния– 55,1 на 1 млн.,
Франция – 44,7 на 1 млн. населения,
Италия — 42,5 случая кори на 1 млн. населения.
Распространению кори на территории Российской Федерации препятствует достаточный уровень популяционного иммунитета у населения к вирусам кори, поддерживаемый в результате системной плановой работы по иммунизации против кори граждан в рамках национального календаря профилактических прививок, а также широкие противоэпидемические и профилактические мероприятия, проводимые при регистрации первых случаев заболевания.
https://www.rospotrebnadzor.ru/about/info/news/news_details.php?ELEMENT_ID=11283
Обзор
Корь — одна из самых высокозаразных вирусных инфекций, известных человеку.
Важно понимать, что корь — это не небольшая сыпь и лихорадка, которая проходит через несколько дней. Корь – это опасное инфекционное заболевание, которое может вызвать серьезные осложнения, вплоть до летального исхода, особенно у детей младше 5 лет.
Риску заболеть корью подвергается любой человек, не имеющий иммунитета к вирусу кори (не привитой или не выработавший иммунитет).
Также в группу риска входят работники медицинских учреждений и образовательных организаций, работники торговли, мигранты, кочующие группы населения и др.
Источник инфекции – только больной корью человек.
Возбудитель кори – вирус.
Вирус кори передается воздушно-капельным путем, при чихании, кашле, во время разговора.
В случае инфицирования корью беременной, возможен трансплацентарный путь передачи.
Риск заражения корью велик даже при кратковременном общении с больным.
Обычно, все те, кто не прошел вакцинацию, при общении с больным заболевают.
Заразен заболевший с последнего дня инкубационного периода до первых 5 дней с момента появления сыпи. Заразный период может удлиниться до 10 дня с момента появления сыпи в случае развития осложнений.
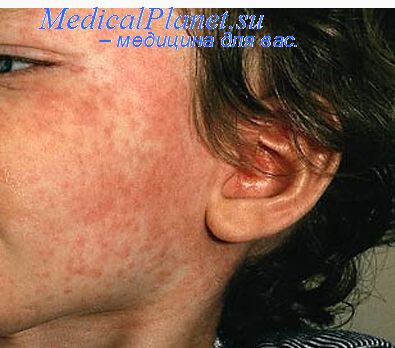
Наиболее распространенные симптомы кори включают в себя:
- лихорадка (380С и выше)
- общая интоксикация
- поэтапное появление сыпи (1 день – лицо, шея; 2 день – туловище; 3 день – ноги, руки)
- кашель
- конъюнктивит
Осложнения кори:
- слепота
- энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев
- менингиты, менингоэнцефалиты и полиневриты (в основном наблюдаются у взрослых)
- инфекции дыхательных путей (пневмония)
- корь может усугубить течение туберкулеза
- тяжелая диарея
- отит
Корь у беременных женщин ведет к потере плода.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии.
После перенесенного заболевания формируется пожизненный иммунитет.
Профилактика кори
В Российской Федерации ведется строгая регистрация, учет и статистическое наблюдение за случаями заболевания корью.
При выявлении заболевшего корью, медицинские работники сообщают об этом, направляя экстренное извещение в территориальный орган, осуществляющий государственный санитарно – эпидемиологический надзор в течение 2 часов. По каждому случаю проводится эпидемиологическое расследование.
Также каждый случай заболевания корью регистрируются в электронной Единой международной системе индивидуального учета (CISID).
Эти важные мероприятия позволяют своевременно отреагировать и минимизировать риск распространения инфекции среди населения путем локализации очага инфекции.
О карантине
При выявлении очага инфекции в организованном коллективе (детском дошкольном, общеобразовательном, а также с круглосуточным пребыванием взрослых), контактировавшие с больным корью находятся под медицинским наблюдением в течение 21 дня. До 21 дня с момента выявления последнего заболевшего в учреждение не принимаются не привитые против кори и не болевшие корью.
Говоря о профилактике кори, следует начать с наиболее эффективной меры профилактики – вакцинопрофилактики.
Вакцинация против кори может проводиться как в плановом порядке, так и по эпидемическим показаниям.
Плановая вакцинация
В Российской Федерации иммунизация против кори проводится в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов. Прививка против кори детям проводится, как правило, одновременно с прививкой против эпидемического паротита (комплексной вакциной корь-паротит), а также против краснухи.
Плановая иммунизация детей проводится в возрасте 1 год и в 6 лет. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.).
После двукратного введения вакцины, так же, как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции.
Вакцина против кори эффективна и безопасна.
Иммунизация по эпидемическим показаниям
Проводится лицам, имевшим контакт с больным корью (при подозрении на заболевание), не болевшим корью ранее, не привитым, привитым однократно — без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в первые 72 часа с момента контакта с больным.
Детям, имевшим контакт с заболевшим корью, которые не могут быть привиты против кори по той или иной причине (не достигшим прививочного возраста, не получившим прививки в связи с медицинскими противопоказаниями или отказом родителей от прививок), не позднее 5-го дня с момента контакта с больным вводится нормальный иммуноглобулин человека.
Детям и взрослым, получившим вакцинацию в полном объеме, в сыворотке крови которых не обнаружены антитела в достаточном количестве, проводится повторная вакцинация.
В связи со слабой реактогенностью коревой вакцины, поствакцинальные осложнения возникают крайне редко.
Преимущество вакцинации заключается в том, что люди, которые получают правильные дозы, никогда не заболеют корью, даже если они заражены.
Если не известен вакцинальный статус?
Показателем наличия иммунитета к кори является присутствие в крови специфических иммуноглобулинов класса G (IgG).
При лабораторно-подтвержденном нормальном титре антител вакцинация не проводится.
Если титр антител ниже нормы, или вообще отсутствует – проводится вакцинация.
Особое внимание уделяется выявлению не привитых и не болевших среди труднодоступных слоев населения (мигрантов, беженцев, кочующих групп населения).
Для эффективной защиты населения от кори, охват прививками против кори должен составлять не менее 95%, т.е. 95% населения должно быть вакцинировано и ревакцинировано.
Источник
В соответствии с научными предпосылками и практическими возможностями борьба с корью должна осуществляться в три этапа: первый — предотвращение вспышек инфекции и летальных исходов болезни, второй — стойкое обеспечение спорадического уровня заболеваемости, третий — составление программы ликвидации инфекции (эрадикация возбудителя).
Уже имеются все научные предпосылки для решения задач первого этапа. Успешное решение задач борьбы с любой инфекцией в масштабах всей страны возможно только в условиях осуществления единой системы эпидемиологического надзора.
Целью национальной программы эпидемиологического надзора за корью является снижение заболеваемости во всех субъектах России до спорадического уровня путем недопущения вспышек инфекции, а также уменьшения тяжести заболевания, частоты осложнений и предотвращения летальных исходов болезни.
Эпидемиологический надзор за корью основан на эпидемиологическом наблюдении за факторами риска, определяющими интенсивность эпидемического процесса. Факторы риска при кори определяются: 1) фактической заболеваемостью с оценкой полноты выявления пациентов и эффективности диагностики, клинической симптоматики, прививочного анамнеза больных, распределения инфекции во времени, по территориям, по возрастным группам и контингентам населения; 2) фактической восприимчивостью к кори различных групп населения на разных территориях страны, определяемой с помощью количественных иммунологических тестов.
По распространенности этих факторов определяют контингента повышенного риска заболевания; такими контингентами являются группы населения на каждой конкретной территории, среди которых в настоящее время отмечаются наибольший уровень заболеваемости и наименьшая иммунная прослойка (защищенность).
В соответствии со спецификой факторов риска, свойственных коревой инфекции, эпидемиологический надзор включает 6 взаимосвязанных компонентов, осуществляемых планово и экстренно (в эпидемических очагах): 1) эпидемиологическое наблюдение; 2) иммунологический контроль; 3) клиническое наблюдение; 4) эпидемиологический анализ и эпидемиологическая диагностика (включая контроль фактической эффективности мероприятий); 5) разработку рекомендаций по совершенствованию профилактических и противоэпидемических мероприятий.
Эпидемиологическое наблюдение — это система сбора, «консолидации» информации не только о регистрируемой заболеваемости, но и о распространении в населении факторов риска, обусловливающих динамику эпидемического процесса, а также материалов, характеризующих эффективность профилактических и противоэпидемических мероприятий. Эти данные необходимы для прогнозирования тенденции эпидемического процесса, разработки эпидемиологически обоснованных рекомендаций и принятия адекватных управленческих решений.
Иммунологический контроль — это комплексное иммунологическое обследование различных возрастных и профессиональных групп населения, предусматривающее решение многообразных задач эпидемиологического надзора. Иммунологический контроль позволяет оценить фактическую привитость и защищенность детей против кори, уровни индивидуального и коллективного иммунитета, эффективность плановой и экстренной иммунопрофилактики, интенсивность эпидемического процесса, качество диагностики и полноту выявления больных.
Результаты иммунологического контроля позволяют обосновать меры по совершенствованию календаря профилактических прививок и экстренной коррекции иммунной прослойки. Плановый иммунологический контроль включает обследование организованных и неорганизованных детей каждого года жизни, а также взрослых (по 100 сывороток крови на каждый год жизни детей и каждую возрастную группу взрослых раздельно в городах и сельской местности). Экстренный иммунологический контроль проводится в очагах кори. Его объем зависит от размеров очага и определяется эпидемиологом. Все выявленные серонегативные к кори лица подлежат немедленной иммунизации.
Иммунологический контроль является неотъемлемой составной частью эпидемиологического надзора за инфекциями, управляемыми средствами специфической профилактики. Это целиком и полностью относится и к эпидемиологическому надзору за коревой инфекцией. Чем больших успехов в борьбе с корью удается добиться, т.е. чем ниже будет уровень заболеваемости, тем более важную роль и значение будет приобретать иммунологический контроль, особенно на этапе ликвидации этой инфекции.
Клиническое наблюдение осуществляется с целью раннего и полного активного выявления больных. Это особенно важно при заносе кори в детские коллективы, в которых регистрируются случаи заболевания среди привитых, клиническое течение которых без манифестно выраженных патогномоничных симптомов представляет известные трудности для дифференциальной диагностики.
Эпидемиологический анализ и эпидемиологическая диагностика (включая контроль фактической эффективности проводимых мероприятий) необходимы для прогнозирования тенденций эпидемического процесса и разработки эффективных мер борьбы с инфекциями.
Эпидемиологический анализ должен включать оценку следующих мероприятий: организация прививочной работы, своевременность, полнота охвата населения иммунопрофилактикой, обоснованность медицинских противопоказаний к прививкам, эффективность консультативно-прививочной помощи; фактическая привитость населения в се соответствие данным прививочной документации, фактическая защищенность населения; распространенность заболеваемости во времени, по территориям (в городской и сельской местности) и по возрастным группам населения, по детским учреждениям и т. п.; сроки диагностики и изоляции больных, клинические формы болезни, частота осложнений и летальных исходов; сроки и обоснованность проведенных противоэпидемических мероприятий, сроки ликвидации очагов с групповыми заболеваниями, доля вспышечной заболеваемости.
Эпидемиологический анализ должен составлять важнейший раздел работы эпидемиологов, однако до настоящего времени ему не уделяется достаточного внимания. Так, по данным С. С. Спотаренко и соавт. (1982), эпидемиологи сельских районных санэпидстанций уделяют эпидемиологическому анализу лишь 0,58-1,76% своего рабочего времени.
Основными критериями эффективности использования результатов эпиднадзора являются снижение заболеваемости, очаговости, летальности в сочетании с повышением качества проведения профилактических и противоэпидемических мероприятий.
— Читать далее «Эпидемиология ветряной оспы. Клиника и диагностика вентрянки»
Оглавление темы «Эпидемиология кори. Паротит»:
1. Источник кори. Механизм передачи кори
2. Иммунитет к кори. Эпидемический процесс кори
3. Клиника кори. Диагностика кори
4. Профилактика кори. Вакцинация против кори
5. Этапы борьбы с корью. Эпидемиологический надзор за корью
6. Эпидемиология ветряной оспы. Клиника и диагностика вентрянки
7. Эпидемический паротит. Источник эпидемического паротита
8. Восприимчивость к свинке (паротиту). Эпидемиология свинки (паротита)
9. Клиника свинки (паротита). Диагностика свинки (паротита)
10. Краснуха. Источник и механизм передачи краснухи
Источник
О координации деятельности по эпиднадзору за корью и краснухой
В целях совершенствования эпидемиологического надзора за корью и краснухой, повышения качества лабораторной диагностики кори и краснухи, осуществляемой в рамках Региональной программы Европейского регионального бюро Всемирной организации здравоохранения по элиминации кори и краснухи, снижения заболеваемости синдромом врожденной краснухи в Европейском регионе к 2010 году,
приказываю:
1. Руководителям управлений Роспотребнадзора по городу Москве, Ростовской, Нижегородской, Новосибирской, Амурской областям, Пермскому, Красноярскому и Приморскому краям, Республике Башкортостан, главным врачам ФГУЗ «Центр гигиены и эпидемиологии» в городе Москве, Ростовской, Нижегородской, Новосибирской, Амурской областях, Пермском, Красноярском и Приморском краях, Республике Башкортостан, директору ФГУН «Санкт-Петербургский НИИ эпидемиологии и микробиологии им.Л.Пастера» Роспотребнадзора (А.Б.Жебрун):
1.1. Обеспечить в закрепленных субъектах Российской Федерации (приложение 1) методическое руководство и координацию деятельности:
1.1.1. По эпидемиологическому надзору за корью и краснухой, лабораторной диагностике этих заболеваний, сбору сывороток крови от больных корью и подозрительных на это заболевание, от больных с пятнисто-папулезной сыпью и лихорадкой, беременных женщин, больных краснухой или имевших контакт с больным краснухой, больных с врожденной краснушной инфекцией и синдромом врожденной краснухи, а также клинического материала для генотипирования вирусов кори и краснухи.
1.1.2. По серологическому подтверждению случаев кори, краснухи.
1.2. Обеспечить взаимодействие с Национальным научно-методическим центром по надзору за корью и краснухой (ФГУН «Московский научно-исследовательский институт эпидемиологии и микробиологии им.Г.Н.Габричевского» Роспотребнадзора) по вопросам организации и осуществления эпидемиологического надзора и лабораторной диагностики кори, краснухи, врожденной краснушной инфекции, синдрома врожденной краснухи, а также профилактики этих заболеваний.
1.3. Представлять информацию о каждом выявленном случае кори, а также ежемесячные отчетные материалы и ежегодный отчет о проведенной работе в Национальный научно-методический центр по надзору за корью и краснухой в установленном порядке.
2. Руководителям управлений Роспотребнадзора по субъектам Российской Федерации, главным врачам ФГУЗ «Центр гигиены и эпидемиологии» в субъектах Российской Федерации обеспечить:
2.1. Представление информации в региональные центры по надзору за корью и краснухой по принадлежности (приложение) в установленные сроки о случаях заболеваний корью, а также подозрительных на это заболевание, о случаях заболевания краснухой беременных, случаях врожденной краснухи и синдрома врожденной краснухи.
2.2. Контроль за своевременным взятием сывороток крови у больных корью, а также у больных с подозрением на это заболевание, больных с пятнисто-папулезной сыпью и лихорадкой, беременных женщин, больных краснухой или имевших контакт с больным краснухой, больных с синдромом врожденной краснухи и доставкой материала в вирусологическую лабораторию регионального центра по надзору за корью и краснухой по принадлежности.
2.3. Контроль за своевременным сбором и доставкой клинического материала от больных корью и краснухой в Национальный научно-методический центр по надзору за корью и краснухой для проведения генотипирования штаммов вирусов кори и краснухи.
2.4. Представление ежемесячных отчетов о заболеваемости корью и краснухой на территории субъекта Российской Федерации в региональный центр по надзору за корью и краснухой.
3. Директору ФГУН Московского научно-исследовательского института эпидемиологии и микробиологии им.Н.Г.Габричевского (В.А.Алешкин) обеспечить:
3.1. Методическое руководство и координацию деятельности региональных центров по надзору за корью и краснухой.
3.2. Проведение генотипирования штаммов вирусов кори и краснухи.
3.3. Организацию и проведение мероприятий по повышению квалификации врачей-эпидемиологов и вирусологов, осуществляющих эпидемиологический надзор за корью и краснухой и лабораторную диагностику этих заболеваний.
3.4. Проведение прикладных научных исследований по эпидемиологии, профилактике и лабораторной диагностике кори и краснухи.
3.5. Подготовку информационных и аналитических материалов о заболеваемости корью и краснухой и участие в разработке проектов организационно-распорядительных документов по совершенствованию эпидемиологического надзора за корью и краснухой и лабораторной диагностике этих заболеваний.
4. Контроль за выполнением настоящего приказа возложить на заместителя руководителя Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека И.В.Брагину.
Руководитель
Г.Г.Онищенко
Приложение. Перечень субъектов Российской Федерации, закрепленных за региональными центрами по надзору за корью и краснухой
Приложение
к приказу
Федеральной службы
по надзору в сфере защиты
прав потребителей и
благополучия человека
от 1 марта 2010 года N 69
Санкт-Петербургский региональный центр по надзору за корью и краснухой (ФГУН «Санкт-Петербургский НИИ эпидемиологии и микробиологии им.Л.Пастера» Роспотребнадзора) |
Республика Коми |
Архангельская область |
Вологодская область |
Мурманская область |
Республика Карелия |
Калининградская область |
г.Санкт-Петербург |
Ленинградская область |
Новгородская область |
Псковская область |
Ненецкий автономный округ |
Московский региональный центр по надзору за корью и краснухой (Управление Роспотребнадзора по городу Москве) |
Магаданская область |
Белгородская область |
Брянская область |
Калужская область |
г.Москва |
Московская область |
Орловская область |
Смоленская область |
Тверская область |
Тульская область |
Ярославская область |
Воронежская область |
Курская область |
Липецкая область |
Тамбовская область |
Рязанская область |
Чукотский автономный округ |
Нижегородский региональный центр по надзору за корью и краснухой (Управление Роспотребнадзора по Нижегородской области) |
Костромская область |
Владимирская область |
Ивановская область |
Нижегородская область |
Республика Мордовия |
Саратовская область |
Ульяновская область |
Чувашская Республика |
Республика Татарстан |
Башкортостанский региональный центр по надзору за корью и краснухой (Управление Роспотребнадзора по Республике Башкортостан) |
Республика Башкортостан |
Пензенская область |
Самарская область |
Челябинская область |
Оренбургская область |
Пермский региональный центр по надзору за корью и краснухой (Управление Роспотребнадзора по Пермскому краю) |
Республика Марий Эл |
Удмуртская Республика |
Кировская область |
Пермский край |
Курганская область |
Свердловская область |
Ростовский региональный центр по надзору за корью и краснухой (Управление Роспотребнадзора по Ростовской области) |
Республика Адыгея |
Республика Дагестан |
Республика Ингушетия |
Кабардино-Балкарская Республика |
Республика Калмыкия |
Карачаево-Черкесская Республика |
Республика Северная Осетия (Алания) |
Чеченская Республика |
Краснодарский край |
Ставропольский край |
Астраханская область |
Волгоградская область |
Ростовская область |
Новосибирский региональный центр по надзору за корью и краснухой (Управление Роспотребнадзора по Новосибирской области) |
Тюменская область |
Алтайский край |
Республика Алтай |
Томская область |
Новосибирская область |
Омская область |
Ханты-Мансийский автономный округ |
Ямало-Ненецкий автономный округ |
Республика Саха (Якутия) |
Красноярский региональный центр по надзору за корью и краснухой (Управление Роспотребнадзора по Красноярской области) |
Иркутская область |
Красноярский край |
Республика Хакасия |
Республика Тыва |
Кемеровская область |
Республика Бурятия |
Приморский региональный центр по надзору за корью и краснухой (Управление Роспотребнадзора по Приморскому краю) |
Приморский край |
Камчатский край |
Хабаровский край |
Сахалинская область |
Амурский региональный центр по надзору за корью и краснухой (Управление Роспотребнадзора по Амурской области) |
Амурская область |
Забайкальский край |
Еврейская АО |
Электронный текст документа
подготовлен ЗАО «Кодекс» и сверен по:
рассылка
Источник

