Этиология и патогенез и диагностика краснухи
В клинических проявлениях типичной краснухи выделяют 4 периода: инкубационный, катаральный, период экзантемы и период реконвалесценции.
Проявляется ринитом, слезотечением, светобоязнью, першением в горле, иногда сухим кашлем. Температура тела повышена (в тяжелых случаях – до высоких цифр). Интоксикация проявляется недомоганием, головной болью, миалгиями, снижением аппетита. Возможны артралгии.
Увеличиваются и становятся болезненными при пальпации лимфатические узлы, как правило, затылочные, околоушные, заднешейные. Лимфаденопатия сохраняется до 2-3 недель, но возможно и ее отсутствие.
Продолжительность катарального периода – 1-3 дня.
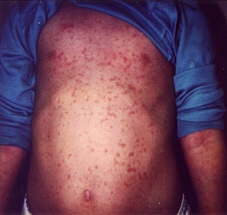
Сыпь вначале появляется на лице, за ушами, на волосистой части головы и в течение 10-12 часов распространяется на все тело, причем к моменту появления на туловище, на лице сыпь уже угасает. Сыпь расположена на разгибательных поверхностях конечностей, ягодицах, спине. На других участках тела сыпь более скудная, на подошвах и ладонях сыпь отсутствует. Экзантема наблюдается не более 4 дней, исчезает бесследно.
На твердом небе и слизистой оболочке ротовой полости возможно появление энантемы в виде мелких единичных пятнышек (пятна Форхгеймера). Возможны гепатомегалия и спленомегалия.
Температура тела в периоде экзантемы, как правило, нормальная или субфебрильная.
Мелкопятнистая сыпь у больного краснухой.
Протекает гладко. Сыпь угасает бесследно. Нормализуется температура тела.
Клинические проявления краснухи у беременной женщины отличия не имеют, но заболевание во время беременности приводит к инфицированию плода. В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью формируются множественные пороки развития. В I триместре вероятность этого достигает 90%, во втором — до 75%, в третьем — 50%.
Заражение в первые 2-3 месяца беременности часто приводит к нарушению эмбриогенеза, уродствам, смерти плода и выкидышу. Если ребенок рождается, у него определяется множество аномалий. В классический «малый краснушный синдром» включают триаду Грета: катаракту, пороки сердца и глухоту.
К типичным проявлениям краснухи в неонатальном периоде относятся тромбоцитопеническая пурпура, гепатоспленомегалия, гепатит с желтухой и высоким содержанием билирубина в крови, гемолитическая анемия с характерным ретикулоцитозом и деформированными эритроцитами, увеличение родничка, интерстициальная пневмония, поражение трубчатых костей с чередованием участков разрежения и уплотнения. Большая часть неонатальных проявлений исчезает в течение первых 6 месяцев жизни.
Пороки сердца встречаются в 98% случаев врожденной краснухи. Наиболее часто наблюдается незаращение артериального протока в сочетании со стенозом легочной артерии или без него. Встречаются поражения аортального клапана, стеноз аорты, дефект межжелудочковой и межпредсердной перегородок, транспозиция крупных сосудов. Большая часть пороков сердца выявляется уже после периода новорожденности.
В 84,5% случаев обнаруживается поражение органов зрения. Чаще всего это катаракта. Она может быть одно — или двусторонней, часто сопровождается микрофтальмией, может отсутствовать при рождении и развиваться позже. Глаукома встречается реже, она может прогрессировать в период новорожденности.
Глухота разной степени выраженности часто встречается в сочетании с вестибулярными расстройствами.
Практически 71,5% детей с врожденной краснухой имеют те или иные поражения нервной системы. Частыми аномалиями бывают микроцефалия и гидроцефалия. Хронические менингоэнцефалиты протекают с длительным сохранением вируса в ликворе. В первые месяцы жизни заметны нарушения мышечного тонуса, изменения поведения — сонливость, или, наоборот, повышенная возбудимость, двигательные нарушения различной степени, в том числе гиперкинезы, судороги, параличи. Позднее наблюдается снижение психического развития и интеллекта вплоть до идиотии.
Поражение нервной системы не всегда диагностируется при рождении, и может проявляться гораздо позже в виде судорог, умственного недоразвития.
Инфицированные краснухой дети, даже не имеющие пороков развития, часто рождаются с малой массой тела и малым ростом, и в дальнейшем отстают в физическом развитии.
В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
Источник
Краткое описание
Краснуха — острая инфекционная болезнь, характеризующаяся точечной или пятнистой сыпью, гиперплазией затылочных и шейных лимфатических узлов, умеренной общей интоксикацией, гематологической реакцией.
Этиология
Возбудитель — РНК-содержащий вирус, чувствительный к действию химических агентов и температуры.
Патогенез
Возбудитель проникает аэрогенно в слизистую оболочку верхних дыхательных путей, затем в кровь, обусловливая развитие вирусемии. Он обладает тропизмом к эмбриональной ткани, вызывая в первые 3 месяцев беременности хроническую инфекцию эмбриона, нарушение его внутриутробного развития (эмбриопатию). В постнатальный период проявляет тропизм к лимфатической ткани с характерным поражением лимфатических узлов. Перенесенное заболевание оставляет стойкий иммунитет.
Эпидемиология
Источник — больной человек. Механизм заражения — воздушно-капельный. Болеют не только дети, но и взрослые. Вспышки часто встречаются среди взрослых, особенно в организованных коллективах. Имеет место также трансплацентарный путь передачи инфекции.
Клиника
Внутриутробная краснуха приводит к возникновению эмбриопатии (пороков развития мозга, органа зрения и слуха, сердца, скелета). Возможны микроцефалия, синдром Грегга (катаракта, глухота, пороки сердца) и др. Инфицирование плода в более поздние периоды беременности обусловливает формирование фетопатии: гемолитической анемии, тромбоцитопенической пурпуры, гепатита, поражений костей, легких.
Инкубационный период при постнатальном заражении — 15—21 день Заболевание начинается постепенно с продромального периода продолжительностью от нескольких часов до 1—2 суток. Его проявления: чувство общей разбитости, недомогание, умеренная головная боль, слабые катаральные явления.
Типичный симптом краснухи — припухание заднешейных, затылочных и других лимфатических узлов, которые увеличиваются до размеров крупной горошины, плотноваты, болезненны на ощупь. Иногда продромальный период остается незамеченным.
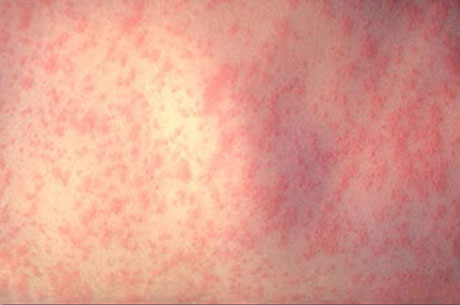
В этих случаях заболевание начинается с высыпания. Сыпь при краснухе бывает кореподобной (макуло-папулезной) и скарлатиноподобной (мелкоточечной).
Она появляется на лице, шее и через несколько часов распространяется по всему телу. Сыпь наиболее обильна на разгибательных поверхностях конечностей, на спине и ягодицах, ее появление может сопровождаться зудом.
У части больных отмечается энантема в зеве. Температура тела умеренно повышена или остается нормальной.
Общее состояние, как правило, нетяжелое. У части больных заболевание протекает без клинических симптомов или субклинически (эфемерная сыпь, кратковременная гиперплазия лимфатических узлов).
У взрослых заболевание может протекать тяжелее, температура тела иногда достигает 39 °С, у части больных отмечается сильная головная боль, боль в мышцах. Сыпь при краснухе держится 2—3 дня, после исчезает без пигментации и шелушения.
В крови в инкубационный период обнаруживается небольшой нейтрофильный лейкоцитоз, в стадии высыпания — лейкопения, лимфоцитоз и значительное количество плазматических клеток.
Кроме эмбриопатии и фетопатии, самопроизвольных выкидышей и мертворождений, которые могут рассматриваться как осложнение краснухи у беременных женщин, иные осложнения исключительно редки.
Среди них наиболее тяжелым является краснушный энцефалит и энцефаломиелит.
Дифференциальный диагноз
Наиболее часто краснуху приходится дифференцировать с корью. Краснуха отличается менее выраженными катаральными явлениями в верхних дыхательных путях, отсутствием пятен Вельского — Филатова — Коплика и этапности высыпания, увеличением затылочных, заднешейных и других лимфатических узлов, меньшей яркостью сыпи, имеющей слабую склонность к слиянию и не оставляющей пигментации и шелушения.
Скарлатина в отличие от краснухи характеризуется ангиной, «пылающим зевом», наличием бледного носогубного треугольника, «малиновым» языком, крупнопластинчатым шелушением кожи, лейкоцитозом и эозинофилией.
Инфекционному мононуклеозу и листериозу свойственны тонзиллит, лихорадка, гепатолиенальный синдром при универсальной лимфаденопатии, лейкоцитоз с повышенным содержанием мононуклеаров.
Макулезная сыпь при токсико-аллергических дерматозах возникает в связи с приемом медикаментов, применением биопрепаратов (сыворотки, гамма-глобулина, вакцины и др.
), контактом с другими аллергизирую-щими веществами (химическими, пищевыми и др.), характеризуется проявлениями аллергии (зуд кожи, отеки, поражение суставов, эозинофилия крови и др.).
Клещевые риккетсиозы сопровождаются обильной макулопапулезной сыпью, однако отличаются от краснухи лихорадочной реакцией, наличием первичного аффекта в виде темного инфильтрированного пятна на месте укуса клеща, своеобразием эпидемиологического анамнеза (природно-очаговые инфекции).
Специфические серологические методы имеют существенное диагностическое значение.
Профилактика
Вакцинация живой вакциной (может входить в состав комплексных препаратов) у детей в возрасте 12—15 месяцев, ревакцинация в 6-летнем возрасте. Желательна вакцинация неиммунных женщин детородного возраста.
При возникновении случаев заболевания в детских коллективах — карантин в течение 7 дней. Разобщение контактных лиц не проводят. При высокой вероятности инфицирования плода рекомендовано прерывание беременности.
Диагностика
Классический вирусологический метод с изоляцией вируса при посеве биологического материала слизи носа
Наибольшее значение в диагностике врождённой краснухи имеют противокраснушные IgM и стабильно высокое содержание IgG в течение нескольких месяцев
Лабораторные методы используют обычно для диагностики стёртых, субклинических форм и для подтверждения диагноза краснухи у беременных и новорождённых.
Лечение
Лечение краснухи симптоматическое: при повышении температуры тела более 38 градусов — жаропонижающие (парацетамол), при насморке — нафтизин, санорин, назонекс и др, при кашле — противокашлевые (стоптуссие, глауцин, глаувент и др.), при болях в горле — степсилс, себидин, динстрил и др.
При врождённой форме краснухи — хирургическая коррекция дефектов развития.
Внимание! Описаное лечение не гарантирует положительного результата. Для более надежной информации ОБЯЗАТЕЛЬНО проконсультируйтесь у специалиста.
Отзывы Краснуха
Вы можете оставить комментарии от своего имени, через сервисы представленные ниже:
Источник
Краснуха (приобретённая) — острое антропонозное вирусное инфекционное заболевание с воздушно-капельным механизмом передачи возбудителя, характеризующиеся в типичной манифестной форме умеренно выраженными интоксикацией и катаральными проявлениями со стороны верхних дыхательных путей, регионарной лимфоаденопатией, экзантемой.
- Причины и возбудитель
- Эпидемиология
- Профилактика краснухи
- Патогенез приобретенной краснухи
- Патогенез врождённой краснухи
Причины и возбудитель
Вирус краснухи — РНК-содержащий вирус, являющийся единственным представителем рода Rubivirus, относящегося к семейству Togaviridae. Вирион имеет сферическую форму, диаметр около 60-70 нм. Вирус содержит комплекс внутренних и наружных антигенов. Геном представлен однонитчатой, линейной, не фрагментированной инфекционной (плюс-нить) РНК. Геном вируса длиной 9960 нуклеотидов кодирует 5 белков, включая 2 неструктурных белка NS1, NS2 и 3 вирионных белка: два оболочечных гликопротеина — Е1 и Е2, и негликолизированный капсидный С-белок. В структурном белке Е2 выделяют Е2а и Е2б формы, различающиеся по степени гликозилирования.
Суперкапсид вириона состоит из липидного слоя плазматической мембраны клетки-мишени, модифицированной вирусными гликопротеидами Е1 и Е2 в виде “шипов” — пепломеров длиной 6-8 нм. Гликопротеид Е1 является гемагглютинином, индуцирует образование гемагглютинирующих и вируснейтрализующих антител. Гликопротеид Е2 выполняет функцию рецептора при взаимодействии с клеткой-мишенью и выявляется в реакции нейтрализации. На гликопротеид Е2 также вырабатываются вируснейтрализующие антитела, но белок Е1 является более сильным иммуногеном. Выработка противовирусных антител происходит в основном именно на этот полипептид.
Внутри оболочки содержится нуклеокапсид, содержащий РНК и связанные с ней многократно повторяющиеся молекулы структурного нуклеопротеина — капсидного С-белка. Капсидный антиген-С выявляется в РСК.
Молекулярная масса вириона составляет 3500 кД. Вирус обладает слабо выраженной гемагглютинирующей, гемолитической и нейраминидазной активностью, что обуславливает его рецепцию к эпителиальным клеткам.
Вирус краснухи тропен к эпителию слизистых и синовиальных оболочек, кожи, эмбриональных тканей. Внедрение вируса в клетку-мишень происходит путем рецепторного эндоцитоза. Синтез вирионных белков и сборка нуклеокапсида происходит на рибосомах цитоплазматических мембран. Сборка и почкование вирионов путем экзоцитоза происходит на цитоплазматической мембране зараженных клеток.
Культивация вируса возможна в различных клеточных культурах, где он не проявляет выраженного цитопатического действия. В то же время, в первичных культурах клеток из тканей человеческого эмбриона репродукция вируса сопровождается выраженным цитопатическим эффектом. Цикл репродукции вируса при этом составляет всего 12-15 часов.
Цитопатическое действие вируса в пролиферирующих, наиболее метаболически активных тканях плода (период закладки органов), объясняет тератогенную активность вируса преимущественно в первом триместре беременности, которая и приводит к развитию врожденной краснухи (патологии развития плода), нередко к формированию синдрома врождённой краснухи (СВК).
Антигенная структура вируса достаточно стабильна. В настоящее время идентифицированы 2 основные генетические линии вируса краснухи — клайд 1 и 2, включающие 10 генотипов вируса.
Характерной особенностью вируса краснухи является высокая степень антигенного сродства между штаммами вируса, выделяемых в различных регионах. Антигенные различия между отдельными штаммами вируса не превышают 1%, что дает основание условно рассматривать все штаммы вируса краснухи как единый серотип.
Вирус краснухи сравнительно нестоек во внешней среде, быстро погибает при обработке эфиром, хлороформом или ацетоном; под воздействием ультрафиолета полностью погибает через 40 секунд, при кипячении — через 2 минуты. Хорошо переносит замораживание, может сохраняться при комнатной температуре насколько часов.
Эпидемиология
В большинстве случаев приобретённой краснухи реализуется аэрозольный механизм заражения.
Источником и резервуаром инфекции при приобретённой краснухе является больной человек с клинически выраженной или бессимптомно протекающей инфекцией, выделяющий вирус с секретом слизистой оболочки ВДП на протяжении заболевания. Новорожденные с синдромом врождённой краснухи выделяют вирус со слизью носоглотки и мочой на протяжении 1 -2 лет. Источник инфекции не всегда удается установить — более половины числа случаев заболевания приобретённой краснухой протекает в бессимптомной или стёртой форме.
При врождённой краснухе действует вертикальный (трансплацентарный) механизм передачи. Реплицирующийся в эпителитоцитах вирус выявляется в секрете верхних дыхательных путей за 2 дня до и в течение 5-7 дней после появления на коже больного сыпи. В результате больной краснухой контагиозен с последних дней инкубационного периода и до 7 дня с момента появления высыпаний на коже.
Поскольку катаральные явления при краснухе слабо выражены, вирус менее интенсивно выделяется во внешнюю среду. В результате этого краснуха менее контагиозна, чем корь и ветряная оспа и для заражения ею требуется более длительный и тесный контакт.
В связи с малой устойчивостью вируса во внешней среде распространение инфекции контактно-бытовым путем, через предметы обихода и третьих лиц не имеет эпидемического значения. Для краснухи характерна зимне-весенняя сезонность. В крупных городах каждые 3-5 лет отмечаются умеренные, а каждые 10-12 лет значительные подъёмы заболеваемости, что связано с увеличением не иммунной прослойки населения.
Восприимчиво к краснухе все неиммунное население независимо от возраста. В частности, среди женщин детородного возраста выявляется 10-20% серонегативных, неиммунных лиц. Перенесенное заболевание оставляет стойкий пожизненный иммунитет.
Применявшиеся ранее в целях профилактики и снижения заболеваемости краснухой населения меры карантинного порядка оказались мало эффективными. Формирование невосприимчивости населения к возбудителю достигается вакцинопрофилактикой.
Профилактика краснухи
Профилактические мероприятия среди иммунных контактных лиц (переболевшие или привитые живой противокраснушной вакциной) не проводят. Разобщение контактных неиммунных лиц осуществляется с 7 по 17 день с момента контакта с больным краснухой. Больной краснухой изолируется от окружающих до 7 дня с момента появления сыпи, при наличии осложнениий — до десятого дня.
Специфическая вакцинация против краснухи осуществляется живой атенуированной вакциной. Согласно календарю прививок РФ вакцинация проводится в 12-месяцев и 6 лет. При несоблюдении календаря прививок девочек прививают в возрасте 13 лет.
В РФ зарегистрированы и рекомендованы к применению следующие вакцины:
- Паротитно-коревая-краснушная вакцина (MMR-2)(CШA);
- Паротитно- краснушная вакцина MR- УАХ-2);
- Краснушная вакцина (MERUVAX -2) (США);
- Краснушная вакцина (RUDIVAX) (Франция).
Патогенез приобретенной краснухи
Инкубационный период длится от 11 до 24 дней. Инфицирование вирусом краснухи эпителиоцитов слизистой оболочки носо- и ротоглотки (входные ворота инфекции), его репликация в них. Выделение вируса в просвет верхних дыхательных путей — «горизонтальное” распространение инфекции в области входных ворот, слизистой оболочке трахеи.
Транспортировка вируса дендритными клетками (ДК) и макрофагами в регионарные лимфоузлы. Инициация формирования противовирусного иммунитета. Начало пролиферации специфических клонов иммуноцитов в лимфоидных фолликулах, сопровождающейся гиперплазией лимфоидной ткани в области входных ворот — постепенное увеличение в размерах заушных, заднешейный и затылочных лимфоузлов. Виремия.
Лимфогенная и гематогенная диссеминация вируса краснухи с образованием множественных вторичных очагов его репликации как в области входных ворот инфекции, так и за их пределами — в эпителиоцитах кожи, слизистых и синовиальных оболочек, желёз внешней и внутренней секреции, лимфоидной ткани. Выделение вируса в окружающую среду из верхних дыхательных путей.
Начальный (продромальный, катаральный) период может длиться от нескольких часов до 2 — 3 суток. Наблюдается преимущественно у взрослых, у детей чаще отсутствует.
Продолжение процессов репликации и диссеминации вируса в организме больного. Виремия. Действия факторов неспецифического противовирусного иммунитета: интерферонов, нормальных киллеров, провоспалительных цитокинов. Клинически наблюдаются умеренно выраженные: катаральное воспаление в области входных ворот (легкий насморк, реже — конъюнктивит, трахеит); интоксикация; регионарный лимфаденит. Выделение вируса в окружающую среду.
Разгар заболевания (период экзантемы) — от 3 до 5-7 дней. Появление вируснейтрализующие антител, иммуноопосредованный цитолиз инфицированных эпителиоцитов (антителозависимая клеточная цитотоксичность (АЗКЦТ), действие Т-эффекторов (CD-8, CD-4) во вторичных очагах репликации вируса — появление экзантемы и энантемы. Уменьшение репликации вируса, виремии и выделения возбудителя в окружающую среду (снижение контагиозности больного). Сохранение интоксикационного синдрома, генерализованной лимфаденопатии.
Период реконвалесценции — с момента нормализации температуры и исчезновения сыпи. Дальнейшее формирование иммунитета, элиминация возбудителя, прекращение виремии и выделения вируса во внешнюю среду.
Исход заболевания — выздоровление. Стабильность антигенной структуры вируса краснухи, его высокая иммуногенность, отсутствие интегративного механизма воспроизводства определяют острое циклическое течение приобретенной краснухи с последующим самовыздоровлением и формированием стойкого пожизненного иммунитета у лиц с нормальной иммунной реактивностью.
Патогенез врождённой краснухи
Врождённая краснуха наблюдается в случае заражения эмбриона в первом триместре беременности. Вирус легко проникает через плаценту, находящуюся на ранней стадии своего формирования и поражает клетки эмбриональных тканей плода, пребывающие в состоянии высокой митотической активности в процессе закладки всех основных систем и органов плода.
В процессе активной репликации в эмбриональных тканях вирус краснухи оказывает выраженное цитопатическое действие на инфицированные клетки-мишени, вызывает избирательное подавление их митоза, повреждение генетического аппарата. При заражении краснухой в течение первого месяца беременности более чем в 80% случаев происходит формирование врождённых пороков развития плода. Часто формируются пороки развития сердца (незаращение Боталова протока, стеноз легочного ствола, дефекты межжелудочковой перегородки), поражение глаз (помутнение роговицы, катаракта, хориоретинит, микроофтальмия), ЦНС (микроцефалия, умственная отсталость, глухота). Классический синдром врождённой краснухи (СВК) предполагает наличие у пациента триады пороков развития — катаракты, врожденных пороков сердца и глухоты.
Самое частое и тяжёлое из проявлений врождённой краснухи — тромбоцитопеническая пурпура новорожденных, которая клинически характеризуется наличием на их коже обильной красно-фиолетовой пятнистой сыпи. Экзантеме обычно сопутствуют: низкий вес плода при рождении, гепатоспленомегалия, гемолитическая анемия, возможно гепатит, повышение внутричерепного давления (менингизм, серозный менингит), интерстициальная пневмония, миокардит, поражение костей в области метафиза.
Врождённая краснуха значительно повышает риск развития инсулинозависимого сахарного диабета. У многих больных с врождённой краснухой даже в отсутствие сахарного диабета обнаруживаются цитотоксические антитела к островковым клеткам поджелудочной железы и антитела к поверхностным белкам этих клеток. Это говорит о возможном внутриутробном поражении вирусом клеток поджелудочной железы, что может играть важную роль в патогенезе инсулинозависимого сахарного диабета у генетически предрасположенных к нему лиц. Недавно была описана связь врождённой краснухи и тиреоидита.
Внутриутробное инфицирование приводит к формированию иммунологической толерантности, длительной персистенции вируса краснухи в организме ребенка, родившегося с синдромом врожденной краснухи. Очень высока угроза развития в дальнейшем у таких детей прогрессирующего краснушного панэнцефалита (ПКПЭ).
Источник