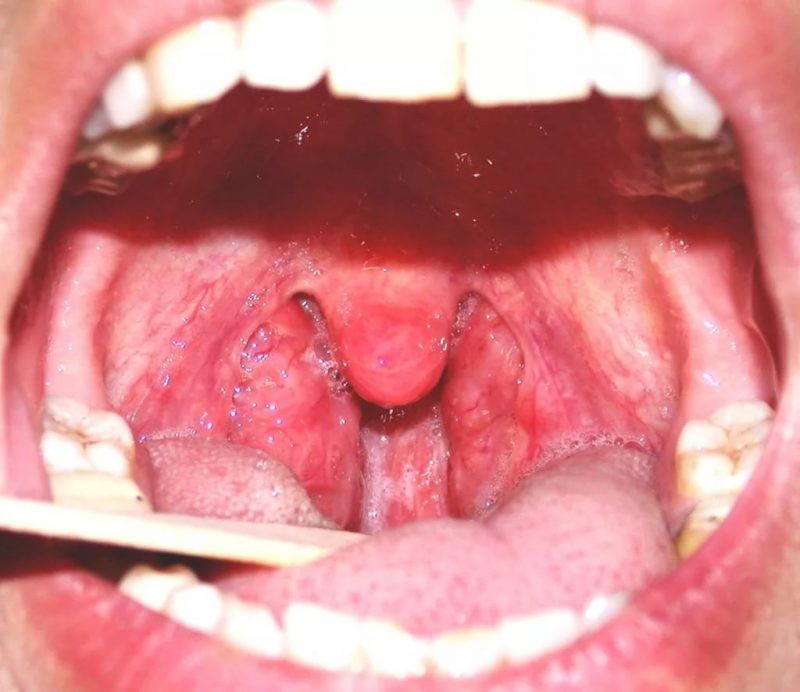
Этиология кандидоза в полости рта у детей
Кандидоз
—
грибковое заболевание, вызываемое
условно-патогенными дрожжеподобными
грибами рода Candida. Различают острый
псевдомембранозный, атрофический острый
и хронический и хронический гиперпластический
кандидоз. кандидоз слизистой оболочки
полости рта, кандидоз углов рта (дрожжевая
заеда)..
Этиология
Больной связывает начало заболевания
с длительным приемом лекарств
(антибиотиков, цитостатиков,
кортикостероидных препаратов), с ношением
съемных пластиночных протезов. Острый
псевдомембранозный кандидоз
Характерен Кандидозный стоматит
Точечный,
легко снимающийся налет белого цвета
на слизистой оболочке щек, нёба, десне,
часто сливающийся в более крупные очаги,
напоминающие творожистые массы или
беловато-серые пленки, после удаления
которых обнажается гладкая гиперемированная
поверхность. Кандидозный
глоссит На
спинке языка налет, сравнительно легко
снимающийся при поскабливании; при этом
обнажается гиперемированная слизистая
оболочка спинки языка; сосочки языка
сглажены; в случае складчатого языка
белый налет находится в глубине складок
и по краям, остальные участки языка
гиперемированы, гладкие, блестящие
вследствие атрофии сосочков. Хронический
гиперпластический кандидоз Грубые
беловато-серые пленки, плотно спаянные
с подлежащей слизистой оболочкой, при
снятии которых обнажается яркая
эрозированная кровоточащая поверхность;
при поскабливании налет частично
снимается; очаги поражения на слизистой
оболочке щек ближе к углу рта, на корне
языка, задней части мягкого нёба. Эта
форма рассматривается как предрак,
часто сочетается с поражением кожи и
ногтей. Острый
и хронический атрофический кандидоз
Слизистая
оболочка протезного ложа при ношении
съемных пластиночных протезов
гиперемированная, сухая; типична сильная
болезненность, налет практически
отсутствует.
Диагностика
Анализ крови на сахар Выявление
сахарного диабета .2. бактериологическое
исследование 3. общий клинический анализ
крови
Без
изменений. Консультация других
специалистов Терапевт, Эндокринолог.
Гематолог,Ортопед-стоматолог. Диф.
диагн.
Острый
псевдомембранозный кандидоз (молочница)-
лейкоплакия(плоская, веррукозная форма).
плоский лишай., вторичный сифилис. Острый
и хронический атрофический кандидоз
-Аллергическая
реакция слизистой оболочки рта на
пластмассу, Спид. Лечение
Местно Санация
пол. рта
. 2.
Сангвиритрин. 0,2% спиртовой раствор
Аппликации на область поражения. 3.
Кандид (1% раствор клотримазола) Аппликации
на область поражения 4 раза в день.
Общее
1. Нистатин,
леворин Суточная доза не менее 7 млн
ЕД/сут (в таблетке 500 000 ЕД). 2. Флуконазол
(дифлюкан, дифлазон, флукостат) Суточная
доза внутрь
50—100
мг. 3. Ламизил Суточная доза внутрь
125–250 мг. Курс лечения 14–18 дней. 4.
поливитамины (пангексавит, декамевит,
ундевит, квадевит ) 5., диета с ограничением
углеводов, лечение общих заболеваний
и устранение хронических очагов инфекции.
22. Классификация заболеваний пародонта.Этиология и патогенез .
Классификация
заболеваний пародонта. Этиология и
патогенез .
1.
Гингивит — воспаление десны, обусловленное
неблагоприятным воздействием местных
и общих факторов и протекающее без
нарушения целостности зубодесневого
прикрепления.
Форма:
катаральная, гипертрофическая, язвенная.
Течение:
острое, хроническое, обострившееся,
ремиссия.
Тяжесть
процесса: легкий, средней тяжести,
тяжелый.
Распространенность
процесса: локализованный, генерализованный.
2.
Пародонтит — воспаление тканей пародонта,
характеризующиеся прогрессирующей
деструкцией периодонта и кости.
Течение:
острое, хроническое, обострившееся (в
том числе абсцедирующее), ремиссия.
Тяжесть
процесса: легкий, средней тяжести,
тяжелый.
Распространенность
процесса: локализованный, генерализованный.
3.
Пародонтоз — дистрофическое поражение
пародонта.
Течение:
хроническое, ремиссия.
Тяжесть
процесса: легкий, средней тяжести,
тяжелый.
Распространенность
процесса: генерализованный.
4.
Идиопатические заболевания пародонта
с прогрессирующим лизисом тканей.
5.
Пародоптомы — опухоли и опухолеподобные
процессы в пародонте.
Этиология:
На сегодняшний день известны многие
этиологические факторы, играющие роль
в возникновении заболевания. Их разделяют
на местные (экзогенные) и общие
(эндогенные), отмечают возможности их
сочетанного воздействия (схема 1).
К
местным, экзогенным, факторам относятся:
1) микробная бляшка; 2) хроничекая травма
десневого края пищевым комком в
результате: а) отсутствия межзубных
контактов (кариес, неправильно
изготовленная пломба, вкладка, коронка,
исчезновение контактных пунктов в
результате патологической стертости
твердых тканей зубов, смещение зуба или
его неправильное положение; б) нарушения
формы зуба или его положения в зубном
ряду, обусловливающие исчезновение
клинического экватора (аномалии формы
зуба, клиновидные дефекты, наклон и
скученность зубов); 3) хроническая
микротравма — перегрузка тканей
пародонта в результате: а) измененных
функций жевания и глотания
вследствие
потери части зубов, хронических
заболеваний слизистой оболочки,
заболеваний височно-нижнечелюстного
сустава; б) кламмерами съемных протезов,
консольными или некачественно
изготовленными мостовидными протезами.
К
общим, эндогенным, факторам относят
общесоматические заболевания, которые
в своей основе содержат факторы,
вызывающие нарушение гемодинамики как
во всем организме, так и с топически
функционально обусловленными гипо- и
гипертензивными изменениями гемодинамики.
Патогенез:
Первый фактор местно-действующих причин
— микробная бляшка (конгломерат
сапрофитов полости рта) — приводит к
тому, что продукты их обмена (токсины)
повреждают эпителий, вызывают изменения
в сосудах с признаками продуктивного
васкулита, лейкоцитарную инфильтрацию,
дезорганизацию соединительной ткани,
изменения в волокнистых структурах.
Развивающиеся в сосудах нарушения
обусловливают дистрофические изменения
как в десне, так и в костной ткани, т. е.
воспалительный процесс, возникая в
десне, переходит на костную ткань.
Аналогично
возникает и распространяется процесс
под влиянием хронической механической
травмы десневого края. Попадание пищевого
комка на десневой край из-за отсутствия
клинически выраженного экватора,
вклинивание и застревание пищи в
межзубных промежутках, постоянное
раздражение десневого края неправильно
изготовленной пломбой (вкладкой), краем
некачественных протезов вызывают
воспаление в участке травмы, которое
распространяется в подлежащие ткани,
на весь маргинальный пародонт. Дальнейшее
повреждение воспаленного участка
пищевым комком усугубляет процесс.
Распространяющееся на кость воспаление
вызывает ее рассасывание.
Развитие
воспалительного процесса под влиянием
измененной функциональной нагрузки
начинается с функциональных изменений
в сосудах периодонта с переходом через
внутрикостные сосуды на ткани десны,
т. е. в отличие от первых двух факторов
воспаление развивается изнутри.
Пародонтоз
этиология:
в нарушении трофики (питания) тканей,
окружающих зуб, за счет склерозирования
сосудов. Склерозирование сосудов
приводит к сужению их просвета и нарушению
доставки кислорода и питательных веществ
к тканям пародонта – костной ткани,
десне, волокнам периодонта, прикрепляющим
зуб к кости. Это приводит к постепенному
рассасыванию костной ткани (атрофии) и
уменьшению высоты десны, оголению корней
и т.д. Предрасполагающую роль в
возникновении пародонтоза могут играть
сердечно-сосудистые заболевания,
эндокринные, неврогенные и другие
заболевания. Возраст также накладывает
отпечаток, т.к. склерозирование сосудов
всего организма при старении – обычное
явление.
Развитие
пародонтоза приводит к ряду изменений
со стороны кости (альвеолярного отростка),
окружающих мягких тканей и зуба.
Резорбция
альвеолярного отростка является одним
из основных признаков заболевания и
свидетельствует о развитии дегенеративных
изменений в кости.
Рентгенологически
наблюдают два типа резорбции альвеолярного
отростка — горизонтальный и вертикальный.
При
горизонтальном типе убыль костной ткани
начинается с альвеолярного края и
характеризуется появлением в лакунах
остеокластов, при вертикальном типе
убыль костной ткани идет по длине
межзубной костной перегородки и
остеокласты располагаются со стороны
периодонта.
Довольно
часто можно наблюдать смешанный тип
резорбции (вертикальный и горизонтальный)
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Кандидозный стоматит, оральный кандидоз, кандидоз слизистой полости рта, а в простонародье — молочница – все это синонимы одного и того же заболевания, причиной которой является дрожжеподобные грибы. Казалось бы, в ротовой полости всего хватает (!самая грязная среда в организме!), но точно не грибы. Но нет, эти грибочки живут себе на эпителии и при наличии условий превращаются в патогены. В статье рассмотрим этиологию, симптомы и диагностику кандидозного стоматита.

ЭТИОЛОГИЯ КАНДИДОЗНОГО СТОМАТИТА
Этиология канидозного стоматита, как вы могли понять выше, проста. То есть причиной кандидозного стоматита дрожжеподобные грибы рода Candida. Давайте – ка с ними и познакомимся. Эти грибы относят к несовершенным грибам, ДЕЙТЕРОМИЦЕТАМ,которые имеют сложное строение. Во – первых, у них есть клеточная стенка, которая состоит из 5-6 слоев, во-вторых, есть перфоративный орган, воздействующий на клетки хозяина, в-третьих, имеет существенные отличия в сравнении с другими дрожжеподобными грибами.

Отличие грибов рода Candida от других дрожжеподобных грибов в следующем:
- Способность расти в среде с температурой 30 -37 градусов цельсия;
- Оптимальная среда — слабокислая/кислая (pH = 5,8 – 6,5)$
- Способность ферментатировать углеводы (основной источник питания);
- Аэробы (любят кислород);
- Выбирают среды с гликогеном.
Вообще кандиды условно –патогенные грибы, это значит, что при отстутствии факторов,они в принципе безопасны. Но как только проиходит изменения в этом балансе, они становятся патогенными. То есть нужно знать и понимать, какие именно условия приводят к активации патогенности грибов рода Candida. Ведь здесь главную роль играют не факторы патогенности, а состояние иммунной защиты человеческого организма. Конечно, патогенность грибов рода Candida для животных и человека различна. Для человека наиболее опасной является Candida albicans, для детей – Candida tropicalis.
ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ К КАНДИДОЗНОМУ СТОМАТИТУ
Факторы, которые способствуют активации патогенных факторов кандидами, следующие:
- Снижение защитных сил организма – иммунитета (и кто еще помнит что-либо, то уточню: именно клеточного иммунитета);
- Наличие врожденных или приобретенных иммунодефицитов;
- Нарушения обменных процессов, эндокринные нарушения (например, сахарный диабет, аменорея, железодефицитные состояния и тп)
- Авитаминозы (в особенсти по витаминам В1, В2, В12, которые участвуют в подавлении действия микроорганизмов)
- Острые инфекционные заболевания, либо же обострения хронических заболеваний;
- Заболевания женских половых органов;
- Длительный прием оральных контрацептивов;
- Беременность;
- Ожоги больших размеров;
- Рахит;
- Недоношенность;
- Онкология;
- Болезни желудочно – кишечного тракта;
- Прием антибиотиков, больших доз наркотиков, иммунодепрессантов;
- Уловия труда. Было замечено, что люди, работающие на гидролизно-дрожжевых заводах, на заводах по производстве антибиотиков, пива и других алкогольных напитков, чаще других болеют кандидозным стоматитом;
- Несоблюдение правил личной гигиены;
- Несоблюдение чистоты и порядка в предметах домашнего обиходы (кандиды могут находится на детских игрушках, тарелках, чашках и тп);
- Употребление немытых овощей, фруктов;
- У детей – грудничков чаще всего кандидозный стоматит образуется при их перегревании, то есть при ношении тесных пижамок, объемное пеленание и тп.
- Икусственное вскармливание детей до 6 месяцев;
- Ятрогенные факторы: острые крач пломб, неправльно подогнанные зубные протезы, химические ожоги формалином, мышьяковистыми пастами и тп. То есть все, что приводит к нарушению целостности слизистой полости рта.
Как видно, причин и фактоов к активации Кандид, очень много. Поэтому подход к лечению должен быть адекватным, и лечить в первую очередь нужно ПРИЧИНУ, а уж потом и проявления.
ПАТОГЕНЕЗ КАНДИДОЗНОГО СТОМАТИТА
Патогенез кандидозного стоматита достаточно прост: гриб располагается на поверхности слизистой полости рта либо на поверхности кожи, и при отсутствии повреждения или провоцирующих факторов — не проникает внутрь эпителия; при наличии, понятно, проникает и начинается видимая патология.
Однако, это только два из ПЯТИ механизмов действия грибов на организм. Кандидоз – это очень серьезная проблема, ведь он способен распростроняться и на органы. Так,после проникновения в эпителий, Кандида способна взаимодействовать с макрофагами и нейтрофилами. После чего проникает в клетки таких органов как печень, сердце,почки – образуются гранулемы. И самый последний и зловещий этап – проникновение в кровь и развитие кандидемии. После чего наступает смерть.
Поэтому, дабы этого не допустить, читаем дальше и запоминаем J
КЛАССИФИКАЦИЯ КАНДИДОЗНОГО СТОМАТИТА
- Классификация кандидозного стоматита по МКБ -10:
- АОО-В99 Некоторые инфекционные и паразитарные болезни;
- В35-В49 Микозы;
- В37 Кандидоз
- В37.0 Кандидозный стоматит – молочница полости рта.
- Классификация кандидозного стоматита Н.Д.Шеклаков:
- Поверхностный кандидоз слизистых оболочек, кожи, ногтей;
- Хронический генерализованный (гранулематозный) кандидоз;
- Висцеральный (системный) кандидоз.
- По течению:
- Острый псевдомембранозный кандидоз (молочница);
- Острый атрофический кандидоз;
- Хронический гиперпластичесий кандидоз;
- Хронический атрофический кандидоз.
СИМПТОМЫ КАНДИДОЗНОГО СТОМАТИТА
В дальнейшем мы рассмотрим симптомы кандидозного стоматита, даже каждую форму отдельно. Здесь я только укажу общие симптомы, с которыми может обратиться за помощью пациент.
Симтомы кандидозного стоматита:
- Боль при приеме пищи;
- Боль в покое;
- Жжение;
- Зуд;
- Сухость ротовой полости;
- Неприятный запах изо рта;
- Наличие пятен на слизистой;
- Извращение (изменение) вкуса;
- Кровоточивость десен;
- Увеличение лимфатическх узлов;
- Повышение температуры тела;
Чаще всего ранки располагаются на слизистой оболочке щек, небных миндалин и губ со внутренней стороны. Реже всего на языке и под языком.
ДИАГНОСТИКА КАНДИДОЗНОГО СТОМАТИТА
Диагностика кандидозного стоматита будет основываться на основании данных пациента и клинического осмтра специалистом. Кроме этого, для подтверждения диагноза КАНДИДОЗНЫЙ стоматит необходимо проводить лабораторную диагностику. Для этого делаю соскоб (мазок) с поверхности и отсылают в лабораторию. В лаборатории материалы исследуются в 2 направлениях:
- Посевы на питательные среды — среда Сабуро, сусло – агар или кандида – агар;
- Микроскопия окрашенных мазков.

Выделение 300 колоний в 1 мл говорит о кандидоносительстве. Обнаружение большего числа колоний при первичном посеве указывает на кандидоз. Но диагноз подтвердится только при повторном посеве и когда числа будут выше,чем 300 колоний на 1 мл.
ОСТРЫЙ ПСЕВДОМЕМБРАНОЗНЫЙ КАНДИДОЗ
Острый псевдомембранозный кандидоз является самой частой формой кандидоза слизистой оболочки ротовой полости. Имено острый псевдомембранозный кандидоз и есть молочница, а не какие-либо другие виды кандидоза. Это я к тому, что не любой стоматит или кандидоз – молчница. Чаще болеют грудничик и ослабленные взрослые.
Симптомы острого псевдомембраозного канидоза:
- Жалобы на отказ ребенка от вскармливания;
- Дети вялые и капризные;
- Жалобы на боль при приеме пищи, жжение и сухость во рту.
Клиника острого псевдомембраозного канидоза:
На слизистой оболочке полости рта — белые либо же сине- белые пятна – налет, на подобие «творожистых масс». Которые в некоторых случаях легко соскабливаются и обнажается гиперемированная поверхность. В других случаях налет трудно соскабливается, кровоточит, открывается эрозированная поверхность. Процесс чаще затрагивает язык, небо, губы, но может распростроняться на глотку, гортань и пищевод. При отсутсвии леченияострый псевдомембранозный кандидоз переходит в острый атрофический кандидоз.


ОСТРЫЙ АТРОФИЧЕСКИЙ КАНДИДОЗ
Симптомы острого атрофического кандидоза:
- Жалобы на сухость и жжение во рту;
- Боль при жевании, при разговоре;
- Невозможность открыть рот более широко;
- Жалобы на чешуйки на губах;
- На сухость и трещины губ.
Клиника острого атрофического кандидоза:
Клиника острого кандидозного стоматита отличается от клиники острого псевдомембранозного канидоза ОТСУТСТВИЕМ налета.
При остром атрофическом кандидозе слизистая гиперемированная, она прям оооочень красная, ее называют огненной, еще и сухая, что затрудняет открывание полости рта. Налета нет. На языке атрофия сосочков (то есть сглаженность рисунка), язык гладкий и ярко-красный. Могут быть отпечатки зубов на языке. Красная кайма губ гиперемирована, сухая, с наличием серых чешуек. В углах губ – трещины и эрозии.


ХРОНИЧЕСКИЙ ГИПЕРПАСТИЧЕСКИЙ КАНДИДОЗ
Симптомы хронического гиперпластического кандидоза:
- Жалобы на боль при приеме острой, горячей пищи;
- Извращение (изменение) вкуса;
- Жжение во рту.
Клиника хронического гиперплачтиского кандидоза:
На гиперемированной слизистой отмечают появление бляшек («булыжная мостовая»). Бляшки серо- белые, плотно спаянные со слизистой, что при снятии способствует кровоточивости и болезненности. Чаще всего находятся на спинке языке. Могут распростроняться на миндалины, зев, горло и пищевод.

ХРОНИЧЕСКИЙ АТРОФИЧЕСКИЙ КАНДИДОЗ
Чаще всего хроничский атрофический кандидоз ставят как диагноз у пациентов с наличием протезов рту.
Симптомы хронического атрофического кандидоза:
- Жалобы на жжение;
- Жалобы на бль при приеме пищи;
- Жалобы на сухость во рту
Клиника хронического атрофического кандидоза:
Слизистая под протезным ложем отечна и гиперемирована. В отдельных местах легко снимающийся белый налет. При снятии белого налета – гиперемированная поверхность. В углах рта – эрозии, покрытые так же белым налетом. Может отмечаться поражение языка: язык гладкий, сосочки атрофированы, отпечатки зубов на языке. В некоторых случаях отмечают гипертрофию нитевидных сосочков – «черный волосатый язык»
ЛЕЧЕНИЕ КАНДИДОЗНОГО СТОМАТИТА
Лечение кандидозного стоматита должно быть строго индивидуальным. Ведь чаще всего, как я уже говорила раньше, кандидозный стоматит является вторичным заболеванием, поэтому необходимо в первую очередь искать причину и ее устранять.
Лечение кандидозного стоматита должно быть как общим, так и местным.
Общее лечение кандидозного стоматита заключается в:
- Назначении общеукрепляющей терапии;
- Назначении противогрибковых препаратов;
- Назначении диет с исключением сладостей и других углеводов. Пища должна быть богата клетчаткой.
Предпочтение отдают полиеновым антибиотикам как основное средство для лечения кандидозного стоматита. Примерами препаратов будут нистатин, леворин (желательно таблетку рассасывать и выбрасывать, так как полиеновые антибиотики плохо усваиваются организмом). Назначают паралелльно поливитаминные комплексы с витаминами групп В, кальцием и железом. Проводят и десенсебилизирующую терапию препаратми типа димедрол, супрастин.
Местное лечение кандидозного стоматита заключается в:
- В аппликации слизистой полиеновыми антибиотиками в виде растворов или мазей в течение 14 дней, по 3-4 раза на день;
- В назначении щелочных аппликаций 2-4% раствором гидрокарбоната натрия.
- Проводится тщательная санация полости рта, профессиональная гигиена, замена старых и неррациональных ортопедических конструкций.
ПРОФИЛАКТИКА КАНДИДОЗНОГО СТОМАТИТА
Профилактика кандидозного стоматита включает в себя:
- Грамотное назначение и употреблени антибиотиков, антидепрессантов и тп;
- Своевременное лечение заболеваний;
- Планирование беременности;
- Тщательная уборка комнат;
- Уотрбеление только мытых овощей и фруктов, свежего мяса и молочных продуктов;
- Посещать стоматолога не реже 1 раза в полгода;
- Мамы должны обеспечивать малышу чистый соски, бутылочки, не пренебрегать гигиеной.
Спасибо за прочтение! Берегите себя и своих близких! ????
Статья написана Шидловской Н. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
Источник