Как лечить краснуху и как она выглядит
3 апреля 2019940,4 тыс.
Краснуха относится к так называемым «детским» заболеваниям, которыми болеют преимущественно маленькое население планеты. Переболев в детстве, человек приобретает пожизненную сопротивляемость к этому заболеванию.
А вот те, кто вырос без такого жизненного опыта и не был вовремя привит, рискуют подцепить краснуху уже взрослыми. И как с другими «детскими» болезнями, данная инфекция будет протекать намного тяжелее, чем у ребенка.
Именно сегодня мы поговорим про краснуху у взрослых, посмотрим подробные фото, а также симптомы и современные способы лечения этого недуга.
Причины возникновения
Вирусы краснухи являются тогавирусами. Они имеют сферическую форму и содержат в себе РНК и нейроминидазу. Во внешней среде они являются неустойчивыми и быстро погибают при высушивании, воздействии ультрафиолета или дезинфицирующих средств.
Инфицирование происходит только от больного человека воздушно-капельным путём. В прошлом краснуха проявлялась в форме эпидемических вспышек, но сейчас благодаря активной иммунизации встречается гораздо реже.
Максимальная заболеваемость регистрируется в осенний или весенний период, когда снижается иммунитет.
Инкубационный период краснухи
Инкубационный период длится от 16 до 20 дней. Уже в это время здоровый на вид человек может стать источником болезни. В инкубационный период вирус проникает и покрывает слизистые оболочки – то есть может попасть в окружающую среду.
Больной становится особо опасным для окружающих за неделю до появления высыпаний и заразным еще 5 – 7 дней после окончания высыпания. Самым опасным считается период, когда есть сыпь на теле.
Симптомы краснухи у взрослых
Если краснуха поражает организм ребенка, то заболевание протекает спокойно, и практически без ярких симптомов и интоксикации всего организма. Совсем другая картина симптомов наблюдается, если краснуха возникает у взрослых. Здесь ярко выраженные признаки и осложнения могут иметь место в гораздо большем количестве
К отличительной симптоматике заболевания у взрослых относят:
- появление сливающихся между собой высыпаний, образующих обширные участки и локализующихся на ягодицах и спине;
- стремительное повышение температуры, которую достаточно сложно сбить;
- увеличение паховых или подмышечных лимфоузлов на второй день после начала болезни;
- болевые ощущения в мышцах и суставах;
- симптомы ОРЗ: сильный насморк, боль и першение в горле, умеренный или сильный кашель;
- приступы головных болей, напоминающих мигрень, от которых непросто избавиться обезболивающими препаратами;
- светобоязнь и слезотечение;
- острый конъюнктивит с большим количеством гнойного отделяемого;
- боль в яичках у мужчин, требующая строгого постельного режима.
Иногда инкубационный период заболевания длится до 20-24 дней, что позволяет вирусам активно размножаться.
Краснуха у взрослых: фото
Как выглядит сыпь при краснухе у взрослых, предлагаем к просмотру подробные фото в начальной и последующих стадиях.
Осложнения
Наиболее опасным последствием является воспаление мозговых оболочек – энцефалит. Другое неприятное осложнение краснухи – болезнь суставов (артрит). Если у человека плохой иммунитет вирус краснухи способствует развитию отита (воспаление уха) и пневмонии (воспаление легких). Причиной этих осложнений является бактериальная инфекция, с которой организм не справляется.
Во время беременности
Особенно опасна краснуха для беременных. Опасность ее заключается в поражение плода. Заразив плод, находящийся в утробе матери, это вирусное заболевание может стать причиной развития у малыша целого ряда пороков.
Чаще всего поражению подвергаются органы слуха и зрения, а также сердце. Чуть реже поражаются кости, внутренние органы и головной мозг. Инфицирование краснухой может привести даже к гибели ребенка в утробе матери.
Очень жаль об этом говорить, но беременной, которая заразилась краснухой на ранних сроках, не проводят лечение, а настоятельно рекомендуют сделать аборт. Инфицирование на поздних сроках часто приводит к развитию врождённой краснухи у детей.
Диагностика
Диагностика основана на выявлении клинических проявлений. Дополнительно назначают:
- анализ крови на присутствие антител к вирусу. Используют метод ИФА, ПЦР;
- посев из носоглотки позволяет выделить ДНК возбудителя.
Анализы необходимы для дифференциации болезни с:
- аллергией на лекарственные препараты;
- корью;
- сифилисом;
- скарлатиной;
- энтеровирусными инфекциями.
Также хочется отметить, что симптоматика заболевания очень похожи на простуду, поэтому самостоятельно поставить диагноз при первых симптомах получается не всегда.
Лечение краснухи у взрослых
Специальных препаратов от краснухи не существует. Все лечение краснухи у взрослых сводится к устранению имеющихся симптомов. Когда заболевание протекает без серьезных осложнений, терапию можно проводить в домашних условиях.
Взрослому необходима изоляция, полный покой и постельный режим. Рекомендуют пить как можно больше жидкости. Особенно полезны будут витаминизированные напитки из брусники, шиповника, лимона и клюквы.
В частности, больному могут быть назначены:
- дезинтоксикационные;
- антигистаминные;
- седативные;
- дегидратационные;
- жаропонижающие средства;
- поливитамины.
Кроме этого, врачи предписывают пациентам соблюдение противоаллергической диеты. При грамотном, адекватном и ответственном подходе к лечению заболевание завершается выздоровлением больного и формированием у него стойкого иммунитета к повторному инфицированию.
Важно понимать, что самолечение при краснухе в подавляющем большинстве случаев не только не приносит ожидаемых результатов, но и влечет за собой развитие целого ряда осложнений болезни. Именно поэтому любые действия, направленные на борьбу с данной патологией, должны быть в обязательном порядке согласованы с опытными врачами.
Профилактика
Если в детстве вы не болели краснухой, то самая лучшая профилактика – это вакцинация, сделать прививку от краснухи можно в любой поликлинике.
Помните, что больше остальных, инфекционным заболеваниям подвержен ослабленный организм, поэтому как только заметили признаки снижения иммунитета – принимайте меры, так же полезно заниматься утренней гигиенической гимнастикой и спортом.
Если вы не вакцинированы, то старайтесь избежать контакта с больными, часто можно заразиться от ребенка, особенно в детском саду.
Источник
Краснуха – это острое вирусное заболевание, выявляемое в большинстве случаев у детей 2–9 лет. По сравнению с другими детскими инфекционными болезнями, например, ветрянкой и скарлатиной, она встречается нечасто. Это связано с тем, что вакцинация против краснухи включена в календарь обязательных прививок во многих странах мира. У непривитых детей заболевание протекает в легкой форме и редко сопровождается серьезными осложнениями. Наиболее опасно оно для беременных женщин, его выявление в первом триместре является медицинским показанием к прерыванию беременности.
Содержание:
- Характеристика возбудителя и способы его передачи
- Симптомы
- Формы заболевания
- Диагностика
- Как отличить от других заболеваний
- Лечение
- Особенности краснухи у детей до года
- Последствия у беременных
- Осложнения
- Профилактика

Характеристика возбудителя и способы его передачи
Краснуха относится к высококонтагиозным инфекционным заболеваниям, восприимчивость к этой инфекции у людей без специфического иммунитета составляет 90%.
Возбудителем является РНК-вирус Rubella virus – единственный представитель рода Rubivirus семейства Togaviridae. Во внешней среде он неустойчив, остается жизнеспособным лишь на протяжении 5–8 ч. Быстро погибает под действием УФ-лучей (кварцевание), изменений рН, солнечного света, высоких температур, различных дезинфицирующих средств (формалин, хлорсодержащие соединения), органических растворителей, детергентов. Однако выживает при низких температурах и даже в замороженном состоянии способен несколько лет сохранять активность.
Заболеваемость краснухой чаще всего регистрируется в периоды смены сезонов: весной, зимой и осенью. Передача вируса осуществляется от инфицированного человека:
- воздушно-капельным путем (при чихании, кашле, разговоре, поцелуе);
- контактным путем (через игрушки, посуду, полотенце и другие предметы быта);
- трансплацентарно от беременной женщины к плоду.
В первых двух случаях краснуха является приобретенной. Входными воротами инфекции выступают слизистые оболочки дыхательных путей и полости рта, затем вирус через стенки капилляров проникает в кровяное русло и с током крови распространяется по всем органам и тканям организма. Инкубационный период составляет 2–3 недели. При внутриутробном заражении через плаценту краснуха является врожденной.
Носитель Rubella virus представляет опасность для окружающих со второй половине инкубационного периода: за неделю до высыпаний и неделю после. Наиболее легко и быстро он распространятся в замкнутых помещениях, в местах массового скопления людей (детские сады и школы, больничные палаты).
После перенесенной приобретенной формы краснухи у ребенка формируется стойкий иммунитет, поэтому повторное заражение случается крайне редко. Оно принципиально возможно при сбоях в работе иммунной системы и при тяжелом иммунодефиците.
Считается, что спустя 20 и более лет после перенесенной болезни сформированный к ней иммунитет может ослабляться, поэтому в этот период повторное заражение не исключается. При вторичном инфицировании инфекция обычно протекает без симптомов или с неявно выраженной клинической картиной (кашель, насморк), без сыпи на теле.
При врожденной форме заболевания иммунитет против вируса краснухи менее стоек, так как он формируется в условиях еще незрелой иммунной системы плода. Такие малыши в течение 2 лет с момента рождения являются носителями инфекции и выделяют вирус в окружающую среду.
Симптомы
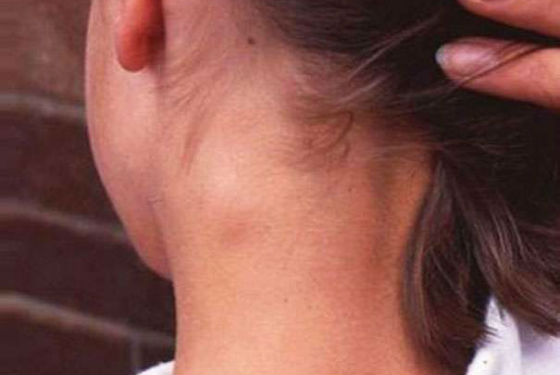
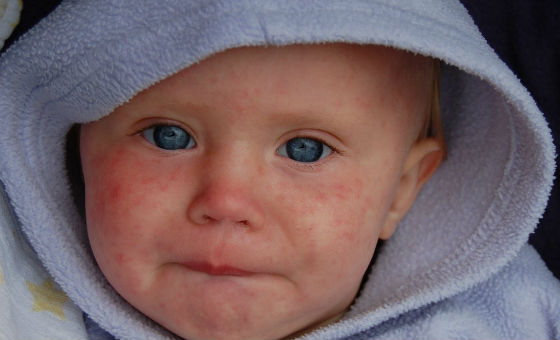
Первые явные симптомы краснухи у детей появляются к концу инкубационного периода. Сам он обычно протекает бессимптомно, некоторые дети могут жаловаться на недомогание, слабость, быть капризными, сонными, медлительными. Признаком наличия вируса в организме на данной стадии является небольшое уплотнение и увеличение лимфатических узлов сначала в паховой, подмышечной и подчелюстной области, а затем только на затылке и за ушами. Затылочные лимфоузлы наименее устойчивы к Rubella virus и именно в них главным образом происходит его накопление и размножение.
Продромальный период
В заболевании выделяют продромальный период. Он бывает не у всех и может длиться от нескольких часов или до пары суток и сопровождаться следующими симптомами:
- болевые ощущения в мышцах и суставах;
- потеря аппетита;
- головная боль;
- слабость;
- першение в горле;
- заложенность носа.
Основные признаки болезни
Спустя 1–1.5 суток возникает резкая болезненность в затылочной части шеи, лимфатические узлы в этой области становятся неподвижными и плотными, до 1 см в диаметре. Могут наблюдаться:
- приступообразный сухой кашель;
- конъюнктивит;
- заложенность носа, вызванная отеком слизистой;
- температура тела повышается до 38°С и держится 2 дня.
Период высыпаний
Через 2 дня на лице, шее и волосистой части головы появляется мелкая сыпь красного цвета. Она представляет собой круглые или овальные розово-красные пятна диаметром 2 – 5 мм, не сливающиеся друг с другом. Возникновение высыпаний обусловлено токсическим действием вируса на расположенные под кожей капилляры.
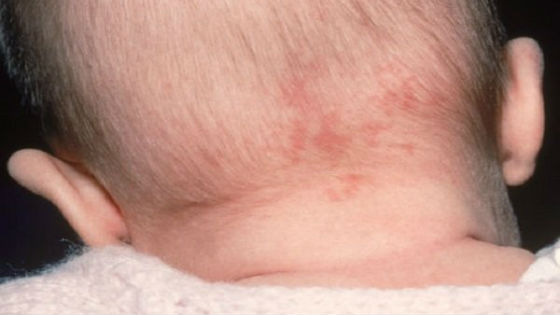
В течение нескольких часов сыпь распространяется по всему телу (на плечи, руки, спину, живот, паховую зону и ноги), кроме ладоней и ступней. Спустя 3 дня она превращается в узелки, начинает бледнеть и исчезать, не оставляя рубцов или пигментных пятен на коже. В последнюю очередь сыпь проходит на ягодицах, внутренней поверхности бедра и рук, где отмечается наибольшая плотность ее элементов.
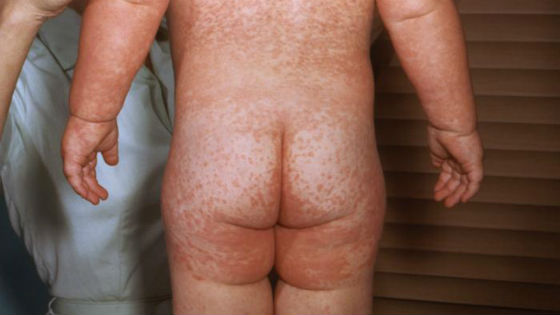
Период высыпаний длится в среднем от 3 до 7 дней. Затем состояние ребенка заметно улучшается, возвращается аппетит, проходит кашель и боль в горле, облегчается носовое дыхание. Размеры и плотность лимфатических узлов приходит в норму спустя 14–18 дней после исчезновения сыпи.
Формы заболевания
Краснуха у ребенка может протекать в двух основных формах:
- типичная (легкая, средняя, тяжелая);
- атипичная.
При типичной форме наблюдается описанная выше клиническая картина. Атипичная форма не сопровождается сыпью, может протекать без симптомов. Дети с атипичной краснухой представляют большую опасность с точки зрения неконтролируемого выделения вируса и распространения инфекции.
Видео: Признаки, профилактика и осложнения краснухи
Диагностика
Первичная диагностика краснухи у ребенка проводится врачом-педиатром и включает:
- опрос родителей заболевшего ребенка;
- анализ жалоб;
- выяснение того, привит ли ребенок от краснухи и имел ли место контакт с больным;
- общий осмотр и осмотр высыпаний на коже и слизистых оболочках;
- прощупывание лимфатических узлов.
Среди лабораторных методов диагностики назначают общий анализ крови и мочи. При краснухе анализ мочи может быть без изменений, в анализе крови отмечается повышение показателей лимфоцитов и плазмоцитов, снижение лейкоцитов, возможно увеличение СОЭ.
При отсутствии у больного сыпи для подтверждения диагноза выполняют иммуноферментный анализ на содержание в крови антител к вирусу. Данное исследование рекомендуется проводить дважды: в первые три дня болезни и спустя 7–10 дней. При наличии инфекции наблюдается увеличение титра антител в 2 раза и более.
Для маленьких детей целесообразно проведение дополнительных исследований, направленных на исключение развития осложнений.
Как отличить от других заболеваний
Диагностика бывает затруднена при атипичной форме или когда краснуха у детей протекает с симптомами, выраженными слабо.
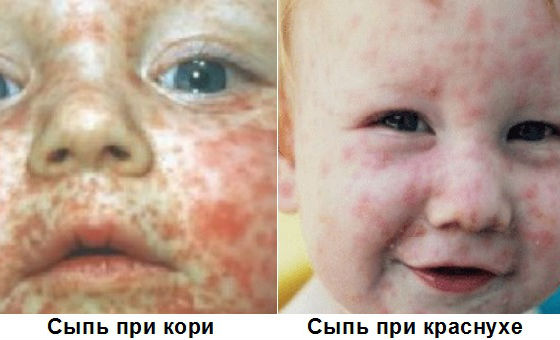
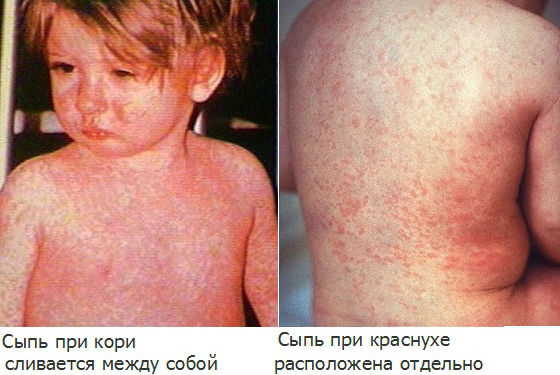
При подозрении на краснуху важно дифференцировать ее с другими инфекционными заболеваниями, сопровождающимися похожими симптомами, или аллергическими кожными реакциями. Часто по внешним признакам ее можно спутать с корью, скарлатиной, аденовирусной или энтеровирусной инфекцией, инфекционной эритемой, мононуклеозом.
В отличие от кори, краснуха не сопровождается выраженной интоксикацией и высокой температурой, элементы сыпи не соединяются между собой, появляются почти одновременно, отсутствуют патологические изменения на слизистой полости рта.
От скарлатины краснуха отличается отсутствием побледнения носогубного треугольника, более крупными элементами сыпи, локализованными преимущественно на спине и разгибательной поверхности конечностей, а не на животе, груди и сгибах рук и ног.
В отличие от мононуклеоза, при краснухе периферические лимфоузлы увеличены незначительно, отсутствует гнойная ангина, нет увеличения печени и селезенки.
Лечение
По сравнению со взрослыми, краснуха у детей протекает в легкой форме и очень редко сопровождается осложнениями. Заболевание характеризуется в целом благоприятным течением и, как правило, не требует госпитализации. Исключение составляют дети с врожденной формой краснухи, груднички, дети с тяжелыми сопутствующими патологиями, а также дети, у которых на фоне заболевания развивается судорожный синдром и другие осложнения.
При краснухе отсутствует какое-либо специфическое лечение. Во время болезни рекомендуется:
- постельный режим в острый период (от 3 до 7 дней);
- влажная уборка и частое проветривание комнаты, где находится больной ребенок;
- обильное питье;
- употребление пищи (желательно диетической и богатой витаминами) часто и маленькими порциями.
Медикаментозные средства
Из лекарственных препаратов для лечения краснухи у детей могут быть назначены симптоматические средства:
- витамины (группы B, аскорбиновая кислота, аскорутин);
- антигистаминные средства при большом количестве высыпаний (супрастин, эриус, фенистил, зиртек, зодак и другие);
- жаропонижающие на основе ибупрофена или парацетамола при температуре больше 38°С;
- таблетки для рассасывания или спреи от сильной боли в горле (септефрил, лизобакт);
- сосудосуживающие капли от выраженной заложенности носа.
Антибактериальные препараты применяются для лечения вторичной бактериальной инфекции, если она имеет место.
Особенности краснухи у детей до года
У детей до года краснуха встречается крайне редко. Это объясняется тем, что большинство женщин к моменту зачатия уже либо переболели краснухой в детстве, либо получили прививку от нее. В этом случае во время внутриутробного развития и последующего грудного вскармливания малыш получает от организма матери антитела к самым различным инфекциям, включая краснуху, и примерно до года его организм находится под защитой иммунитета матери.
Если же женщина до зачатия не болела краснухой и не прошла в детстве вакцинацию, то шансы ее будущего ребенка заболеть краснухой внутриутробно или в возрасте до года (до плановой прививки) высоки.
Краснуха у грудничков опасна для здоровья. Она может сопровождаться судорожным синдромом, ДВС-синдромом (диссеминированное внутрисосудистое свертывание), развитием менингита и энцефалита. Особенностью течения заболевания в таком возрасте является быстрое развитие. Характерные высыпания могут присутствовать на кожных покровах не более 2 часов, а затем сразу исчезнуть, не оставив следа. У детей до года, переболевших краснухой формируется стойкий иммунитет к данному заболеванию, что позволяет уже не проводить им плановую вакцинацию.
Видео: Педиатр о краснухе у ребенка
Последствия у беременных
Наиболее тяжелым и опасным является внутриутробное заражение краснухой. И чем раньше оно случилось, тем менее благоприятен прогноз. При заражении беременной женщины до срока 12 недель высока вероятность гибели плода и выкидыша или возникновения грубых отклонений в его развитии. К ним относятся поражение ЦНС (микроцефалия, гидроцефалия, хронический менингоэнцефалит), дефекты формирования костной ткани и триада пороков:
- поражение глаз (катаракта, ретинопатия, глаукома, хориоретинит, микрофтальм) вплоть до полной слепоты;
- поражение слухового анализатора вплоть до полной потери слуха;
- развитие комбинированных отклонений в сердечно-сосудистой системе (открытый артериальный проток, дефекты перегородок сердца, стеноз легочных артерий, неправильная локализация крупных сосудов).
Тератогенное действие Rubella virus проявляется в том, что он тормозит деление клеток и останавливает тем самым развитие некоторых органов и систем. Краснуха вызывает ишемию плода вследствие поражения сосудов плаценты, подавляет иммунную систему и оказывает цитопатическое действие на клетки плода.
Если плод инфицируется после 14 недели беременности, то риск развития пороков значительно уменьшается, возможны единичные дефекты, менингоэнцефалит, задержка умственного развития, психические расстройства. Симптомами врожденной краснухи у детей могут быть малый вес при рождении и заторможенная реакция на соответствующие возрасту внешние раздражители.
Видео: Чем опасна краснуха при беременности
Осложнения
Краснуха у детей вызывает осложнения, если у ребенка ослаблена иммунная система. Чаще всего они возникают вследствие вторичной бактериальной инфекции. К наиболее распространенным осложнениям относятся:
- ангина;
- пневмония;
- бронхит;
- менингит;
- лимфаденит;
- энцефалит.
Реже отмечаются ревматоидный артрит, миокардит, пиелонефрит, средний отит, тромбоцитопеническая пурпура.
Профилактика
Главной профилактикой краснухи является своевременная вакцинация. Она проводится по следующей схеме: в возрасте 1–1.5 лет ребенку делается прививка, а затем в 5–7 лет – ревакцинация. После ревакцинации к вирусу вырабатывается стойкий иммунитет. Женщинам, планирующим вынашивать ребенка, в 30 лет и старше рекомендуется повторная ревакцинация.
Вакцинацию от краснухи проводят чаще всего совместно с корью и эпидемическим паротитом (КПК).
Для профилактики распространения вируса от заболевшего человека необходимо принять следующие меры:
- изолировать больного в отдельную комнату;
- следить за соблюдением личной гигиены;
- предоставить индивидуальную посуду на время болезни.
Обязательно проводится регулярное проветривание комнаты и влажная уборка с использованием дезинфицирующих средств в помещении, где находится больной.
18 мая 2017

Марина Шибинская
Фармацевт, кандидат химических наук
Источник