Какое узи делают при камнях в почках
Энциклопедия / Процедуры / УЗИ почек
Ультразвуковое исследование (УЗИ) почек – это классический метод диагностики, позволяющий безопасно и безболезненно для пациента оценить состояние почек, выявить возможные патологии и своевременно принять меры к их устранению.
Различают два вида УЗИ почек:
- Ультрасонография – метод УЗИ-диагностики, выявляющий разнообразные изменения в тканях почек, воспалительные процессы, опухоли, кистозные образования, камни и другие патологии;
- Ультразвуковая допплерография (УЗДГ) – УЗИ сосудов почек визуализирует различные поражения почечных кровеносных сосудов: тромбозы, стенозы (сужения), травмы и т.д.
На заметку: УЗИ-исследование почек не наносит никакого вреда организму человека – при его проведении не используются рентгеновские лучи или магнитные поля. Поэтому процедуру назначают взрослым и детям, в том числе и новорожденным, людям пожилого возраста и беременным женщинам. Разрешается выполнять УЗИ почек даже пациентам с кардиостимуляторами и инсулиновыми помпами. Периодичность и количество обследований ограничений не имеют.
УЗИ почек лечащий врач (терапевт, уролог, нефролог, хирург, онколог) может назначить при подозрении на любые патологии мочевыделительной системы, а также в программе диагностики основного заболевания, если нарушения в работе почек являются его осложнением.
Очень часто УЗИ почек совмещают с ультразвуковым исследованием мочевого пузыря и органов брюшной полости.
Основные жалобы, которые могут послужить причиной УЗИ почек:
- периодические или постоянные боли в поясничной области;
- головные боли на фоне повышения артериального давления;
- отеки различной локализации с неустановленными причинами;
- хроническая или острая почечная недостаточность;
- травматические повреждения в районе ребер и поясницы;
- воспалительные процессы;
- подозрение на наличие новообразований;
- эмфизематозный пиелонефрит (скопление газов в почечной паренхиме);
- отклонения от нормы в анализах крови, мочи;
- обследование перед операциями на почках.
УЗИ почек также используется для контроля эффективности лечения.
Важно! УЗИ почек при беременности проводить необязательно, но в связи с тем, что в период вынашивания ребенка на почки беременной женщины нагрузка возрастает многократно, врачи часто рекомендуют пройти обследование с профилактической целью.
Пройти УЗИ почек при беременности необходимо в следующих случаях:
- нарушение нормы в анализах мочи и/или изменение ее цвета, выявление различных примесей;
- нарушение мочеиспускания (учащенное, болезненное);
- тянущие боли в пояснице в течение длительного времени;
- часто возникающие сильные отеки лица, ног;
- любые травмы живота или поясничной области;
- диагностированные до или во время беременности хронические заболевания почек.
Противопоказания к УЗИ почек отсутствуют.
Для получения наиболее точных и информативных результатов мочевой пузырь обследуемого должен быть наполнен, а кишечник – освобожден от каловых масс и газов. Это требование обусловлено свойством ультразвука свободно проникать сквозь жидкостные среды и отражаться от пустот (мест скопления газов и воздуха).
- В течение 3 суток до УЗИ почек необходимо соблюдать диету, ограничивающую продукты, которые повышают газообразование в кишечнике: молоко и сливки, черный хлеб, бобовые, овощи и сладкие фрукты, газированные напитки, дрожжевые хлебобулочные изделия и др.;
- За 1-2 дня перед УЗИ почек можно принимать лекарственные средства, улучшающие перистальтику кишечника и устраняющие метеоризм (Мотилиум, Эспумизан, Смекта, Энтеросгель, активированный уголь). Беременным женщинам прием этих препаратов может быть разрешен только врачом;
- Ужин накануне процедуры должен быть легким и не позднее 19.00;
- При проблемах с кишечником (упорные запоры, вздутие) перед УЗИ почек нужно сделать очистительную клизму или принять слабительное накануне вечером и утром, непосредственно, в день обследования;
- За 1-2 часа до исследования необходимо наполнить мочевой пузырь, выпив около 1 литра негазированной воды, и не мочиться.
Обследование почек и мочевыделительной системы проводится в нескольких позициях: лежа, на боку, стоя или сидя. На кожу пациента врач-сонолог наносит гипоаллергенный гель на водной основе, чтобы обеспечить наиболее полный контакт датчика с поверхностью тела пациента и повысить уровень передачи ультразвуковых волн.
Сначала исследуют почки в продольном направлении (поясничная область), затем изучают поперечные и косые срезы, перемещая датчик на переднюю и боковые поверхности живота. При этом пациента просят поочередно повернуться на правый и левый бок. Такая техника позволяет определить локализацию (месторасположение) почек, их размеры и форму, оценить состояние паренхимы, почечных синусов, чашечек и лоханок.
Для определения подвижности почек и улучшения визуализации органов при каждом изменении положения тела врач просит больного вдохнуть и на несколько секунд задержать дыхание. На вдохе почки опускаются из-под реберной дуги и просматриваются намного лучше. УЗИ почек стоя делают при подозрении на нефроптоз (опущение одной или обеих почек).
УЗДГ (УЗИ сосудов почек) выполняется в положении больного лежа на боку или сидя. Каких-то особенностей у этой процедуры нет. Врач также перемещает датчик по поверхности кожи пациента, внимательно изучая постоянно меняющиеся на мониторе изображения.
Длительность всей процедуры около получаса.
Интерпретация результатов исследования выполняется только врачом-сонологом. В заключении специалист указывает количество почек, их анатомическое положение, подвижность, размер и форму, количество и состояние мочеточников, описывает структуру чашечно-лоханочного аппарата и паренхимы почек.
Что показывает УЗИ почек
- наличие доброкачественных или злокачественных новообразований;
- присутствие камней в полостях почек (почечно-каменная болезнь);
- очаги воспаления, в том числе и гнойные абсцессы, кисты;
- отторжение трансплантата;
- состояние почечного кровотока и различные сосудистые дефекты;
- скопление жидкости внутри почки или около нее;
- наличие воздуха в почечно-лоханочной системе;
- дистрофические изменения в почке;
- врожденные аномалии и т. д.
УЗИ почек в норме, если:
- Почек две, расположены они забрюшинно по обе стороны позвоночного столба на уровне XII грудного и I-II поясничных позвонков и со всех сторон окружены плотным слоем жировой клетчатки;
- левая почка находится немного выше правой;
- допускается небольшая подвижность органов в вертикальном положении (норма смещения на высоте дыхания до 1,5-2см.);
- Почки имеют бобовидную форму и четкие контуры. Размер их в норме по УЗИ постоянный (длина 10-12см, ширина 5-6см, толщина 4-5см), но может незначительно отличаться у левой и правой почки (допустимая разница до 1см.);
- Толщина почечной паренхимы варьируется от 1,5 до 2,5см., с возрастом постепенно уменьшается, а к 60 годам достигает 1,1см. и менее;
- Почечная ткань имеет однородную структуру, в почечной лоханке отсутствуют патологические включения (камни или песок).
Часто встречающиеся варианты отклонений от нормы
Врожденные аномалии – одна почка (односторонняя аплазия) или удвоение почки (добавочный орган, чаще с одной стороны);
Утрата парности вследствие хирургического удаления одного из органов;
Опущение почек (нефроптоз) вплоть до дистопии (нетипичного расположения органов в малом тазу);
Увеличение толщины паренхиматозной ткани – воспаление или отек, уменьшение – дистрофия органа (возрастная или патологическая);
Увеличение размеров почки – признак пиелонефрита или гломерулонефрита (реже);
Анэхогенные участки (объемные образования, содержащие воздух или жидкость) – полостные кисты почек или абсцессы, гиперэхогенные очаги – признак протекающих склеротических процессов в почках (гломерулонефрит, диабетическая нефропатия, амилоидоз, опухоли);
Микрокалькулез, эхотень, эхогенное образование, гиперэхогенное включение – этими терминами обозначаются песок и камни около 4-5мм. в чашечно-лоханочной системе почек.
Бланк с результатами исследования выдается пациенту на руки. К нему прилагаются снимки УЗИ почек, на которых сонолог стрелочками указывает на обнаруженные патологии («подсказка» для лечащего врача). Видео УЗИ почек предоставляется пациенту в случае обнаружения сосудистых нарушений или выявления опухолевых образований. Однако в муниципальных медучреждениях такая услуга не предусмотрена.
УЗИ почек проводится в многопрофильных государственных поликлиниках и больницах, а также в специализированных частных медицинских центрах. Некоторые негосударственные клиники предоставляют возможность обследования в любое время суток в амбулаторных условиях и при вызове врача с портативным ультразвуковым сонографом на дом. Последний вариант очень удобен для пациентов, двигательная активность которых снижена или блокирована полностью.
Источник: diagnos.ru
Источник
Если моча потемнела — это знак: неприятности на подходе.
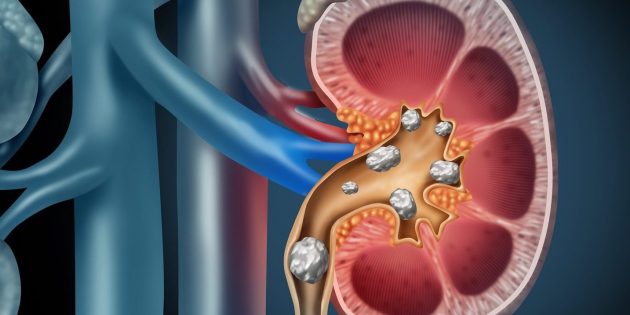
Камнями называют твёрдые отложения солей, образующиеся внутри почек. Эти отложения вымываются из организма с мочой и, если достаточно велики, способны доставить уйму неприятностей.
Крупный камень может блокировать мочевыводящие пути, что приведёт к сложностям, а то и невозможности сходить в туалет. И как бонус — острой нестерпимой боли в спине или нижней части живота.
 crkennedy.co.nz
crkennedy.co.nz
Только в РФ мочекаменной болезнью страдают до 800 тысяч человек. И это лишь те, кому официально поставлен диагноз. Вообще же медики предполагают , что с камнями в почках в тот или иной момент своей жизни сталкивается каждый десятый житель планеты.
У мужчин камни в почках диагностируются примерно в два раза чаще , чем у женщин.
А это значит, что к встрече с данным заболеванием надо быть готовым: не факт, что оно обойдёт вас стороной.
Когда надо немедленно обращаться к врачу
Звоните в скорую или, в зависимости от состояния, срочно набирайте терапевта, уролога или нефролога для консультации, если:
- боль внизу живота или области поясницы настолько резкая и сильная, что вы не можете найти себе места;
- болезненные ощущения сопровождаются тошнотой или рвотой;
- на фоне боли у вас растёт температура;
- в моче появилась кровь;
- вам вообще очень сложно помочиться.
Такие симптомы говорят о серьёзном нарушении работы почек или возможном повреждении мочеиспускательных путей, что приводит к их инфицированию. Последствия могут быть самыми серьёзными, вплоть до гибели почки и самого пациента.
Как распознать камни в почках
Довольно часто мочекаменная болезнь проходит бессимптомно. То есть образования в почках есть, но они никак не проявляют себя — по причине малых размеров. Проблемы начинаются, когда солевые отложения становятся достаточно крупными или блокируют мочеточник — трубку, соединяющую почки и мочевой пузырь. В этом случае моча не может выйти из почки, что приводит к появлению почечной колики.
Признаки, позволяющие предположить наличие камней в почках, выглядят так:
- тупые или острые боли в области поясницы, которые усиливаются при малейшей физнагрузке или тряске — положим, при езде в общественном транспорте;
- иногда проявляющаяся резкая боль при мочеиспускании;
- мутная тёмная моча;
- участившиеся позывы сбегать в туалет.
Если у вас есть хотя бы пара подобных симптомов, обязательно и как можно быстрее обратитесь к терапевту. Врач отправит вас на УЗИ, которое поможет диагностировать мочекаменную болезнь.
Посмотреть, как выглядит почка, заросшая камнями
Закрыть
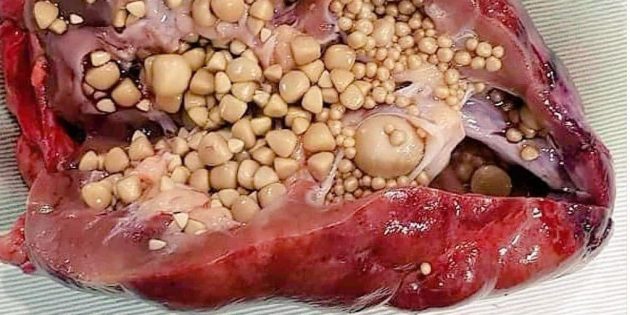
Откуда берутся камни в почках
Появление камней, как правило, вызвано не какой‑либо одной, а целым комплексом причин. Вот основные из них.
1. Недостаток жидкости
Камни в почках образуются, когда в моче содержится больше кристаллообразующих веществ (кальция, оксалатов, мочевой кислоты), чем жидкость может разбавить. Если ваш организм недополучает воды и живёт в условиях лёгкого обезвоживания, риск заработать мочекаменную болезнь повышается.
2. Неправильный рацион
Спровоцировать образование отложений могут излишне солёная или сладкая пища, а также перебор с красным мясом, копчёностями, консервами, моллюсками и некоторыми видами зелени — шпинатом, щавелём, сельдереем, спаржей, соей, ревенём.
А вот молочные продукты, несмотря на высокое содержание кальция, на образование камней не влияют. Так что сыр, творог, йогурты можно продолжать есть без ограничений.
3. Воспалительные заболевания кишечника
Например, болезнь Крона, язвенный колит, хроническая диарея. Они нарушают пищеварительный процесс, что влияет на усвоение кальция и воды и повышает количество кристаллообразующих веществ в моче.
4. Ожирение
Если вы страдаете ожирением, то есть имеете индекс массы тела (ИМТ) 30 и выше, риск мочекаменной болезни возрастает в два раза.
5. Наследственность
Склонность к образованию камней в почках может быть обусловлена генетическими факторами. Будьте особенно внимательны к себе, если у кого‑то из ваших ближайших родственников диагностирована мочекаменная болезнь.
6. Приём некоторых лекарственных препаратов
Стимулировать появление камней могут:
- отдельные антибиотики, в частности ципрофлоксацин и сульфаниламиды;
- некоторые лекарства, применяемые для лечения ВИЧ и СПИДа;
- диуретики, например те, что используются в терапии повышенного кровяного давления (здесь есть небольшой нюанс: диуретики тиазидного типа, напротив, помогают предотвратить появление камней).
7. Наличие других заболеваний
Камни в почках нередко становятся побочным эффектом от:
- определённых генетических заболеваний (например, медуллярной губчатой почки — врождённого дефекта, который вызывает образование кист в почечной ткани);
- диабета второго типа (диабет делает мочу более кислой, что стимулирует образование камней);
- подагры (при этой болезни в крови накапливается мочевая кислота);
- гиперпаратиреоза (этот сбой в работе паращитовидных желёз повышает уровень кальция в крови и моче);
- почечного канальцевого ацидоза.
Как лечить камни в почках
Всё начинается с постановки диагноза. Терапевт (или уролог, нефролог, если вы сразу пришли к ним) выслушает ваши жалобы, проведёт осмотр. Если он заподозрит наличие проблем с почками, то предложит пройти несколько тестов:
- сделать анализ крови: это предоставит информацию о количестве кальция и мочевой кислоты в ней;
- сдать анализ мочи;
- пройти УЗИ, компьютерную томографию или рентген брюшной полости.
В зависимости от результатов тестов и размеров обнаруженных камней лечение может отличаться.
При мелких (до 0,5 сантиметра) образованиях назначается консервативная терапия. Медик порекомендует вам пить 1,9–2,8 литра жидкости в день, чтобы вымыть камушек естественным путём. Для снижения болезненных ощущений, как правило, назначаются безрецептурные обезболивающие на основе парацетамола или ибупрофена. В некоторых случаях понадобится приём альфа‑блокаторов: они расслабляют мышцы мочеточника, облегчая прохождение камней.
Если отложения более крупные, их разрушают с помощью электромагнитных волн (процедура называется «экстракорпоральная ударно‑волновая литотрипсия»). Один сеанс длится 40–60 минут и проводится под седацией либо лёгким наркозом. Для избавления от камней могут потребоваться четыре‑пять сеансов.
Другой вариант — метод интракорпоральной литотрипсии. Эта процедура проводится исключительно под наркозом. Во время неё в мочевые пути вводится хирургический инструмент, а камни дробятся лазером и сразу же удаляются.
Что делать, чтобы снизить риск появления камней в почках
Прежде всего — скорректировать образ жизни.
- Пейте достаточное количество жидкости. Эксперты медицинского ресурса WebMD рекомендуют выпивать не менее 10 стаканов воды в день. Воду в одном из этих стаканов можно заменить апельсиновым или лимонным соком: такой напиток помогает замедлить образование камней.
- Ограничьте употребление соли.
- Скорректируйте диету. Уменьшите количество мяса, особенно красного, консервов, копчёностей и вредной для почек зелени (виды перечислены выше).
- Постарайтесь избавиться от лишнего веса. Или по крайней мере не доводите себя до ожирения.
И конечно же, стоит следить за здоровьем. Чтобы отловить камни в почках на ранних этапах развития, хотя бы раз в год проходите профилактический осмотр у нефролога либо уролога и делайте УЗИ.
Источник
13 сентября 201934364 тыс.
Мочекаменная болезнь (МКБ) — это образование конкрементов (камней) в почках или в мочевом пузыре, также камни могут застревать в мочеточнике на пути из почки в мочевой пузырь.
Большинство почечных камней содержат кальций, но могут содержать соли мочевой кислоты, фосфаты и другие вещества.
Причины
Причины образования камней много, наиболее важным фактором формирования конкрементов является недостаточное потребление жидкости и соответственно малое количество выделяемой мочи, из-за чего растет концентрация камнеобразующих веществ в моче.
Множество других факторов могут оказывать влияние на формирование мочевых камней: наличие хронических заболеваний (гиперпаратиреоз, подагра и др.), диета (повышенное потребление белка, кальция), прием определенных лекарственных средств, генетические факторы, в некоторых случаях состав потребляемой воды и др.
Симптомы
Признаки и симптомы мочекаменной болезни:
- Острая почечая колика: проявляется внезапным началом с сильной болью, возникающей в поясничной области, которая может иррадиировать в боковую и нижнюю часть живота, примерно у половины пациентов также при этом возникает тошнота и рвота.
- Боли различной интенсивности в поясничной области, в паху, внизу живота, они могут быть хпостоянными, периодическими, сильно или слабо выраженными.
- Нарушение мочеиспускания (учащенное, редкое, болезненное, в некоторых случаях — полная задержка мочи).
- Появление крови в моче, помутнение мочи, выделение при мочеиспускании мелких камней, видимых глазом.
- Лихорадка.
- Повышение артериального давления.
У некоторых пациентов мочекаменная болезнь может протекать бессимптомно или малосимптомно.
Постановка диагноза
Диагноз мочекаменной болезни в некоторых случаях может устанавливаться уже на основании клинических симптомов, но в большинстве случаев проводятся подтверждающие анализы и исследования.
Для диагностики МКБ используются следующие исследования:
- Общий анализ мочи, анализ мочевого осадка, бактериальный посев мочи.
- Определение уровня креатинина в сыворотке крови для контроля функции почек, другие показатели крови в некоторых случаях (например, определение мочевой кислоты, С-реактивного белка, паратгормона, кальция и др.).
- Определение pH в сыворотке и в моче.
- Микроскопический анализ мочи.
- Суточный анализ мочи.
Непосредственно для визуализации камней, оценки их размеров и места расположения используются:
Компьютерная томография (КТ) — наиболее предпочтительное исследование при острой почечной колике.
- УЗИ: для определения наличия почечного камня и наличия гидронефроза или расширения мочеточника, наличия камня в мочевом пузыре, в верхней трети мочеточника, иногда удается выявить камень в средней и нижней трети мочеточника.
- Рентгенограмма брюшной полости, часто используется в сочетании с УЗИ почек или КТ.
- Рентгенконтрастная урография для четкой визуализации всей мочевой системы и оценки функции почек.
- Ретроградная пиелография и др.
Лечение мочекаменной болезни
При острой почечной колике используются обезболивающие средства, спазмолитики, противорвотные препараты, антибиотики.
В зависимостри от размера камня определяется лечебная тактика. Камень размером менее 4 мм в 80% случаев выйдет самостоятельно, но с увеличением размеров камней вероятность падает — до 20% для камней размером более 8 мм.
Однако вероятность прохождения камня зависит от его формы и расположения, а также от анатомии верхних мочевых путей у конкретного человека. Например, наличие стриктуры (сужения) мочеточника может затруднить или сделать невозможным отхождения даже очень маленьких камней.
Камни размером более 7 мм имеют мало шансов выйти самостоятельно, поэтому могут потребовать хирургического вмешательства: стентирования, чрескожной нефростомии и литотомии, экстракорпоральной литотрипсии, открытой операции и т.д. В ряде случаев используют тактику наблюдения и при боле крупных камнях при отсутствии блока почки или иных опасных состояний.
Консервативная терапия МКБ, а также профилактика возникновения новых камней в первую очередь включает в себя увеличение потребления жидкости с целью увеличения количества выделяемой мочи до 2-2,5 литров в сутки.
Для растворения и профилактики цистеиновых и уратных камней используются подщелачивающие средства (например, цитрат калия, бикарбонат натрия), урикозурические средства (например, аллопуринол) для уратных камней.
К сожалению, камни, состоящие преимущественно из кальция, не могут растворяться медикаментозно, но использование некоторых лекарственных средств (например, тиазидных диуретиков) оправдано для профилактики дальнейшего роста или образования камней.
Европейское руководство по ведению нефролитиаза: https://uroweb.org/guideline/urolithiasis/
Источник


