Камень в дивертикуле почки
УДАЛЕНИЕ ДИВЕРТИКУЛА ПОЧЕЧНОЙ ЧАШЕЧКИ
Альтернативные способы. Возможны чрескожный эндоскопический доступ к дивертикулу и дилатация шейки чашечки. В полости дивертикула можно оставить толстый нефростомический дренаж с тем, чтобы произошла облитерация его полости. Возможно лапароскопическое иссечение дивертикула. При наличии камней в полости дивертикула можно выполнить дистанционную ударно-волновую литотрипсию, хотя дальнейшее отхождение фрагментов маловероятно. При неэффективности или невыполнимости этих вмешательств показана открытая операция.
Разрез. Производят короткий подреберный разрез или люмботомию.

Рис.1. После обнажения почки определяют расположение дивертикула
После обнажения почки определяют расположение дивертикула (пальпаторно, а при интраренальном расположении — путем пункции и аспирации его содержимого тонкой иглой). При небольших дивертикулах, заполненных жидким содержимым или камнями, прибегают к интраоперационному УЗИ.

Рис.2. Выполняют нефротомию до полости дивертикула
А. Выполняют нефротомию до полости дивертикула, иссекают участок капсулы и истонченной почечной паренхимы. Производят марсупиализацию — на края дивертикула накладывают узловые швы синтетической рассасывающейся нитью 3-0. Иногда приходится клиновидно иссекать дивертикул. Необходимость в иссечении внутренней выстилки дивертикула, представленной переходным эпителием, возникает редко.
Б. При необходимости в лоханку вводят раствор метиленового синего, чтобы выявить истонченную шейку дивертикула. Окаймляющим разрезом шейку иссекают, затем накладывают вворачивающий шов синтетической рассасывающейся нитью 3-0. В полость дивертикула укладывают околопочечную жировую клетчатку, область вмешательства дренируют резиновой трубкой. При крупных, глубоко расположенных дивертикулах, занимающих весь полюс почки, производят резекцию последней.
ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ
Длительное подтекание мочи из раны свидетельствует о негерметичном ушивании шейки дивертикула. Другие осложнения такие же, как после резекции почки.
Комментарий Р. Брауна (R. Brown)
Считаю, что наиболее важный момент операции — иссечение шейки дивертикула окаймляющим разрезом и наложение на стенку дивертикула вворачивающего шва синтетической рассасывающейся нитью 3-0.
Основные причины послеоперационных осложнений: неполное закрытие шейки дивертикула, неполноценный гемостаз и неправильный выбор операции (удаление дивертикула вместо резекции почки).
ИССЕЧЕНИЕ КИСТЫ ПОЧКИ
Кисты почки иссекают так же, как дивертикулы почечной чашечки, с той лишь особенностью, что у кисты стенка намного тоньше, чем у дивертикула. Положение больного и разрез при иссечении кисты почки и дивертикула чашечки не отличаются. Обычно киста почки обнажается сразу же после вскрытия фасции Героты.
Если в содержимом кисты имеются злокачественные клетки, рану изолируют большими салфетками. Электрокоагулятором вскрывают полость кисты, содержимое эвакуируют и отправляют на цитологическе исследование. Если содержимое кисты геморрагическое, что обычно указывает на опухоль, выполняют нефрэктомию. Захватив кисту зажимом, иссекают ее, оставляя поясок стенки шириной 1-2 мм. Осматривают слизистую оболочку в поисках опухоли.
Коагулируют оставшуюся полоску стенки кисты. Иногда накладывают непрерывный шов на оставшиеся края кисты. Нет необходимости заполнять полость кисты какой-либо тканью, например сальником.
Хинман Ф.
Опубликовал Константин Моканов
Источник
Дивертикулы чашечки почки
представляют собой заполненную жидкостью полость,
имеющую связь с чашечнолоханочной системой. Они
бывают как врожденные, так
и приобретенные после перенесенной инфекции мочеполового
тракта, травмы или мочекаменной
болезни. Диагностируются дивертикулы чашечки почки у детей достаточно редко [1-6], либо случайно,
либо выявляются в процессе обследования пациентов, имеющих клинические симптомы различных урологических заболеваний. В мировой литературе имеется небольшое количество работ, посвященных диагностике и лечению дивертикула чашечки почки у детей и в течение последних 10 лет было опубликовано только
8 работ [1-8], и лишь одна из них –
отечественная [1].
Диагностика дивертикулов чашечки почки у детей трудна из-за
ультразвукового сходства с солитарной кистой почки [2]. При этом следует отметить, что ультразвуковое
исследование является основным методом диагностики, однако оно может
выявить наличие кисты почек, но не
визуализирует его связь с чашечно-лоханочной системой. Хотя в работе
Е.Н. Врублевской с соавт. указывается,
что весьма информативным и надежным способом дифференциальной диагностики может являться фармакоультразвуковое исследование с введением диуретиков [1]. Однако в большинстве публикаций отмечается, что
выявить связь между кистозной полостью и чашечно-лоханочной системой можно только при проведении
контрастных исследований, таких как
рентгеновская компьютерная томография или экскреторная урография, при
этом сцинтиграфия и магнитно-резонансная томография являются ключевым методами исследования для
установления правильного диагноза
[2, 6-9]. Рентгеновская компьютерная
томография почек принадлежит к
стандартным процедурам обработки
изображений у детей из-за лучшей визуализации мочевыводящих путей и
схожей или даже сниженной дозы радиации в сравнении с обычной внутривенной урографией [2]. Изображение конечной фазы выведения фармпрепарата показывает повышение
уровня контрастного вещества или
увеличения плотности содержимого
дивертикула [9].
Лечение дивертикула чашечки
почки у детей составляет еще более
сложную проблему, чем диагностика
этого заболевания [3, 4]. В большинстве публикаций пациентов с дивертикулами чашечки предлагается вести
консервативно. При этом отмечается,
что наличие дивертикула почечной чашечки и лоханки могут приводить к
таким осложнениям как развитие конкрементов в связи с задержкой мочи в
почечном пространстве и рецидивирующих инфекций мочевыводящих
путей, осложненных образованием
абсцесса [2-4]. Возникновение вышеуказанных осложнений или увеличение
размера дивертикула может быть показанием для хирургического лечения [2].
Цель данной работы – демонстрация первого опыта лечения дивертикула чашечки почки путем выполнения однотроакарной ретроперитонеоскопической фенестрации с
дренированием чашечно-лоханочной
системы.
В апреле 2015 года в урологическое отделение ГАУЗ Детская республиканская клиническая больница МЗ
РТ обратился пациент В., 12 лет с жалобами на периодические боли в верхней части живота в утренние часы.
Впервые с этими жалобами родители
ребенка обратились к педиатру по
месту жительства в 2011 году. Пациенту был установлен клинический диагноз: дискинезия кишечника.
Назначено соответствующее лечение.
В течение трех лет лечение было не
эффективным, в связи с чем пациенту
14 апреля 2014 года было проведено
ультразвуковое исследование органов
брюшной полости и забрюшинного
пространства. По результатам эхографии почек было выявлено кистозное
образование верхнего полюса правой
почки, размерами 37,0×31,4 мм в сагитальном срезе и 37,0×30,9 мм во
фронтальном срезе (рис. 1).
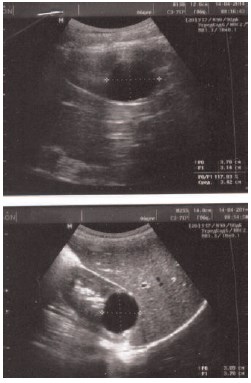
Рис. 1. Эхограмма пациента В., 11 лет от
14.04.2014. В верхнем полюсе правой почки
определяется кистозное образование размерами
37,0*31,4 мм в сагитальном срезе и 37,0*30,9 мм
во фронтальном срезе
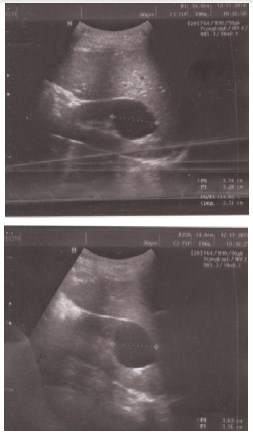
Рис. 2. Эхограмма пациента В., 11 лет от
12.11.2014. В верхнем полюсе правой почки
определяется кистозное образование размерами
37,4×32,8 мм в сагитальном срезе и 36,3×
35,6 мм во фронтальном срезе
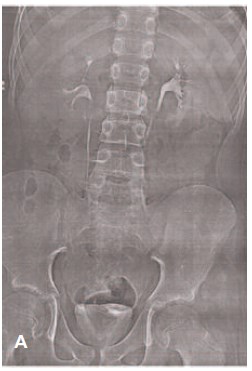
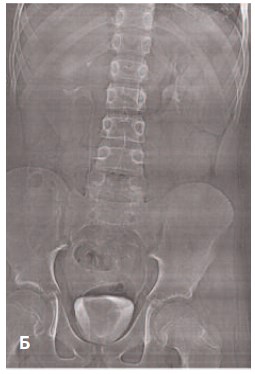
Рис. 3. Экскреторная урограмма пациента В.,
11 лет от 28.11.2014. В верхнем полюсе правой
почки на 15 (А) и 25 (Б) минутах исследования
определяется накопление контрастного вещества за пределами чашечно-лоханочной системы
диаметром около 4 см с деформацией последней в виде «раздвигания» верхней и средней
группы чашечек
Детским урологом амбулаторной сети было рекомендовано продолжить динамическое наблюдение с
выполнением контрольного ультразвукового исследования через 6 месяцев, которое было проведено через
7 месяцев, 12 ноября 2014 г. По результатам обследования был отмечен
незначительный рост кистозной полости до размеров 37,4×32,8 мм в сагитальном срезе и 36,3×35,6 мм во
фронтальном срезе (рис. 2).
Учитывая наличие роста кисты
почки, 28 ноября 2014 г. ребенку была
выполнена экскреторная урография,
которая была интерпретирована следующим образом: в верхнем полюсе
правой почки выявлена солитарная
киста, деформирующая чашечно-лоханочную систему почки в виде «раздвигания» верхней и средней групп чашечек. При этом накопление контрастного вещества в кистозной полости за
пределами чашечно-лоханочной системы на 15 и 25 минутах с его опорожнением на 60 минуте исследования не
отмечено (рис. 3). Через 2 недели после
проведения внутривенной урографии
была выполнена микционная цистография, не выявившая каких-либо патологических изменений.
Однако пациенту было рекомендовано обратиться на прием к
детскому урологу-андрологу в консультативную поликлинику ГАУЗ
Детская республиканская клиническая больница МЗ РТ. 26 марта 2015
года ребенку было проведено ультразвуковое исследование, констатировавшее продолжающийся рост солитарной кисты верхнего полюса правой почки до размеров 47,6×35,6 мм
в сагитальном срезе (рис. 4). При
этом, проведенное ультразвуковое
исследование с диуретической нагрузкой не показало изменений в размерах кистозной полости.
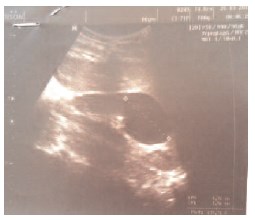
Рис. 4. Эхограмма пациента В., 12 лет от
26.03.2015. В верхнем полюсе правой почки определяется кистозное образование размерами
47,6*35,6 мм в сагитальном срезе
Учитывая клиническую картину
с наличием болевого синдрома и интенсивного роста кисты правой почки ребенку было рекомендовано проведение рентгеновской компьютерной томографии органов брюшной
полости и забрюшинного пространства с пероральным и внутривенным
контрастированием, которая была выполнена 30 апреля 2015 года (рис. 5).
В заключении исследования было
указано: солитарная киста (дивертикул?) верхнего полюса правой почки
размерами 38×40×50 мм, накапливающая контрастное вещество.
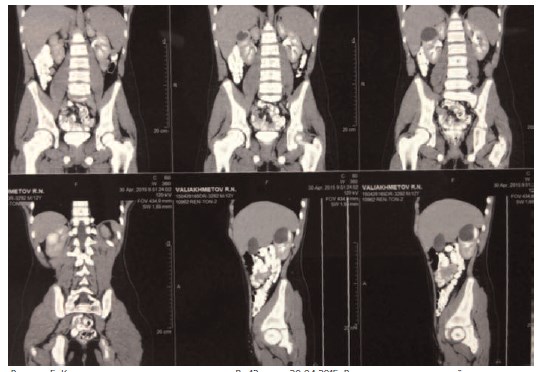
Рисунок 5. Компьютерная томограмма пациента В., 12 лет от 30.04.2015. В верхнем полюсе правой почки определяется кистозное образование, накапливающее контрастное вещество, максимальными размерами 38×40×50 мм
Лишь на клиническом разборе
пациенту был установлен диагноз:
дивертикул чашечки верхнего полюса правой почки. Родителям пациента было предложено хирургическое
лечение ребенка с использованием
однотроакарного ретроперитонеоскопического доступа.
6 мая 2015 года была выполнена
хирургическая операция – однотроакарная ретроперитонеоскопическая
фенестрация дивертикула чашечки
верхнего полюса правой почки. При
проведении операции использовали
скальпель №11, безопасный троакар
5,5 мм, лапароскоп 5 мм 0˚ с рабочим
каналом 3,5 мм, диссектор Мерилэнд
диаметром, лапароскопические ножницы диаметром, отсос для лапароскопических операций, каждый диаметром 3 мм длиной 32 см, катетер
Нелатона №8Ch, цистоскоп 9,5Ch,
ригидный мочеточниковый катетер
№4Ch, мочеточниковый стент double
pig tail 4,7 Ch. В начале операции
была проведена уретроцистоскопия с
установкой ригидного мочеточникового катетера №4Ch в лоханку правой
почки. Затем пациента уложили на
операционном столе в положении
лежа на боку, противоположном зоне
хирургического интереса. Разрез кожи для установки порта длиной 7 мм
провели по средней подмышечной
линии между XI и XII ребром отступя
0,5 см от условной линии соединяющей ребра (рис. 6А). После установки
троакара 5,5 мм в указанной области
в забрюшинном пространстве создали давление 12 мм рт.ст. Затем
ввели лапароскоп с рабочим каналом,
при помощи которого провели ревизию забрюшинного пространства.
Поверхность почки отделили от забрюшинной клетчатки с использованием диссектора Мерилэнд и ножниц
диаметром 3 мм, которые вводили в
рабочий канал лапароскопа. После
обнаружения дивертикула чашечки,
дальнейшее выделение почки прекратили (рис. 6Б).
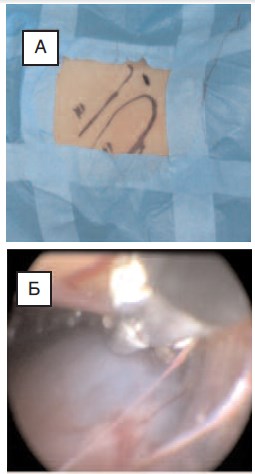
Рис. 6. Пациент В., 12 лет:
А –указано место хирургического доступа при выполнении однотроакарной ретроперитонеоскопической фенестрации дивертикула чашечки почки;
Б – обнаружен дивертикул чашечки правой
почки (характерная голубоватая окраска стенки
кистозного образования почки)
При помощи ножниц, отступя
3 мм от «здоровой» паренхимы почки
произвели вскрытие дивертикула в
наиболее тонком месте. Содержимое
дивертикула удалили с помощью отсоса. Далее ножницами, введенными в
рабочий канал лапароскопа, полностью
иссекли стенку кисты отступя около 3
мм от края «здоровой» паренхимы
почки. Иссеченную стенку кисты направили на патогистологическое исследование. Затем произвели осмотр внутренней выстилки дивертикула, при этом был выявлен участок
подозрительный на сообщение дивертикула с чашечно-лоханочной системой почки (рис. 7А). Далее в мочеточниковый катетер, установленный в начале операции был введен
индигокармин в объеме 1 мл, который стал поступать из этого участка (рис. 7Б).
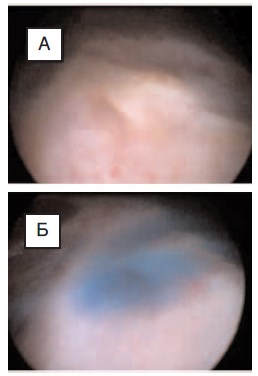
Рис. 7. Пациент В., 12 лет: А – участок стенки
(в центре), подозрительный на сообщение дивертикула чашечки с чашечно-лоханочной системой почки;
Б – поступление индигокармина в полость дивертикула через сообщение между чашечно-лоханочной системой почки и дивертикулом
чашечки
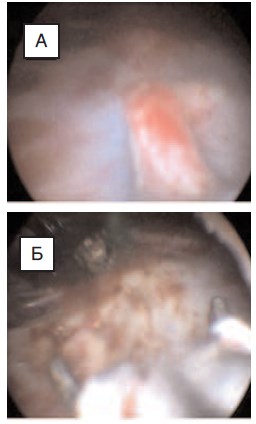
Рис.8. Пациент В., 12 лет: А – сообщение между
дивертикулом чашечки и чашечно-лоханочной
системой правой почки зажато между браншей
L-образного диссектора;
Б – вид полости дивертикула после обработки во
время контрольного введения индигокармина в
чашечно-лоханочную систему – контрастное вещество в полость дивертикула не поступает
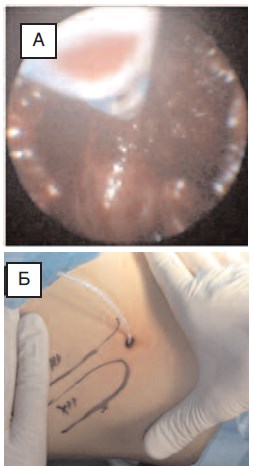
Рис. 9. Пациент В., 12 лет: А – интраоперационная установка в полость дивертикула катетера
Нелатона №8 Ch;
Б – внешний вид послеоперационной раны с
установленным дренирующим катетером Нелатона №8 Ch
Учитывая маленькие размеры
сообщения (менее 1 мм в диаметре)
L-образным диссектором сообщение
было пережато и в режиме монополярной коагуляции произведена диатермия данного участка дивертикула
(рис. 8А). Затем прикосновением изогнутой части браншей L-образного
диссектора к выстилке дивертикула
обработана оставшаяся часть полости. Перед завершением процедуры
было проведено контрольное введение индигокармина в объеме 3 мл в
мочеточниковый катетер – контрастное вещество из чашечно-лоханочной
системы через сообщение не поступало (рис. 8Б).
Ретроперитонеоскопическую
часть операции завершили десуфляцией воздуха из забрюшинного пространства и установкой в полость дивертикула катетера Нелатона №8 Ch
(рис. 9А), который фиксировали к
коже при помощи лейкопластыря.
Швы на операционную рану не накладывали, а дренирующий катетер фиксировали при помощи лейкопластыря (рис. 9Б).
При окончании операции мочеточниковый катетер был удален и при
помощи цистоскопа в лоханку правой
почки установлен мочеточниковый
стент double pig tail 4,7Ch, а в мочевой
пузырь установлен катетер Фолей
№10Ch. Продолжительность операции
составила 60 минут, кровопотеря была
менее 5 мл. На вторые сутки после операции пациент начал самостоятельно
передвигаться, отменены анальгетики.
В течение первых двух суток из дренажа поступало соответственно 28 и 20
мл раневого отделяемого в сутки. С
третьих суток отделяемое стало уменьшаться (12 мл) и к пятым суткам
послеоперационного наблюдения выделение транссудата из дивертикула
чашечки прекратилось.
На контрольной обзорной урограмме на 6-е сутки после операции визуализирован мочеточниковый
стент, дренирующий лоханку правой
почки в мочевой пузырь (рис. 10А).
В связи с полученными данными, дренирующий дивертикул катетер
№8Ch был удален. Катетер Фолей удален из мочевого пузыря на 7-е сутки
после операции, после чего пациент в
удовлетворительном состоянии был выписан из стационара (рис. 10Б).
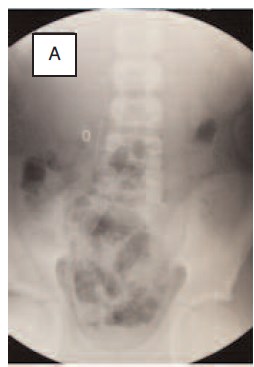
Рис. 10A. Пациент В., 12 лет:
А – обзорная рентгенография органов брюшной
полости (визуализируется мочеточниковый
стент, дренирующий лоханку правой почки в
мочевой пузырь);
Таким образом, в отличие от
предложенных ранее методов хирургического лечения дивертикулов чашечек почек, описанный способ
однотроакарной ретроперитонеоскопической фенестрации дивертикула чашечки почки выполняется
через один хирургический доступ
длиной 8 мм, по эффективности сходен с открытыми и многопортовыми
ретроперитонеоскопическими доступами и превосходит пункционный метод. А по травмирующему
воздействию на организм, косметическому эффекту и длительности
реабилитационного периода лучше в сравнении с открытыми и многопортовыми ретроперитонеоскопическими доступами, и сопоставим с
пункционными методиками.
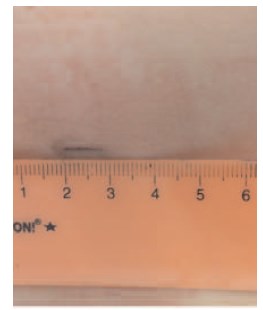
Рис. 10 Б. Пациент В., 12 лет:
Б – вид послеоперационной раны на 7-ые сутки
после операции (длина разреза 8 мм)
ЗАКЛЮЧЕНИЕ
1. В случае обнаружения кистозного образования в почке ребенка,
дифференциальная диагностика должна включать в частности: простую
кисту, дивертикул чашечки и первые
проявления аутосомно-доминантного
поликистоза почек, для чего необходимо
контрастное исследование в виде рентгеновской компьютерной томографии.
2. Ведение дивертикула чашечки у
детей включает в себя ультрасонографическое наблюдение, консервативное
лечение и реже требует хирургического
вмешательства.
3. Способ однотроакарной ретроперитонеоскопической фенестрации
дивертикула чашечки почки с дренированием чашечно-лоханочной системы
может являться операцией выбора у
детей с данной патологией.
ЛИТЕРАТУРА
1. Врублевская Е.Н., Коварский С.Л., Врублевский С.Г. Хирургическое
лечение дивертикула почечной чашечки у девочки 5 лет. // Детская
хирургия. 2010. N1. С. 51-53.
2. Bombiński P, Warchoł S, Brzewski M, Biejat A, Dudek-Warchoł T,
Krzemień G, Szmigielska A, Toth K. Calyceal diverticulum of the kidney –
diagnostic imaging dilemma in pediatric patients – case report. // Pol J
Radiol. 2015. Vol. 80. P. 27-30.
3. Casale P, Grady RW, Feng WC, Joyner BD, Mitchell ME. Ерe pediatric
caliceal diverticulum: diagnosis and laparoscopic management. // J
Endourol. 2004. Vol. 18, N 7. P. 668-671.
4. Estrada CR, Datta S, Schneck FX, Bauer SB, Peters CA, Retik AB. Caliceal
diverticula in children: natural history and management. // J Urol. 2009.
Vol. 181, N 3. P. 1306-1311.
5. Karmazyn B, Kaefer M, Jennings SG, Nirmala R, Raske ME. Caliceal diverticulum
in pediatric patients: the spectrum of imaging findings. //
Pediatr Radiol. 2011. Vol. 41, N 11. P. 1369-1373.
6. Kavukcu S, Cakmakci H, Babayigit A. Diagnosis of caliceal diverticulum
in two pediatric patients: a comparison of sonography, CT, and urography.
// J Clin Ultrasound. 2003. Vol. 31, N 4. P. 218-221.
7. Marietti S, Woldrich J, Durbin J, Sparks S, Kaplan G, Chiang G. Urologic
findings on computed tomography of the abdomen and pelvis in a pediatric
population. // J Pediatr Urol. 2013. Vol. 9, N 5. P. 609-612.
8. Surendrababu NR, Govil S. Diagnostic dilemma: calyceal
diverticulum vs. complicated cyst. // Indian J Med Sci. 2005. Vol. 59,
N 9. P. 403-405.
9. Stunell H, McNeill G, Browne RF, Grainger R, Torreggiani WC. Ерe imaging
appearances of calyceal diverticula complicated by uroliathasis. //
Br J Radiol. 2010. Vol. 83, N 994. P. 888-894.
Источник
Как проявляется калиэктазия почек?
- Причины
- Симптомы
- Диагностика
- Лечение
- Осложнения

Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Каликоэктазией называется расширение чашечек почек. При этом чашечки начинают сдавливать ткань почки, из-за чего развивается атрофия почечных сосочков и нарушается отток мочи, поскольку мочевыводящие пути частично перекрываются. Чаще всего встречается каликоэктазия правой почки.
Причины
Каликоэктазия почек – не самостоятельная болезнь, эта патология сопутствует различным болезненным состояниям почек. К расширению лоханок почек могут привести:
-
 травмы почек;
травмы почек; - пиелонефрит;
- туберкулез почек;
- мочекаменная болезнь;
- опухоли почек;
- изгибы мочеточников;
- дефекты почечных артерий;
- врожденные аномалии строения почек.
Каликоэктазия обеих почек может вызываться гидронефрозом, который может озникнуть еще во время внутриутробного развития плода. Нарушение оттока мочи и перерастяжение чашечек может наблюдаться у людей, больных сахарным диабетом в запущенной стадии (когда начинается почечная недостаточность).
Калиоэктазия почек может развиваться при беременности. Происходит это из-за того, что организм женщины (в том числе и почки) начинает испытывать двойную нагрузку, в то время как тонус мочевыводящих путей снижается.
Симптомы
 К симптомам патологического расширения почечных лоханок относятся:
К симптомам патологического расширения почечных лоханок относятся:
- боль в пояснице (слева, если развилась каликоэктазия левой почки, и справа, если началось расширение чашечки правой почки);
- повышение температуры тела;
- учащение мочеиспускания;
- озноб;
- появление крови в моче.
Врожденная каликоэктазия одной из почек может протекать бессимптомно.
Диагностика
При любых вышеописанных симптомах следует обращаться за консультацией к врачу. Врач проведет осмотр (при каликоэктазии пальпация поясничной области будет вызвать болевые ощущения) и подробно расспросит о том, когда началось заболевание (длительность симптомов и их выраженность), и что ему предшествовало (наличие хронических заболеваний, других заболеваний почек). Также необходимо будет сдать общий клинический анализ мочи, который покажет состояние почек.
Поскольку симптомы каликоэктазии почек сходны с симптомами болезней желудочно-кишечного тракта, желчной колики, аппендицита, то диагноз только на их основании и основании результатов лабораторных анализов поставить нельзя.
Из инструментальных методов диагностики для подтверждения каликоэктазии используются:
-
 ретроградная пиелография;
ретроградная пиелография; - экскреторная урография;
- почечная ангиография;
- ультразвуковое исследование.
При ретроградной пиелографии контрастное вещество вводится в почку при помощи мочеточникового катетера. Контрастное вещество при экскреторной урографии вводится в вену, после чего выполняется серия снимков для определения особенностей строения почек и мочевыводящих путей и их функционирования. Самую объективную и наиболее ценную для диагностики информацию можно получить при помощи почечной ангиографии (в этом случае контрастное вещество вводят в почечные артерии).
Если при УЗИ почек были выявлены эхопризнаки каликоэктазии почек, то причина растяжения чашечек также чаще всего определяется при помощи УЗИ – это могут быть камни, перекрывшие мочеточник или опухолевое образование в почке.
Лечение
Чем раньше будет обнаружена каликоэктазия, тем эффективнее будет лечение. Обусловлено это тем, что патологические процессы, происходящие в почках, на ранней стадии обратимы. В запущенных же случаях почечные сосочки атрофируются и изменение структуры почек становится необратимым.
В этом случае лечение может остановить прогрессирование заболевания и облегчить его симптомы.
Так как каликоэктазия – не самостоятельное заболевание, то очень важно выявить причину расширения почечных чашечек. В зависимости от этого лечение может вообще не проводиться и ограничиться периодическим наблюдением, или же может срочно понадобиться оперативное вмешательство (операция проводится, если оттоку мочи мешают опухоли или конкременты, появившиеся в лоханках или мочеточниках). Если почка полностью утратила свои функции или, если консервативные методы лечения оказались не эффективными, производится удаление пораженной почки.
 В том случае, если причиной развития каликоэктазии являются воспалительные заболевания почек (или если инфекция присоединилась уже в ходе болезни), проводится противовоспалительная или антибактериальная терапия.
В том случае, если причиной развития каликоэктазии являются воспалительные заболевания почек (или если инфекция присоединилась уже в ходе болезни), проводится противовоспалительная или антибактериальная терапия.
Лечение каликоэктазии почек не проводится и заменяется на регулярные осмотры врачом, если расширение чашечек не вызывает симптомов. Это может наблюдаться в том случае, когда расширенные чашечки почек являются индивидуальной особенностью организма.
Лечение каликоэктазии почек при беременности проводится с особой осторожностью. Унимать болевые ощущения в почках беременным рекомендуется при помощи принятия коленно-локтевой позы. В качестве мягкого мочегонного средства применяются травяные чаи. Питание при каликоэктазии также нуждается в пересмотре (для того чтобы снизить нагрузку на почки).
Заниматься самолечением после диагностирования этого заболевания не стоит. Хотя четкого алгоритма лечения в этом случае нет, но квалифицированный врач сможет назначить эффективное лечение, учитывая причины заболевания и индивидуальные особенности больного.
Осложнения
При каликоэктазии почек могут развиться такие осложнения:
- пиелонефрит;
- гломерулонефрит;
- мочекаменная болезнь;
- гидронефроз;
- хроническая почечная недостаточность.
Эти осложнения вызываются длительным застоем мочи в почках, нарушением кровообращения в их тканях, присоединением инфекции. Если каликоэктазию не лечить, то поражение почки усиливается и почечная недостаточность становится хронической. Некоторые инфекционные заболевания, сопровождающие каликоэктазию, могут быстро и надолго привести человека на больничную койку, если игнорировать симптомы заболевания в течение длительного времени.
Дивертикул мочевого пузыря – патология, развивающаяся у пациентов разного возраста. Врождённые и приобретённые аномалии развития стенок мышечного органа нарушают мочеиспускание, усиливают риск осложнений и воспалительного процесса.
Почему выпячивается стенка мочевого пузыря? Как распознать патологические изменения? Как лечить дивертикулит? Ответы в статье.
- Что это такое
- Причины развития патологии
- Характерные признаки и симптомы
- Классификация
- Возможные осложнения
- Диагностика
- Действенные варианты терапии
- Профилактика осложнений
Что это такое

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дивертикул – аномальное выпячивание стенки мочевого пузыря. Мешкообразные полости имеют разный размер и этиологию, бывают истинными и ложными. Если пациент поздно обратился к урологу, то высока вероятность выявления дивертикула размером больше, чем мочевой пузырь.
Мешкообразное выпячивание мешает нормальному функционированию мочевыводящих путей. По мере роста дивертикула в полости скапливается жидкость, нарушается процесс опорожнения пузыря. Застой мочи приводит к воспалительным процессам, образованию камней в мочевом пузыре. В запущенных случаях микробы проникают в почки, развивается пиелонефрит, почечная недостаточность.
Причины развития патологии
Патологические изменения – следствие действия негативных факторов:
- склероз шейки пузыря;
- аномалии строения и развития важного органа;
- волокна мышечного слоя расслаиваются на фоне воспалительного процесса;
- внутри пузыря повышается давление;
- развивается стриктура мочеиспускательного канала;
- появление доброкачественной опухоли в тканях предстательной железы;
- ослабление мышечной ткани провоцирует растяжение стенок мочевого пузыря.
Дивертикулез чаще развивается у мужчин. Патологии простаты – распространённая причина поражения тканей пузыря. Женщины страдают от появления дивертикул в несколько раз реже.
Узнайте инструкцию по применению таблеток Нитроксолин для лечения урогенитальных инфекций.
Где расположены почки у человека и какие функции выполняет парный орган? Ответ прочтите по этому адресу.
Характерные признаки и симптомы
Пока выпячивание стенки имеет малые размеры, нет застоя мочи и воспаления, обнаружить дивертикул сложно: заболевание протекает без явных симптомов. Чем крупнее полость, тем выше риск осложнений, появляются первые проявления патологического процесса.
Большинство пациентов с диагнозом «дивертикулез» жалуется на следующие признаки:
- учащенное мочеиспускание без изменения привычного питьевого режима;
- при появлении крупного дивертикула процесс выведения урины делится на два этапа: удаление жидкости из пузыря, после выводится моча из мешкообразной полости;
- при опорожнении пузыря ощущается дискомфорт, при большом размере выпячивания есть болевой синдром;
- в запущенных случаях развивается активный воспалительный процесс, после мочеиспускания из уретры выделяются гнойные массы;
- наблюдается гематурия: в урине при анализах медики выявляют кровь сверх допустимых пределов.
Классификация

Классификация дивертикул по этиологии:
- истинный. Врождённая патология провоцирует неправильное развитие важного органа. Слои дивертикула и пузыря одинаковые по составу тканей, в отличие от второй разновидности;
- ложный. Причины появления дивертикула – инфравезикальная обструкция. Патологическое образование развивается у пациентов с опухолями простаты, стенозом шейки пузыря, стриктурой уретры. Развитие патологического процесса провоцирует гипертрофия мышечного слоя на фоне постоянного преодоления активного сопротивления при перечисленных заболеваниях. Постоянное повышение внутрипузырного давления при мочеиспускании приводит к расхождению ослабленных мышечных волокон, постепенному выпячиванию слизистой наружу. Так формируется мешкообразная полость. Ложный дивертикул – это истончённая слизистая, а не мышечная ткань.
Классификация образований по количеству полостей:
- одиночные дивертикулы;
- множественные дивертикулы.
Зона локализации:
- устья мочеточников;
- заднебоковые поверхности пузыря.
Возможные осложнения

Дивертикулёз не только нарушает процесс мочеиспускания, но и провоцирует негативные процессы и урологические заболевания. Особо опасны множественные дивертикулы, затрудняющие процесс выведения урины, провоцирующие застой мочи в нескольких полостях.
На фоне патологического процесса возможны осложнения:
- застой урины, вплоть до полного прекращения оттока урины;
- камни в почках и мочевом пузыре различного состава;
- воспаление почечной ткани;
- нарушается процесс мочеиспускания;
- цистит;
- в дивертикуле появляются конкременты;
- гидронефроз – жидкость плохо перетекает из чашечек в почечные лоханки, происходит застой урины, развивается воспаление. При отсутствии грамотной терапии лоханка растягивается, постепенно ткани атрофируются, возможна гибель почки;
- при достижении больших размеров, сильном растяжении стенок полости происходит разрыв дивертикула;
- в запущенных случаях, при появлении множественных полостей, поражении тканей в устье мочеточника и хроническом дивертикулите нарушается работа мочевыделительной системы, развивается почечная недостаточность.
Диагностика

При подозрении на развитие дивертикула назначают УЗИ мочевого пузыря: важно обследовать мочевой пузырь, определить локализацию и размер выпячивания. При одиночной крупной полости важно дифференцировать диветрикул с другой аномалией – удвоением мочевого пузыря.
Дополнительно назначают:
- ультразвуковое исследование предстательной железы;
- анализ крови;
- бакпосев мочи.
Действенные варианты терапии
Выпячивание стенки пузыря требует оперативного вмешательства. Чем дольше развивается полость, тем больше размер образования. В запущенных случаях дивертикул достигает нескольких сантиметров, иногда выпячивание больше, чем орган. У пациентов, страдающих от дивертикулеза, при мочеиспускании урина вначале выходит из пузыря, через некоторый промежуток начинается опорожнение полости.
После сбора информации о размере, количестве, состоянии аномальных полостей, врач назначает хирургическое лечение. Суть операции: иссечение мешкообразного образования, ушивание зоны дефекта. При выпячивании стенок пузыря на фоне аденомы простаты, других болезней, связанных с инфравезикальной обструкцией, обязательна терапия основного заболевания. Прогрессирование фоновых патологий провоцирует рецидивы, вызывает хроническую форму дивертикулеза.
Узнайте о причинах частых позывов к мочеиспусканию у женщин и о лечении недуга.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…О том, что такое дистопия правой почки и как лечить патологию развития органа написано на этой странице.
Перейдите по ссылке https://vseopochkah.com/mochevoj/mocheispuskanie/nespetsificheskij-uretrit.html и прочтите о том, как лечить неспецифический уретрит у мужчин и женщин.
Профилактика осложнений
После иссечения полостей в мочевом пузыре важно регулярно посещать уролога для контроля проблемного органа. Обязательно следить за состоянием аденомы простаты, принимать медикаменты для предупреждения роста опухоли.
Уролог назначает составы на растительной основе, нормализующие отток урины, предупреждающие активизацию негативных процессов. Важно укреплять иммунитет, больше двигаться, по рекомендации доктора выполнять специальные упражнения.
При значительном увеличении размеров образования, застое мочи, резком ухудшении самочувствия по показаниям назначают оперативное вмешательство при опухоли простаты. При рецидивирующем характере дивертикулеза нужно определить фактор, отрицательно действующий на стенки пузыря.
Подробнее о причинах развития и методах лечения дивертикула мочевого пузыря узнайте из следующего видео:
Расширение ЧЛС обеих почек
Чашечно лоханочная система расширена что это? Это патологическое явление, практически всегда говорящее о наличии определенной почечной патологии. Эта система, иногда для краткости называемая ЧЛС, отвечает непосредственно за сбор мочи и ее вывод из организма. Во внутренней части почки располага


