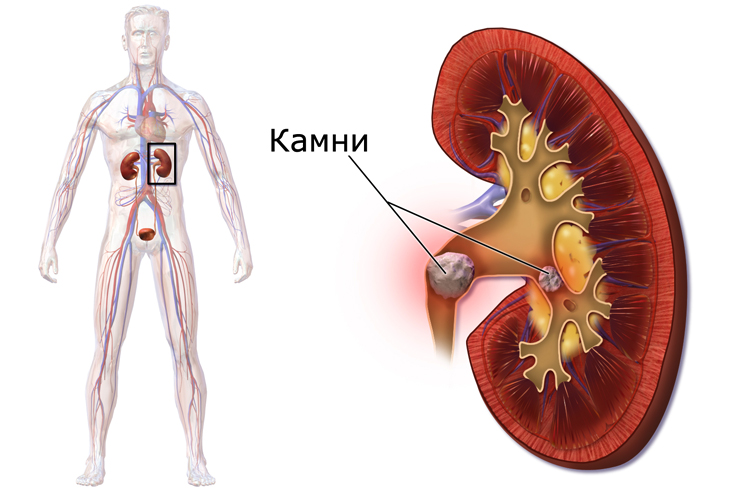
Камни в почках передаются по наследству
24 октября 20183073,1 тыс.
Среди самых вялотекущих патологий сферы урологии мочекаменная болезнь почек занимает первое место. Длительное время пациент не догадывается о наличии у него конкрементов. Только вследствие их подвижности и появления сопутствующей симптоматики удаётся узнать о развитии заболевания. При первых симптомах следует обратиться к врачу, пройти обследование, получить необходимое лечение.
Что это такое?
Мочекаменная болезнь (МКБ) почек, или уролитиаз – это заболевание, развитие которого занимает более полугода. Изначально формируется песок, затем, если пациент продолжает ведение нездорового образа жизни, образуются камневидные отложения. Конкременты (их второе название) могут быть единичными или множественными. В зависимости от химического состава, делятся на оксалаты, ураты, фосфаты, ксантины, цистины и струвиты.
Локализация камней внутри почки – наиболее опасная из всех видов уролитиаза, поскольку происходит повреждение органа, проблемы с оттоком мочи. Факторы, предрасполагающие к развитию МКБ, – разнообразны, но связаны с образом жизни пациента. Поэтому минимизировать развитие уролитиаза – в его компетенции.
Причины образования камней
Вероятность образования конкрементов повышается, если пациент:
- Злоупотребляет кислой, острой, солёной пищей
- Ведёт малоподвижный образ жизни
- Не устраняет воспалительно-инфекционные процессы в органах урогенитального тракта
- Имеет наследственную предрасположенность к развитию мочекаменной болезни
- Употребляет нефильтрованную воду
Другие предрасполагающие факторы – нарушение белкового метаболизма, ферментная недостаточность, проблемы с деятельностью органов ЖКТ, обезвоживание организма.
Симптомы
Развитие мочекаменной болезни происходит бессимптомно. Только изменение положения твёрдого конгломерата приводит к появлению признаков. Состояние определяется как почечная колика и сопровождается характерными явлениями, среди которых:
- Болевой синдром. Локализация – пояснично-крестцовый отдел спины, с переходом на пах, надлобковую область
- Диспепсические явления. Тошнота и длительная, неоднократная рвота – постоянные проявления приступа почечной колики
- Повышение температуры тела. Вызвано началом осложнений (например, воспалительными процессами органов урогенитального тракта) или психоэмоциональным возбуждением
- Появление крови в моче (гематурия). Признак обусловлен повреждением тканей почки каменистым отложением во время его подвижности
- Уменьшение суточного диуреза. Сокращение объёма мочи вызвано блокированием каналов конкрементом
- Неврологические расстройства. Раздражительность, вспыльчивость, общее беспокойное состояние объясняется болью. Пациент не может принять определённое положение тела
Другие симптомы зависят от особенностей расположения камня внутри лоханки, его размеров и состава, срока давности колики. Немаловажное значение имеет наличие у пациента сопутствующих патологий и осложнений, к которым привела мочекаменная болезнь. Спровоцировать колику может физическая активность, тряская езда.
Возможные осложнения
Вследствие мочекаменной болезни могут развиться такие осложнения:
- Пиелонефрит (воспаление чашечно-лоханочной системы почек). Состояние вызвано длительным пребыванием камня в неизменном положении, что способствует скоплению вокруг него патогенной микрофлоры
- Гипертонический криз. Патология связана с повышением уровня артериального давления вследствие сжатия камневидным отложением почечной артерии
- Паранефрит. Крайне тяжёлое состояние, при котором паренхима расплавляется из-за гнойного процесса. Причина его развития – пиелонефрит осложнённой формы
- Железодефицитная анемия. Относится к последствиям постоянной потери крови во время мочеиспускания
Появления любого из перечисленных осложнений можно избежать, если своевременно обратиться за квалифицированной медицинской помощью. Только при использовании проверенных, грамотных методов можно сохранить почку, внутри которой присутствует конкремент.
Мочекаменная болезнь при беременности
МКБ, обострившаяся во время вынашивания плода, представляет собой угрозу развитием пиелонефрита. Воспаление чашечно-лоханочной системы никогда не устраняется самостоятельно, всегда требует медикаментозного лечения. Именно этот факт несовместим с периодом беременности, отягощает его. В отношении использования медикаментов гинекологи не возражают против введения инъекции Но-шпы непосредственно во время почечной колики. Но другие лекарства беременным категорически противопоказано применять.
Второй риск, которому подвержены женщины с уролитиазом в период вынашивания – нарушение оттока урины (если камнем заблокирован канал). Это создаёт проблемы с мочеиспусканием, вызывает боли в пояснично-крестцовом отделе спины. Также застой мочи способствует присоединению патогенной микрофлоры и развитию воспалительно-инфекционных процессов.
Непосредственно наличие конкремента и его движение внутри лоханки не влияют на течение беременности. Операцию во время вынашивания не проводят, воздействовать на конкременты медикаментозно женщинам рекомендуют только после родов.
Заболевание у детей
Развитию мочекаменной болезни у детей способствуют такие факторы:
- Гормональные проблемы, из-за которых происходит нарушение обмена кальция в организме
- Преобладание в рационе кислой, солёной пищи
- Ограниченная подвижность
- Употребление загрязнённой воды
- Наличие воспалительных заболеваний урогенитального тракта, при которых происходит изменение химического состава мочи
- Наследственная предрасположенность
Если у ребёнка не наблюдается признаков гидронефроза – водянки почек, и гнойного поражения этого органа, дробление камней проводят консервативным способом.
К какому врачу обратиться
Как и устранение других патологий, относящихся к мочевыделительной системе, лечение уролитиаза проводит врач-уролог. К специалисту этого профиля можно обращаться без предварительного посещения терапевта. Уролог назначает диагностические процедуры и, на основании их ответов, составляет необходимое лечение. Оно сводится к устранению камней консервативным или оперативным способом.
Диагностика
Чтобы подтвердить наличие МКБ, оценить общее состояние парного органа, определить параметры конкремента (размер, локализацию), проводят:
- Биохимическое, клиническое исследование крови, мочи. Увеличение СОЭ и лейкоцитов в крови – признаки воспаления, но при МКБ они указывают на начавшееся осложнение. Снижение уровня гемоглобина говорит о необходимости компенсации железа, выведенного из организма за время гематурии.
- УЗИ почек. Быстрый и простой метод подтверждения наличия конкрементов, уточнения их параметров, локализации.
- Экскреторную урографию. Внутривенно пациенту вводят раствор, содержащий йод. Затем выполняют серию рентгеновских снимков (зачастую, через 15 и 40 мин.). Йодсодержащий раствор заполняет мочеточники, благодаря чему удаётся визуализировать состояние мочевыделительной системы в целом.
- Обзорное рентгенологическое исследование. Предоставляет общую клиническую картину, включая взаимное расположение почек. Этот вид диагностики проводят одновременно с экскреторной урографией.
Другие методы исследования назначают только при сомнении относительно размеров, вида камней, их локализации; кровоснабжения и общего состояния почек.
Лечение
Объём терапевтического вмешательства зависит от результатов диагностики. Камни удаляют консервативным или хирургическим способом. В первом случае дополнительно применяют физиотерапевтическое воздействие. Количество процедур назначают с учётом размера и состава конкремента.
Консервативная терапия
В таблице указаны препараты, которые назначают при консервативной терапии, их дозировки, и схема применения.
| Фармакологическая группа и наименование препарата, схема его введения | Цель назначения |
Спазмолитики:
| Улучшение общего самочувствия за счёт устранения боли, спазмов. Расслабление мочеточников и беспрепятственное перемещение каменистого отложения наружу. |
Анальгетики:
Чтобы не вызвать повреждение вен, внутривенно препараты лучше вводить только после растворения хлоридом натрия. | Устранение болевых ощущений, расслабление стенок урогенитального тракта, что помогает камню покинуть пределы почки. |
Лекарства, способствующие устранению уролитиаза и подавлению патогенной микрофлоры:
Поскольку раствор Уролесан характеризуется неприятным вкусом, его можно помещать на кусочек сахара и употреблять в таком виде. | Угнетение воспалительно-инфекционного процесса, возникшего внутри урогенитального тракта. Разрушение конкремента до мелких фрагментов. |
| Препараты мочегонного свойства: Фуросемид (вводить по 4 мл в/м) или Лазикс (по 4 мл внутримышечно). | Стимуляция выработки мочи и её усиленного выделения. В совокупности эти свойства способствуют вымыванию камня. |
Когда нужна операция
Необходимость оперативного вмешательства рассматривается только при отсутствии положительного результата от консервативной терапии. Хирургический подход – необходимая мера при состоянии, когда мочекаменная болезнь осложнилась гнойным процессом, разрушением паренхимы. Также операцию назначают для ликвидации крупного конкремента, который невозможно раздробить лазерным лучом или ультразвуковыми колебаниями.
Диета
Питание при мочекаменной болезни имеет свои особенности. Противопоказано употребление солёных, кислых, острых продуктов и блюд. Запрещено пить кофе, принимать алкоголь. Врач составляет рацион, исходя из химического состава каменистого отложения:
- При фосфатах, помимо основных рекомендаций, противопоказано употребление бобовых, картофеля, зелени, орехов, яиц и кондитерских изделий.
- Устранение уратов предполагает отказ от наличия в рационе сыра, грибов, бульона, зелени, колбасы, рыбы и копчёностей.
- При оксалатах нельзя употреблять шоколад, все продукты с витамином C в составе, бульоны, пряности, субпродукты.
- Наличие ксантинов предполагает отказ от солёного сыра, жирных сортов мяса и рыбы, зелени, маринада, консервов.
- При лечении цистинов предусмотрен запрет на употребление морса, листьев салата, вишни, фруктовых соков и всех блюд, обогащённых специями.
Рекомендованный режим питания – не более 5 р. в день, небольшими порциями, при условии увеличения водного баланса до 1,5 л в сутки.
Методы дробления камней
Существует несколько видов их разрушения – посредством применения ультразвука, лазера или путём проведения полостной операции. Выбор определённого метода зависит от индивидуального оснащения клиники, в которой планируется вмешательство; размеров и особенностей расположения камня.
Характеристики каждой операции:
- Ультразвуковая литотрипсия (камнедробление). Предусматривает стандартную предварительную подготовку – очищение кишечника при помощи клизмы, отказ от употребления пищи накануне операции. Предполагает использование ультразвуковых колебаний. Позволяет раздробить новообразование до мельчайших фрагментов, а затем вымыть его из организма физиологическим раствором. Риск повреждения паренхимы – исключён.
- Лазерная литотрипсия. Подготовка предполагает отказ от употребления пищи (вечером накануне перед операцией) и воды (в день вмешательства). Дробление новообразования происходит с помощью использования высокоточного луча. При этом изображение состояния почки передаётся на экран монитора лазерной установки. Такой вид литотрипсии обеспечивает благоприятную перспективу. Вероятность травмировать орган – исключена.
- Полостная операция (открытая). Представляет собой традиционное проведение хирургического вмешательства (с рассечением тканей). Проводят только при крупных, множественных новообразованиях. Предполагает длительный период восстановления, ограничения в двигательной активности и питании.
В современной урологии метод открытой операции применяют только при наличии серьёзных оснований. Полостное хирургическое вмешательство – не первоочерёдный вариант устранения мочекаменной болезни.
Назначить определённый метод литотрипсии может только уролог. Специалист учитывает результаты диагностики и факторы, относящиеся к состоянию здоровья пациента.
Профилактика
В течение жизни каменистые отложения формируются не у каждого человека. Для их образования нужно длительное ведение нездорового образа жизни. Снизить риск развития мочекаменной болезни поможет:
- Нормализация питания и питьевого режима. Не рекомендуется употребление кислых, острых, солёных, снеков, фастфуда, газированных напитков, нефильтрованной воды.
- Увеличение объёма двигательной активности.
- Своевременное устранение воспаления органов урогенитального тракта.
- Регулярное прохождение медицинского осмотра и более внимательное отношение к здоровью при наследственной предрасположенности к уролитиазу.
Также важно купировать нарушения функции органов пищеварения, нормализовать массу тела, избегать однообразного питания, отказаться от приёма алкоголя.
Заключение
Мочекаменная болезнь почек – это патологическое состояние, которое характеризуется образованием конкрементов различного размера и состава. Патологию лечат консервативно или путём хирургического вмешательства. Но даже после оперативного устранения камневидных отложений нет гарантии, что они не образуются повторно. Особенно, если пациент имеет наследственную предрасположенность, питается неблагоприятными для организма продуктами. Раннее обращение к специалисту повышает вероятность лечения уролитиаза консервативным способом.
Источник
Причины застоя в почках

Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Застой в почках — гидронефроз, возникает при нарушении оттока мочи из почек. Основной функцией почек является выведение токсических конечных продуктов обмена веществ из организма с мочой.
Ее образование и фильтрация обеспечивается довольно сложным строением почки.
Снаружи ее покрывает фиброзная капсула из соединительной ткани, под ней находятся два слоя паренхимы (корковое и мозговое вещества), почечные чашечки, где моча накапливается.
Они, в свою очередь, соединяясь, переходят в почечную лоханку, которая соединена с мочеточниками. По ним моча выводится из почек в мочевой пузырь, и далее по мочевыводящему каналу выделяется из организма.
При застое в почках развивается расширение чашечно-лоханочной системы почки.Гидронефроз может быть асептическим и инфицированным.
В первом случае изменения в структуре и работе почек зависят от степени и длительности сдавливания, во втором к этим процессам также присоединяется и инфекция.
В начальной стадии заболевания незаметно практически никаких симптомов, лишь на УЗИ можно увидеть расширение чашечек и лоханок почки.
Повышенное в них давление конечно сказывается на работе органа, но после устранения причины застоя, функции и структура почки полностью восстанавливается.
При длительном застое уже изменения в паренхиме почки необратимы, вплоть до полной атрофии органа, и после удаления обструкции происходит лишь частичное возобновление ее функций.
Когда застой сопровождается инфекцией в почках, то высок риск развития обструктивного пиелонефрита.
Причины гидронефроза
Нарушение оттока мочи и, как следствие, ее застой в почках, может возникнуть по следующим причинам:
- патологические процессы в мочевом пузыре и мочеиспускательном канале (например, при фимозе, опухолевых процессах, нарушениях в работе сфинктера мочевого пузыря после перенесенных инфекций);
- сдавливание мочеточников снаружи (опять же, опухоли, увеличенные лимфатические узлы вследствие нарушения работы лимфатической системы, кисты, изменения в тканях органов брюшной полости после хирургического вмешательства);
- нарушения в просвете мочеточника, например, при мочекаменной болезни, когда происходит его закупорка вышедшим из почки камнем, при перекручивании или перегибе мочеточника вследствие врожденной патологии или после травмы;
- нарушение работы системы почечная лоханка – мочеточник при врожденных аномалиях развития или при пузырно-мочеточниковом рефлюксе, когда происходит обратный заброс мочи из мочеточника в лоханку почки.
Отдельное внимание стоит уделить застою в почках у беременных, так как явление это довольно распространенное.
Он возникает из-за изменений в гормональном фоне женщины, что приводит к сбою ритмических сокращений мочеточника.
А на поздних сроках беременности может произойти и его механическое сдавливание при увеличении размеров матки.
Так как обычно такие явления начинаются где-то на восьмом месяце беременности, то специального лечения не проводят.
Возможным осложнением может быть пиелонефрит. Но при регулярном контроле анализов и бакпосева он легко поддается терапии.
Симптомы гидронефроза
Застой в почках может длительно проходить без выраженной симптоматики.
Первые признаки заболевания зачастую появляются при присоединении инфекции или при развитии мочекаменной болезни, в том случае, если не она является причиной застоя.
Начальная стадия гидронефроза начинается с почечной колики. Это резкая нестерпимая боль, которая начинается в пояснице, где расположены почки, и по ходу мочеточника отдает в область промежности, внутренней поверхности бедра.
Со временем стенки лоханки и чашечек перестают активно сокращаться, замещаются соединительной тканью. Вместо почечной колики появляется тупая ноющая боль в поясничной области.
Она не приступообразная, возникает вне зависимости от времени суток, физической активности.
Нарушения мочеиспускания наблюдаются только во время приступов боли. Более характерным симптомом является гематурия – появление крови в моче. При инфекционном гидронефрозе она может помутнеть.
Повышение температуры происходит лишь в том случае, когда застой в почках сопровождается инфекционным процессом.
Помимо этого ухудшается общее состояние больного, что сопровождается повышением артериального давления, быстрою утомляемостью, снижением работоспособности.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение и диагностика
При появлении болей в поясничной области необходимо в срочном порядке обратиться к врачу.
Основными методами диагностики гидронефроза, позволяющими оценить степень тяжести заболевания, являются ультразвуковая и рентгенодиагностика. Также назначаются общие анализы мочи, крови, бакпосев.
Лечение гидронефроза заключается в терапии самой причины, вызвавшей застой мочи и нарушение ее оттока в почках.
В большинстве случаев это только операционное вмешательство, причем срочное, так как основная его цель – максимально сохранить работоспособность органа.
Хирургических манипуляций не проводят лишь в том случае, когда они по ряду причин противопоказаны.
Если в результате застоя в почках начался обструктивный пиелонефрит, то после устранения его причины ведущую роль играет антибактериальная терапия со строгим контролем бакпосева мочи с определением чувствительности бактерий к назначенным препаратам.
Обычно в таких случаях прописывают или фторхинолоны (например офолксацин, левофлоксацин, спарфлоксацин) и антибиотики цефалоспоринового ряда (цефепим, сульбактам, цефтриаксон).
Для купирования болевого синдрома назначаются сильные обезболивающие, жаропонижающие.
В целях восстановления работы и функции почек после застоя принимают специальные препараты, восстанавливающие в них микроциркуляцию.
Профилактика
Основная профилактика застоя в почках – это предотвращение инфекций мочеполовой системы, а также мочекаменной болезни.
Их причинами служат отсутствие гигиены, заболевания, передающиеся половым путем, запущенные вирусные и бактериальные процессы в организме, неправильная диета с высоким содержанием соли, малоподвижный образ жизни, регулярное переохлаждение.
Как было отмечено выше, гидронефроз долгое время может протекать бессимптомно, поэтому если в анамнезе есть заболевания мочевыделительной системы необходимо регулярное обследование, которое включает в себя сдачу анализов мочи и УЗИ-диагностику.
Коралловидные камни в почках
Коралловидные камни в почках – проявление тяжелейшего урологического заболевания. Чаще конкременты подобного типа обнаруживается у женщин в наиболее активный период жизни. Коралловидный нефролитиаз, а именно так называется этот опасный недуг, отличается от прочих мочекаменных заболеваний. В чем его особенности? Какие методы лечения применяются в современной медицине?
Особенности
Коралловидные камни в почках – кристаллические соли, формирующиеся в чашечках или лоханках. Конкременты могут достигать больших размеров. Камни иногда увеличиваются настолько, что занимают всю лоханку. На этой стадии заболевания единственным выходом становится удаление почки.
Причины
Ни одна из версий о причинах образования камней в почках на сегодняшний день не является полностью доказанной. Существует множество теорий. Коралловые камни в почках – это образования, которые появляются вследствие патологических процессов в организме, вызванных эндогенными и экзогенными факторами.
Среди причин, вызывающих развитие заболевания, можно назвать следующие:
- наследственная предрасположенность;
- нарушения мочевыделительной системы;
- патология пищеварительного тракта;
- нарушения обменных процессов;
- длительное употребление алкоголя;
- чрезмерный прием медикаментозных препаратов.
Выше перечислены самые распространенные причины развития коралловидного нефролитиаза. Как правило, образование конкрементов в почках – следствие нарушения фосфорно-кальциевого обмена. Болезнь нередко передается по наследству. Если у женщины в период беременности произошло обострение, коралловые камни в почках, скорее всего, впоследствии обнаружатся и у ребенка.
Процесс образования камней
Мочекаменные болезни коварны. Человек может не знать о патологических процессах в организме на протяжении многих лет. Однако коралловидные камни увеличиваются быстро. Известны случаи, когда подобные конкременты всего за две недели полностью заполняли и лоханку, и ее ответвление.
Зарождения камней начинается с появлением ядра, вокруг которого впоследствии формируются кристаллы. Теорий камнеобразования несколько. Согласно одной из них, ядро появляется вследствие развития атипичных грамотрицательных бактерий.
Симптомы
Диагностировать заболевание вовремя удается далеко не всегда. На первых этапах болезнь протекает бессимптомно. Заболевание дает о себе знать тогда, когда камень становится большой. Тупая, ноющая боль в пояснице, высокая температура и озноб – таковы симптомы коралловидного нефролитиаза.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Следует особенно внимательно относиться к малейшим признакам женщинам с наследственной предрасположенностью. Урологи утверждают, что мочекаменные болезни почти всегда передаются от матери к дочери.
Следует выделить несколько стадий коралловидного нефролитиаза. Каждая из них отличается степенью заполнения камнями лоханки и чашечек. Стадии:
- Скрытая.
- Начало болезни.
- Клинические проявления.
- Стадия гиперазотемии.
Первая стадия протекает бессимптомно. Незначительные признаки – быстрая утомляемость, слабость, сухость во рту – часто списывают на обычную усталость.
На второй стадии больного начинают тревожить боли в пояснице. Третья отличается более яркими проявлениями (повышенная температура, быстрая утомляемость) и сопровождаются почечными коликами. На четвертой стадии прогрессирует хроническая почечная недостаточность
Лечение
Удаление коралловидных камней в почках осуществляется тремя методами:
- терапевтическим лечением;
- оперативным вмешательством;
- литотрипсией.
Медикаментозное лечение назначает врач. На основе результатов УЗИ и анализов мочи он выписывает препараты. Врач также рекомендует исключить из рациона некоторые продукты. Самолечение и терапия народными средствами могут привести к весьма плачевным последствиям.
Самый эффективный метод удаления конкрементов – операция. В современной медицине используются мининвазивные способы, позволяющие извлечь камень через небольшой разрез. И, наконец, литотрипсия – дробление – метод, позволяющий удалить конкремент без хирургического вмешательства.
Профилактика
Что делать, если УЗИ показало наличие небольшого конкремента, но ни болей, ни каких-либо ощущения дискомфорта нет? О болезни не стоит забывать, даже если она годами не дает о себе знать.
Для предотвращения роста коралловидных камней необходима диета, способная нормализовать обменные процессы. Как правило, врачи настоятельно рекомендуют выпивать в день не менее двух литров воды. Профилактику развития коралловидного нефролитиаза также можно проводить с помощью таких народных средств, как тыквенный сок, трава-толокнянка, отвар фасолевых цветков. Алкоголь, кофе, острая и соленая пища должны быть исключены из рациона.
Можно ли и сколько человеку жить с одной почкой
 Люди, решившие продать свою почку, тем самым спасти жизнь больного, у которого отказали обе, должны думать не только о нуждающемся, но и о своем здоровье тоже. Почки – парный орган, нагрузка на выведение вредных веществ и токсинов распределяется между ними неспроста. Сможет ли одна почка справиться со своими функциями, чем рискует донор, сознательно оставшись с одним органом?
Люди, решившие продать свою почку, тем самым спасти жизнь больного, у которого отказали обе, должны думать не только о нуждающемся, но и о своем здоровье тоже. Почки – парный орган, нагрузка на выведение вредных веществ и токсинов распределяется между ними неспроста. Сможет ли одна почка справиться со своими функциями, чем рискует донор, сознательно оставшись с одним органом?
С одной почкой живут не только доноры, эта патология может быть врожденной. Обнаруживается аномалия в ходе проведения обычного УЗИ, и, конечно, человек интересуется о своем самочувствии, нужно ли менять образ жизни и сколько лет он сможет прожить?
Стоит сказать, что качественная и полноценная жизнь с одной почкой вполне реальна, отсутствие другой не считается инвалидизацией, главное, чтобы оставшаяся выполняла свои функции, как часы. По статистике каждые 5 пациентов из 10000, которые обращаются за обследованием, имеют врожденную патологию присутствия только одной почки.
Орган этот действительно уникальный. Исследования показали, что изначально он может взять на себя все функции отсутствующего, а позже даже компенсировать в полном объеме. При этом на почку возлагается немало функций:
- выделительная – через фильтр проходят все жидкости и пища, которую мы потребляем (ядовитые вещества, например, алкоголь или красители, отфильтровываются и организм усваивает только полезное для него);
- эндокринная – вырабатывает гормоны;
- метаболическая;
- регулирующая число ионов;
- формирующая и контролирующая состав крови.
Читайте также: Лечение и симптомы кисты на почке
Почему может отсутствовать одна почка
Если человек стал донором и пожертвовал почкой для имплантации другому, здесь все ясно. По каким еще причинам может отсутствовать орган?
- С рождения, конкретной причины еще не выявлено.
- Аномалия развития еще в зачаточном периоде.
- Почку пришлось удалить в связи с полученной травмой, опасной для жизни ситуацией и заболеванием, например, если не удалось сохранить орган во время разрыва большой кисты.
Диагностировать отсутствие парности почек можно только во время проведения специальных медицинских обследований, пальпирование не дает видимых результатов, поэтому считается бесполезным:
- антиография, представляющая собой рентген поясничного отдела спины;
- компьютерная томография по спиральному типу;
- томография мультиспектрального формата;
- антиография с применением магнитно-резонансной технологии.
Как компенсируется отсутствие одного органа
Многолетние наблюдения за пациентами, которые по той или иной причине живут с одной почкой, показали, что орган получает повышенную нагрузку, и, чтобы выполнять все поставленные передней задачи, он начинает развиваться самостоятельно. Как это выражается? Почка растет, но отнюдь не из-за воспаления. Для того чтобы исключить воспалительный процесс, необходимо сдать анализ мочи и крови, которые покажут отклонения от нормы.
Этот процесс действительно уникален, называется он среди медиков восстановительным или компенсаторным.
Только благодаря развитию почки она захватывает весь объем работ, которые должна выполнить для поддержания жизнедеятельности человека.
Какими могут быть осложнения
Теперь вы знаете ответ на вопрос: реально ли полноценно жить с одной почкой? Рисков потери почки, если другой парный орган полностью здоров и никогда не беспокоил пациента, практически нет, менять активный образ жизни на пассивный нет необходимости. Продолжительность жизни от этого не уменьшается.
Единственный важный нюанс – склонность к повышению давления, но этот симптом чаще проявляется через 2-3 десятка лет после утраты органа. Если смотреть правде в глаза, даже те, кто имеет обе почки, тоже страдают повышенным давлением, поэтому многие ученые колеблются с тем, связана гипертония с утратой почки или нет.
Что еще нужно помнить? Пациенты, лишившиеся парного органа, должны более внимательно относиться к своему здоровью и самочувствию. Как правило, многие из нас обращаются в больницу только когда испробованы на себе все травяные отвары, советы соседок и рецепты из газет, но такой подход к собственному здоровью недопустим.
Поэтому будьте готовы для контроля состояния здоровья регулярно сдавать следующие анализы:
- кровь и мочу;
- УЗИ почек.
Можно ли рожать с одной почкой? Да, вот только об аномалии организма необходимо сразу же сообщить врачу, который будет вести беременность. Возможно, на каком-то этапе понадобится пройти интенсивный лечебный курс поддержания почки, хотя компенсаторные функции у органа позволяют ему справиться с возложенной нагрузкой сполна.
Если у вас одна почка, это еще не означает, что ребенок столкнется с такой же особенностью. Врожденная аномалия – скорее исключение из правил и редко передается по наследству.
Возможен ли с одной почкой активный образ жизни
Не следует считать отсутствие одного парного органа болезнью, тем более что это не так. Таким пациентам, наоборот, необходимо поддерживать активный жизненный тонус, ходить в тренажерный зал или заниматься танцами, гимнастикой. Разумная осторожность – вот чего нужно придерживаться на протяжении всех лет жизни, не переохлаждаться и при наличии болей в спине сразу обращаться к врачам за консультацией для уточнения диагноза.
Какой спорт лучше избегать, так это с нагрузкой на спину, то же самое касается подъема тяжестей – это делать запрещено. Если спорт связан с высокой степенью травматизма, надевайте поддерживающие пояса, обеспечивающие для спины защиту.
Контактные виды спорта, например, борьба, баскетбол и другие, которые не обходятся без столкновений с другими участниками, мужчине лучше оставить для других – степень повреждения единственной почки слишком велика. Если повреждение будет слишком сильным, высоки риски летального исхода.
Тонкости питания
 Как таковых пищевых ограничений при наличии одной почки не существует, особенной диеты придерживаться не нужно. Рацион питания, как у любого здорового человека, должен быть сбалансированным и насыщенным витаминами, полезными веществами. Принимаясь за очередную порцию жареной картошки или фаст-фуд, помните, что мы едим для того, чтобы жить, а не живем для того, чтобы есть. Устраивайте разгрузочные дни – голодание в течение пары дней очищает организм и минимизирует нагрузку на почки.
Как таковых пищевых ограничений при наличии одной почки не существует, особенной диеты придерживаться не нужно. Рацион питания, как у любого здорового человека, должен быть сбалансированным и насыщенным витаминами, полезными веществами. Принимаясь за очередную порцию жареной картошки или фаст-фуд, помните, что мы едим для того, чтобы жить, а не живем для того, чтобы есть. Устраивайте разгрузочные дни – голодание в течение пары дней очищает организм и минимизирует нагрузку на почки.
Объем белка, поступающего с пищей, должен быть снижен, поэтому, чтобы чувствовать себя бодрым, налегайте на калорийные каши, делайте фруктовые и овощные салаты. Добавьте в будничное меню такие блюда:
- рыбные и мясные, отдавая предпочтение нежирным сортам;
- молочные и кисломолочные продукты небольшими порциями;
- свежевыжатые соки, если они кажутся слишком концентрированными, рекомендуется разбавлять их очищенной водой.
Читайте также: Какие камни бывают в почках у человека
Возьмите за правило изучать состав запакованной продукции, предлагаемой в супермаркетах – качество большинства из товаров оставляет желать лучшего. Не пейте слишком много воды, особенно на ночь. Откажитесь от алкогольных напитков – это настоящий яд для организма каждого человека.
Видео о том, как оставаться энергичным, живя с одной почкой, представлено ниже:
Источник