Камни в почках сколько лежат в больнице после операции

Продолжительность реабилитации в стенах медицинского учреждения зависит от метода лечения и клинической картины в послеоперационный период. Камни в мочеточник попадают из почек. Причина возникновения — нарушение метаболических процессов. Небольшие конкременты выходят из организма самостоятельно вместе с уриной. Более крупные или имеющие роговидную поверхность (коралловидные) задерживаются в местах сужения протока.
Дистанционная литотрипсия
Литотрипсия широко применяется для лечения уролитиаза независимо от возраста и пола. Цель — дробление образований на более мелкие частицы для их дальнейшего выведения из организма естественным путем. Вмешательство не требует рассечения кожных покровов и внутренних тканей. Такая процедура эффективна при невысокой плотности конкремента.
На протяжении 2-3 суток пациент остается в урологическом отделении, выписывается после УЗИ или рентгена. В этот период назначается обильное питье и мочегонные препараты, а в уретру вставляют стент во избежание сужения прохода и блокады оттока. После выписки на протяжении двух недель необходимо наблюдаться у врача.
Чрескожная нефролитотомия
Чрескожная нефролитотомия (ЧНЛ) — малоинвазивная операция, которая подразумевает удаление через небольшой прокол или разрез (не более 2 см). Назначается методика при неэффективности литотрипсии.
Нефролитотомия проводится под наркозом, поэтому перед манипуляцией следует сдать анализы на аллергопробы. Хирург делает прокол в области поясницы, вводится нефроскоп — специальный прибор, оснащенный камерой и осветительным прибором. Время проведения — от 30 минут до нескольких часов. Финальный этап — установка дренажа для оттока жидкости.
Пациент находится в медицинском учреждении не менее пяти суток. На третьи сутки снимают дренаж, наблюдают за состоянием операционной раны и протока, назначают УЗИ для своевременного выявления блокады.

Уретроскопия
Уретроскопия — это удаление конкрементов через уретру. Процедура назначается, если образование локализуется в нижнем или среднем отделе протоков. Проводится с помощью специального эндоскопического прибора — уретроскопа. Манипуляция проводится под местной или общей анестезией. После обработки наружных половых органов раствором йода в уретру вводится предварительно смазанная гелем трубка. Врач исследует стенки канала на наличие прочих патологий и воспалительных процессов. Извлекается камень специальными щипцами или сеточкой.
Риск возникновения осложнений минимальный. После процедуры могут возникнуть жалобы на жжение, умеренную боль, легкое кровотечение или наличие примесей крови в моче. Это объясняется раздражением или травмой слизистой оболочки. Если нет отечности, сильных болевых ощущений в нижней части живота, человек отправляется домой на следующий день после проведения процедуры.
Оперативное вмешательство
Полостная операция с рассечением нескольких слоев ткани практикуется редко. Назначают такую процедуру, если уролитиаз сопровождается тяжелыми осложнениями, приводит к трансформации мочевыводящих путей, инфицированию.
Проводится под местным наркозом через рассечение полости и мочеточника. После накладываются хирургические швы, устанавливается катетер. Время проведения в медучреждении после операции по удалению камней из мочеточника — от 5 до 7 дней в зависимости от общего состояния больного. Швы снимаются через 5-6 дней, катетер удаляется на 3-4 сутки.
Источник
Мочекаменная болезнь занимает второе место среди всех урологических патологий. При этом уровень заболеваемости на планете составляет 3% от всего населения. Это не так уж и мало. Стоит знать, что на сегодняшний день при усовершенствовании медицины мочекаменную болезнь чаще лечат консервативными методами. В тактику включают диетотерапию, лечение минеральными водами, применение лекарственных препаратов. Как правило, терапия достаточно длительная, но эффективная. Но при этом необходимо параллельно устранять и причину образования конкрементов. Иначе рецидив не заставит себя ждать. Однако лечение МКБ (мочекаменной болезни) может в некоторых случаях проходить и в стационаре. Поэтому если вас интересуют камни в почках и сколько лежат в больнице с таким диагнозом, то материал ниже для вас.
МКБ: симптоматика и течение
 Камни в почках образуются вследствие избытка солей
Камни в почках образуются вследствие избытка солей
Камни в почках образуются вследствие избытка солей. Те в свою очередь накапливаются в организме (крови) от неправильного и несбалансированного питания. Позже соли, всасываясь с кровью в почку, оседают в её лоханке. Уже отсюда они могут либо вымываться с мочой (в лучшем случае), либо оседать в виде песка (не самый худший вариант), или же дальше преобразовываться в почечные камни, накапливая на себя клетки эпителия, крови и слизи.
Как правило, небольшие камни практически не беспокоят больного, и пациент может даже не подозревать об их наличии. Клиническая картина начинает проявляться либо с ростом камня в объеме, либо с его движением по мочеточнику. В первом случае у больного затрудняется отток мочи и почка (лоханка) разрастается в объеме. Это может привести к разрыву почки или задержке мочи в хронической форме. Подобное заболевание называют гидронефроз. Патология критическая и требующая неотложного хирургического вмешательства. Промедление может стоить больному жизни.
Если же камень начинает своё движение — это ещё одна патология, требующая неотложной помощи. Но здесь тактика терапии, врачебного вмешательства и сроки пребывания в больнице будут зависеть от общей картины болезни — размера и типа камня, его локализации.
Причины помещения в стационар при МКБ
 Бывают ситуации, когда госпитализация больного обязательна
Бывают ситуации, когда госпитализация больного обязательна
Как уже было сказано выше, мочекаменную болезнь в основном лечат в домашних условиях под наблюдением участкового уролога. Однако бывают ситуации, когда госпитализация больного обязательна. Таковыми являются:
- Острая болезненная фаза отхождения камня из почки по мочевыводящим путям и его локализация в определенном месте мочевыводящих путей;
- Наличие у пациента кораллообразного камня или конкремента слишком больших размеров;
- Аномалии строения почек и позвоночника, что требует хирургического вмешательства, поскольку камень в этом случае сам не выйдет.
Важно: при этом стоит знать, что сроки пребывания в стационаре будут различными в зависимости от течения заболевания.
Гидронефроз и госпитализация
 Если у пациента будет при осмотре в клинике диагностирован гидронефроз, то это стопроцентное открытое хирургическое вмешательство
Если у пациента будет при осмотре в клинике диагностирован гидронефроз, то это стопроцентное открытое хирургическое вмешательство
Если у пациента будет при осмотре в клинике диагностирован гидронефроз, то это стопроцентное открытое хирургическое вмешательство. Бояться этого не стоит. Современная медицина позволяет провести всю процедуру в сжатые сроки с использованием нового технологичного оборудования и последних современных методик. Как правило, пациенту спасают большую часть почки. В идеале всю.
Операция по нейтрализации гидронефроза (закупорки камнем лоханок почки) направлена на то, чтобы убрать барьер в виде конкремента на пути мочи. Ведь именно он мешает моче входить из лоханки почки, тем самым обеспечивая её чрезмерное скопление в почках. Стоит знать, что операцию по удалению камня выполняют через небольшой разрез (около 3 см) в поясничной области. В разрез вставляют специальную трубку, через которую затем удаляют конкремент. Если болезнь не была запущена, функция почки восстанавливается. После оперативного вмешательства в разрезе оставляют дренажную трубку, через которую в первые-вторые сутки будет выходить моча в специальный стерильный пакет. Антибактериальная терапия после операции позволит снять или предотвратить воспалительный процесс в почках.
Симптомы гидронефроза достаточно выражены, поэтому, если пациент знает о наличии у себя камней в почках, должен быть очень внимателен. Промедление стоит жизни. Так, стоит обращать внимание на такие симптомы:
- Длительная, тянущая и при этом нарастающая боль в области поясницы. Она свидетельствует о том, что отток мочи замедляется, и почка постепенно наполняется ею.
- Затрудненное мочеиспускание и уменьшение количества мочи. Позывы могут быть частыми, однако количество мочи будет малым. Это обусловлено тем, что моча малыми порциями прорывается через преграду. Здесь нужно быть очень внимательным. Если мочи не станет совсем, стоит бить тревогу.
- При усугублении состояния могут проявиться признаки интоксикации организма ввиду задержки мочи в нём. Это будет зуд, тошнота, рвота. Возможен анафилактический шок.
Важно: сроки пребывания в стационаре у лежачих могут варьироваться от 7 до 21 дня в зависимости от первоначального состояния больного и восстановления его организма после операции.
Если камень слишком большой
 Случается так, что у пациента выявляют чрезмерно большой камень в почке (от 1 см и более), который не поддается медикаментозному растворению или дроблению диетой
Случается так, что у пациента выявляют чрезмерно большой камень в почке (от 1 см и более), который не поддается медикаментозному растворению или дроблению диетой
Случается так, что у пациента выявляют чрезмерно большой камень в почке (от 1 см и более), который не поддается медикаментозному растворению или дроблению диетой. В этом случае будет показана госпитализация для проведения открытой операции или волнового/лазерного дробления камня. Дальнейшее выведение конкременты может быть осуществлено через эндоскоп или посредством регулирования питьевого режима у больного с целью вымывания осколков с мочой.
- Волновое дробление (дистанционная ударно-волновая литотрипсия) проводится в условиях стационара. Больного помещают на кушетку и на предполагаемую зону локализации камня направляют акустические волны. Сначала импульс выбирается минимальный с тем, чтобы подготовить мягкие ткани пациента к воздействию. В дальнейшем амплитуда воздействия может быть увеличена в зависимости от болевого порога пациента. Раздробленный камень таким методом камень вымывают с мочой.
- Также пациенту может быть назначена контактная литотрипсия. Чаще всего применяют этот метод для борьбы с кораллобразными конкрементами или слишком крупными камнями. В этом случае процедуру проводят под наркозом. В сформированный небольшой надрез вставляют специальную трубку, через которую посредством лазера, ультразвука или сжатого воздуха дробят камень. Тут же вынимают его. Эффективность такой процедуры составляет 75-100% при малой травматичности. Сроки пребывания в стационаре в этом случае составляют от трёх до семи дней.
Если камень застрял в мочеточнике
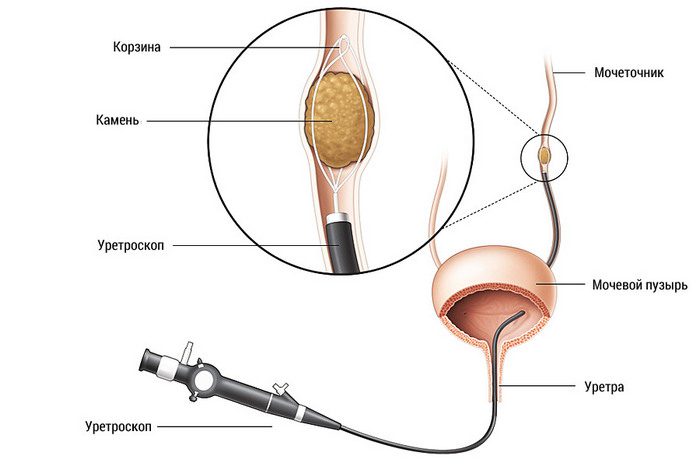 Еще одна из причин, по которой больного с МКБ могут поместить в стационар, это локализация конкремента в мочеточнике
Еще одна из причин, по которой больного с МКБ могут поместить в стационар, это локализация конкремента в мочеточнике
Еще одна из причин, по которой больного с МКБ могут поместить в стационар, это локализация конкремента в мочеточнике. Так, если у больного диагностируют наличие камня в мочевом пузыре или в мочеточнике, который никак не желает выходить, то пациенту могут предложить лазерную литотрипсию через эндоскоп. Это самая последняя методика выведения/удаления камней.
Принцип вмешательства выглядит следующим образом:
- К конкременту через уретру, мочеточник или мочевой пузырь подводят тонкую трубку-эндоскоп.
- Как только аппарат достигнет камня, в работу включается лазер. Он разрушает камень до состояния практически пыли.
- Далее остатки конкремента выводятся с мочой.
Примечательно то, что от камня с помощью этой методики можно избавиться всего за одну процедуру. При этом риск образования осколков практически сведен на нет. Также стоит отметить, что этот вид вмешательства совершенно бескровный и может использоваться как при больших камнях, так и при малых. К тому же стоит знать, что врач, выполняющий процедуру, отслеживает визуально весь процесс через специальную камеру, введенную внутрь через эндоскоп. Таким образом, риск травмирования соседних тканей минимален.
Важно: для подстраховки при любом из способов удаления камней врач может назначить антибактериальную терапию.
Восстановление пациента
 После проведения всех показанных процедур пациенту отводят еще 2-5 дней на полное восстановление в стационаре
После проведения всех показанных процедур пациенту отводят еще 2-5 дней на полное восстановление в стационаре
После проведения всех показанных процедур пациенту отводят еще 2-5 дней на полное восстановление в стационаре. При отсутствии осложнений и с положительной динамикой выздоровления больного выписывают домой. Дальнейшее наблюдение ведет участковый врач-уролог.
Пациенту может быть рекомендован питьевой режим и соответствующая диета (в зависимости от типа камня, который был удалён). Помимо этого через две недели после оперативного вмешательства любого типа необходимо провести контрольный рентген, чтобы убедиться в полном уничтожении камней.
Важно: если при поступлении больного в стационар по скорой в дальнейшем болевой синдром будет купирован, а врач выявит мелкий камень, который может самостоятельной выйти, то больного держат в стационаре 2-3 дня и отпускают домой.
Источник
Советы и факты/
Выздоровление после операции на почку
После операции на почку можно встать и на 3-й день, все зависит от
характера разреза и сложности операции.
После неполосных операций на камни, аденому простаты можно вставать
и на следующий день. Температура у вас будет держаться во время всего
выздоровления. Температура в пределах 37 градусов. Это нормально.
Температурная реакция показывает, что организм борется.
На 10 день вам отменят капельницы, на 13 день — отменят уколы и снимут
все швы окончательно. После этого останется только один дренаж — трубка,
которую вынут через неделю и таблетки утром и вечером. Теперь вам
нужно больше двигаться.
Теперь ваше выздоровление зависит только от вас. Вам будут каждый
день делать перевязку. В идеале в течении 14, 15, 16 дней вы должны
поправиться, чтобы вас могли выписать на 20-и день. Но это в идеале.
В день выписки вам нужно зайти в свою поликлинику и закрыть больничный
лист у терапевта. Можете конечно не закрыать и еше пару недель поболеть,
теряя деньги.
Календарь больного после операции на почку
30 дней в аду.
1день
Реанимация.
2 день
Вы лежите и не можете встать. С одной стороны кровати трубка катетера,
с другой стороны кровати еще 4 дренажа из почки. Врач сказал, что
поставил дренаж для отвода грязи и еще для чего-то, но вы плохо понимаете
эти медицинские термины. Вы не знаете, что это такое. Вы можете только
немного повернуться на левый бок, чтобы с трудом дотянуться до принесенного
бульона и кусочков яичницы. Потом вы поворачиваетесь на спину и спите.
Вы очень быстро устаете. Днем вам поставят капельницу, а вечером сделают
укол. Так пройдет второй день после операции и первый после реанимации.
3 день
На третий день вам вынут катетер и отрежут половину трубок, оставив
кончики (потом их вынут). Теперь можно и трусы одеть наконец-то. Но
встать вы еще не сможете, еду вам приносят. Из еды — бульон, кисель
и яичница. Родственники могут принести груши и сок.
4-5-6-7 день
Эти дни вы проведете также как и предыдущие. Градусник, еда, сон,
капельницы, уколы и попытки сесть на кровати. Вы также быстро устаете
и много спите. Вы едите только манную кашу, яичный омлет и бульон.
Ну, еще груши и сок. Сегодня вы пытались встать и дойти до туалета.
На этой недели вы пользовались только уткой, о серьезном походе в
туалет задумались только сейчас.
8 день
Приходит врач и со словами — Вы что-то залежались, батенька, командует
переселяться на низкую кровать (до тех пор вы лежали на высокой послеоперационной).
Вам придется начать самостоятельно передвигаться, сначала до другой
кровати. Вы начинаете делать первые шаги по палате. Кружится голова.
Хорошо, что туалет в метре от кровати (отличная больница, отличные
палаты, где в каждой есть душ и туалет). Теперь вам разрешают есть
все, что очень способствует походу в туалет. Вам ставят две капельницы
днем и делают 4 укола вечером (2 антибиотика, обезболивающий и кровоостанавливающий).
9 день
Вы теперь на новой кровати. Еду вам все еще приносят, но в туалет
уже ходите сами и по палате делаете несколько шагов.
10 день
На десятый день вам снимают половину швов, а для этого нужно прогуляться
в перевязочную, а значит идти метров 50 по больничному коридору. И
конечно это повод одеться в нечто большее, чем трусы. Все, санитарки
вас в коридоре видели, и вы автоматически переходите в категорию ходячих
больных и еду в палату вам приносить перестанут. Также перестанут
приходить санитарки всю неделю заботливо выливающие ваши бутылочки
и меняющие вам простыни.
11 день
На 11 день вы уже передвигаетесь по коридору и едите в столовой. Вам
отменяют капельницы и оставляют из уколов только антибиотик и кровоостанавливающий.
И теперь, чтобы небыло послеоперационной пневмонии вы должны как можно
больше двигаться. Двигаться будет не просто — боль в области шва никуда
не делась. Теперь ваше выздоровление зависит только от вас самих.
Врач может вам не сказать, но после полостных операций высока вероятность
появления грыжи. Чтобы этого не произошло после операции нужно обматываться
эластичным бинтом или носить корсет в течении длительного времени.
Также вам утром и вечером нужно есть пару таблеток — для желудка (мепразол),
антибиотик (ципрофлоксоцин).
Календарь выздоравливающего
ср. — операция, реанимация
чт. — реанимация, палата (лежа)
пт. — палата (лежа), сняли катетер и 2 трубки
сб. — палата (лежа)
вс. — палата (лежа)
пн. — попытки сесть на кровати
вт. — первый поход в туалет, первые шаги по палате
ср. — другая кровать, перемещение по палате
чт. — перемещение по палате
пт. — выход в коридор, сняли половину швов
сб. — еда в столовой и прогулки по коридору (на 11 день я снова ходячий)
вс. — еда в столовой и прогулки по коридору, все лучше и лучше, становиться
скучно
пн. — убрали одну из двух трубок из почки, от скуки стал читать книжки
(на 13 день отменили уколы и капельницу)
вт. — ходить стало легче
ср. — ходить стало еще легче
чт. — проверка проходимости мочеточника контрастной жидкостью, все
хорошо
пт. — пережимали оставшуюся трубку два раза по два часа, выписали
последнего знакомого
сб. — все надоело, стал чувствовать себя как в тюрьме
вс. — пережимал трубку три раза, стал ненавидеть больницу
пн. — вынули последнюю трубку
вт. — выписали, сходил закрыл больничный
ср. — день рождения, пошел на работу

Еда после операции
В первые 5-6 дней после операции, когда вы не можете двигаться и не
можете вставать, очень важно соблюдать правила питания. Из больничной
столовой вам будут приносить куриный или мясной бульон, яичную запеканку,
манную кашу, чай, кофе, кисель. Родственники могут приносить вам соки
и груши, позднее можно и виноград.
В первые 5 дней не стоит много есть, если не хотите ходить под себя.
А все витамины вы получите с капельницами. Пить можно сколько хотите
— утка отличное изобретение, а вот судно использовать не нужно — и
вам неприятно и окружающим.
Чтобы шов быстрее заживал
Шов будет болеть. Когда вы начнете ходить — будет болеть при ходьбе.
Но ходить нужно как можно больше и как можно быстрее. Нужно разгонять
кровь, нужно двигаться. Если очень болит, можно перетянуть полотенцем
или эластичным бинтом. Если нет торчащих трубок, шов обязательно нужно
перевязывать бинтом или носить корсет, чтобы не было грыжи. В других
случаях просто прижимаем рукой, тоже помогает. И ходим, ходим, ходим.
Я стал нормально ходить на 14 день после операции на почке.

Привыкание к больнице
После второй недели нахождения в больнице обычная жизнь начинает отходить
на второй план, а больничная жизнь на время становится основной. Но
время от времени хочется вернуться к обычной жизни.
Жизнь в палате
Больница — не санаторий, здесь вы часть системы и отношение к вам
как к пронумерованным объектам. Вы можете встретить со стороны медперсонала
совершенно неадекватное отношение и ничего с этим не сделаете. Но
не все так плохо. Если вам повезло и вы попали в современную больницу
со всеми удобствами, вам первое время (на стадии обследования) может
даже понравиться. Но по окончании нескольких дней профилактики начинается
лечение — вы становитесь заключенным, обреченным терпеть боль, неудобства
и в некотором роде унижение. Сложнее всего лежать больным после полостной
операции, когда встать не сможете неделю. Вам до кучи воткнули несколько
трубок — все совсем грустно. Но жить с этим нужно и жить в палате,
где кроме вас есть еще четыре человека.
Если палата со всеми удобствами — душ, туалет, электро-розетки — все
немного упрощается. Вса обслуживают как лежачего, приносят еду, делают
уколы, берут анализы. В это время вы только лежите и можете даже не
знать по именам всех сокамерников. Все равно вы с ними не общаетесь,
а все немногочисленные просьбы адресуете санитаркам и приходящим родственникам.
Вы много спите, мало едите и живете от капельницы до обеда и от обеде
до вечернего укола. Вы полностью зависите от чужих людей и мечтаете
о том дне, когда встанете и сами пойдете в туалет. Тут приходится
регулировать даже тот немногочисленный рацион, чтобы дотянуть до дня,
когда сможете ходить.
Через 10 дней после операции вы сможете нормально ходить и будете
общаться с сокамерниками на равных. К этому времени контингент палаты
успеет смениться и вы познакомитесь не с теми, кто был когда вас только
привезли.
Больные — это объекты и как объект меня после операции переместили
из одной палаты в другую. Тех, с кем провел первые 5 дней я потом
много раз встречал в коридоре и в столовой, ходил к ним в гости. Потом
их всех выписали. Кого-то домой, кого-то на долечивание в другую больницу.
Теперь круг общения сузился до размеров новой палаты.
Люди в палатах лежат разные и если вам повезло с соседями в одной
палате, не гарантирует того , что повезет с соседями в другой палате.
Все это довольно личное и восприятие соседей зависит от вашего статуса,
воспитания и взгляда на жизнь. Единственное, что от вас здесь не зависит
— выбор соседей.
С соседями во второй послеоперационной палате мне не повезло. Это
конечно мое личное мнение, но это мне пришлось провести пару недель
с теми с кем на гражданке я бы и разговаривать не стал. Начнем с того,
что все 13 человек, которые постепенно сменили друг друга зверски
храпели. Тем для общения не было, общих интересов тем более. А слушать
подробности подзаборной жизни — мне это нафиг не нужно было. Совсем
не общаться конечно не получалось, но я старался держаться от них
подальше и заниматься только своим выздоровлением. После операции
нужно много ходить, чем я и занимался.
Я ориентируясь на количество 30-и сантиметровых плиток высчитал длину
коридора и примерно знал какое расстояние я прохожу за 10 кругов.
В день выходило больше 3 км. Со временем это расстояние увеличилось.
На 13 день после операции меня практически перестали лечить, остались
две таблетки. Все зарастало само. Я много двигался и ждал, когда вынут
последнюю трубку. Распорядок дня на 17 день после операции сузился
до завтрака, обеда, ужина и периодического наматывания кругов по коридору.
Когда уставал или начинал болеть бок — я ложился отдохнуть. Я также
редко общался с соседями а ночью старался уснуть под невыносимый храп.
Но моя цель — выписаться здоровым и я типа стремился к этому несмотря
ни на что. Терпим, потом все это не будет иметь значения.
Чем больше вы двигаетесь, тем быстрее поправляетесь. Ходите, ходите,
ходите. Когда мне вынули последнюю трубку — двигаться стало легче
и, что самое важное — я избавился от мочесборника. Это такой пакет,
который крепится к трубке, торчащей из вас. Этот пакет можно засунуть
в штанину и снаружи его незаметно. Это удобно, но когда вы ложитесь
спать и кладете мочесборник рядом, он начинает протекать.
Приходилось спать в одежде, чтобы пакет всегда был в штанине, так
он не тек. Когда трубку вынули, необходимость спать в одежде отпала
и пару ночей перед выпиской я спал нормально.
Как вести себя с теми в палате, кто вам противен
Дистанции здесь небольшие, но никто не заставляет вас обращать на
них внимания. Ваше положение всегда лучше, чем у них, не забываем
этого.

Смотрите также:
Что
такое мочекаменная болезнь, колики, госпитализация
Больница, урологическое отделение, операция
Выздоровление после операции
Медицинский персонал и правила больницы
Выписка, реабилитация и профилактика камней в почках
Камни
в почках — профилактика камней, лечение камней, режим при мочекаменной
болезни
Источник


