Кандидемия и инвазивный кандидоз
Кандидемия — одна из форм тяжёлого грибкового инфицирования организма человека (в основном в послеоперационный период).
Довольно часто риску подхватить хворь подвержены преждевременно появившиеся на свет дети с маленьким весом. У них вообще большой риск заболеть не только грибковыми инфекциями, но и бактериальными (из-за несовершенства работ многих систем несформировавшегося окончательно организма).
Данное заболевание специфично, поэтому к людям, живущим в обычных условиях, практически не имеет никакого отношения. Однако, это заболевание сложное, трудно диагностируемое и требующее длительного лечения.
Причины кандидемии
Грибки Кандида — единственный возбудитель этого заболевания. В природе он находится повсюду: в почве, воздухе, воде, на поверхности различных предметов. Как и все представители рода грибов любит тепло, влажность и хорошее питание. При благоприятных условиях они стремительно размножаются, образуя обширные колонии и завоёвывая новые пространства.
Кандиды, как и все живые организмы, в процессе жизни выделяют вещества, которые являются токсинами для человека. Соответственно, чем значительнее объём колонии, тем больше количество их «выбросов».
Грибки не превращаются во врагов просто так. Перерождению обычной микрофлоры в патогенную способствуют некоторые факторы внешней и внутренней среды:
- недоразвитие или сбои в работе иммунной системы;
- генетические особенности;
- онкология;
- гормональные нарушения;
- длительный прием противомикробных и гормональных препаратов;
- острые, инфекционные и хронические болезни;
- стрессы, нервное истощение;
- болезни желёз внутренней секреции и желудочно-кишечного тракта;
- нерациональное питание;
- вредные привычки (курение, алкоголь);
- частые переливания крови и растворов для внутривенного введения с нарушением правил асептики и антисептики;
- некачественная обработка мединструментария и уход за медицинским оборудованием;
- ожоги, охватывающие примерно 1/4 часть кожных покровов;
- пожилой возраст.
Инвазивный кандидоз регистрируется именно там, где способствующие факторы наиболее выражены:
- у лиц, находящихся на реабилитации после первичного либо повторного оперативного вмешательства. Пятьдесят процентов таких больных составляют прооперированные по поводу нарушений со стороны пищеварительной, около 20% — лёгочной системы.
- пациенты, лечащиеся от злокачественных новообразований различных внутренних органов и крови;
- перенесшие пересадку органов;
- семимесячные недоношенные младенцы с массой тела до полутора килограмм.
Существует два известных пути передачи, связанные с нарушениями санитарно — эпидемического режима:
- Кровотоком. При невнимательном отношении со стороны медиков к сроку использования катетеров, а также недостаточной предварительной обработке мест инъекций и рук персонала.
- Через кишечник. Можно сказать, что грибки попадают в организм с обсемененной пищей либо через грязные руки самого больного или персонала медучреждения.
Формы болезни
Различают несколько форм заболевания. Их названия в народе нередко служат определением самой болезни. Разберем по порядку каждую из них и постараемся показать наиболее опасный ход событий.
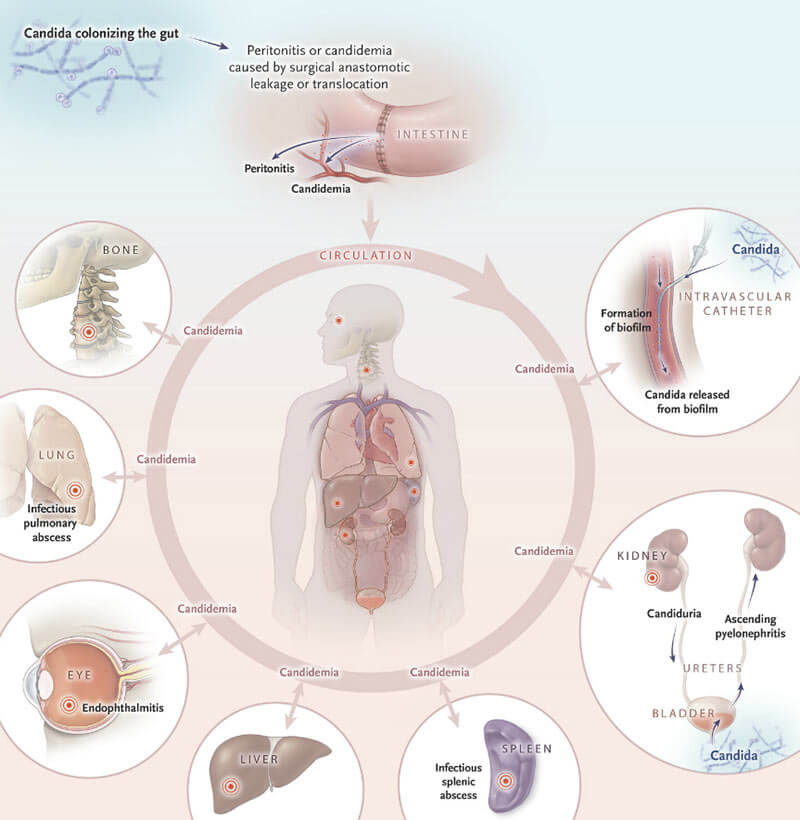
- Кандидемия. Самая безобидная из существующих форм. Её можно перепутать с неинвазивным кишечным кандидозом (дисбактериозом), который отличается расстройством стула и болями в области живота, но не такой силы. В этой стадии грибковое начало уже циркулирует по организму вместе с кровотоком, но кроме как нарушениями со стороны выделительной системы (почек) это никак не проявляется.
- Инвазивный кандидоз. Чаще других им заражаются органы брюшной полости: кишечник и печень после проведённых операций, под действием мощных антибиотиков. Candida при этом закрепляется и обволакивает сыпью, характерной для молочницы, не более двух органов.
- Висцелярный (диссеминированный или системный) кандидоз. Комбинированная форма, которая в последнее время широко распространилась по миру, поражая не только отдельные органы, но и заселяя кровь грибком. Самая опасная из всех форм. Токсичные продукты жизнедеятельности кандид могут привести к тяжелым последствиям — сепсису и летальному исходу. Куда внедриться инфекция, заранее предугадать не возможно, поэтому в заражение вовлекаются практически все системы.
Такая форма имеет острое и хроническое течение. В остром периоде заболевание может охватывать уже более трёх органов, продолжая сохраняться в крови и отравлять её. Развитие хронической формы свойственно для онкобольных с пересаженным костным мозгом.
При системной форме происходит поражение центральной нервной системы, мозга, приводящая к судорогам и образованию гнойных очагов.
Диагностика
Диагностирование осуществляется, можно сказать, на месте, не выходя за пределы больницы. Наблюдение за пациентами реанимационных палат постоянное, поэтому вряд ли удастся пропустить начинающийся процесс. Послеоперационники не всегда могут рассказать об изменениях в самочувствии, поэтому ответственность медиков в этом вопросе очень важна.
Установить точный диагноз — инвазивный кандидоз — только по внешним признакам на практике очень трудно даже светилу в медицине. Уж больно схожи многие симптомы с другими не менее тяжёлыми инфекциями. Ведь интоксикация присутствует как в одном, так и в другом случае.
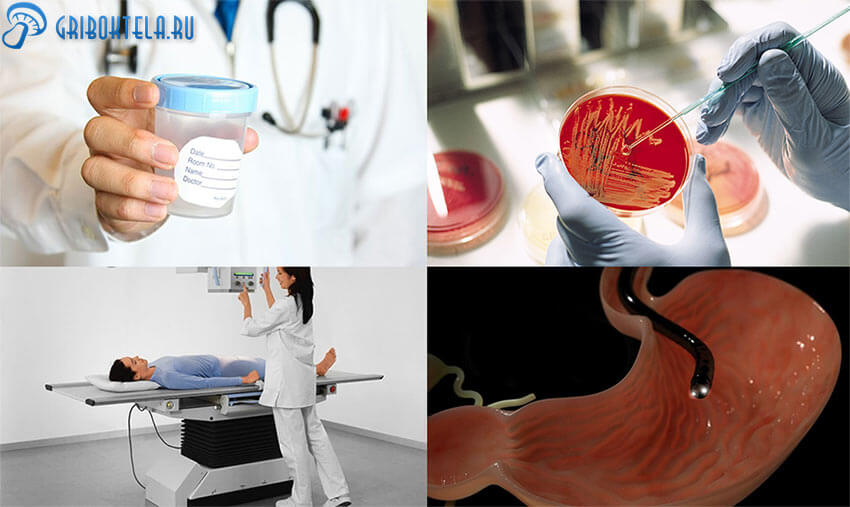
Главным критерием служат результаты анализов. Зная специфику локализации возможного распространения, лаборант исследует:
- трижды в течение суток венозную кровь с целью определения наличия и количества грибка;
- посев крови на питательную среду (готовится 5 суток);
- анализ мочи, мокроты и кала.
Кроме того проводятся инструментальное обследование:
- рентгенография;
- ультразвуковое исследование;
- эндоскопия;
- изучение глазного дна;
- магнитно-резонансная томография (МРТ в трёхмерной картинке);
- компьютерная томография (КТ дает объёмное изображение).
Симптомы инвазивного кандидоза
В формировании болезни важную роль играет конкретное место сосредоточения грибковой инфекции и масштаб интоксикации. Проявления кандидоза начинаются с нарушений в работе тех органов, которые наиболее подвержены заражению. Симптомы прогрессируют, приводя больного к тяжелейшему состоянию.
У больного отмечается значительное ухудшение общего состояния, недомогание, слабость, сильный озноб. Кроме того имеют место:
- жар и головная боль (повышение температуры тела до 39°С и выше);
- расстройство кишечника (жидкий стул чередуется с запором, метеоризм, бурление); в каловых массах видны прожилки крови, белые творожистые с кислым запахом выделения;
- потеря аппетита, отказ от пищи вовсе;
- иногда папулёзные высыпания на коже;
- ухудшается зрение (двоится в глазах, размытые очертания предметов);
Конкретное базирование гриба добавляет характерную симптоматику со стороны сердца, желудка, почек, легких:
- тахикардию (учащенный ритм сердцебиения) и боль в грудной клетке;
- частую рвоту, спастические боли в области живота;
- напряженность и болезненность в мышцах;
- почечную колику, мочеиспускание становится болезненным;
- кашель с отхождением мокроты с гноем.
Клиническая картина нарастает в течение 5-6 суток и может привести к осложнениям вплоть до сердечной недостаточности, абсцессу в мозге, отёку лёгких, отказу почек, которые впоследствии заканчиваются гибелью. Статистика неумолима. Половина смертей приходится на первые две недели. В целом заболевание длится около месяца.
В связи с таким положением необходимы экстренные меры результативного лечения.
Лечение
Терапия осуществляется только в стационаре под неусыпным наблюдением медперсонала. Тяжесть положения предполагает постельный режим в условиях палаты интенсивной терапии. В некоторых случаях требуется хирургическая помощь (операция).
Назначения доктора основываются на результатах исследований и анализов. В первый день, пока они не ясны, назначаются антибиотики широкого спектра действия, а затем противогрибковые лекарства, которые уничтожают грибок изнутри:
- Леворин. Выпускается в таблетках капсулах и порошке для суспензий. Принимают по 1 таблетке четыре раза в день, сроком – 10 дней (при осложнениях – 12). Для детей доза рассчитывается в соответствии с весом. Оказывает побочное действие.
- Натамицин. Можно найти в таблетированной форме и вагинальных свечах. В данном случае употребляют таблетки по 1х4 р. в сутки, курсом 10-20 дней.
- Нистатин. Таблетки в оболочке, применяемые по 2-4 в сутки, для деток – 0,5-1 таб. В течение четырнадцати суток. Много побочных действий. В параллельном употреблении с клотримазолом, понижая его эффективность.
- Вариконазол-агри. Высокоэффективное пролонгированное противогрибковое средство. Активно в отношении многих штаммов. Вводиться в вену или через рот. Врач назначает лечение под наблюдением по схеме, учитывая возраст и вес.
- Каспофунгин-натив. Современное лекарство. Белый порошок дозируется по 50-70 мг для внутривенного вливания капельно за 1 час, 1 раз в сутки.
- Флуцитозин. Применяется только для внутривенных капельных инфузий в сочетании с 0,9% физраствором или 5% глюкозой не менее 7 дней. Разовая доза колеблется в пределах 38-50 мг на кг массы тела. Осторожно! Множество побочных эффектов!
Последние препараты важны в терапевтических мероприятиях, касающихся острого диссеминированного кандидоза, ведь счёт идёт буквально на часы.
В ходе лечения с профилактической целью применяют флуконазол, который одинаково хорош в любом возрасте, даже у грудничков. Фармпредприятия выпускают его как в таблеточках и свечках, так и в ампулах для в/венных инъекций.
Лечение проводится с обязательным лабораторным контролем, дабы ещё больше не навредить здоровью и ускорить выздоровление.
Профилактика
Поскольку инвазивный кандидоз касается преимущественно стационарных больных, то огромное значение имеет как общее состояние пациентов, так и профилактика внутрибольничной инфекции:
- в палатах трижды в день проводятся текущие уборки и проветривания, раз в неделю подключаются баклампы для дезинфекции воздуха;
- медсестры процедурных кабинетов и реанимационных блоков ежедневно проводят осмотр и уход за всевозможными катетерами и повязками, следят за чистотой и соблюдением правил личной гигиены сотрудников, обслуживающих больных;
- при проведении любых манипуляций соблюдается стерильность;
- в запасах медикаментов учитывается возможность замены некоторых парентеральных средств на жидкие (флаконы, ампулы).
Заболевшие в обязательном порядке весь период лечения принимают противогрибковые профилактические препараты.
Источник

Дрожжевые грибки рода Candida
Дрожжевые грибки рода Candida поражают не только слизистые оболочки и кожу. При определенных условиях грибки проникают в кровь и распространяются по крови в различные органы, вызывая тяжелую форму заболевания, которая называется инвазивный кандидоз. Нужно отметить, что в данном случае возбудителями являются виды, которые отличны от C. Albicans. Чаще страдают пациенты хирургических стационаров.
Содержание:
- Факторы, способствующие развитию инвазивного кандидоза
- Клинические формы заболевания
- Симптомы инвазивной формы кандидоза неспецифичны
- Лечение и профилактика
Факторы, способствующие развитию инвазивного кандидоза

Гемодиализ
Инвазивной форме кандидоза способствуют такие факторы:
- Операции (особенно повторные), которые проводятся на органах брюшной полости.
- Возраст (старше 60 лет), когда велика вероятность таких болезней как: микоз и инвазивный кандидоз.
- Терапия антибиотиками (тремя и более видов) длительное время.
- Носительство грибков (несколько очагов).
- Гемодиализ.
- Питание парентерального типа.
- Катетеризация мочевого пузыря и центральных вен.
- Ожоги обширной площади.
- Лечение глюкокортикоидными препаратами.
- Терапия препаратами, которые снижают кислотность желудочного сока.
При инвазивном кандидозе инфекция проникает в кровь, а после во внутренние органы двумя способами.
- Из кишечника (поражаются легкие, селезенка и печень).
- Из поверхности кожи пациента или обслуживающего персонала больницы через катетеры внутривенного типа (страдает сердце, почки и легкие).
В ходе многофакторного анализа ученые убедились, что колонизация Candida spp многих локусов (полость рта, влагалище, кишечник), — это предшествующий гемодиализ, парентеральное питание, наличие центрального венозного катетера (особенно трехходового) – это все факторы, которые оказывают влияние на возникновение инвазивного кандидоза. Этот вид кандидоза чаще регистрируется у пациентов с обширными ожогами, которые имеют мочевой катетер и получают антациды, Н2-блокаторы, а также антибиотики и глюкокортикоидные препараты.
Клинические формы заболевания
Протекает инвазивный кандидоз в одной из трех форм клинического типа (кандидемия, инвазивный кандидоз и диссеминированный кандидоз).
I Кандидемия. Это процесс заболевания, когда грибок циркулирует в крови. Зарегистрирована данная форма у 35-50% пациентов.
Протекает бессимптомно при хронической почечной недостаточности и кортикостероидной терапии.
II Инвазивный кандидоз. Это процесс, когда поражается один орган. К этим органам относят такие: печень, почки, сердце, селезенка, глаза, головной мозг, кожа с подкожной клетчаткой. Иногда это суставы, костный мозг и мочевыводящие пути.
III Дессиминированный кандидоз. Данный вид может быть острым (поражаются несколько органов из крови), хронический (у больных после пересадки органов или больных лейкозами).
Симптомы инвазивной формы кандидоза неспецифичны

Эндофтальмит – один из симптомов инвазивного кандидоза
- Повышение температуры (сохраняется на фоне терапии антибиотиками).
- Кожные поражения в виде папул. Цвет – розовый, диаметр – 0,3-0,6 см.
- В подкожной клетчатке абсцессы (нагноения).
- В состоянии покоя, отмечаются интенсивные мышечные боли.
- Поражение глаз, включая стекловидное тело (эндофтальмит).
Инвазия дрожжевыми грибками центральной нервной системы протекает в виде поражения вещества и сосудов головного мозга, оболочек. Из-за этого осложняется лечебный процесс у пациентов с вентрикуло-перитониальными шунтами. Проявляется менингитом, абсцессами головного мозга, энцефалитом и микотической аневризмой.
Лечение и профилактика
Во внутрь вводится Флуконазол, Амфотерицин В или менее токсичные препараты, такие как Липосомальный амфотерицин В. Если состояние стабилизируется, больному назначают Флуконазол во внутрь. Терапия проводится до тех пор, пока не исчезнут клинические проявления (не менее 2 недель с момента выявления грибка в крови).
Для профилактики инвазивной формы больным назначают внутрь Флуконазол по 400 мг в день. Необходимо знать, что смертность при кандидодемии составляет 7-8%, а при диссеминированном остром инвазивном кандидозе – 70-80 %, как не печально это отмечать.
Инвазивный кандидоз – одно из наиболее опасных разновидностей заболеваний кандидозом. Мы перечислили пациентов, которые находятся в факторе риска. Просвещенность в этом вопросе поможет пациентам совместно с медиками побороться за излечение данного недуга.
Источник
Инвазивный кандидоз – сложная форма грибкового поражения организма. Патология тяжело переносится в любом возрасте, сопровождается выраженной симптоматикой, и требует продолжительного грамотного лечения.
Что такое инвазивный кандидоз
Для инвазивного кандидоза характерно проникновение грибковой инфекции в кровь, и распространение во всем организме. Патологический процесс может развиваться в разных органах тела человека:
- Головном мозге.
- Печени.
- Легких.
- Пищеводе.
- Почках.
- Селезенке.
- Кишечнике.
Попадая в различные ткани, патогены из рода Candida образуют нити, проникающие глубоко в их структуру, и вызывающие воспалительные реакции.
Чаще всего инвазивный кандидоз развивается у таких категорий как:
- недоношенные дети, имеющие низкую массу тела;
- пациенты, перенесшие хирургические вмешательства;
- лица, страдающие сахарным диабетом;
- больные, длительное время применяющие антибиотики и антимикробные лекарственные средства без контроля врача.
Инвазивный кандидоз – опасное состояние, способное приводить к смерти. Летальный исход становится возможным у каждого третьего пациента с выявленной патологией.
Формы болезни
Болезнь может протекать в форме:
- Кандидемии.
- Кандидозного перитонита.
- Инвазивного или диссеминированного кандидоза.
Кандидемия, или циркуляция грибка в плазме крови, выявляется у 35-50% пациентов. Данная разновидность заболевания протекает бессимптомно, и часто сопровождается хронической почечной недостаточностью.
Кандидозный перитонит поражает брюшину. Эту форму молочницы выявляют в 10-15% всех случаев инвазивного кандидоза. У большинства больных отмечается повышение температуры тела на фоне антибиотикотерапии, системные воспалительные реакции, отделение гноя из брюшной полости.
Инвазивный кандидоз распространяется на один или два органа. Диссеминированный может протекать в острой и хронической формах. При нем патологический процесс затрагивает одновременно несколько внутренних органов. Хроническая форма диссеминированного кадидоза встречается у пациентов с диагнозом «рак крови».
Развивается патология преимущественно после пересадки костного мозга.
Причины заболевания: как передается
Возбудитель кандидоза способен обитать в ванных комнатах и уборных, в общественном транспорте, на личных вещах больного человека. Нередко инфекция передается младенцу от матери, при незащищенных половых контактах.
Грибок в незначительных количествах обитает в организме большинства людей. При полноценной иммунной системе его активизации не происходит. Ослабление защитных свойств организма приводит к усиленному размножению патогенов, становящемуся причиной развития болезни.
Распространение грибковой инфекции усиливается при наличии следующих факторов:
- длительного приема антибиотиков или кортикостероидов;
- использования венозных и мочевых катетеров, не являющихся полностью стерильными;
- пребывания на паренетральном (внутривенном) питании.
Подобное наблюдается у пациентов, переживших операции в области ЖКТ, грудной клетки, пересадку органов пищеварения или легких. В группе риска значатся младенцы, родившиеся в срок до 29 недель, и имеющие маленькую массу тела (до 1,5 кг).
Диагностика
Целью диагностики становится выявление грибковой инфекции, определение степени ее распространения в определенных органах и системах организма пациента. Совершенных тестов, позволяющих уточнять важные детали протекания заболевания, не существует, поэтому для максимальной точности результатов используют одновременно нескольких методов.
Больному назначаются:
- Неоднократные сдачи крови для проведения посевов на специальные бактериологические среды (до 3-4 раз на протяжении нескольких дней подряд).
- Лабораторные исследования биосред организма (мочи, кала, мокроты, экссудата, выделяющегося из ран на теле), позволяющие определять разновидность возбудителя кандидоза, а также уровень внутренней колонизации.
- Рентген органов грудной полости.
- УЗИ участков тела, затронутых патологическим процессом.
- Биопсия очагов распространения патогенов.
- МРТ, КТ (магниторезонансная томография, компьютерная томография) всего организма.
- Офтальмоскопия (изучение состояния глазного дна).
В связи с тем, что инвазивному кандидозу свойственно повреждать большое количество органов и систем, диагностика заболевания отличается большой обширностью и информативностью.
Симптомы и признаки
Общими симптомами для различных форм инвазивного кандидоза становятся:
- Повышение t тела (до 39 °C), нередко сохраняющееся на фоне назначения препаратов с широким спектром действия.
- Головные, мышечные боли, присутствующие в состоянии подвижности и покоя.
- Рвота.
- Озноб.
- Потеря аппетита.
- Вздутие живота.
- Нестабильный стул (чередования диареи с запорами).
- Появление крови и белых хлопьев в каловых массах.
- Невосприимчивость к антибиотикотерапии.
Больной может ощущать болезненность в тех участках тела, где патология проявляется больше всего (в поясничном отделе, при мочеиспускании). Проникновение грибка в сердечную мышцу способствует возникновению одышки и тахикардии. Присутствие инфекции в легких провоцирует выделение обильной гнойной мокроты, боль в грудной клетке. Поражение ЦНС вызывает судороги, светобоязнь, частые позывы к рвоте. Если инфекция распространяется на эпидермис, в подкожной клетчатке образуются абсцессы в виде нагноений (фото справа).
В большинстве случаев инвазивный кандидоз проявляется симптоматикой, схожей с признаками других инфекционных процессов. В связи с этим для постановки диагноза проводится подробное обследование пациента.
Кандидемия и острый диссеминированный кандидоз
Согласно статистике, кандидемия и острая диссеминированная форма заболевания обнаруживаются у 75-90% больных с диагнозом «инвазивный кандидоз». Патологию нередко выявляют у пациентов гематологических и онкологических отделений, лиц с обширными ожоговыми ранами, недоношенных детей. Помимо Candida albicans, (микроорганизмов, являющихся основным возбудителем болезни), кандидемия и острый диссеминированный кандидоз (ОДК) вызываются такими представителями грибов как:
- С. parapsilosis;
- С. glabrata;
- С. tropicalis;
- С. guillermondii;
- С. krusei;
- С. rugosa.
В случае развития кандидемии или диссеминированного кандидоза вероятность летального исхода увеличивается в несколько раз даже в период прохождения лечения в медицинском учреждении. Продолжительность терапии продлевается до нескольких месяцев, возрастает потребность в дорогостоящих препаратах.
Комплексный подход к лечению
При отсутствии своевременного лечения у пациента развивается инфекционно-токсический шок, результатами которого становятся резкое падение артериального давления, появление специфической сыпи на кожном покрове, потеря сознания.
После определения разновидности возбудителя патологического процесса, специалист назначает определенный вид лекарственного препарата. Первостепенное значение имеет применение противогрибковых средств согласно следующей схеме.
| Флуконазол | Внутрь, по 6 мг на 1 кг телесной массы. |
| Вориконазол | Внутривенно дважды в сутки по 6 мг на каждый кг веса пациента. |
| Амфотерицин | Внутрь, в течение дня 1 мг/1 кг. |
| Каспофунгин | Первые несколько дней 70 мг в сутки, затем по 50 мг каждые 24 часа. |
Для лечения детей раннего возраста применяют препарат интраконазол. Помимо антимикотических средств пациентам назначают поливитаминные комплексы и иммуностимуляторы, позволяющие активизировать защитную функцию организма.
После успешно проведенной терапии и контрольных лабораторных исследований потребуется продолжить прием противогрибковых средств на протяжении еще 2-3 недель. По завершении всех лечебных мероприятий пациент должен некоторое время наблюдаться у лечащего врача, и сдавать необходимые анализы.
Меры профилактики
В качестве общих профилактических мероприятий инвазивного кандидоза могут быть предложены:
- проведение антибиотикотерапии только после согласования со специалистом;
- регулярное поддержание личной гигиены;
- круглогодичное укрепление иммунитета.
Существует общепринятая схема предупреждения болезни среди пациентов, пребывающих в группе повышенного риска. Лицам, перенесшим пересадку печени или поджелудочной железы, имеющим постоянную или рефрактерную желудочно-кишечную утечку, рекомендован прием противогрибковых препаратов. Чаще всего с целью предупреждения опасного заболевания этой категории назначается флуконазол (ежедневно по 400 мг внутрь).
Медицинским работникам, часто контактирующим с инфекционными больными, также необходимо соблюдать меры профилактики.
Обязательной становится постоянная обработка рук антисептическими средствами или мытье с антибактериальным мылом, ношение одноразовых медицинских перчаток и стерильных масок.
Осложнения и последствия инвазивного кандидоза
К числу самых опасных осложнений инвазивной молочницы принадлежат потеря зрения, образование язв в кишечнике. В последнем случае в кишечных стенках образуются дыры, становящиеся причиной внутренних кровотечений и заражения крови (сепсиса).
Тяжелое протекание заболевания нередко приводит к развитию абсцессов или флебита (воспаления венозных стенок). В подобных случаях больному рекомендовано лечение хирургическими методами.
При отсутствии эффективной терапии значительно возрастает риск летального исхода. Смерть пациента может наступить в течение 2-4 недель.
Источник


