Кандидоз полости рта как симптом вич
Кандидоз при ВИЧ – это самая распространенная грибковая инфекция, относящаяся к числу наиболее стойких поражений. Возникновение и течение заболевания в полости рта у пациентов, инфицированных вирусом иммунодефицита человека, имеет некоторые особенности и отличительные черты. Грибы Candida активно развиваются в организме с ослабленным иммунитетом.
Обширное грибковое поражение полости рта становится одним из самых ранних проявлений ВИЧ. Иммунодефицит дает возможность расти и развиваться довольно редким видам грибов Candida, среди которых и те, чье появление в организме человека связано именно с таким заболеванием, как СПИД.
Грибы Candida и вирус иммунодефицита человека
Candida – одноклеточный грибок, присутствующий в организме каждого человека. Однако только у людей, инфицированных ВИЧ, при проведении анализа крови на содержание грибка может быть получен отрицательный результат. Но именно кандидоз, локализованный в полости рта, является ранним показателем наличия в организме пациента вируса иммунодефицита человека.

Грибок стремительно растет, болезнь прогрессирует, распространяется на все слизистые оболочки и поражает внутренние органы. Грибок проникает в клетки организма, разрушая их. Говоря о кандидозе ВИЧ-инфицированных пациентов, стоит сказать о том, что данное заболевание чаще всего встречается у молодых мужчин. Локализация патологического процесса возможна:
- в полости рта;
- на задней стенке глотки;
- на поверхности языка;
- в подмышечных и ягодичных складках, промежности;
- в перианальной зоне.

При развитии недуга у женщин в первую очередь его проявления заметны именно в полости рта, затем в складках и в области гениталий.
Особенностью кандидоза, локализующегося во рту можно считать развитие таких его форм:
- Орофарингиальный, при котором обильные творожистые массы появляются на поверхности слизистой щек и задней стенке глотки. Данная форма недуга проявляется только у тех, кто инфицирован ВИЧ. Это первое проявление смертельно опасной болезни. На поверхности слизистой появляется серый налет. Он довольно быстро возникает на внутренней поверхности щек, толстым слоем покрывает язык. Налет скапливается в уголках рта, доставляет массу неприятных ощущений и дискомфорт. Пациент жалуется на сильное жжение и болезненность во рту. Симптомы заболевания идентичны признакам недостатка витаминов группы В. Из-за развития гиперплазии эпителия появляются трещины на языке, прием пищи становится весьма болезненным.

- Кандидозный эзофагит – заболевание поражающее пищевод. Это одна из форм грибковой инфекции, развивающейся в полости рта. Его особенность – бессимптомное течение болезни. Такая инфекция приводит к тому, что постепенно разрастается слизистая оболочка пищевода, его просвет сужается и в самых тяжелых случаях перекрывается полностью. Еще одна отличительная черта – невозможность проникновения грибов из первичного очага инфекции во внутренние органы.

- Срединный ромбовидный глоссит зачастую встречается при СПИДе и относится к хронической форме атрофии сосочков языка. В середине спинки языка при осмотре обнаруживается очаг поражения ромбовидной формы с четко обозначенными границами. Он редко доставляет беспокойство пациенту, однако, при приеме пищи возникает болезненность или жжение в пораженной области.

- Ангулярный хейлит или кандидоз уголков рта встречается более чем у 20% людей, инфицированных ВИЧ. В уголках губ появляются трещины, которые покрываются серым налетом. Заживление поверхностное и временное, пациенты жалуются на жжение и боли при малейшем движении губами. Заеда выделяется как самостоятельное заболевание, но может являться заболеванием, сопутствующим одной из названных выше форм болезни. Ангулярный хейлит постоянно рецидивирует, доставляет больному массу беспокойств, легко переходит в хроническую форму.

Одной из самых опасных форм кандидоза у ВИЧ-инфицированного пациента признан кандидозный хейлит. Это хроническая форма заболевания, вызванного грибковой инфекцией, которая стремительно развивается и переходит на пищевод, а после спускается в трахею и легкие.
Формы заболевания, вызванного грибами Candida
Кандидоз возникает на латентной (клинической) стадии ВИЧ-инфекции. Это вторая стадия и пяти существующих стадий болезни. Стремительное распространение грибов Candida в организме больного приводит к появлению налета на слизистой щек и на поверхности языка. Слой налета быстро увеличивается, его становится сложно удалить. Затрудняется прием пищи, появляется жжение и боль.
За короткое время развитие инфекции приводит к язвенно-некротическому поражению:
- полости рта;
- верхнего неба;
- десен;
- гортани;
- пищевода.

Увеличивается количество очагов возникновения налета, которые слегка возвышаются над поверхностью слизистой оболочки, иногда сливаются в одно большое пятно, напоминающее красный плоский лишай.
На слизистой твердого и мягкого неба больного обычно локализуется гиперпластическая форма кандидоза. Она развивается гораздо быстрее у тех, кто злоупотребляет никотином. От лейкоплакии курильщиков отличается тем, что скапливающийся налет можно снять. Если большинство очагов локализуются в уголках рта, то в таком случае можно говорить о кандидозном ангулярном хейлите.

Гиперпластические изменения эпителиально-эпидермальных структур приводят к появлению хронических, долго незаживающих трещин, покрытых белым или сероватым налетом, который можно снять. Лечение этой формы заболевания необходимо, в противном случае трещины не только не заживают, но и увеличиваются в размерах, доставляя пациенту массу неудобств и причиняя боль.
Эритематозная форма болезни – это острый атрофический кандидоз. Пятна белого налета локализованы вдоль средней линии спинки языка. Характерная особенность – атрофия нитевидных сосочков языка.

Еще часто встречающаяся форма болезни – молочница у женщин. Она сопровождается обильными белыми выделениями, зудом и жжением во влагалище, болезненностью при мочеиспускании. Зная, что эта патология может возникнуть у совершенно здоровой женщины, прежде чем начинать лечение необходимо пройти полное обследование для подтверждения или отмены предварительного диагноза.
Прогноз
ВИЧ-инфицированные пациенты, в организме которых бурно развиваются грибы Candida, живут от 6 до 12 лет. Однако многие медики утверждают, что при своевременном и грамотном лечении даже таким пациентам удается избавиться от кандидоза. Лечение может проводиться в амбулаторных условиях, но при стремительном развитии заболевания больной получает направление на проведение курса необходимой терапии в стационаре.

Женщины и мужчины с кандидозом проходят довольно длительный курс лечения с назначением противогрибковых препаратов, которые вводят как перорально, так и внутривенно капельно. Каждый день им ставят капельницы на протяжении двух недель, а затем врач выбирает тактику борьбы с болезнью, исходя из индивидуальных особенностей каждого отдельного пациента.
Кандидоз в полости рта при ВИЧ появляется во время латентной стадии недуга. Эта стадия длится не менее 5 лет, а в некоторых случаях ее продолжительность достигает и 10 лет. Жить с таким поражением слизистой полости рта пациенты могут значительно дольше, если своевременно будет начато и проведено полноценное лечение.
Многие ВИЧ-инфицированные пациенты живут более 25 лет, так как необходимая терапия была начата в нужное время. Медики направляют все усилия на борьбу с активно развивающимся в организме больного грибком и стремятся максимально повысить, а также укрепить иммунитет пациента. Такие действия позволяют значительно продлит срок жизни ВИЧ-инфицированных. Отсутствие медицинской помощи приводит к тому, что начавшийся кандидоз переходит в опасную форму, грибок проникает в пищевод, вызывает его сужение.

В запущенной форме заболевание переходит в стадию СПИДа или стадию вторичных заболеваний. Это период истощения пула лимфатических узлов, развития онкологических и инфекционных заболеваний. Важно помнить о том, что кандидоз в полости рта при ВИЧ проявляется на ранней стадии. В это время еще возможно продуктивное лечение, которое может назначит квалифицированный врач.
Прием противогрибковых препаратов и лечение, направленное на укрепление иммунной системы, позволит максимально продлить срок жизни пациента. Даже в тех случаях, когда грибок адаптируется к применяемым лекарственным средствам, больному рекомендуют терапию в условиях стационара, где ему будут регулярно вводить более сильные, порой агрессивные препараты, способные эффективно бороться с грибком.
Источник
И. К. Луцкая
заведующая кафедрой терапевтической стоматологии БелМАПО (Минск)
ВИЧ-инфекция представляет собой заболевание, вызываемое вирусом иммунодефицита человека, протекающее с поражением иммунной и нервной систем и проявляющееся развитием тяжелых инфекционных (паразитарных) болезней и/или злокачественных новообразований, а также признаками энцефаломиелопатии. СПИД (синдром приобретенного иммунодефицита) является конечной (терминальной) стадией ВИЧ-инфекции.
Инфекционный процесс в организме человека (от момента заражения вирусом иммунодефицита человека до смерти больного) характеризуется длительным инкубационным периодом (от нескольких месяцев до 5 и более лет), медленным течением, избирательным поражением Т-лимфоцитов и клеток нейроглии.
Эпидемиология
Единственным источником заражения является человек, инфицированный данным вирусом. Наиболее опасны лица, у которых нет никаких клинических проявлений: вирусоносители — основной источник распространения ВИЧ-инфекции среди населения.
На приеме у стоматолога заражение может произойти в следующих случаях:
- при использовании загрязненного кровью или другой биологической жидкостью медицинского инструментария, не прошедшего дезобработку (различные аппараты, диски, боры, зонды, иглы, шприцы, режуще-колющий инструментарий и т. д.);
- при наличии раневых поверхностей и изъязвлений в полости рта;
- при обширном загрязнении кожных покровов медработников кровью, попадании крови в глаза;
Известны примеры инфицирования при лечении иглоукалыванием.
(Воздушно-капельный путь передачи инфекции отсутствует.)
Вирус иммунодефицита в наибольшей концентрации содержится в крови. Далее по убывающей градации следуют сперма, вагинальные и цервикальные секреты желез, грудное молоко, слюна. Кровь и другие указанные биологические жидкости являются факторами передачи ВИЧ от зараженного другим лицам.
Вирус обладает средней устойчивостью вне организма человека. Во внешней среде (биосубстратах) его заражающее действие сохраняется до 2 недель, в высушенном состоянии (выделения на белье, предметах и пр.) — до 1 недели. Радиационное облучение и ультрафиолетовые лучи на него не действуют. При кипячении вирус погибает в течение 5 минут, при нагревании до 56 инактивация наступает через 30 минут. Применяющиеся в практике медучреждений дезинфектанты (хлорамин, гипохлорид кальция, перекись водорода, спирт и др.) в концентрациях, предусмотренных для обеззараживания вирусов гепатита, гарантированно уничтожают ВИЧ при непосредственном контакте дезинфектанта с загрязненной кровью или другой биожидкостью человека поверхностью предмета, в том числе полого (внутренние поверхности шприца, игл, капилляров, зондов и т. д.).
Клиника
Инкубационный период при ВИЧ-инфекции составляет 1–3 месяца, но может быть и большим. После этого развивается начальный этап болезни, называемый острой ВИЧ-инфекцией.
Только у 20 % инфицированных при этом появляются клинические признаки в виде общеинфекционного синдрома недифференцированного характера (мононуклеозоподобных проявлений, серозного менингита, энцефалопатии, миелопатии или невропатии).
Клинически благополучный исход острой стадии болезни не означает ни приобретения иммунитета, ни выздоровления, несмотря на сероконверсию. Болезнь переходит в хроническую стадию, которая протекает либо субклинически, либо в виде персистирующей генерализованной лимфаденопатии с постоянным малозаметным переходом в СПИД-ассоциированный синдром.
Больные сохраняют активность, работоспособность и удовлетворительное самочувствие. Признаков иммуносупрессии еще нет.
Прогностически неблагоприятным является уменьшение размеров лимфоузлов, что означает инволюцию фолликулов — морфологический признак иммунодепрессии.
Клинические симптомы СПИД-ассоциированного этапа болезни состоят из признаков начальной иммунной недостаточности. Они проявляются локальными инфекциями кожи и слизистых оболочек, вызываемых малопатогенными представителями микрофлоры оппортунистического характера (вирусные и бактериальные стоматиты, фарингиты, синуситы, оральный, генитальный, перианальный герпес, рецидивирующий герпес зостер, кандидозный стоматит, генитальный и перианальный кандидоз, дерматомикоз стоп, голеней, импетиго, угревидный фолликулит, волосистая лейкоплакия языка и др.).
Поражения кожи и слизистых оболочек вначале легко поддаются обычной терапии, но быстро рецидивируют и постепенно приобретают хронически рецидивирующий характер. Важнейшая особенность клинической картины СПИД-ассоциированного комплекса — неуклонное нарастание симптомов с усугублением уже имеющихся и появлением новых поражений.
Хронический этап болезни постепенно переходит в ее последнюю стадию — СПИД. К этому времени функции иммунитета угнетаются и расстраиваются максимально (СД-4-лимфоциты снижаются до 100 в 1 мм3).
По имеющимся наблюдениям, через 5 лет после заражения заболевают СПИДом от 25 до 50 % человек, через 7 лет — до 75 %, через 10 лет (наблюдения с 1981 г.) — несколько более 90 % зараженных. Могут ли не заболеть остальные 10 %? Могут, если латентный период болезни окажется длиннее оставшихся лет их жизни.
Инфекции — наиболее частое и опасное проявление СПИДа — развиваются в виде локализованных, генерализованных и септических форм. Поражаются кожа, слизистые оболочки, внутренние органы.
Клиническими особенностями инфекционных процессов при СПИДе являются их нарастающий характер, распространенность, тяжесть, атипичность симптоматики и множественность локализаций.
Основные заболевания, проявляющиеся при СПИДе на слизистой оболочке ротовой полости, в зависимости от этиотропного фактора группируются следующим образом.
1. Грибковые инфекции:
- кандидоз (псевдомембранозный, эритематозный, гиперпластический — в виде бляшки или узлов, ангулярный хейлит);
- гистоплазмоз.
2. Бактериальные инфекции:
- фузоспирохетоз (язвенно-некротический гингивит);
- неспецифические инфекции (хронический пародонтит);
- микобактерии, энтеробактерии.
3. Вирусные инфекции:
- герпетический стоматит;
- волосистая лейкоплакия;
- герпес зостер (опоясывающий лишай);
- ксеростомия, вызванная цитомегаловирусом.
4. Новообразования:
- саркома Капоши в полости рта;
- плоскоклеточный рак;
- лимфома Нон-Ходжкинса.
5. Поражения невыясненной этиологии:
- рецидивирующие изъязвляющиеся афты;
- идиопатическая тромбоцитопетическая пурпура (экхимозы);
- поражения слюнных желез.
Грибковые поражения
Кандидозный стоматит диагностируется у подавляющего большинства больных СПИДом (до 75 %) и проявляется в нескольких клинических формах.
Псевдомембранозный кандидоз чаще начинается как острый, однако при СПИДе он может продолжаться или рецидивировать, поэтому рассматривается уже как хронический процесс. Грибковое поражение характеризуется наличием желтоватого налета на слизистой оболочке рта, которая может быть гиперемирована либо не изменена в цвете. Налет плотно удерживается на поверхности эпителия, удаляется с трудом. При этом обнажаются кровоточащие участки слизистой. Излюбленная локализация налета — щеки, губы, язык, твердое и мягкое небо (рис. 1).
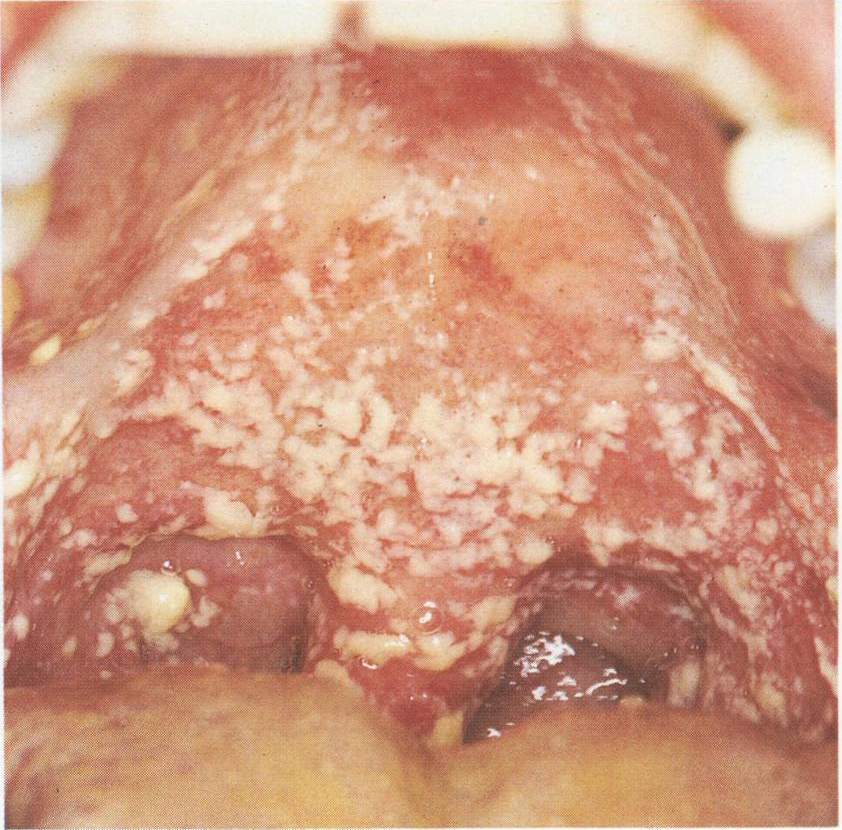
Рис. 1. Псевдомембранозный кандидоз. Налет на небе.
Эритематозный, или атрофический, кандидоз развивается в виде ярко-красных пятен или диффузной гиперемии, при СПИДе имеет хроническое течение. Чаще поражается небо, которое приобретает неравномерную ярко-красную окраску. Эпителий истончается, могут появляться эрозии. Локализация очагов поражения на спинке языка приводит к атрофии нитевидных сосочков вдоль средней линии (в отличие от данной картины возрастные изменения языка характеризуются диффузной атрофией, при сифилисе атрофия нитевидной сосочкой приобретает вид очагов скошенного луга) (рис. 2).
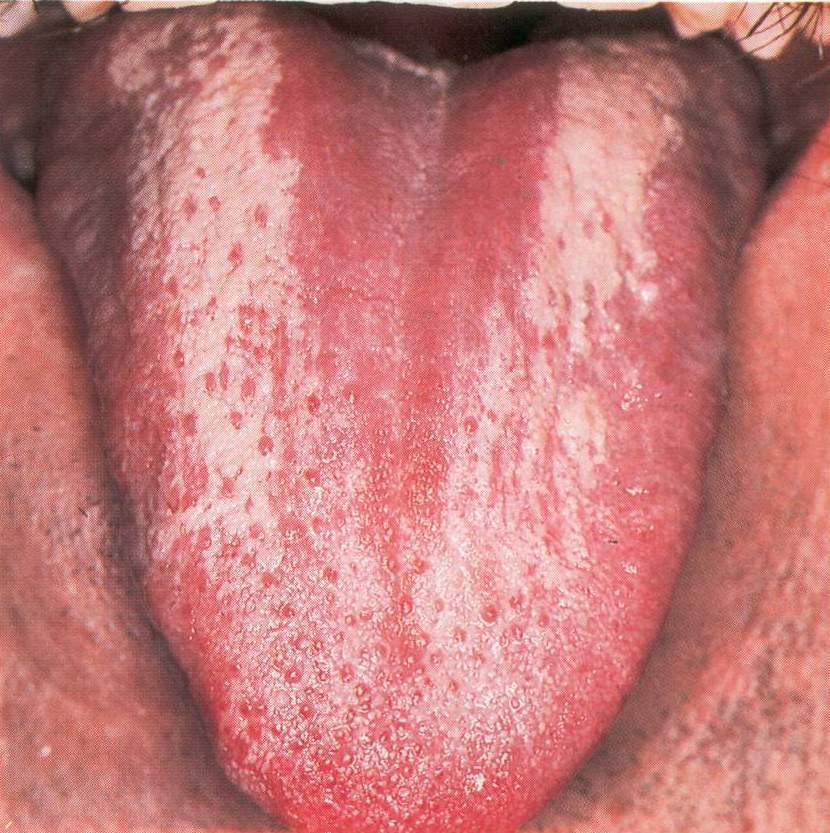
Рис. 2. Эриматозный кандидозный глоссит.
Хронический гиперпластический кандидоз характеризуется расположением элементов симметрично на слизистой оболочке щек в виде полигональных возвышающихся очагов гиперплазии, покрытых желто-белым, кремовым, желтовато-коричневым налетом. Гиперпластическая форма кандидоза встречается значительно реже. Исследователи связывают такое проявление с воздействием никотина при курении (рис. 3).
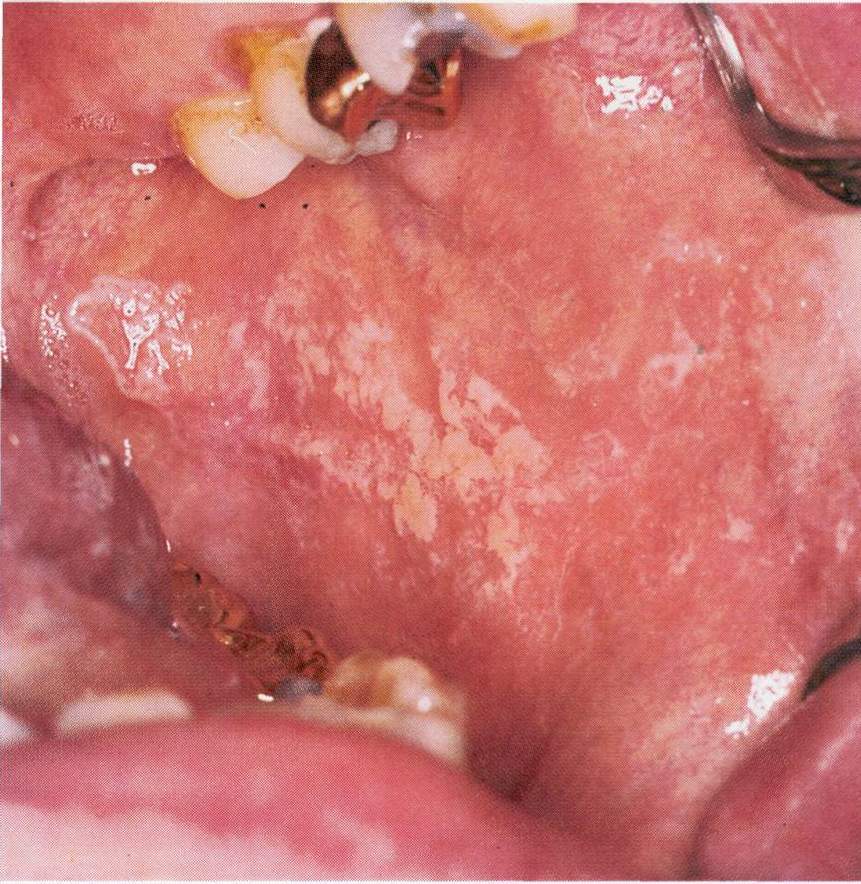
Рис.3. Гиперпластический кандидоз.
Грибковые поражения слизистой оболочки полости рта могут сочетаться с кандидозом углов рта — ангулярным хейлитом, что является признаком генерализации процесса.
Диагноз, который ставится на основании клинических проявлений, в обязательном порядке должен подтверждаться лабораторными исследованиями. Активный рост большого числа колоний (сотни) на питательной среде, обнаружение мицелия при микроскопии образцов свидетельствуют о патогенности гриба кандида. В ряде случаев необходима биопсия.
Лечение кандидоза может быть системным или местным, что зависит от обширности распространения процесса. Этиотропное воздействие обязательно, симптоматическое зависит от клинических проявлений.
Бактериальные инфекции
Язвенно-некротический гингивит развивается у ВИЧ-инфицированных лиц как в различные периоды клинических проявлений СПИДа, так и без них при наличии антител против вируса. Пациенты жалуются на боль и кровоточивость десен во время чистки зубов, приема пищи; неприятный запах изо рта. При осмотре обнаруживается серо-желтый налет (некротическая пленка), покрывающий десневой край и межзубные сосочки. Слизистая оболочка в области десны гиперемирована, отечна, напряжена.
После проведения лечения симптомы исчезают, однако отмечается склонность к рецидивам. Затяжное течение может приводить к глубоким язвам с поражением костных структур, некротизацией межзубной перегородки (рис. 4).
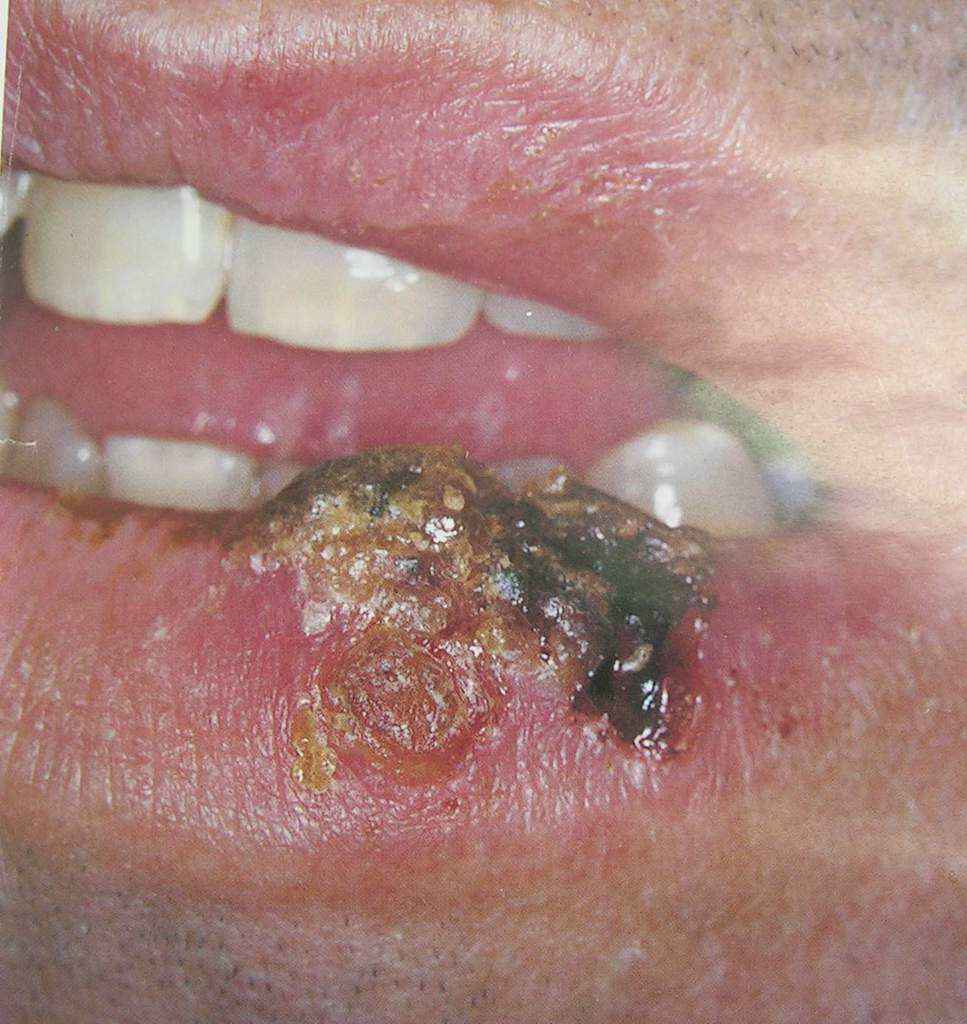
Рис. 4. Простой герпес на губе.
Следствием гингивита является периодонтит (пародонтит) с иррегулярной генерализованной деструкцией костной ткани и опорно-удерживающего аппарата зуба. Лечение больных не обеспечивает стойкого результата.
Вирусные инфекции
У ВИЧ-инфицированных людей наиболее часто встречаются проявления стоматита, вызванного вирусом простого герпеса. Первичное инфицирование вирусом герпеса бывает у детей, подростков, реже — молодых людей. Поскольку инфекция имеет латентный характер, отмечается склонность к рецидивированию, причем проявления бывают как общими (лихорадка, боль при глотании, увеличение лимфатических узлов), так и местными. Острые герпетические высыпания могут локализоваться на любых участках челюстно-лицевой области. Излюбленные места — губы, десна, твердое небо. Образующиеся вначале небольшого размера пузырьки затем сливаются в более крупные. После разрушения покрышки подлежащие ткани проявляют склонность к изъязвлению. В полости рта пузырьки лопаются очень быстро, и обычно сразу обнаруживается эрозия. На красной кайме губ покрышки пузырей ссыхаются, образуя сухие или мокнущие корки.
Вирус герпеса может вызывать генерализованные поражения вплоть до герпетического энцефалита.
Рецидивирующий герпетический стоматит наиболее часто локализуется на красной кайме губ с вовлечением окружающих участков кожи. Пузырьки быстро увеличиваются, сливаются, присоединяется вторичная инфекция. Содержимое пузырей нагнаивается, в результате образуются корки грязно-желтого цвета, после их отделения обнажается эрозированная или изъязвленная поверхность (рис. 5).
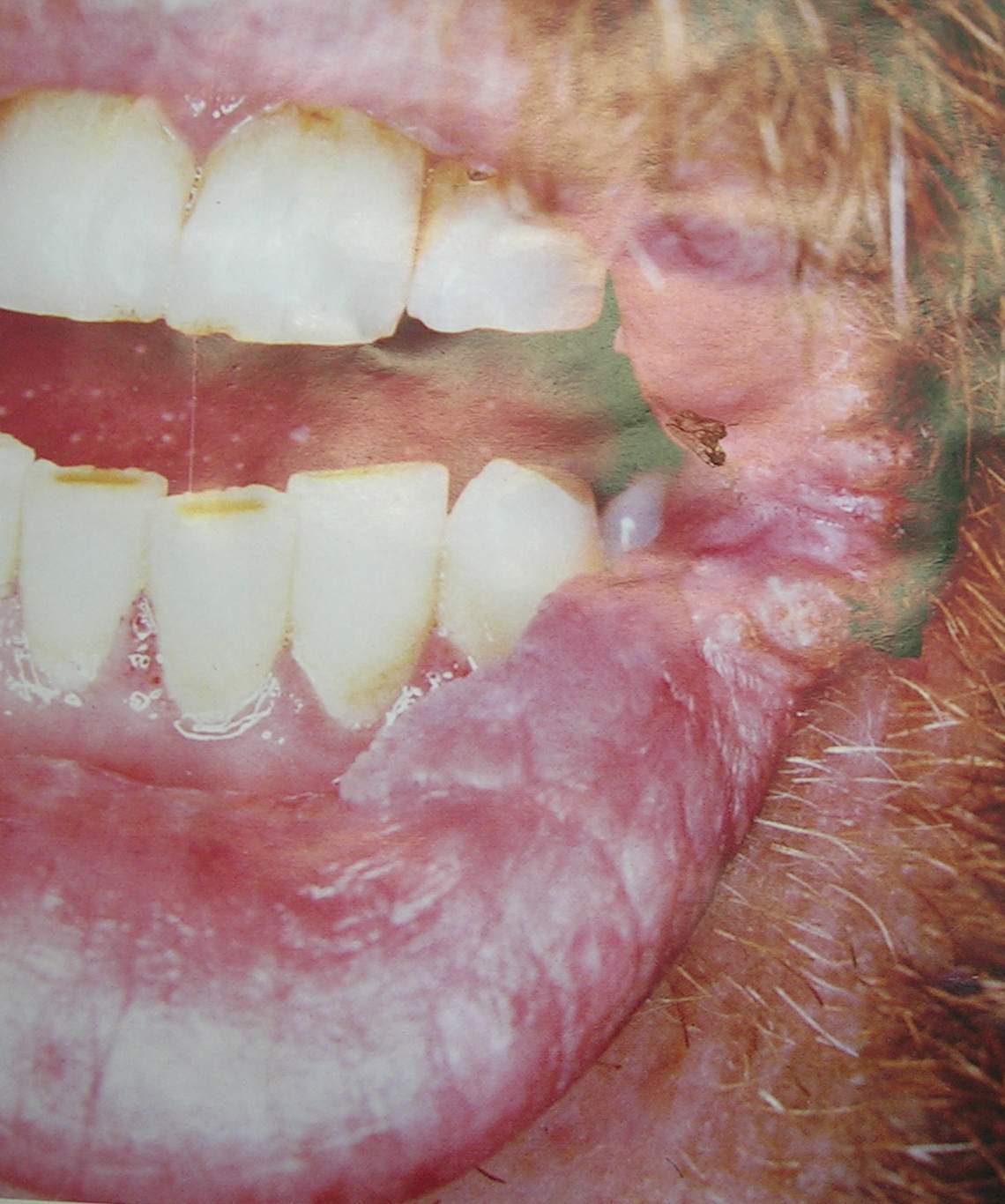
Рис. 5. Вирусная бородавка.
Элементы поражения на твердом небе и деснах представлены мелкими пузырьками, которые быстро лопаются, приводя к язвенному поражению слизистой оболочки. Клинические проявления могут быть спровоцированы простудой, стрессом, респираторной инфекцией (рис. 6).
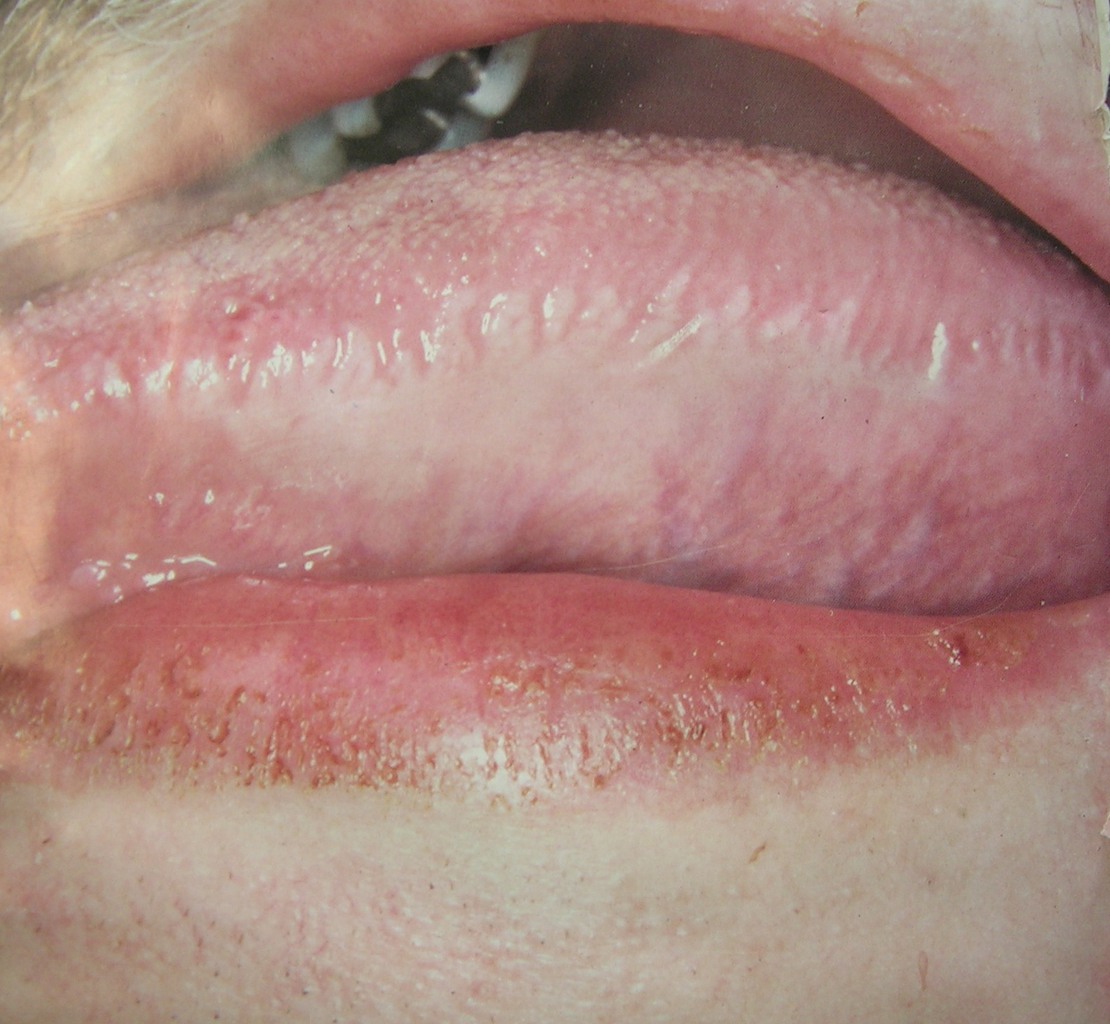
Рис. 6. Волосистая лейкоплакия на боковой поверхности языка.
Опоясывающий лишай (герпес зостер) в полости рта и на лице характеризуется несимметричностью поражения соответственно области иннервации одной из ветвей тройничного нерва. Возможно также вовлечение двух или трех ветвей тригеминус, когда на слизистой оболочке появляются элементы в виде мелких пузырьков, а затем изъязвляющейся поверхности. Высыпаниям предшествуют жгучие боли, симулирующие пульпит интактных зубов, иррадиирущие по ходу верхне- или нижнечелюстной ветви V пары нервов. Эти боли могут сохраняться даже после инволюции очагов поражения (до 1–2 месяцев).
Вирусные разрастания бывают в виде бородавки, папилломы, остроконечной кондиломы и фронтальной эпителиальной гиперплазии (папулы или узелкового поражения с нитевидными разрастаниями).
Бородавчатые образования локализуются в углах рта. Они могут иметь вид папилломы, гребня, выступов (рис. 7).
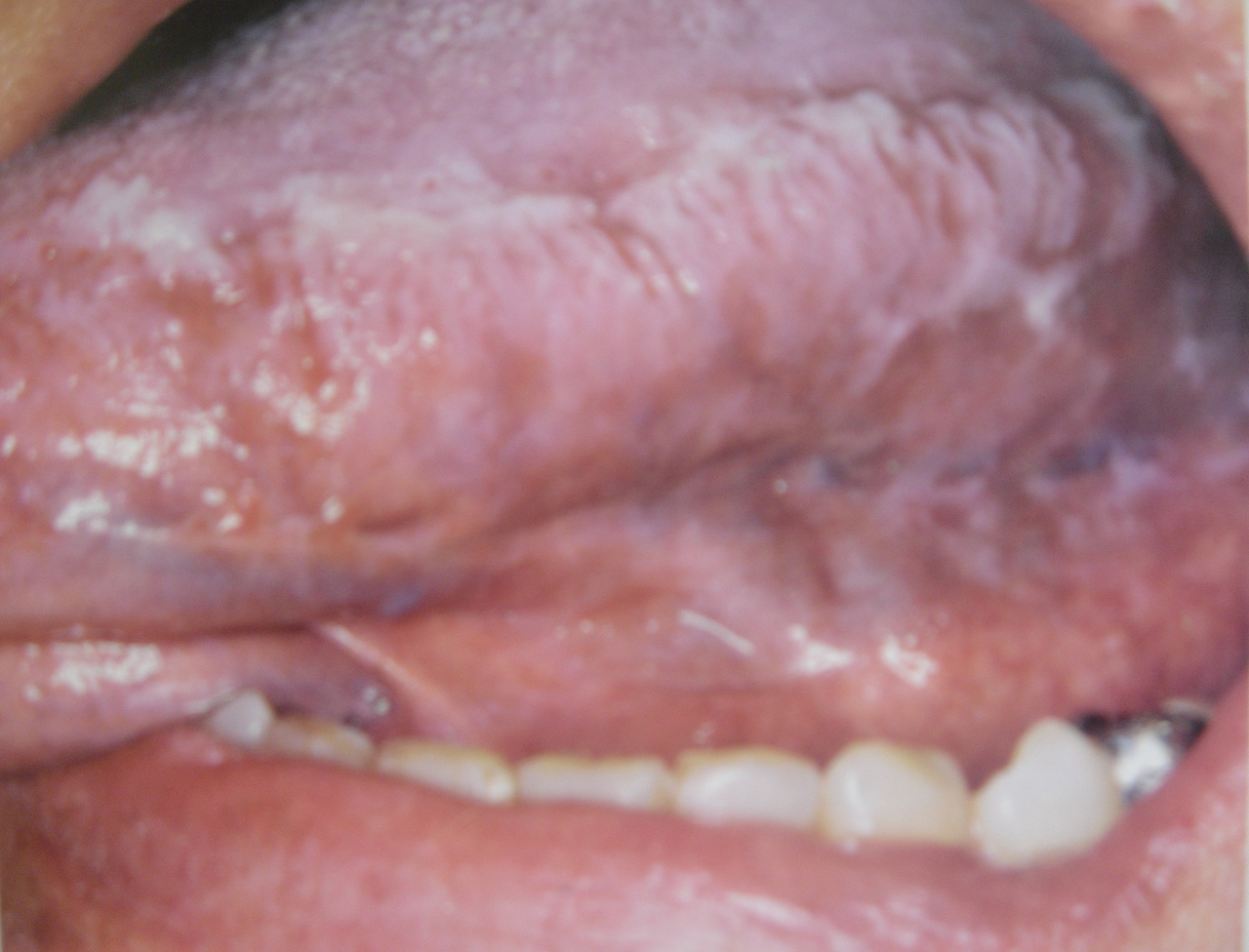
Рис. 7. Волосистая лейкоплакия вентральной и дорсальной поверхности языка.
Остроконечные кондиломы. В зависимости от локализации элементы поражения могут иметь различный вид: множественных остроконечных выступов либо округлых слегка возвышающихся участков с плоской поверхностью. При локализации на десне или твердом небе очаги представляют собой множественные остроконечные выступы. При расположении на щеках, губах элементы имеют картину, сходную с фокальной эпителиальной гиперплазией: округлые, слегка возвышающиеся участки диаметром около 5 мм с уплощенной поверхностью.
Волосистая лейкоплакия. Очаг поражения локализуется, как правило, на языке, имея различные размеры и внешний вид. Обнаруживается на ограниченных участках боковой, дорсальной, вентральной поверхности или покрывает весь язык. Слизистая оболочка приобретает белесоватый вид, однако гиперкератоз не развивается. При пальпации уплотнения не определяются, что послужило основанием для обозначения данной формы поражения: мягкая лейкоплакия (рис. 8).
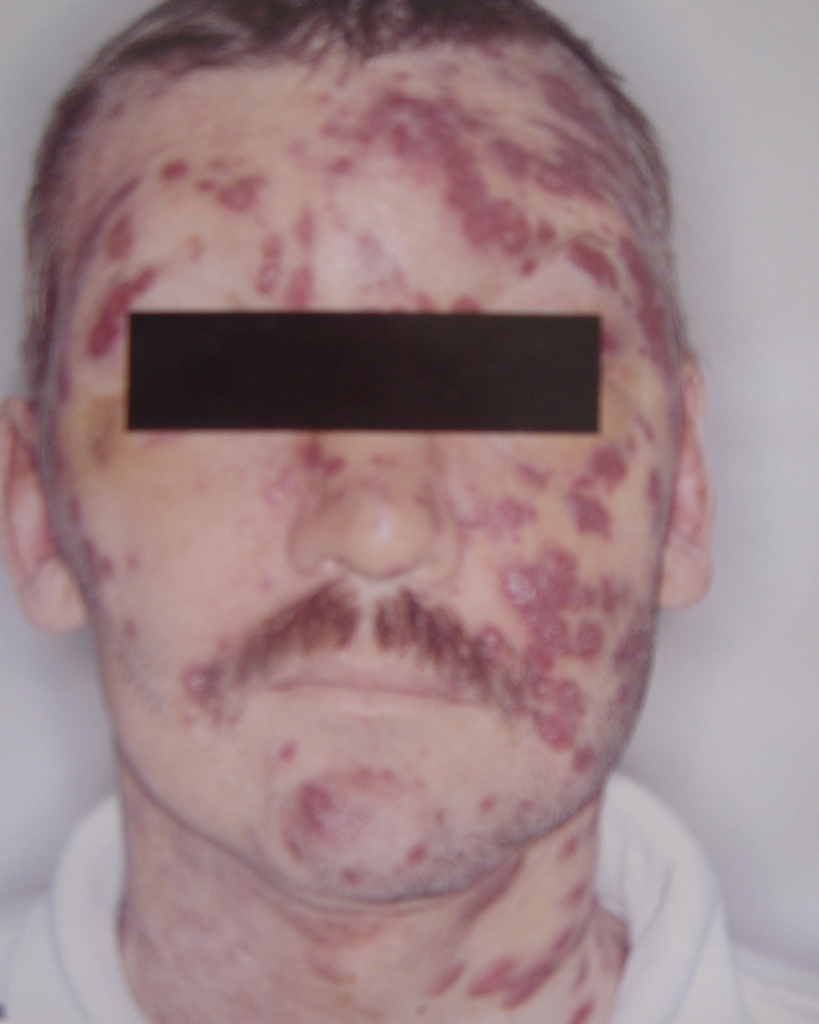
Рис. 8. Саркома Капоши на коже лица.
На боковой поверхности языка элементы могут располагаться билатерально или односторонне (рис. 9). Слизистая оболочка на ограниченной или распространенной площади становится иррегулярной и возвышается в виде складок («гофрированная») или выступов над окружающей поверхностью, которые по внешнему виду могут напоминать волосы. Отсюда название — волосистая лейкоплакия.
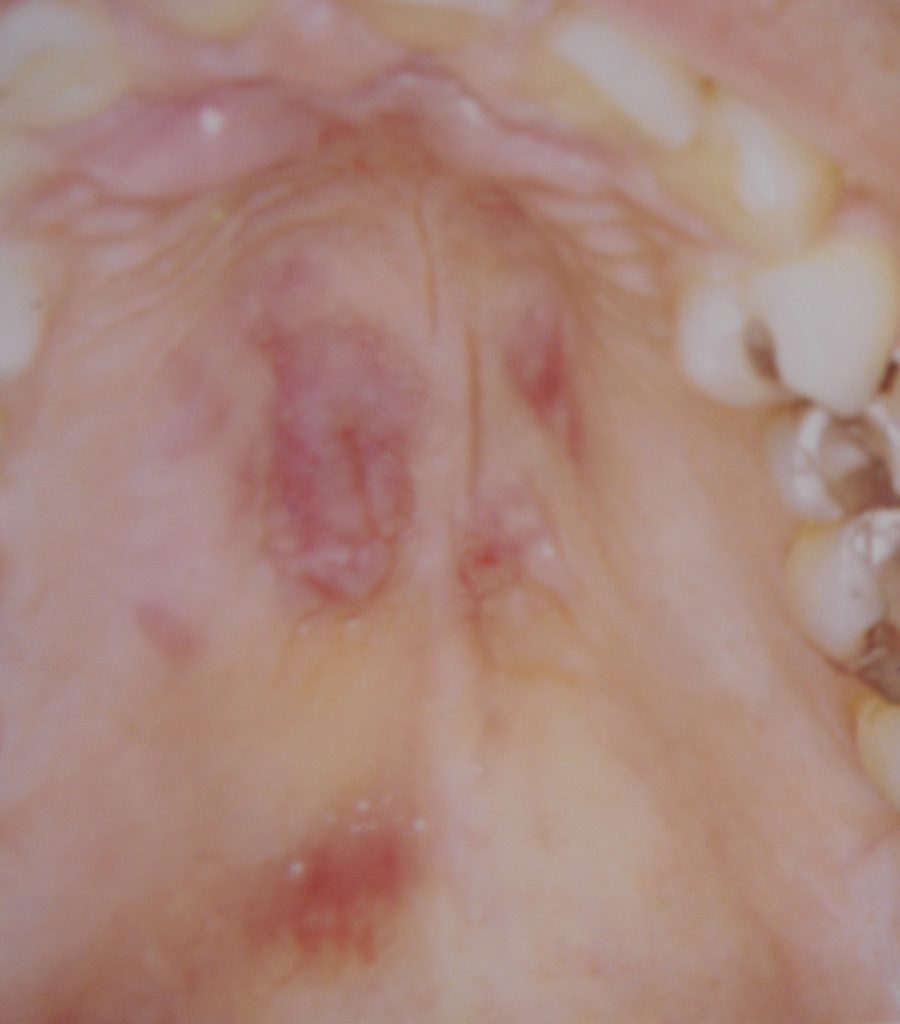
Рис. 9. Саркома Капоши на небе.
На нижней поверхности языка очаг помутнения эпителиального покрова может быть гладким или слегка складчатым. Значительно реже мягкая лейкоплакия встречается на щеках, дне полости рта, небе.
Субъективных ощущений, кроме дискомфорта, не возникает.
Волосистая лейкоплакия может сочетаться с кандидозным глосситом, подтверждаемым лабораторными методами. При этом лечение кандидоза не влияет на внешний вид очага поражения.
Гистологические, вирусологические, в том числе серологические, исследования дают основание полагать, что причиной возникновения мягкой волосистой лейкоплакии является вирус Эпштейна — Барра.
Мягкую лейкоплакию необходимо дифференцировать с лейкоплакией, красным плоским лишаем, химическим или электрическим ожогом, хроническим гиперпластическим кандидозом.
Проявления в полости рта новообразований
Саркома Капоши — сосудистая опухоль (лимфо- и гемоваскулярная), которая, в отсутствие ВИЧ-инфицирования, характеризуется малозлокачественным течением, встречаясь у жителей африканских стран. При СПИДе саркома Капоши может возникать у молодых людей в виде красных, быстро буреющих пятен, которые вначале обнаруживаются на голенях, однако проявляют тенденцию к распространению. От классического варианта отличаются повышенной злокачественностью и диссеминацией на коже, слизистых, внутренних органах.
Характерные бурые пятна саркомы Капоши на лице являются «визитной карточкой» больных СПИДом, встречаясь у 30 % ВИЧ-инфицированных лиц независимо от страны проживания. Элементы поражения вначале бывают представлены одиночными, а чаще множественными, пятнистыми, папулезными (узелковыми) образованиями розового, красного, фиолетового цветов на коже (рис. 10).
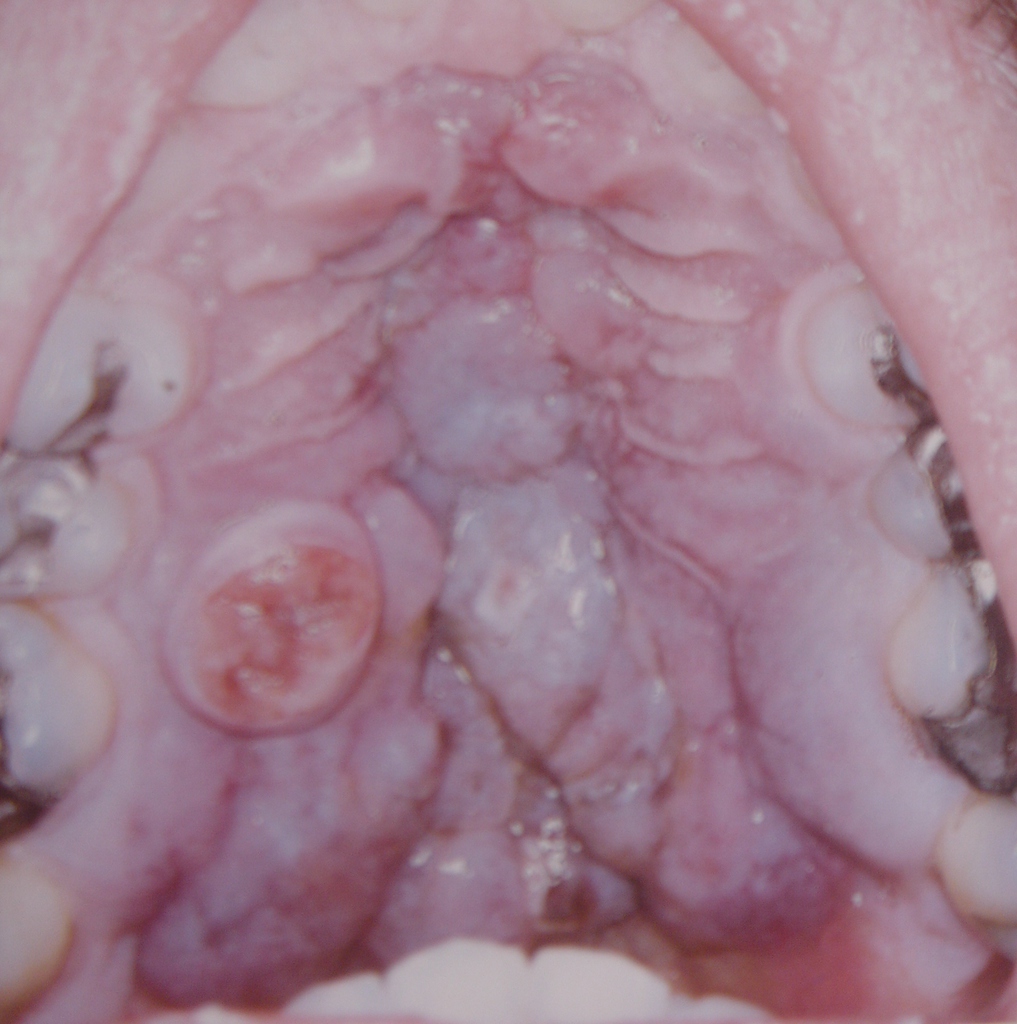
Рис. 10. Саркома Капоши с изъязвлениями и гиперплазией.
В полости рта саркома Капоши наиболее часто локализуется на небе, на ранних этапах развития имеет вид синего, красного, черного плоского пятна. На последующих стадиях очаги поражения темнеют, начинают возвышаться над поверхностью, становятся дольчатыми, наконец, изъязвляются, что особенно характерно при расположении в полости рта. Изменяться может вся поверхность твердого и мягкого неба, деформируясь вследствие образования как бугристости, так и язвенных дефектов. Слизистая оболочка десны также может вовлекаться в процесс. Причем в ряде случаев элемент поражения выглядит как эпулис (рис. 11).
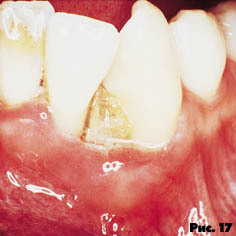
Рис. 11. Саркома Капоши в виде эпулиса.
Этиологический фактор саркомы Капоши до сих пор не выяснен.
У больных СПИДом может развиваться плоскоклеточный рак, который обычно локализуется на языке и встречается у молодых людей. Лечение с использованием иммунодепрессантов снижает количество случаев малигнизации опухолей, в том числе внутриротовой карциномы.
Профилактика
Специфических средств профилактики ВИЧ-инфекции в настоящее время нет. В лечебных учреждениях профилактические меры направлены на предупреждение внутрибольничного распространения и заражения СПИДом.
В условиях потенциальной пандемии СПИДа каждый больной должен рассматриваться как возможный носитель инфекции. Используемые для его обследования и лечения инструменты, аппараты, лабораторная посуда и т. д. должны подвергаться обработке в соответствии с требованиями инструктивно-методических документов по дезинфекции и стерилизации. За основу следует брать требования, предъявляемые к профилактике вирусных гепатитов.
Любое повреждение кожи, слизистых, забрызгивание их кровью или другой биологической жидкостью при оказании пациентам медицинской помощи должны квалифицироваться как возможный контакт с материалом, содержащим ВИЧ или другой агент инфекционного заболевания.
Если контакт с кровью или прочими жидкостями произошел с нарушением целостности кожных покровов (укол, порез), медицинский работник должен:
- быстро снять перчатку рабочей поверхностью внутрь;
- сразу выдавить из раны кровь;
- поврежденное место обработать одним из дезинфектантов (70-ный спирт, 5%-ная настойка йода при порезах, 3%-ный раствор перекиси водорода при уколах и др.);
- руки вымыть под проточной водой с мылом, а затем протереть спиртом;
- на рану наложить пластырь, надеть напальчник;
- при необходимости продолжить работу, надеть новые перчатки.
В случае загрязнения кровью или другой биожидкостью без повреждения кожи:
- обработать кожу спиртом, а при его отсутствии 3%-ной перекисью водорода, 3%-ным раствором хлорамина или другим дезинфицирующим раствором;
- промыть место загрязнения водой с мылом и повторно обработать спиртом.
При попадании биоматериала на слизистую оболочку:
- полости рта — прополоскать 70-ным спиртом;
- полости носа — закапать 30%-ным раствором альбуцида из тюбика-капельницы;
- глаза — промыть водой (чистыми руками), закапать несколько капель 30%-ного раствора альбуцида из тюбика-капельницы.
Источник