Кандидоз придаточных пазух носа
В 20% случаев затяжной насморк появляется на фоне развивающегося кандидоза в носу. Грибок поражает слизистую оболочку, она является защитным барьером от проникновения бактерий и микробов. Кандидозный ринит тяжело диагностируется, поскольку имеет симптомы идентичные простудному заболеванию.
Что такое кандидоз носа
Вместе с воздухом или при контакте с возбудителем в орган обоняния попадает возбудитель молочницы. Человек, который становится причиной развития заболевания у других может даже не подозревать о заболевании. Кандидоз в носу тяжело диагностировать, поскольку обычно пациенты не обращают внимание на симптомы.
Слизистая оболочка имеет тонки эпителий, в здоровом организме он остается увлажненным. При пересушивании этого слоя на его поверхности появляются трещины, через них проникают грибки и так развивается кандидоз.
При размножении возбудителя и ослаблении иммунитета, грибки начинают поражать не только носовой проход, но и остальные системы организма.
После этого пациент ощущает существенное недомогание и обращается к врачу. Избавиться от патологии на данном этапе будет сложно, потребуется длительный медикаментозный курс.
Рост микроорганизмов происходит под влиянием определенных факторов:
- несбалансированное питание, недостаток витаминов в организме;
- травмирование ноздрей, искривление перегородки или результат медицинского вмешательства;
- снижение иммунитета;
- постоянное переутомление или стрессы;
- вирусные заболевания, общее недомогание;
- длительный прием антибиотиков;
- дисбактериоз, нарушение микрофлоры.
Одним из главных провоцирующих факторов является кариес жевательных зубов. Корни близко располагаются к носовым пазухам, поэтому может развиваться воспаление. Кандидоз в носу возникает и на фоне серьезных нарушений. Он может свидетельствовать о гормональном нарушении, сахарном диабете, патологии работы ЖКТ, злокачественном образовании.
Как передается заболевание
Возбудитель кандидоза присутствует в организме каждого человека. Кандиды при нормальном функционировании иммунной системы не могут размножаться, поэтому вынуждены пассивно существовать. Высокая концентрация микроорганизмов передается воздушно-капельным путем или при тесном контакте с больным.
Кандиды способны выживать в окружающей среде на протяжении нескольких часов, поэтому при использовании одного полотенца, губки или белья вместе с зараженным пациентом существует риск инфицирования кандидозом. Развитие нарушения в носу может быть причиной использования общих назальных спреев.
Симптомы и признаки
Диагностировать кандидоз в носу может только специалист, поскольку он имеет общие симптомы с простудным насморком.
Больным следует обращаться к врачу при наличии обильных выделений из носа на протяжении длительного времени и неэффективности противовирусных лекарств.
Кандидоз носа проявляется следующими симптомами:
- Заложенность. Затрудненное дыхание остается даже после сосудосуживающих препаратов.
- Выделения слизи. Из носа постоянно появляются сгустки, они могут иметь неприятный запах или вкрапления крови.
- Боль и дискомфорт. В области носоглотки больной кандидозом регулярно будет испытывать неприятные ощущения, особенно во врем приема пищи.
- Зуд. Пациент регулярно будет хотеть почесать в носу, это приведет к усугублению состояния, поскольку в пораженную область регулярно проникают грязные руки.
- Налет. На слизистой оболочке появляется белая пленка. Она легко отделяется, но быстро вновь появляется.
У некоторых пациентов во время кандидоза появляются комки белого цвета из носа. Из-за этого пациент регулярно вынужден сморкаться, он становится раздражительным и не может сконцентрироваться на чем-то.
Кандидоз носа быстро переходит в ротовую полость. При прогрессировании заболевания воспаление затрагивает не только носовую перегородку, но и придаточные пазухи. Если не лечиться, то в пораженных участках начнут появляться язвы.
Комплексный подход к лечению
Вылечить кандидоз в носу можно только благодаря комплексному подходу. Врач проводит лабораторные анализы, выполняет осмотр и на основе самочувствия пациента назначает медикаментозную терапию. Подбираются лекарства способные регулировать активность возбудителя молочницы в организме, используются медикаменты для повышения общего и местного иммунитета.
При своевременном обнаружении кандидоза излечить пациента будет достаточно просто. Достаточно нескольких недель для того, чтобы полностью устранить симптомы нарушения и улучшить общее самочувствие.
Для предотвращения рецидивов проводится повторное обследование через 4-5 месяцев после лечения.
Терапия включает в себя системные и местные препараты. Общая терапия предполагает употрбление нистатина или амфотерицина в. На начальных этапах развития кандидоза эффективно использование мазей. Самыми популярными из них является ламикол, флуконазол и клотримазол. Противогрибковые препараты наносятся тонким слоен при помощи ватной палочки. Они помогают быстро устранить неприятные симптомы.
Для поддержания естественных защитных функций организма используются витаминные комплексы, иммуномодуляторы и пробиотики. Одновременно с комплексными препаратами назначается цитросепт, он оказывает мощное воздействие на иммунную систему.
Во время лечения кандидоза в носу пациент должен будет придерживаться диеты, особенно при наличии окраски слизистых выделений и неприятном запахе. Некоторые продукты питания способны провоцировать стремительное развитие молочницы. Врачи рекомендуют на время полностью отказаться от жирного, мучного и сладкого. Следует исключить прием алкогольных и газированных напитков. Дрожжи создают благоприятные условия для развития кандид, поэтому придется отказаться от выпечки, кефира, хлеба и сыра.
Во время лечения кандидоза рацион питания должен состоять из белого мяса, рыбы, свежих фруктов и овощей. Исключение составляют только виноград, бананы, картофель и тыква. Полезны ягоды, бобовые и яйца. Врачи советуют пациентам соблюдать питьевой режим, нужное количество жидкость поможет быстрее справиться с заболеванием.
Что говорит доктор Комаровский
Кандидоз в носу часто наблюдается у новорожденных детей. Этому способствует наличие заболеваний, физиологические особенности и присутствие патологии у матери. Ребенок испытывает дискомфорт и сталкивается с нарушением дыхания.
Доктор Комаровский рекомендует родителям при малейшем недомогании малыша обращаться к врачу. Перед началом лечения необходимо выявить причину нарушения и определить общее самочувствие младенца.
Педиатр назначает маленьким детям капли в нос. Системные препараты могут негативно сказаться на состоянии младенца, поскольку у него еще не окреп организм. Безопасным препаратом является протаргол. Он разрешен для употребления взрослым и детям. Входящие в состав ионы серебра оказывают противомикробный эффект.
Эффективен пимафуцин, кандид, их назначают грудничкам. Для нормализации микрофлоры доктор Комаровский рекомендует пробиотики: трилакт или бифидум бак.
Меры профилактики
Основной мерой профилактики развития кандидоза в носу является забота о состоянии иммунитета. Для этого следует вести активный образ жизни, регулярно заниматься спортом, правильно питаться, вовремя лечить все нарушения в организме.
Также следует исключить соприкосновение слизистой оболочки носа и грязных рук. Дети часто заражаются кандидозом при попытках засовывания в нос посторонних предметов, родители должны следить за этим.
Кандидоз слизистой носа у ребенка
У детей кандидоз носа диагностируется по характерным творожистым выделениям, заложенности и неприятному запаху. В редких случаях наблюдается повышение температуры. Груднички при развитии молочницы постоянно плачут и становятся капризными.
При обнаружении недомогания и перечисленных выше симптомов у себя или ребенка следует в срочном порядке обратиться к врачу. Своевременно начатая терапия поможет избежать хирургического вмешательства и тяжелых осложнений.
Источник
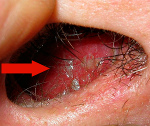
Микозы носа и околоносовых пазух – поражение слизистых оболочек носовой полости и придаточных синусов грибковой этиологии. Основные клинические проявления – интоксикационный синдром, сухость, зуд и ощущение дискомфорта, которые сменяются нарушением носового дыхания и обильными выделениями творожистого, гнойного или кашицеобразного характера с неприятным запахом. Диагностика основывается на данных анамнеза, передней риноскопии, бактериологического и микроскопического исследования, результатах лучевых методов визуализации. При лечении проводят хирургическую санацию очага инфекции, используют противогрибковые препараты и симптоматические средства.
Общие сведения
Микозы носа и околоносовых пазух являются наименее распространенным вариантом грибкового поражения ЛОР-органов – порядка 4% от всех поражений верхних дыхательных путей. Тем не менее, согласно статистическим данным, более 50% всех синуситов имеют грибковую этиологию. Основными возбудителями являются грибы C.albicans, A.niger и А.fumigatus – ими обусловлено 75-80% всех микотических поражений этой области. 70-90% всех пациентов с грибковыми патологиями носа и придаточных пазух страдают сопутствующими иммунодефицитными состояниями, зачастую – СПИД. Показатель смертности колеблется в широких пределах и составляет от 10 до 80% в зависимости от этиологического варианта заболевания.
Микозы носа и околоносовых пазух
Причины микозов носа и околоносовых пазух
В подавляющем большинстве случаев микотическое поражение возникает на фоне снижения местного или системного иммунитета либо непосредственного поражения слизистых оболочек. Только некоторые виды грибов способны вызывать развитие заболевания при нормальной резистентности организма. Возникновение микоза может быть обусловлено:
- Иммунными нарушениями. Это могут быть как врожденные патологии (синдромы Ди-Джорджи и Вискотта-Олдрича, дефицит синтеза лимфокинов и другие), так и приобретенные состояния (ВИЧ-инфекция, раковые опухоли, онкогематологические заболевания, авитаминозы, алиментарное истощение).
- Местным повреждением слизистых оболочек. Прямое повреждающее воздействие на слизистые оболочки отмечается при паровых, термических и химических ожогах, травматических повреждениях челюстно-лицевой области и хирургических манипуляциях в этой зоне.
- Эндокринными заболеваниями. Возникновению микозов способствует сахарный диабет, синдром Кушинга, гипокортизолизм, гипотиреоз и гипопаратиреоз, чрезмерный синтез половых стероидов и полиэндокринопатии.
- Медикаментозным влиянием. Среди фармакологических средств развитие грибкового поражения околоносовых пазух и носовой полости вызывают антибиотики, кортикостероиды, иммунодепрессанты, цитостатики, оральные контрацептивны. Более чем у половины больных, прошедших курс химиотерапии, в дальнейшем диагностируются микозы.
Грибковые патологии слизистых оболочек носа и околоносовых синусов вызывают различные виды грибов. Наиболее распространенными вариантами болезни являются:
- Кандидоз. В роли возбудителя выступают грибы рода Candida, зачастую – C.albicans, которая встречается повсеместно. Основной способ проникновения к слизистым пазух и носа – контактный, через руки пациента.
- Аспергиллез. Вызывается тремя представителями рода Aspergillus: А.fumigatus, A.flavus и A.niger. Они в большом количестве содержатся в гниющем зерне, овощах и фруктах. В полость носа попадают при вдохе воздуха, содержащего споры.
- Мукоромикоз или мукороз. Эту разновидность микоза вызывают грибы видов Rhizopus, Mucor и Absidia. Патология часто развивается на фоне сахарного диабета. Механизм и основные источники схожи с аспергиллами.
- Риноспоридиоз. Эндемическое заболевание для Пакистана и Индии. Основной возбудитель – Rhinosporidium seeberi – попадает в организм человека вместе с воздухом или водой, инфицированной коровами, лошадьми и другими животными.
- Гистоплазмоз. Вариант микоза, который возникает при заражении Histoplasma capsulatum. Встречается на прилегающей к рекам Миссисипи и Огайо территориях. Механизм заражения – вдыхание спор гриба.
- Бластомикоз. Возбудитель – Blastomyces dermatitidis. Патология эндемична для африканского континента и Южной Америки. Грибы проникают через легкие, откуда с током крови распространяются по организму.
Патогенез
В основе заболевания лежит повышение восприимчивости слизистых оболочек к воздействию грибов, что обусловлено иммунодефицитом или нарушением целостности тканей. При нормальной работе иммунной системы и целостности слизистых микозы, обусловленные условно-патогенными видами грибов, не возникают. Однако это не касается заболеваний, вызываемых особо патогенными возбудителями гистоплазмоза, бластомикоза. В целом развитие микоза проходит в несколько стадий: адгезия, колонизация, инвазия, генерализация.
На первом этапе частицы гриба или его споры прикрепляются к поверхности слизистой. Возможен аэрогенный, гематогенный, травматический и другие пути проникновения возбудителя. Стадия колонизации проявляется активным размножением возбудителя и выделением продуктов его жизнедеятельности, что вызывает местные воспалительные изменения и первые клинические симптомы. У больных со склонностью к атопии развиваются местные аллергические реакции: отек и эозинофильная инфильтрация слизистых, выход большого объема жидкости за пределы сосудистого русла. Инвазивный рост – это прорастание гриба в подлежащие ткани с деструкцией костных структур. Генерализация характеризуется проникновением частей гриба, спор и токсинов системный кровоток с последующим образованием метастатических очагов инфекции.
Классификация
На основе морфологических изменений, которые возникают в тканях при микозе носа и околоносовых пазух, выделяют две основные формы заболевания:
1. Инвазивные. К ним относятся аспергиллез и мукороз, которые проявляются выраженной деструкцией подслизистого шара тканей, костей лицевого черепа. По динамике развития их разделяют на два варианта:
- Острый или молниеносный. Характеризуется быстрым (в течение 3-12 часов) распространением инфекции внутрь черепной коробки и развитием внутричерепных осложнений. Самая неблагоприятная форма заболевания.
- Хронический или некротический. Клинические проявления формируются постепенно, часто «под маской» остеомиелита, инфекционных гранулем или новообразований.
2. Неивазивные. Обычно вызываются условно-патогенными типами грибов, в основном – кандидами. До проникновения инфекции в сосудистое русло изменения ограничены слизистым шаром. Разделяются на следующие клинические варианты:
- Аллергический или эозинофильный. Ассоциирован с бронхиальной астмой, клиническая картина имитирует полипозный риносинусит.
- Мицетома или грибковый шар. Возникает в результате попадания инородного в полость синуса, чаще всего – пломбировочного материала во время стоматологических манипуляций. Наиболее распространенная форма микоза на территории СНГ.
Симптомы микозов носа и околоносовых пазух
Симптомы во многом определяются видом гриба и клинической формой болезни. Первые проявления микотического поражения неспецифичны. Зачастую это зуд, сухость или жжение в полости носа либо околоносовых пазухах, которые могут сохраняться от нескольких часов до 1-2 дней. При инвазивных микозах они быстро дополняются интоксикационным синдромом различной степени выраженности: лихорадкой, ознобом, повышением температуры тела до 38,0-40,0 °C, общей слабостью, недомоганием, головной болью.
К перечисленным проявлениям присоединяется болезненность или ощущение инородного тела в зоне поражения, иррадиирующие по ходу кости, чувство «заложенности» в носу, гнусавость, затруднение или полное отсутствие носового дыхания. При неинвазивных формах локальный болевой синдром зачастую не выявляется, интоксикация менее выражена. Специфический симптом микоза – наличие обильных выделений творожистого, кашицеобразного, реже гнойного характера с гнилостным или кислым запахом. Выделения постоянные или приступообразные, цвет колеблется от белого до желтовато-зеленого. Иногда обнаруживается примесь крови.
Осложнения
Возможные осложнения зависят от вида грибов, характера сопутствующих патологий, своевременности и адекватности оказанной медицинской помощи. Инвазивные формы, особенно острые, быстро осложняются расплавлением костных тканей и распространением инфекционного процесса в полость черепа, приводя к абсцессам головного мозга, тромбозу кавернозного синуса и т. д. Неивазивные варианты микотического поражения провоцируют подобные изменения только при длительном течении и тяжелых сопутствующих нарушениях. Проникновение грибов в системный кровоток, которое встречается при обеих формах, становится причиной развития сепсиса и образования очагов инфекции в отдаленных органах и тканях.
Диагностика
Диагностика грибкового поражения придаточных пазух и полости носа осуществляется путем сопоставления анамнестических сведений, результатов физикального, лабораторного и инструментального обследования. Важную роль играет анамнез пациента, в котором отоларинголог должен обратить внимание на перенесенные травмы, присутствие онкологических заболеваний, выраженного снижения иммунитета, предшествующего бесконтрольного приема антибиотиков или иммуносупрессивных препаратов. Полная диагностическая программа включает в себя:
- Физикальный осмотр. При инвазивных формах микоза пальпация и перкуссия верхней челюсти болезненна, кожные покровы в области проекции пазухи несколько отечны и гиперемированы.
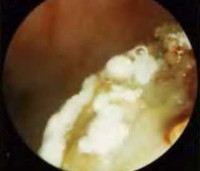
- Передняя риноскопия. При визуальном осмотре носовых ходов наблюдается выраженная отечность и гиперемия слизистых оболочек, наличие белого, серого или серо-желтого налета, выделение патологических масс. При риноспоридиозе также присутствуют грануляционные и полипозные кровоточащие очаги.
- Общий анализ крови. Отражает наличие воспалительного процесса в организме: лейкоцитоз, повышенное количество сегментоядерных нейтрофилов, увеличение СОЭ. При аллергическом варианте повышается уровень эозинофилов.
- Бактериальный посев и микроскопия. В качестве материала для исследования используются патологические выделения из носа и синусов. Их осмотр под микроскопом дает возможность уточнить вид грибов по их специфическим признакам (например – наличию псевдомицелия или перегородочных гифов), а результаты посева – определить чувствительность к препаратам.
- Пункция синусов. Выполняется для оценки характера патологических масс в полости придаточных синусов. Содержимое пазух обычно желатинообразное или творожистое, зелено-черного или бурого цвета.
- Лучевая диагностика. Используется рентгенография околоносовых пазух или КТ. Большинство неивазивных микозов проявляется утолщением слизистой оболочки и заполнением синусов патологическими массами без выраженной деструкции костной ткани. Инвазивные формы характеризуются разрушением костной ткани, при использовании контраста выявляется тромбоз региональных сосудов.
Лечение микозов носа и околоносовых пазух
Терапевтическая программа зависит от фазы и тяжести течения заболевания, сопутствующих патологий и сформировавшихся осложнений. На ранних этапах достаточно консервативной терапии в сочетании с коррекцией иммунодефицита. Тяжелые случаи требуют госпитализации стационар с дальнейшим хирургическим и медикаментозным лечением.
- Оперативное лечение. Суть хирургического вмешательства – санация околоносовых пазух, удаление пораженных слизистых оболочек, восстановление проходимости носовых ходов и входных отверстий синусов. Техника операции (гайморотомия, полисинусотомия) зависит от локализации и объема пораженных тканей.
- Медикаментозная терапия. Фармакотерапия при микозах состоит из специфических и неспецифических средств. К первым относятся антимикотические препараты местного и системного действия. Чаще всего используется флуконазол, клотримазол, тербинафин. Выбор конкретного средства зависит от результатов бактериального посева. Неспецифические мероприятия включают промывание антисептическими растворами, дезинтоксикационную терапию, введение иммуномодуляторов и кортикостероидов. С целью профилактики бактериальных осложнений назначаются антибиотики широкого спектра действия.
Прогноз и профилактика
Прогноз зависит от формы болезни. Острое инвазивное грибковое поражение характеризуется быстрым развитием опасных осложнений и высокой летальностью – 65-85%. Для хронического микоза прогноз благоприятный, однако рецидивы возникают более чем у 80% больных. Мицетома в 90-100% случаев заканчивается полным выздоровлением. Даже при адекватном лечении аллергического грибкового синусита рецидивирование отмечается более чем у 50% пациентов. Профилактика этой группы заболеваний основывается на коррекции иммунопатологических состояний, предотвращении травматических повреждений, соблюдении дозировки и схемы употребления ранее назначенных препаратов.
Источник


