Кандидоз у влагалища запущенный
Вагинальный кандидоз – заболевание, вызванное дрожжеподобными грибками кандида, которые считаются условно-патогенными и есть в организме любого человека. При сильной иммунной системе бактерии не могут активизироваться, но любые провоцирующие факторы становятся сигналом для их роста и атаки слизистой урогенитальных путей. В народе патология называется молочницей, чаще встречается у женщин и может переходить в хроническую форму, даже при лечении медикаментами.
Причины вагинального кандидоза
Среди основных причин, по которым начинают активироваться и развиваться грибы кандида выделяют:
- Употребление медикаментов, которые угнетают иммунную систему. К ним относят антибиотики, цитостатики и кортикостероиды.
- Болезни, протекающие в хронической фазе, которые вызывают ослабевание защитных свойств иммунной системы. Основные проблемы скрываются в болезнях почек, печени, кариесе, тонзиллите или заболеваниях, передающихся половыми путями.
- Нехватка витаминов в организме.
- Гормональные изменения вызваны диабетом, болезнями щитовидной железы, климаксом, месячными или лишним весом.
- Период беременности.
- Использование гормональных средств контрацепции.
- Дисбактериоз ЖКТ.
- Переохлаждение или перегрев организма, частая перемена часового пояса и климата.
- Стрессовые ситуации.
- Частое спринцевание, которое губительно отражается на полезной флоре.
- Несоблюдение правил гигиены или использование средств, которые могут раздражать кожный покров.
- Использование тесного синтетического белья.
Молочница часто появляется у женщин на фоне беременности по причине физиологической перестройки организма и подавления защиты иммунной системы.
Факторы риска
Основные факторы, которые способствуют развитию патологии:
- Внешние. Размножение бактерий появляется по причине изменений климата и температуры, повреждений кожного покрова, влияния химических или гигиенических средств, которые вымывают полезную флору.
- Внутренние. Заболевание вызвано нарушением обменных процессов, воспалениями, сбоями работы эндокринной системы или гормональными нарушениями.
Кроме общепринятых факторов выделяют несколько причин, которые могут вызвать развитие микроорганизмов. В группу риска попадают следующие категории людей:
- Те, кто принимает антибиотики и другие мощные препараты, которые уничтожают полезные бактерии во влагалище и приводят к размножению бактерий.
- Женщины, в организме которых увеличен уровень эстрогенов, поскольку из-за такого гормона дрожжевидные бактерии быстро развиваются. Чаще проблема появляется у беременных, которые используют гормональные препараты без назначения доктора.
- Пациенты с неконтролируемым диабетом, которые не могут нормально следить за уровнем сахара.
- Больные с ослабленной иммунной системой на фоне заболеваний, передающихся половым путем.
Молочница проходит в нескольких формах, доктора выделяют, что при легком течении пациенты не замечают появление проблемы, а организм сам в состоянии справиться с микроорганизмами, после чего состояние быстро нормализуется. Если признаки болезни начинают проявляться и доставляют дискомфорт, обязательно нужно обратиться в медицинское учреждение, сдать анализы, чтобы понять, чем лечить вагинальный кандидоз.
Молочница в медицине не считается серьезной патологией, а лечение зачастую легкое и быстрое, но если игнорировать симптомы или полностью отказаться от терапии, возникает ряд серьезных последствий. Основные осложнения:
- Поражение слизистой половых органов, которое приводит к вторичному инфицированию.
- Переход инфекции на почки.
- Появление постоянных болей во время интимной близости.
- Хронизация болезни, которая вызывает усиленный рост микроорганизмов и соединительных тканей, есть риски начала спаечных процессов, рубцов и бесплодия.
Отказываясь от терапии возможно развитие аднексита, эндометрита или сальпингита, после чего патология не поддается лечению.
Симптомы молочницы
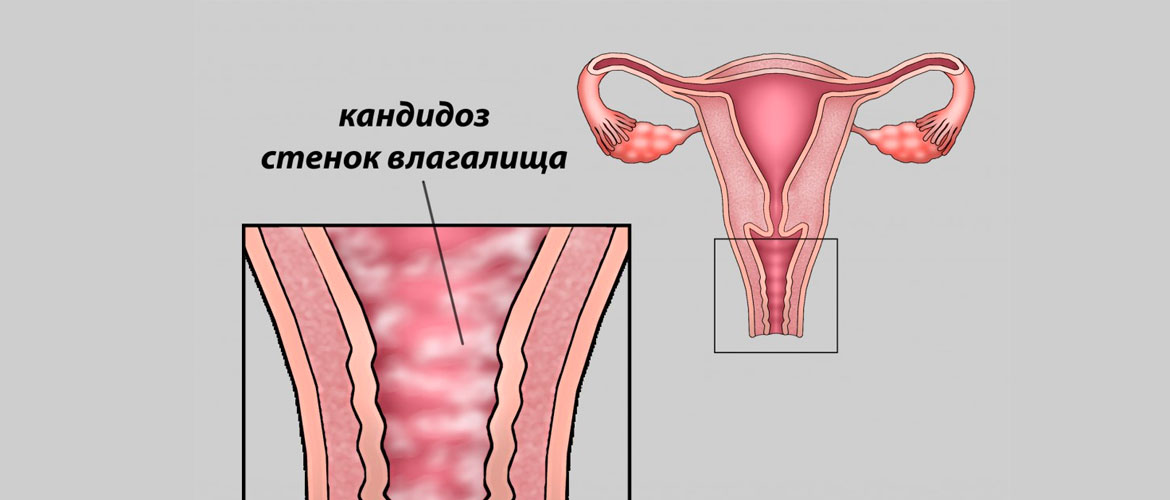
Признаки молочницы сложно спутать с иными инфекционными патологиями. При болезни появляются белые выделения на внешних половых органах, подобны творожной массе. До начала такого симптома у женщин возможно развитие зуда, который становится интенсивнее после гигиенических процедур и на вечер. В зависимости от формы течения признаки будут отличаться.
Острый вагинальный кандидоз характеризуется воспалением слизистой влагалища, длительность течения составляет до 2 месяцев, а пациенты ощущают следующие симптомы:
- Творожные выделения разной интенсивности из влагалища.
- Жжение и зуд, который не проход и усиливается после оттока мочи, интимной близости или во время менструации.
- Учащается мочеиспускание, а во время самого процесса появляется боль.
- Визуально заметна отечность и краснота тканей.
Через 2 месяца бездействий, болезнь переходит в хроническую форму и начинает рецидивировать время от времени. При хронизации симптомы будут слабее или вовсе незаметны. Основные признаки хронической молочницы:
- Белые жидкие выделения, не имеющие специфического запаха.
- Атрофия слизистой влагалища.
- Легкий зуд, который усиливается при переохлаждении организма или интимной близости.
Если хроническая форма обостряется, то появляются все симптомы, характерны для острого протекания.
Вагинальный кандидоз и беременность
Во время беременности у женщин повышается риск развития патологии по причине перестройки гормонального фона. Согласно статистическим данным у беременных молочница встречается в 4 раза чаще, чем у других женщин. В таком случае повышается риск заражения плода еще в утробе, хотя на практике это случается очень редко.
Грибы кандида могут попадать в рот ребенка, поражая его пищевод и другие внутренние органы, что приводит к угрозе жизни. Даже если удалось избежать заражения плода, высока вероятность инфицирования при родах, когда он будет проходить по родовым путям.
Сама беременность при развитом вагинальном кандидозе возможна, кроме того, женщины могут не ощущать никаких патологических признаков. Циклы не меняются, а репродуктивная система работает в обычном режиме. На зачатие влияет исключительно флора во влагалище, в которой сперматозоиду нет условий для выживания. Данная проблема характерна для женщин с хроническим течением патологии.
Чаще при беременности молочница проходит в острой фазе и сопровождается зудом, творожными выделениями. Обильное поражение влагалища может вызывать попадание инфекции в матку и глубже. При любом подозрении на заболевание стоит обратиться к доктору для проведения диагностики и терапии на ранних стадиях.
Способы диагностики
Для диагностики нужно обратиться к гинекологу. Изначально врач собирает все жалобы и симптомы у пациентов, определяет давность характерных признаков и проводит визуальный осмотр. Зачастую для определения типичных форм патологии, сложностей не возникает.
Во время осмотра гинеколог может увидеть измененную и отекшую слизистую. В самом начале воспалительного процесса на ней появляется белый налет и плотные спайки. После удаления их остается небольшая эрозия, которая может слегка кровоточить. Чем позднее обнаружено заболевание, тем проще удаляется налет, а последствий от процедуры почти не возникает.
Основной метод диагностирования – мазок и его дальнейшее исследование. Для этого проводят забор слизи со стенок влагалища при помощи тампона, после чего она передается в лабораторию, где под микроскопом изучается биоматериал.
Вторым важным методом будет бактериологическое исследование, при котором материал помещается в питательную среду для быстрого роста колоний. Всего за несколько дней они вырастают и можно определить вид грибов, их количество и восприимчивость к медикаментам. В дополнение для диагностики используют следующие методы:
- ПЦР-диагностика для определения второстепенных болезней, передающихся половым путем.
- Анализ крови на сахар и гормоны.
- Анализ кала на дисбактериоз и гельминты.
По результатам обследования врачи назначают корректную терапию, которая за короткие сроки избавит от патогенных бактерий и нормализует микрофлору.
Лечение вагинального кандидоза
Когда определены причины, доктор установил точный диагноз по результатам исследований, только тогда разрабатывается персональный план терапии. Врач определяется, чем лечить вагинальный кандидоз, исходя из его формы. За основу всегда берутся антибактериальные лекарства, которые помогут остановить развитие и рост патогенных организмов. В дополнение лечатся второстепенные болезни и купируются провоцирующие факторы.
В самом начале терапии при раннем обращении к доктору, эффективными оказываются локальные препараты в виде мазей, свечей или вагинальных таблеток.
Таблетки для приема внутрь назначаются в том случае, когда местные препараты не дают результатов, а само заболевание обнаружено на поздних стадиях или молочница переходит в хроническую форму. Эффект от медикаментов стойкий, а для терапии назначают:
- Имидазолы – в группу входят препараты Овулум, Канестен или Ороназол.
- Полиены – фармакологическая категория включает лекарства Леворин и Нистатин.
- Триазолы – среди эффективных препаратов выделяют Флюкостат, Дифлюкан или Микосист.
Мази против дрожжевидных бактерий обладают некоторыми достоинствами, которых нет у других форм препаратов:
- Наружное использование, которое быстро купирует зуд, жжение, боли и снимает отечность.
- Первые результаты появляются через несколько минут.
- Легкость применения.
Лучше всего зарекомендовали себя мази с микостатическим действием, которых очень много в аптеках. Определить конкретно, чем лечить вагинальный кандидоз может только доктор. С его помощью подбираются оптимальные мази, указывается курс лечения и частота нанесения. Зачастую назначают:
- Кетоконазол;
- Нистатин;
- Клотримазол;
- Пимафуцин.

Распространенным видом лекарства считаются вагинальные свечи от молочницы. Они устанавливаются в самый очаг воспалительного процесса, помогают даже при активном размножении бактерий, обеспечивая быстрые результаты. Для терапии используют самые новые противогрибковые суппозитории, после их применения пациентки ощущают улучшение спустя 20-30 минут. Главное достоинство – минимальное количество противопоказаний и почти не возникают побочные эффекты. Для быстрого улучшения состояния используются следующие свечи:
- Ливарол;
- Бетадин;
- Залаин.
Высокую эффективность демонстрируют вагинальные таблетки. От свечей они отличаются формой и концентрацией активных компонентов. Применение и действие аналогичное, а среди самых популярных препаратов выделяют:
- Кандид-В6;
- Кандибене;
- Ломексин;
- Тержинан;
- Изоконазол.
Для быстрого лечения используется комплексный подход. В некоторых случаях подойдут народные средства, но врачи не дают однозначного ответа по эффективности терапии. Лечение нетрадиционной медициной возможно, но оно оказывает только симптоматическое действие. Гинекологи рекомендуют пользоваться следующими рецептами:
- Настой календулы. Нужно на 1 ч.л. цвета добавить 200 мл воды и варить на слабом огне под крышкой 15 минут. Настоять 1 час, процедить и пить 2 раза в день. Отвар подходит для спринцевания.
- Настой можжевельника. На 15 грамм плодов добавить стакан кипятка, настоять 4 часа, а после процеживания пить по 1 ст.л. 3 раза в сутки.
- Настой на корнях полыни. Для приготовления измельчить 20 грамм корня и добавить 200 мл кипятка. Оставить настояться 4 часа, принимать лекарство внутрь по 1 ст.л. 3 раза в сутки.
Любые описанные рецепты разрешается использовать только после консультации с доктором. Самостоятельно лечить молочницу запрещается, чтобы исключить побочные эффекты и осложнения.
Выше описаны общие правила терапии, но для конкретной формы болезни методика будет отличаться. В случае не осложненного протекания молочницы со слабыми признаками врачи используют следующую тактику:
- Назначается краткий курс противогрибковой терапии при помощи Клотримазола, Миконазола или Бутоконазола. Препараты используют в виде таблеток или локальных средств. Курс лечения определяется индивидуально от 1 до 7 дней. В качестве побочных эффектов возможно легкое раздражение и жжение.
- Однократно назначают пероральное употребление Флуконазола, а при сильной симптоматике препарат используется в двойной дозировке, между приемами делается промежуток 3 дня.
- В дополнение потребуется наносить крем или применять свечи, которые продаются без рецептов. Многие из них разрешаются во время беременности, они не представляют угрозы для матери и плода. Лечение ими проводится до недели. Если признаки болезни сохраняются или появляются повторно, через 2 месяца, то проводится еще одна диагностика, корректируется схема терапии.
В случае появления осложнений и вторичном заражении влагалища применяется иная схема:
- Назначается длительный курс вагинальных препаратов, который длится 1-2 недели. Для этого подходит Азол, он эффективно подавляет развитие грибка. Препарат выпускается в виде суппозиториев, мази и таблеток.
- Для перорального приема назначают 2-3 дозы Флуконазола с одновременным использованием вагинальных препаратов. Такая тактика не рекомендуется беременным женщинам.
- В качестве профилактики врачи прописывают регулярное употребление Флуконазола по разу в неделю в течение полугода. Это исключает рецидивы болезни. Подобная схема используется только после полного восстановления и 2-недельного лечения.
Если у интимного партнера появляются симптомы молочницы, то ему тоже нужно обратиться к урологу для определения схемы терапии. Проходя курс лечения надо воздержаться от половой связи.
Во время восстановления важно соблюдать правильное питание, которое помогает быстрее нормализовать флору. Суть диеты заключается в том, чтобы не давать пищу для грибов в виде сахара и углеводов. На время лечения из меню надо убрать все виды сладостей, сдобу, мед и спиртное, отказаться от соков. Вместе с этим рацион дополнить белковыми продуктами. Отлично подойдут мясные и рыбные блюда в отварном, паровом или запеченном виде. Среди овощей допускается употребление огурцов, фасоли, помидоров и капусты.
Грибы кандида – условно-патогенные бактерии, которые есть во флоре у любой женщине, но не вызывают заболевание. Полностью избавиться от микроорганизмов невозможно, но нужно следить за образом жизни, чтобы не допускать развитие и рост грибка.
Способы профилактики
Зная, чем лечить вагинальный кандидоз, необходимо понимать основные правила профилактики, которые помогут не допустить развитие роста грибов кандида:
- Постоянно следить за чистотой и сухостью в районе гениталий.
- Во время гигиены применять вещества, предназначенные для интимной зоны.
- Не пользоваться спреями или пенками для ванной, выбирать натуральные порошки для стирки.
- Любые отбеливатели для стирки способны негативно влиять на флору влагалища.
- Исключить спринцевание.
- Во время лечения антибиотиками обязательно пить лактобактерии.
- Использовать средства контрацепции во время интимной близости, особенно с новыми партнерами.
- Исключить использование синтетического нижнего белья и тесной одежды.
- При диабете следить за уровнем сахара в крови.
Очень важно правильно питаться, особенно когда проводиться лечение молочницы. Развитие грибов существенно усиливается, если в рационе содержится много сахара, кофеина и спиртного. Любому человеку нужно постоянно следить за иммунной системой, поэтому надо принимать витамины для коррекции иммунитета. Для профилактики болезней проводить осмотр у гинеколога по 2 раза в год.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://ginekolog-i-ya.ru/vaginalnyj-kandidoz.html
- https://medportal.ru/enc/gynaecology/candidosis/3/
- https://www.diagnos.ru/diseases/ginec/vaginalnyj_kandidoz_prichiny_simptomy_lechenie
- https://womanadvice.ru/vaginalnyy-kandidoz-prichiny-i-lechenie-molochnicy-u-zhenshchin
- https://klinika.k31.ru/napravleniya/ginekologija/vaginalnyj-kandidoz-molochnitsa-simptomy-lechenie-prichiny/
Источник
Около 40% женщин слышали и не раз сталкивались с таким заболеванием, как молочница. Но не все считают это состояние опасным и требующим незамедлительного лечения. Однако запущенная молочница может принести большой вред здоровью, повлиять на функционирование половых органов. На последней стадии заболевания назначаются мощные антибиотики, которые негативно влияют на общее состояние всего организма. Важно знать симптомы запущенного состояния молочницы и основные методы терапии для такого случая.

Общее понятие молочницы
Молочница, или другое название кандидоз, – это заболевание половых органов женщин или мужчин грибком типа кандида. Данное заболевание на первых порах появления не является опасным, но все же доставляет массу неприятных симптомов своему носителю. Большую часть инфицированных составляют женщины, реже мужчины. Бывают случаи, когда женщина является только носителем болезни, но никаких симптомов у нее нет.
Так как заразиться данным заболеванием достаточно легко, то риск рецидива очень высок. К тому же недуг из легкой формы легко может перейти в запущенную. А вот запущенный вид весьма опасен для здоровья женщины и мужчины.
достаточно легко, то риск рецидива очень высок. К тому же недуг из легкой формы легко может перейти в запущенную. А вот запущенный вид весьма опасен для здоровья женщины и мужчины.
Важной особенностью молочницы является то, что грибок может поразить абсолютно любые внутренние органы и даже ротовую полость. Поэтому своевременное диагностирование болезни и ее лечение просто необходимо.
Причины молочницы
Причин для заражения кандидозом достаточно много. Основные среди них:
- Передача грибка кандида от матери к ребенку во время родов.
- Ослабление иммунной системы организма. Ослабление иммунитета всегда провоцирует активность болезнетворных бактерий и кандида не исключение. В женском организме есть своя микрофлора, которая при хорошем иммунитете способна сама справляться с патогенами. Но при снижении защитных функций организма микрофлора ослабевает, и патогены существенно увеличивают свою численность.
- Прием антибиотиков. Прием антибиотиков уничтожает не только полезную флору кишечника, но и влагалища. Это главный недостаток антибиотиков, они уничтожают абсолютно все бактерии организма, а не избирательно.
- Грибок кандида. Из-за своего строения грибок устойчив к воздействию на него противомикробных препаратов. Когда полезные бактерии гибнут, их место занимает грибок кандида. Вследствие чего у больного очень быстро проявляются клинические симптомы.
- Сахарный диабет. Сладкая среда для грибка является идеальной для его размножения. Поэтому при заболевании сахарным диабетом появление кандида просто неизбежно.
- Несоблюдение правил гигиены. Халатное отношение к личной гигиене, неправильно подобранные средства личной гигиены также способствуют возникновению молочницы. Слишком частое подмывание также считаются причиной молочницы, так как в это время вымывается не только болезнетворная, но и полезная микрофлора влагалища. И тогда организм не в силах бороться с патогенами.
- Гормональный сбой и наступление беременности. Эти два понятия взаимовытекающие. При наступлении беременности гормональный фон женщины полностью перестраивается. А это провоцирует и изменения во влагалище.
- Заболевания эндокринной системы пациента. При заболеваниях эндокринной системы гормональный фон также меняется, а это опять-таки провоцирует развитие кандидоза.
- Прием неподходящих гормональных контрацептивов. Неправильно подобранные гормональные контрацептивы могут сильно изменить гормональный фон, состав крови и нанести большой вред всему организму.
- Питание. Слишком большое употребление сладких, хлебобулочных изделий, газированных сладких напитков повышает уровень сахара в крови и во влагалище, превращая микрофлору в идеальные условия для грибка.
- Частое использование ежедневных прокладок и тесное нижнее белье. Ежедневные прокладки не рекомендуется носить постоянно. Если это так необходимо, то менять их требуется довольно часто. Такие прокладки создают парниковый эффект в области половых органов. Если добавляется еще и тесное нижнее белье, то повышается влажность половых органов. Такие условия положительно влияют на размножение грибка рода кандида.
Причины запущенной молочницы
Если по каким-то причинам пациент не обратился вовремя за медицинской помощью или занимался самолечением, устраняя только неприятные симптомы болезни, то молочница может перейти в запущенную форму.
Основные причины запущенной молочницы:
- Самолечение. Очень часто
 пациентки не хотят или боятся обращаться за медицинской помощью. При этом занимаются самолечением с помощью препаратов из рекламы, совета родных или друзей. Тем самым, не установив правильный диагноз, только усугубляют состояние организма и течение болезни. При этом возможно устранение сильно выраженных симптомов, а вот болезнь может протекать и без проявлений.
пациентки не хотят или боятся обращаться за медицинской помощью. При этом занимаются самолечением с помощью препаратов из рекламы, совета родных или друзей. Тем самым, не установив правильный диагноз, только усугубляют состояние организма и течение болезни. При этом возможно устранение сильно выраженных симптомов, а вот болезнь может протекать и без проявлений. - Вовремя не оказанное медицинское лечение. Несвоевременное обращение в больницу является чуть ли ни главной причиной запущенной формы молочницы. Как правило, пациенты обращаются к врачу только тогда, когда болезнь доставляет сильный дискомфорт, а симптомы ничем не снимаются.
- Лечение народными средствами. Многие пациенты не доверяют медикаментозной терапии и прибегают к лечению с помощью отваров и настоек трав. Рецептов таковых в настоящее время достаточно много в интернете, к тому же народные лекарства могут подсказать и бабушки или соседки.
Симптомы молочницы
Симптоматика молочницы делится на 5 основных стадий развития. На каждой из стадий симптомы отличаются.
Начальная стадия молочницы
В большинстве случаев на этой стадии пациентка редко наблюдает симптомы болезни. Но все же могут присутствовать такие неприятные проявления, как:
- Покраснение наружных половых губ, а также внутренних;
- Зуд в области влагалища и при мочеиспускании;
- Повышение чувствительности влагалища;
- Боль во время полового акта;
- Жжение во влагалище и отек половых губ.
Вторая стадия молочницы
На этой стадии болезнь приобретает ярко выраженные симптомы, которые доставляют значительный дискомфорт женщине. Симптомы с начальной стадии не уходят, они плюсуются к симптомам второй стадии:
- Цистит;
- Головная боль, иногда головокружения;
- Нарушение обмена веществ;
- Активизация стрептококка и стафилококка и, как следствие, боль в суставах, тонзиллит.
Третья стадия молочницы
На данной стадии запущенная молочница захватывает внутренние органы больного и проявляется в виде:
- Депрессии;
- Эпилепсии;
- Судорог;
- Бессонницы;
- Гипертонии;
- Спаек в маточных трубах;
- Бесплодия.
В этой стадии в основном поражается нервная и вегетативная системы организма. Бесплодие является самым серьезным осложнением при молочнице, так как из-за спаек в маточных трубах яйцеклетка не может выйти для зачатия.
Четвертая и пятая стадии молочницы
Четвертая и пятая стадии молочницы – достаточно редкие явления во врачебной практике. Так как симптоматика болезни до этих стадий весьма яркая. На четвертой стадии наблюдаются:
- Гормональный сбой;
- Запор, диарея;
- Воспалительные процессы основных внутренних органов;
- Нарушение эндокринной системы.
Лечение на данных стадиях редко становится успешным, так как терапия молочницы при этом возможна только с помощью очень сильных антибиотиков. Данные антибиотики в свою очередь наносят вред всем системам организма. Поэтому лечить молочницу стоит начинать на начальных стадиях проявления.
У мужчин начальные симптомы молочницы практически отсутствуют. Очень часто мужчина узнает о молочнице только при диагностике другого заболевания или же на поздних стадиях протекания болезни.
К основным симптомам молочницы у мужчин относят:
- Покраснение в области головки или крайней плоти члена;
- Болевые ощущения при прикосновении к головке и крайней плоти;
- Зуд, жжение, боль при мочеиспускании;
- Зуд половых органов;
- Белые пятна и творожистые выделения из полового органа;
- Стоит отметить, что при заболевании одного партнера второму также рекомендуется пройти обследование.

Симптомы запущенной молочницы
При запущенной молочнице у женщин и мужчин добавляется ряд других симптомов, так сказать побочных эффектов.
У женщин таковыми являются:
- Творожистые или бесцветные выделения из влагалища (могут быть и после проведения лечения);
- Повышение температуры во влагалище и всего тела;
- Боль и зуд при мочеиспускании;
- Боль во время полового акта;
- Сбой менструального цикла;
- Появление в выделениях крови;
- Микротрещины у входа во влагалище.
У мужчин симптомы запущенной молочницы такие:
- Белый налет на половом члене (на головке);
- Налет достаточно тяжело подается удалению;
- Появление язв и трещин;
- Эрективная и эякулятивная дисфункции;
- Поражение внутренних слоев тканей половых органов;
- Бесплодие.

Помимо этого, у мужчин может начать развиваться хламидиоз и трихомонадиоз.
Диагностика молочницы
Диагностика заболевания, что у женщин, что у мужчин одинаковая. Для этого необходимо пройти медосмотр и сдать мазок из влагалища (полового члена). Помимо этого, нужно сдать общий анализ крови и мочи. Под микроскопом специалист выявляет грибы типа кандида, также возможно обнаружение и других заболеваний. Если есть подозрение на другие болезни, назначается сдача анализа на наличие других инфекции. При обнаружении грибков в моче определяется стадия развития болезни. После получения всех результатов обследования специалист назначает соответствующее лечение.
Медикаментозное лечение запущенной молочницы
Многие женщины и мужчины задаются вопросом: как вылечить запущенную молочницу? Медикаментозное лечение делится на таблетки, мази, растворы для инъекций, капсулы и свечи. Самые популярные препараты для лечения молочницы:
- Флуконазол. Данный препарат
 выпускается в виде таблеток, раствора для инъекций, капсул. Бывает различной дозировки. Аналогом препарата считается Микомакс. Действующее вещество – флуконазол.
выпускается в виде таблеток, раствора для инъекций, капсул. Бывает различной дозировки. Аналогом препарата считается Микомакс. Действующее вещество – флуконазол. - Клотримазол. Выпускается в виде мази, крема, свечей и раствора для наружного применения. Клотримазол является противогрибковым препаратом, поэтому принимать рекомендуется только по назначению врача.
- Итраконазол. Аналог Флуконазола, действующее вещество – флуконазол.
- Нистатин. Бывает в виде мази, крема, свечей. Является противогрибковым препаратом.
- Пимафуцин. Выпускается в виде свечей и крема, действующее вещество – натамицин. Применяется для лечения не только молочницы, но и трихомониаза, вульвита и дерматомикоза. Является слабым противогрибковым препаратом, поэтому применяется в качестве профилактики заболевания или для устранения симптомов.
- Дифлюкан. Выпускается в виде капсул и раствора. Очень эффективен при запущенной стадии молочницы.
- Флюкостат. Выпускается в виде капсул, порошков, сиропов, в таблетках. Достаточно эффективный препарат при хронической и запущенной молочнице.
Помимо этих препаратов существует еще целый ряд аналогов и сильнодействующих лекарств, которые способны побороть болезнь даже в очень запущенных формах. Конечно же, назначать препарат и лечение должен только профессионал. Именно специалист сможет подобрать правильный метод, учитывая все особенности организма и болезни. Самолечение же может только усугубить течение молочницы или спровоцировать развитие серьезных патологий.
Лечение запущенной молочницы народными средствами
Лечение с помощью народной медицины не является основой терапии. Травы помогают лишь снять воспалительный процесс и уменьшить симптоматику болезни. Лечение с помощью трав и отваров лучше проводить в комплексе с медикаментозной терапией, так будет достигнут больший эффект.
медицины не является основой терапии. Травы помогают лишь снять воспалительный процесс и уменьшить симптоматику болезни. Лечение с помощью трав и отваров лучше проводить в комплексе с медикаментозной терапией, так будет достигнут больший эффект.
Как лечить запущенную молочницу народной медициной:
- Спринцевание травяным отваром. Спринцевание рекомендуется проводить травяными отварами. Лучше всего подходит ромашка, календула и шалфей. Они обладают противомикробным и противовоспалительным действием. Для приготовления отвара необходимо взять 1 ч. л. ромашки, 1 ч. л. календулы и 1 ч. л. шалфея и залить их 500 мл кипятка. Дать настояться и остыть до комнатной температуры. После этого процедить через марлю и набрать в детскую грушу. Провести спринцевание, а остатком отвара рекомендуется подмыться.
- Сок моркови. Считается, что употребление свежевыжатого сока моркови хотя бы 1-2 раза в день поможет быстро избавиться от молочницы.
- Принятие ванночек с морской солью. Морская соль благоприятно влияет на организм человека, поэтому рекомендуется принимать соляные ванночки. Для этого стоит растворить в 1 л теплой воды 2 ст. л. морской соли. Набрать таз с теплой воды и вылить в нее воду с солью. В таком тазике необходимо посидеть 20-30 минут. Рекомендуется проводить ежедневно до момента выздоровления.
- Принятие ванночек с пищевой содой и йодом. Для приготовления ванночки с содой и йодом необходимо растворить в 1 л воды 1ч. л. соды и вылить раствор в таз с горячей водой. В тазу необходимо просидеть около часа. На второй день необходимо приготовить раствор из 1 ст. л. соды и 1 ч. л. йода на 1 л воды. Раствор вылить в таз и просидеть в нем около получаса. Повторять надо ежедневно до полного выздоровления.
- Спринцевание раствором из йода, соды и соли. Для приготовления ванночки необходимо взять 2 ст. л. соли и прокипятить 3 минуты в 1 л воды. Дать остыть до 40 градусов и добавить 1 ст. л. соды и 12 капель йода. Провести спринцевание влагалища. Спринцевание необходимо проводить дважды в день (утром и вечером) на протяжении 5 дней.
Это далеко не весь список рецептов лечения молочницы, их существует огромное количество. Главное, перед лечением народными средствами стоит обязательно проконсультироваться у врача. К тому же, если во время лечения появляются неприятные ощущения, стоит немедленно прекратить терапию и оповестить об этом специалиста.
Диета при молочнице
Так как для грибка типа кандида сладкая среда является оптимальной для размножения, то стоит придерживаться определенной диеты. Ведь большое количество продуктов способно существенность изменить состояние влагалища.
Что не рекомендуется употреблять в пищу при молочнице и для ее профилактики:
- Алкоголь;
- Сладкие фрукты;
- Сладкие соки;
- Хлебобулочные изделия;
- Сладости;
- Сухофрукты;
- Молочная продукция;
- Сыр;
- Сахар.
Все эти продукты способны повысить уровень сахара в крови и влагалище.
Какие же продукты рекомендуется употреблять:
- Овощи: капуста, редис, брокколи, имбирь, сельдерей, лук, чеснок, спаржа. Их можно употреблять в любом виде. Овощи должны составлять большую половину рациона.
- Двадцатую часть всей пищи должны составлять нежирные сорта мяса и рыбы, а также яйца и орехи.
- Десятую часть должны составлять: рис, овес, бобовые.
- И только пятую часть составляют все ягоды, а из фруктов: грейпфрут, папайя и ананас.
Из рациона стоит полностью исключить газированные напитки, сладкий чай и кофе. Чай разрешается и рекомендуется пить зеленый и без сахара. Соблюдение диеты дает возможность профилактики и уменьшает риск рецидива болезни.
Итоги
В заключении стоит отметить, что забота о своем организме и своевременное реагирование на изменения состояния дает возможность вылечить молочницу на ранних стадиях ее появления. Это позволит обезопасить себя от развития серьезных патологий, таких как – бесплодие, спайки и воспалительные процессы внутренних органов.
что забота о своем организме и своевременное реагирование на изменения состояния дает возможность вылечить молочницу на ранних стадиях ее появления. Это позволит обезопасить себя от развития серьезных патологий, таких как – бесплодие, спайки и воспалительные процессы внутренних органов.
Источник


