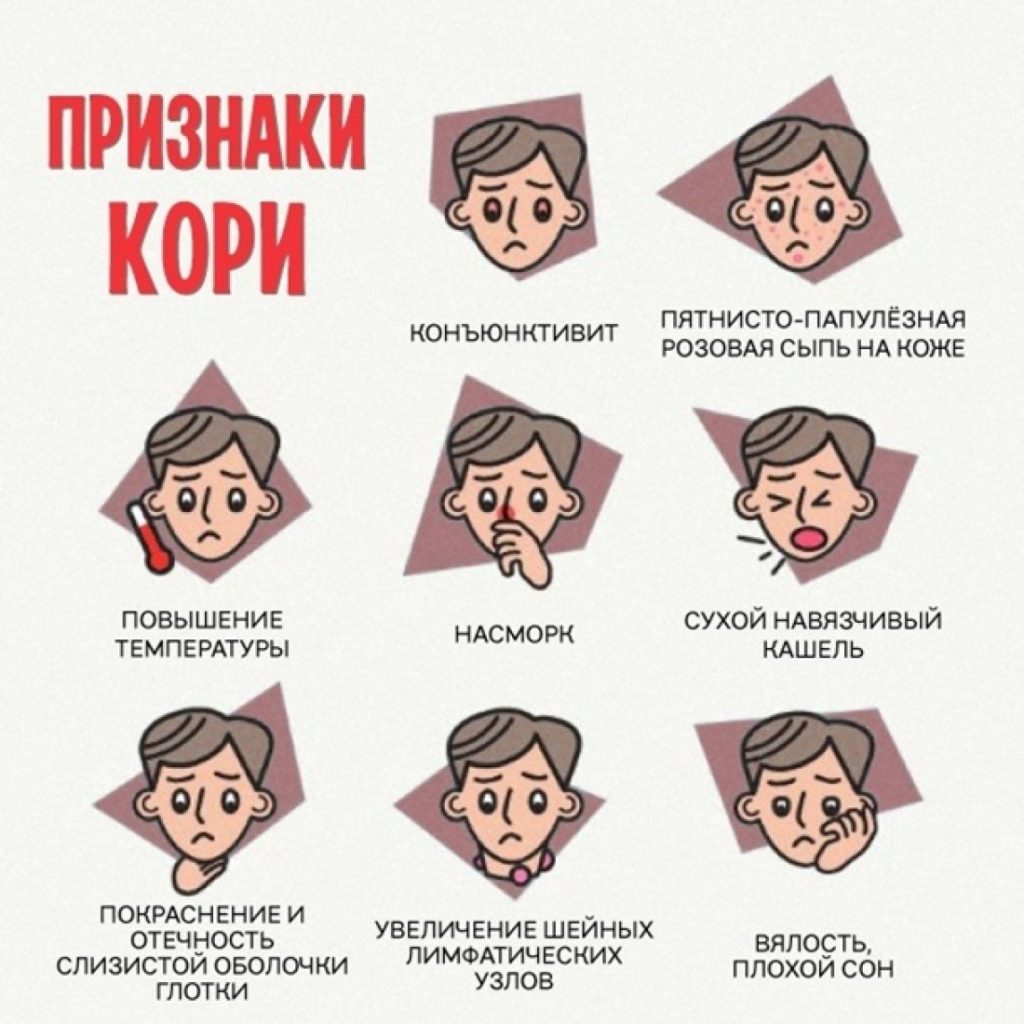
Клиническая картина при кори
Инкубационный период от 9 до 17 дней, а при проведении пассивной профилактики иммуноглобулином может удлиняться до 28 дней. Течение болезни характеризуется цикличностью. Четко выделяют катаральный период и период высыпания. Катаральный период иногда неправильно называют продромальным, поскольку при нем наблюдают характерные для кори симптомы.
Болезнь начинается остро с общей интоксикации, повышения температуры тела. Одновременно появляются катаральные явления. Интоксикация умеренная, характеризуется головной болью, слабостью, апатией, анорексией, бессонницей. Лихорадка — от субфебрильной до 38—39 °С, к концу катарального периода нередко температура тела снижается до нормы. Дети капризны, раздражительны, их беспокоят светобоязнь, кашель, першение в горле, заложенность носа. Выделения из носа обычно умеренные, слизистые. Появляется охриплость голоса.
При осмотре в 1-й день болезни каких-либо специфических симптомов не наблюдают. Отмечают гиперемию и разрыхленность слизистых оболочек ротоглотки. Со 2—3-го дня кашель становится грубым, «лающим», навязчивым, появляются гиперемия конъюнктив и склер, отечность век, светобоязнь со слезотечением, лицо становится одутловатым, на мягком и твердом небе — пятнистая энантема.
За 1—2 дня до высыпания появляется патогномоничный симптом кори — пятна Филатова—Коплика, которые представляют собой очаги некроза эпителия. Они имеют вид очень мелких белесых точек, окруженных венчиком гиперемии, расположены на переходной складке слизистой оболочки щек, обычно у малых коренных зубов, могут распространяться на слизистую оболочку десен и губ, не снимаются тампоном и шпателем. При более распространенном некрозе появляются сплошные беловатые полосы на слизистой оболочке десен. К моменту высыпания пятна Филатова—Коплика исчезают. У некоторых больных на 2—3-й день катарального периода на лице, шее, груди, руках отмечают бледно-розовую пятнистую продромальную сыпь, которая быстро исчезает.
Общая продолжительность катарального периода 3—4 дня (от 1 до 8 дней).
Период высыпания характеризуется новым резким подъемом температуры тела (часто до максимального уровня), усилением интоксикации и катаральных явлений. Типичным симптомом кори является этапность высыпания. Первые элементы сыпи возникают за ушами и на лице. В течение суток сыпь распространяется на шею и грудь.
На 2-й день появляются элементы сыпи на остальных частях туловища, бедрах и плечах, на 3-й — на предплечьях и голенях. В это время на лице сыпь начинает бледнеть. Температура тела снижается, уменьшается выраженность интоксикации и катаральных явлений. Элементы сыпи вначале имеют вид мелких папул, которые по мере высыпания объединяются («группируются») в крупные пятнисто-папулезные, сливающиеся при обильной сыпи между собой элементы. Сыпь располагается на фоне бледной кожи. Высыпание может сопровождаться неинтенсивным зудом.
После 3-го дня высыпания сыпь бледнеет («отцветает»), теряет папулезный характер, приобретает бурую окраску (пигментируется), появляется мелкое отрубевидное шелушение кожи. Пигментация сохраняется до 2—3 нед. Нередко на фоне коревых высыпаний обнаруживают петехии, особенно на шее, боковых поверхностях туловища. Помимо этих основных, диагностически значимых проявлений болезни, при кори наблюдают целый ряд других существенных симптомов.
У большинства больных отмечают увеличение и чувствительность шейных, затылочных, а иногда и других групп лимфатических узлов, нередко пальпируется селезенка, возможно увеличение размеров печени.
При аускультации легких, как правило, определяется жесткое дыхание, могут выслушиваться сухие хрипы. Возможны снижение АД, тахикардия или брадикардия, приглушенность тонов сердца. Вовлечение в патологический процесс пищеварительных органов проявляется тошнотой, иногда рвотой, учащенным жидким стулом без патологических примесей, обложенностью языка, гиперсаливацией, чувствительностью или болезненностью живота при пальпации.
Картина крови характеризуется лейко- и нейтропенией, относительным лимфоцитозом, эозинопенией. СОЭ нормальная или повышенная.
У взрослых и подростков корь характеризуется рядом особенностей.
Болезнь протекает в целом тяжелее. Более выражен лихорадочно-интоксикационный синдром, особенно поражение ЦНС — головная боль, рвота, бессонница. Продолжительность катарального периода больше, чем у детей, — 4—8 дней, пятна Филатова—Коплика очень обильные, часто сохраняются в периоде высыпания, в то же время катаральные явления выражены относительно слабо. Сыпь очень обильная. Более резко выражена полиаденопатия, чаще пальпируется селезенка. Осложнения, вызванные бактериальной флорой, наблюдают редко, в то же время коревой энцефалит развивается почти у 2 % больных (у детей в 5—10 раз реже).
При введении во время инкубационного периода контактным восприимчивым лицам противокоревого иммуноглобулина с профилактической целью развивается облегченная форма болезни — митигированная корь, которая характеризуется удлиненным до 21—28 дней инкубационным периодом, коротким катаральным периодом (1—2 дня) или его отсутствием, слабой выраженностью катаральных явлений, частым отсутствием пятен Филатова—Коплика. Период высыпания также сокращен до 1—2 дней. Сыпь необильная, бледная, мелкая, часто отсутствует на конечностях. Этапность высыпания может отсутствовать. Пигментация после сыпи выражена слабо и быстро исчезает.
Осложнения при кори
У детей чаще всего наблюдают осложнения, обусловленные бактериальной флорой: гнойный ринит, синусит, отит, конъюнктивит, трахеобронхит, пневмония (особенно часто у детей раннего возраста). Возможен стоматит. В последние годы эти осложнения встречаются реже. Наблюдают единичные случаи ларингита со стенозом гортани (коревой круп).
Наиболее тяжелым осложнением является коревой энцефалит, или менингоэнцефалит, который чаще всего развивается в периоде угасания сыпи, но он возможен в более ранние и поздние сроки — от 3 до 20 дней болезни. Начало бурное. Резко повышается температура тела, появляются расстройства сознания, генерализованные судороги, после которых больные нередко впадают в кому. Характерны двигательные расстройства (парезы, параличи), нередко пирамидные знаки.
У части больных наблюдают менингеальный синдром, в цереброспинальной жидкости отмечают невысокий лимфоцитарный или смешанный плеоцитоз, повышенное содержание белка. Больные нередко погибают в остром периоде болезни при явлениях отека мозга и нарушениях функции дыхания. У выздоровевших часты тяжелые и стойкие поражения ЦНС (парезы, гиперкинезы, снижение интеллекта).
Ющук Н.Д., Венгеров Ю.Я.
Опубликовал Константин Моканов
Источник
Êîðü — îñòðîå òÿæåëîå èíôåêöèîííîå çàáîëåâàíèå, õàðàêòåðèçóþùååñÿ îáùåé èíòîêñèêàöèåé, ïîðàæåíèåì âåðõíèõ äûõàòåëüíûõ ïóòåé è ïîýòàïíûì âûñûïàíèåì ñûïè.
Âîçáóäèòåëü — âèðóñ. Âèðóñ ìàëîóñòîé÷èâ âî âíåøíåé ñðåäå: áûñòðî ïîãèáàåò ïîä âëèÿíèåì ñîëíå÷íîãî ñâåòà, óëüòðàôèîëåòîâûõ ëó÷åé, ïðè íàãðåâàíèè äî 50˚ Ñ. Ïðè êîìíàòíîé òåìïåðàòóðå ñîõðàíÿåò àêòèâíîñòü îêîëî 1-2 ñóòîê, ïðè íèçêîé òåìïåðàòóðå — â òå÷åíèå íåñêîëüêèõ íåäåëü.
Ðåçåðâóàð è èñòî÷íèê èíôåêöèè — áîëüíîé ÷åëîâåê. Îáùàÿ çàðàçèòåëüíîñòü áîëüíîãî ñîñòàâëÿåò 8-10 äíåé.
Ìåõàíèçì ïåðåäà÷è — âèðóñ êîðè ïåðåäàåòñÿ âîçäóøíî-êàïåëüíûì ïóòåì.  ñîñòàâå íîñîãëîòî÷íîé ñëèçè âèðóñ âûäåëÿåòñÿ èç îðãàíèçìà ïðè êàøëå, ÷èõàíèè, ðàçãîâîðå è äàæå ïðè äûõàíèè. Ñ ïîòîêîì âîçäóõà ìîæåò ðàçíîñèòüñÿ íà çíà÷èòåëüíîå ðàññòîÿíèå. Çàðàæåíèå ìîæåò ïðîèçîéòè ïðè âäûõàíèè âîçäóõà â ïîìåùåíèè, ãäå íåçàäîëãî äî ýòîãî íàõîäèëñÿ áîëüíîé êîðüþ. Ïðè çàáîëåâàíèè áåðåìåííîé âîçìîæíî çàðàæåíèå ïëîäà.
Åñòåñòâåííàÿ âîñïðèèì÷èâîñòü ëþäåé î÷åíü âûñîêàÿ, ïîñëå çàáîëåâàíèÿ âûðàáàòûâàåòñÿ èììóíèòåò íà âñþ æèçíü. Ïîâòîðíûå çàáîëåâàíèÿ êîðüþ êðàéíå ðåäêè.
Âûñîêàÿ è âñåîáùàÿ âîñïðèèì÷èâîñòü ê êîðè â ñî÷åòàíèè ñ ëåãêîñòüþ ïåðåäà÷è âîçáóäèòåëÿ îáóñëàâëèâàåò å¸ øèðîêîå ðàñïðîñòðàíåíèå â ïåðâóþ î÷åðåäü ñðåäè äåòåé.  äîâàêöèíàëüíûé ïåðèîä êîðü áûëà èç îñíîâíûõ ïðè÷èí ñìåðòíîñòè äåòåé ðàííåãî âîçðàñòà. Ìàññîâàÿ èììóíèçàöèÿ âíåñëà èçìåíåíèÿ â ýïèäåìèîëîãè÷åñêèå ïðîÿâëåíèÿ èíôåêöèè — ñïîñîáñòâîâàëà «ïîâçðîñëåíèþ» èíôåêöèè (áîëåþò ïðåèìóùåñòâåííî âçðîñëûå).
Êëèíè÷åñêàÿ êàðòèíà — èíêóáàöèîííûé ïåðèîä â ñðåäíåì 1-2 íåäåëè. Âûäåëÿþò òðè ïåðèîäà òå÷åíèÿ èíôåêöèè:
— êàòàðàëüíûé ïåðèîä;
— ïåðèîä âûñûïàíèé;
— ïåðèîä ðåêîíâàëåñöåíöèè (ïåðèîä ïèãìåíòàöèè).
Êàòàðàëüíûé ïåðèîä íà÷èíàåòñÿ îñòðî. Ïîÿâëÿþòñÿ îáùåå íåäîìîãàíèå, ãîëîâíàÿ áîëü, ñíèæåíèå àïïåòèòà, íàðóøåíèå ñíà. Ïîâûøàåòñÿ òåìïåðàòóðà òåëà, ïðè òÿæåëûõ ôîðìàõ îíà äîñòèãàåò 39-40˚ Ñ. Ñ ïåðâûõ äíåé áîëåçíè îòìå÷àþò íàñìîðê ñ îáèëüíûìè ñëèçèñòûìè âûäåëåíèÿìè. Ðàçâèâàåòñÿ íàâÿç÷èâûé ñóõîé êàøåëü, ó äåòåé îí ÷àñòî ñòàíîâèòñÿ ãðóáûì, «ëàþùèì», ñîïðîâîæäàåòñÿ îñèïëîñòüþ ãîëîñà. Îäíîâðåìåííî ðàçâèâàåòñÿ êîíúþíêòèâèò ñ îòå÷íîñòü âåê. Áîëüíîãî ðàçäðàæàåò ÿðêèé ñâåò.
 öåëîì êàòàðàëüíûé ïåðèîä ïðîäîëæàåòñÿ 3-5 äíåé, ó âçðîñëûõ èíîãäà çàòÿãèâàåòñÿ äî 6-8 äíåé.
Äëÿ ïåðèîäà âûñûïàíèÿ õàðàêòåðíî ïîÿâëåíèå ñëèâàþùåéñÿ ñûïè.
-  ïåðâûé äåíü ýëåìåíòû ñûïè ïîÿâëÿþòñÿ çà óøàìè, íà âîëîñèñòîé ÷àñòè ãîëîâû, íà ëèöå è øåå, âåðõíåé ÷àñòè ãðóäè;
- Íà âòîðîé äåíü âûñûïàíèÿ ñûïü ïîêðûâàåò òóëîâèùå è âåðõíþþ ÷àñòü ðóê;
- Íà òðåòüè ñóòêè ýëåìåíòû ñûïè âûñòóïàþò íà íèæíèõ êîíå÷íîñòÿõ, à íà ëèöå áëåäíåþò.
Ïåðèîä âûñûïàíèÿ ñîïðîâîæäàåò óñèëåíèå êàòàðàëüíûõ ÿâëåíèé — íàñìîðêà, êàøëÿ, ñëåçîòå÷åíèÿ, ñâåòîáîÿçíè; òåìïåðàòóðà òåëà âûñîêàÿ.
Ïåðèîä ðåêîíâàëåñöåíöèè ïðîÿâëÿåòñÿ óëó÷øåíèåì îáùåãî ñîñòîÿíèÿ. Íîðìàëèçóåòñÿ òåìïåðàòóðà, ïîñòåïåííî èñ÷åçàþò êàòàðàëüíûå ñèìïòîìû. Ýëåìåíòû ñûïè áëåäíåþò è èñ÷åçàþò. Ïîñëå å¸ èñ÷åçíîâåíèÿ ìîæíî íàáëþäàòü øåëóøåíèå êîæè, â îñíîâíîì íà ëèöå.
Ïðîôèëàêòè÷åñêèå ìåðîïðèÿòèÿ. Åäèíñòâåííîé ìåðîé ýôôåêòèâíîé è äëèòåëüíîé çàùèòû îò êîðè ÿâëÿåòñÿ âàêöèíàöèÿ, êîòîðàÿ ïðîâîäèòñÿ âî âñåõ ñòðàíàõ ìèðà ñ èñïîëüçîâàíèåì æèâûõ âàêöèí, ñîäåðæàùèõ îñëàáëåííûé âèðóñ êîðè. Íàöèîíàëüíûì êàëåíäàðåì ïðîôèëàêòè÷åñêèõ ïðèâèâîê Ðîññèéñêîé Ôåäåðàöèè ïðåäóñìîòðåíî, ÷òî â ïëàíîâîì ïîðÿäêå ïðèâèâêè ïðîòèâ êîðè ïðîâîäÿò äåòÿì, íå áîëåâøèì êîðüþ, â 12 ìåñÿöåâ è â 6 ëåò, ïåðåä ïîñòóïëåíèåì â øêîëó. Ÿ öåëü — çàùèòà äåòåé, ó êîòîðûõ ïî òîé èëè èíîé ïðè÷èíå èììóíèòåò íå ñôîðìèðîâàëñÿ. Ëèöà â âîçðàñòå 15-35 ëåò âêëþ÷èòåëüíî, íå èìåþùèå ñâåäåíèé î ïðèâèâêàõ ïðîòèâ êîðè è íå áîëåâøèå êîðüþ äîëæíû èìåòü äâå ïðèâèâêè ñ èíòåðâàëîì ìåæäó ïðèâèâêàìè íå ìåíåå 3-õ ìåñÿöåâ.
Источник
Корь – очень заразное заболевание. Ежегодно в мире болеет около 70 миллионов людей. Наиболее неблагоприятный возраст для заболевания корью –1,5 года , 8 лет. Корь сильно снижает иммунные ответы в организме, открывая доступ бактериальным и вирусным осложнениям.
За 2014-2019 год началась новая эпидемия кори, которую связывают с массовыми отказами от вакцинации и игнорированием ранних симптомов заболевания. При начале своевременного лечения и поддержки пациента, риск осложнений уменьшается в 2-3 раза, а прогноз на выздоровление увеличивается.
Возбудитель кори
Причиной появления кори является Polinosa morbilliarum. Это вирус из семейства парамиксовирусов. В вирусе содержится РНК и 3 слоя для защиты, которые включают: фосфолипиды, белки и гликопротеиды. Вирус кори обладает геммалютинирующей и гемолизирующей способностью, за счет чего и происходят все клинические проявления болезни.
Распространяется вирус исключительно от больных людей. Выделение вируса происходит в последние 2-3 дня перед началом болезни и до 3-4 дня после появления высыпаний. Вирус попадает к здоровым людям через воздух.
ВАЖНО! Заболеть корью можно в любом возрасте при отсутствии прививки и ранее перенесённого заболевания.
Что происходит в организме
Вирус проникает в организм и оседает на слизистой оболочки носа, носоглотки, ротоглотки, миндалинах. В эпителии происходит размножения вируса кори и распространение вируса по всему организму с током крови в органы с высокой иммунной активностью: печень, легкие, селезёнку, тимус. Вирус накапливается в соединительной ткани, где есть много тканевых макрофагов.
После того, как прошло заражение органов, количество вирусов увеличивается и начинается вторая волна кори. Вторая волна более выраженная и опасная для детей. Вирус кори способен провоцировать приступы эпилепсии у детей раннего возраста. На второй волне вирус поражает слизистые оболочки, глаза, вызывая конъюнктивит.
Возбудитель кори способен поражать трахею и бронхи. В редких случаях выделение вируса происходит с мочой. На 3-4 день циркуляции в крови проявления болезни снижаются.
Возбудители кори способны проникать в головной мозг и вызывать коревой энцефалит.
После перенесения кори, у детей и взрослых идёт перестройка иммунитета на аллергический тип. Это может быть причиной формирования бронхиальной астмы, аллергических ринитов и других проявлений аллергии. У привитых детей такая перестройка менее выражена. Это подтверждается изменением реакции на пробы с аллергенами.
Подробную информацию о вакцине против кори читайте в этой статье.
Классификация
Болезнь может иметь типическую и атипическую клиническую картину. Ко второму варианту относят стёртую, митигированную, абортивную и бессимптомную форму.
По тяжести болезни выделяют легкую, среднюю и тяжёлую формы. Критериями тяжести являются проявления изменений в органах и тканях, а также клинические проявления интоксикационного синдрома.
Клиническая картина
Инкубационный период занимает в среднем 8-12 дней с момента контакта вируса со слизистой оболочкой верхних дыхательных путей. Иногда инкубационный период кори удлиняется до 16-25 дней. Это происходит при профилактическом введении антикоревого иммуноглобулина.
До начала основных проявлений у инфицированного человека появляются такие симптомы:
-
 повышение температуры тела до 38,5-39,5 градусов,
повышение температуры тела до 38,5-39,5 градусов, - потеря аппетита,
- серозные выделения из носа,
- лающий кашель как при коклюше, но не такой длительный и без репризов,
- покраснение слизистой оболочки ротовой полости и конъюнктивы.
Поражение слизистой оболочки глаз при кори происходит по типу обычного конъюнктивита, за исключением появления симптомов в других органах. При поражении глаз корью, утром веки могут слипаться из-за большого количества выделений.
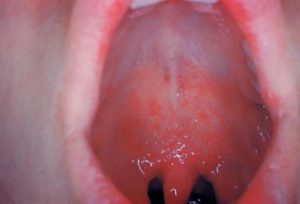
При кори появляются мелкие пятна на слизистой рта, преимущественно на твердом и мягком нёбе.
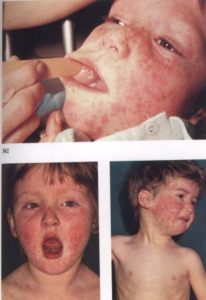
Клинически важным симптомом являются пятна Филатова-Бельского-Коплика. Они могут появляться в полости рта на щеках. На вид это мелкие возвышения белесоватого оттенка. Вокруг каждого пятна есть ободок красного цвета. Эти пятна часто сравнивают с манкой. Когда появляется сыпь на теле, пятна, как правило, исчезают.
Где-то на 3-5 день состояние улучшается. Падает температура, появляется аппетит. В это время возникает вторая волна кори, и состояние снова ухудшается, сильнее, чем в начальном периоде.
При вирусной нагрузке увеличиваются лимфатические узлы на шеи и затылке. Они безболезненные в 90% случаев.
Сыпь
Сыпь появляется поэтапно. Сначала местом появления являются зоны лица в области щёк, на боковой и задней поверхности шеи. На второй третий день сыпь переходит на корпус. Появляются высыпания на руках в паху, на верхней части ног. На 3-4 день сыпь доходит до колен, голени и стопы.
Высыпания в большей части появляются на верхних частях тела: голове, шеи
Сыпь при коре – это папулы до 1,5 -2 мм в диаметре. Все они «лежат» на пятнах с разной формой. Часто сыпь сливается между собой. Иногда вместе с сыпью появляются мелкие кровоизлияния – петехии.
Спустя 72 часа высыпания могут терять свою интенсивность, но на их месте появляются тёмно-красные пятна, которые начинают подсыхать и шелушиться.
Загрузка…
Источник
Энциклопедия / Заболевания / Инфекционные заболевания / Корь
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Корь является высокозаразным инфекционным заболеванием. Если человек переболел корью, то у него формируется стойкий иммунитет.
Возбудителем кори является РНК-содержащий вирус. Источником инфекции является больной человек. Наиболее заразен больной в первые дни заболевания.
Корь передается воздушно-капельным путем. Попадая на слизистые оболочки дыхательных путей, вирус по кровотоку распространяется по организму.
Так как у взрослых заболевание протекает в более тяжелой форме и высок риск развития осложнений, необходимо обязательно проводить вакцинацию.
Национальный календарь прививок предусматривает обязательную вакцинацию взрослых до 35 лет, а также лиц, работающих с детьми независимо от возраста.
Вакцинация обеспечивает формирование у человека иммунитета, что гарантирует защиту от кори примерно на 20 лет.
Сделать прививку можно как в государственной, так и в коммерческой поликлинике. На данный момент можно привиться одно-, двух- или трехкомпонентными прививками (корь, корь-паротит, корь-паротит-краснуха). Целесообразность каждой из этих прививок определяется врачом индивидуально.
Вакцинация проводится дважды с промежутком в 3 месяца.
Осложнения после прививки
Самыми частыми осложнениями прививки от кори у взрослых считаются:
- подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
- помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Поскольку в вакцине содержатся антибиотики и фрагменты яичного белка, то может развиться аллергическая реакция (при условии существования аллергии на эти компоненты ранее).
Также возможно обострение хронических заболеваний.
Тяжелые осложнения редки.
И отечественные, и зарубежные вакцины переносятся одинаково.
В течении болезни различают четыре периода:
- инкубационный;
- катаральный;
- период высыпаний;
- период выздоровления.
Типичное течение кори
В инкубационный период никаких клинических проявлений нет. Он в большинстве случаев длится от 7 до 14 дней, редко может быть до 21 дня.
Клинические признаки кори появляются в период катаральных проявлений. Для катарального периода характерно наличие следующих симптомов:
- общая слабость, ломота в теле;
- головные боли;
- повышение температуры тела от 38 до 40 градусов;
- насморк с обильным отделяемым слизистого характера;
- вирусный конъюнктивит (воспаление слизистых оболочек глаз);
- мучительный сухой кашель;
- увеличение шейных лимфатических узлов;
- боль в горле при глотании;
- на второй день на слизистой щек характерно появление белесых пятнышек с красным ободком — пятен Бельского-Филатова-Коплика.
Период катаральных проявлений длится до 5 дней, в конце этого периода самочувствие больного улучшается, симптомы интоксикации уменьшаются.
Но примерно через сутки у больного опять повышается температура тела и самочувствие ухудшается. Начинается период высыпаний.
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Для периода высыпаний характерно появление сыпи, сыпь – пятнисто-папулезная, очаги высыпаний склонны к слиянию.
В начале высыпания появляются на голове, шее, верхней части грудной клетки.
Позже сыпь распространяется на все туловище, конечности.
Сыпь на теле больного держится на протяжении трех дней, затем элементы сыпи бледнеют.
Когда сыпь на теле бледнее начинается период выздоровления больного. На месте элементов сыпи появляются участки пигментации кожи. Температура тела нормализуется.
Такая картина характерна для типичного течения кори, иногда встречается атипичное течение.
Атипичная корь
К атипичным формам кори относят следующие:
- митигированная;
- гипертоксическая;
- геморрагическая.
При митигированной форме у больного
- появляются легкие катаральные явления;
- температура повышается до субфебрильного уровня (до 38 градусов);
- элементы сыпи единичные и бледные.
Данная форма кори может развиться при введении больному гамма-глобулина, у лиц со слабым противокоревым иммунитетом.
Для гипертоксической формы характерно
- наличие высоких цифр температуры тела (фебрильных),
- выраженная интоксикация организма,
- проявления острой сердечно-сосудистой недостаточности (одышка, цианоз носогубного треугольника и кончиков пальцев),
- проявления менингоэнцефалита (выраженная головная боль, двигательные нарушения, нарушения чувствительности).
Для геморрагической формы характерна общая интоксикация и появление множественных кровоизлияний на коже, слизистых оболочках, появление крови в моче, кале. Эта форма отличается очень тяжелым течением и часто приводит к смерти больного.
Диагностика в первую очередь основана на:
- тщательном сборе анамнеза у больного,
- характерной сыпи и распространением ее по телу (начало процесса с головы),
- длительности периода высыпаний (в большинстве случаев 3 дня).
Для подтверждения диагноза проводятся следующие лабораторные исследования:
На ранних стадиях заболевания можно сдать кровь из вены и определить иммуноглобулин М (IgM, ранние антитела) к вирусу кори. Обнаружение данного вида антител говорит о начальной стадии заражения вирусом кори. Организм уже начал бороться с заболеванием.
При заражении корью происходит нарастание титра IgM (антител) к вирусу кори в четыре или более раз. Проводится анализ крови при появлении клинических признаков и через 2-3 недели, это является достоверным критерием заражения коревой инфекцией.
Поздние антитела к вирусу кори (иммуноглобулин G, IgG) определять не нужно при диагностике, так как они формируются и после прививки, и после перенесенного заболевания. Выработка G-иммуноглобулинов происходит через 1-2 месяца после перенесенной коревой инфекции. Если человек никогда не прививался от кори, то их появление говорит о том, что он когда-то перенес корь. Наличие IgG защищает человека от повторного заражения.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При появлении признаков заболевания необходимо обратиться к врачу-терапевту, дерматологу или инфекционисту.
Если у больного нет признаков осложнения кори, то больной лечится амбулаторно. Госпитализации подлежат лица с осложненным течением кори, при невозможности изолировать больного (проживание в общежитии, военных частях).
Больные госпитализируются в инфекционное отделение.
Специфического лечения кори нет.
Противокоревой гаммаглобулин применяется только при установленном контакте и отсутствии вакцинации в инкубационный период.
Лечение кори только симптоматическое.
При наличии у больного температуры тела более 38.5 градусов назначаются жаропонижающие препараты:
Популярные противовирусные препараты такие как Кагоцел, Циклоферон, ингавирин и другие не доказали свою эффективность в качественных клинических исследованиях.
При насморке назначаются сосудосуживающие средства:
Применение местных препаратов для полоскания ротовой полости также не достаточно эффективны и не сокращают период заболевания. Эффективность антибактериальных препаратов достаточна только при назначении внутрь, но назначаются они только при развитии бактериальных осложнений (например, при пневмониях, отитах). Антибиотики при кори назначаются только после выявления возбудителя и с учетом его чувствительности к этим антибиотикам.
В большинстве случаев заболевание протекает благоприятно, выздоровление без отрицательных последствий. Однако взрослыми корь переносится гораздо тяжелее, чем детьми, а это увеличивает риск развития осложнений.
Возможны следующие последствия кори, перенесенной во взрослом состоянии:
- бактериальные осложнения (бронхит, пневмония, отит);
- снижение слуха;
- язвы роговицы, кератит;
- поражение внутрибрюшных лимфоузлов (проявляется болями в животе);
- энцефаломиелит, является причиной смерти больных;
- тромбоцитопеническая пурпура (наличие кровотечений в ротовой полости, в кишечнике, мочевыводящих путях);
- редко – восходящий и поперечный миелит.
Для предупреждения развития осложнений необходимо обязательно вакцинироваться. Так как если даже человек заболеет, то заболевание будет протекать в легкой форме и без осложнений.
- Вакцинация живой вакциной (возможно, в составе комбинированных препаратов) здоровым детям с 12-месячного возраста. Ревакцинация показана детям перед поступлением их в школу. В течение первых трех суток после контакта с больным вакцинацию используют в качестве экстренной профилактики (желательно в течение первых 72 часов после контакта с больным). У отдельных лиц на введение живой вакцины (на 4-5-й день после инъекции) возможно развитие симптомокомплекса, внешне напоминающего стертый вариант болезни (эти дети для окружающих не опасны).
- Альтернативный вариант профилактики после контакта с больным (первые 5 суток) – нормальный иммуноглобулин человека (0,25 мл/кг, не более 15 мл) для детей до 1 года, иммунодефицитных пациентов и беременных женщин.
- Детей из организованных коллективов разобщают на 17 дней, при введении иммуноглобулина – на 21-й день после изоляции первого заболевшего.
- Карантин не распространяется на вакцинированных, переболевших ранее корью и взрослых.
Введение вакцины лицам, ранее перенесшим корь, не показано (вследствие развития стойкого постинфекционного иммунитета).
Источник: diagnos.ru
Источник


