Клиника краснухи у ребенка
В клинических проявлениях типичной краснухи выделяют 4 периода: инкубационный, катаральный, период экзантемы и период реконвалесценции.
Проявляется ринитом, слезотечением, светобоязнью, першением в горле, иногда сухим кашлем. Температура тела повышена (в тяжелых случаях – до высоких цифр). Интоксикация проявляется недомоганием, головной болью, миалгиями, снижением аппетита. Возможны артралгии.
Увеличиваются и становятся болезненными при пальпации лимфатические узлы, как правило, затылочные, околоушные, заднешейные. Лимфаденопатия сохраняется до 2-3 недель, но возможно и ее отсутствие.
Продолжительность катарального периода – 1-3 дня.
Сыпь вначале появляется на лице, за ушами, на волосистой части головы и в течение 10-12 часов распространяется на все тело, причем к моменту появления на туловище, на лице сыпь уже угасает. Сыпь расположена на разгибательных поверхностях конечностей, ягодицах, спине. На других участках тела сыпь более скудная, на подошвах и ладонях сыпь отсутствует. Экзантема наблюдается не более 4 дней, исчезает бесследно.
На твердом небе и слизистой оболочке ротовой полости возможно появление энантемы в виде мелких единичных пятнышек (пятна Форхгеймера). Возможны гепатомегалия и спленомегалия.
Температура тела в периоде экзантемы, как правило, нормальная или субфебрильная.
Мелкопятнистая сыпь у больного краснухой.
Протекает гладко. Сыпь угасает бесследно. Нормализуется температура тела.
Клинические проявления краснухи у беременной женщины отличия не имеют, но заболевание во время беременности приводит к инфицированию плода. В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью формируются множественные пороки развития. В I триместре вероятность этого достигает 90%, во втором — до 75%, в третьем — 50%.
Заражение в первые 2-3 месяца беременности часто приводит к нарушению эмбриогенеза, уродствам, смерти плода и выкидышу. Если ребенок рождается, у него определяется множество аномалий. В классический «малый краснушный синдром» включают триаду Грета: катаракту, пороки сердца и глухоту.
К типичным проявлениям краснухи в неонатальном периоде относятся тромбоцитопеническая пурпура, гепатоспленомегалия, гепатит с желтухой и высоким содержанием билирубина в крови, гемолитическая анемия с характерным ретикулоцитозом и деформированными эритроцитами, увеличение родничка, интерстициальная пневмония, поражение трубчатых костей с чередованием участков разрежения и уплотнения. Большая часть неонатальных проявлений исчезает в течение первых 6 месяцев жизни.
Пороки сердца встречаются в 98% случаев врожденной краснухи. Наиболее часто наблюдается незаращение артериального протока в сочетании со стенозом легочной артерии или без него. Встречаются поражения аортального клапана, стеноз аорты, дефект межжелудочковой и межпредсердной перегородок, транспозиция крупных сосудов. Большая часть пороков сердца выявляется уже после периода новорожденности.
В 84,5% случаев обнаруживается поражение органов зрения. Чаще всего это катаракта. Она может быть одно — или двусторонней, часто сопровождается микрофтальмией, может отсутствовать при рождении и развиваться позже. Глаукома встречается реже, она может прогрессировать в период новорожденности.
Глухота разной степени выраженности часто встречается в сочетании с вестибулярными расстройствами.
Практически 71,5% детей с врожденной краснухой имеют те или иные поражения нервной системы. Частыми аномалиями бывают микроцефалия и гидроцефалия. Хронические менингоэнцефалиты протекают с длительным сохранением вируса в ликворе. В первые месяцы жизни заметны нарушения мышечного тонуса, изменения поведения — сонливость, или, наоборот, повышенная возбудимость, двигательные нарушения различной степени, в том числе гиперкинезы, судороги, параличи. Позднее наблюдается снижение психического развития и интеллекта вплоть до идиотии.
Поражение нервной системы не всегда диагностируется при рождении, и может проявляться гораздо позже в виде судорог, умственного недоразвития.
Инфицированные краснухой дети, даже не имеющие пороков развития, часто рождаются с малой массой тела и малым ростом, и в дальнейшем отстают в физическом развитии.
В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
Источник

Приобретенная краснуха — острое инфекционное заболевание, вызываемое вирусом краснухи, передающееся воздушно-капельным путем, характеризующееся мелкопятнистой сыпью, увеличением периферических лимфатических узлов, преимущественно затылочных и заднешейных, умеренной интоксикацией и незначительными катаральными явлениями.
Врожденная краснуха — хроническая инфекция с трансплацентарным путем передачи, приводящая к гибели плода, раннему выкидышу или тяжелым порокам развития.
Этиология краснухи у детей.
Вирус краснухи относится к таксономической группе тогавирусов (семейство Togaviridae, род Rubivirus). Вирионы имеют сферическую форму с диаметром 60—70 нм, содержат РНК. Вирус нестоек в окружающей среде, устойчив к антибиотикам, хорошо переносит низкие температуры, при ультрафиолетовом облучении гибнет сразу. По антигенным свойствам все штаммы вируса краснухи представляют единый серотип.
Клиническая картина приобретенной краснухи. Типичная форма характеризуется наличием всех классических синдромов (экзантемы, лимфаденопатии, катарального), цикличностью течения со сменой периодов — инкубационного, продромального, высыпания и реконвалесценции.
Инкубационный период колеблется от 11 до 21 дня (чаще составляет 16-20 дней).
Продромальный период — непостоянный, продолжается от нескольких часов до 1—2 дней. У больных детей наблюдается повышение температуры тела до субфебрильных цифр, умеренный синдром интоксикации (недомогание, утомляемость, сонливость, головная боль, снижение аппетита), умеренный катаральный синдром (насморк или заложенность носа, першение в горле, сухой кашель), редко — синдром поражения слизистых оболочек (мелкопятнистая энантема на мягком небе, гиперемия дужек и задней стенки глотки), синдром лимфаденопатии (увеличение и болезненность при пальпации заднешейных и затылочных лимфатических узлов).
Период высыпания характеризуется появлением синдрома экзантемы на фоне клинических проявлений, наблюдавшихся в продромальном периоде; продолжается 2-3 дня.
Сыпь появляется одновременно, в течение суток покрывает лицо, грудь, живот, спину, конечности. Локализуется преимущественно на разгибательных поверхностях рук, боковых поверхностях ног, на спине, пояснице, ягодицах на неизмененном фоне кожи. Вместе с тем сыпь может быть довольно обильной и на сгибательных поверхностях, при этом места естественных сгибов, как правило, остаются свободными от высыпаний. У всех больных отмечается сыпь на лице. Сыпь мелкопятнистая, с ровными очертаниями, довольно обильная, бледно-розовая, без тенденции к слиянию отдельных элементов. Исчезает бесследно, без пигментации и шелушения кожи. Этапность высыпания отсутствует.
В ряде случаев отмечается своеобразная изменчивость сыпи. В 1-й день она может быть яркой, крупной, пятнисто-папулезной, похожей на коревую; на 2-й день элементы сыпи по морфологии похожи на скарлатинозные, располагаются в значительном количестве на сгибательных поверхностях; на 3-й день сыпь приобретает черты, характерные для типичной краснухи.
Полиаденит — постоянный признак краснухи. Характерно поражение заднешейных, затылочных лимфатических узлов; возможно увеличение околоушных, переднешейных, подколенных, подмышечных. Увеличение лимфатических узлов обычно умеренное, иногда сопровождается незначительной болезненностью.
Лихорадка наблюдается непостоянно и выражена незначительно. Температура тела нормальная или субфебрильная (в ряде случаев повышается до 39° С), сохраняется 1—3 дня.
Синдром интоксикации наиболее выражен у детей старшего возраста и подростков. Параллелизма между высотой температуры тела и тяжестью интоксикации не наблюдается.
Катаральное воспаление слизистых оболочек верхних дыхательных путей обычно выражено умеренно или слабо и проявляется ринитом, фарингитом: может отмечаться конъюнктивит. Клинически наблюдается сухой кашель, небольшие слизистые выделения из носа, отечность век, слезотечение, светобоязнь. В ряде случаев отмечается изменение слизистых оболочек полости рта в виде слабой гиперемии, появления энантемы на мягком небе. Больные жалуются на неприятные ощущения при глотании (боль, сухость, першение, саднение).
Признаков поражения внутренних органов у больных приобретенной краснухой, как правило, не наблюдают.
Период реконвалесценции при краснухе протекает обычно благоприятно.
Атипичные формы.
Приобретенная краснуха с изолированным синдромом экзантемы характеризуется наличием у больного кратковременной быстро проходящей мелкопятнистой сыпи. При краснухе с изолированным синдромом лимфаденопатии отмечается только увеличение лимфатических узлов (затылочных, заднешейных и др.). Стертую и бессимптомную формы краснухи выявляют в основном в очагах инфекции с помощью серологического метода — по нарастанию титра специфических антител в динамике исследования в 4 раза и более.
По тяжести различают легкую, среднетяжелую и тяжелую формы краснухи.
В большинстве случаев заболевание протекает в легкой форме (температура тела нормальная, реже субфебрильная. самочувствие ребенка не нарушено, симптомы интоксикации отсутствуют).
Среднетяжелая и тяжелая формы наблюдаются редко, в основном у детей старшего возраста, и характеризуются фебрильной температурой тела и выраженным синдромом интоксикации.
Течение (по характеру) приобретенной краснухи, как правило, гладкое. Повышение температуры тела, другие проявления болезни исчезают в течение 2-3 дней. Негладкое течение обусловлено развитием осложнений, наслоением вторичной инфекции, обострением хронических или сопутствующих заболеваний.
Осложнения при приобретенной краснухе возникают очень редко. Среди специфических осложнений встречаются артриты, тромбоцитопеническая пурпура, энцефалит, серозный менингит, менингоэицефалит.
Особенности краснухи у детей раннего возраста. Дети в возрасте до 6 мес. не болеют при наличии врожденного иммунитета. При отсутствии у матери специфических антител ребенок может заболеть в любом возрасте. В случае заболевания беременной непосредственно перед родами ребенок рождается с клиническими признаками краснухи.
Клиническая картина врожденной краснухи.
После рождения у больною с врожденной краснухой выявляют множественные пороки развития:
1. «Малый» краснушный синдром (триада Грегта) включает глухоту, катаракту, пороки сердца.
2. «Большой» (расширенный) синдром врожденной краснухи проявляется глубоким поражением головного мозга (анэнцефалия, микроцефалия, гидроцефалия), пороками развития сердца и сосудов (открытый артериальный проток, стеноз легочной артерии, дефект межжелудочковой перегородки, дефект межпредсердной перегородки, тетрада Фалло, коарктация аорты, транспозиция магистральных сосудов); поражением глаз (глаукома, катаракта, микрофтальмия, ретинопатия); пороками развития скелета (трубчатых костей в области мета фи за) и черепа (незаращение твердого неба); пороками мочеполовых органов и пищеварительной системы; поражением органа слуха (глухота); гепатоспленомегалией, реактивным гепатитом, тромбоцитопенической пурпурой, интерстициальной пневмонией, миокардитом.
Диагностика.
Опорно-диагностические признаки приобретенной краснухи:
— контакт с больным краснухой;
— мелкопятнистая сыпь;
— синдром лимфадеиопатии с преимущественным увеличением затылочных и заднешейных лимфатических узлов;
— температура тела нормальная или умеренно повышенная;
— катаральный синдром умеренный.
Лабораторная диагностика. Используют вирусологический, серологический и гематологический методы. Вирусологический метод предусматривает выделение вируса краснухи из крови, носоглоточных смывов, кала, мочи. Серологический метод дает возможность определить наличие антител к вирусу краснухи и выявить динамику иммунитета в течении болезни. Используют следующие реакции: РН, РСК, РТГА, РИФ. Наибольшее практическое применение имеет РТГА. Обследование проводят дважды: в начале заболевания (1—3-й день болезни) и через 7-10 дней.
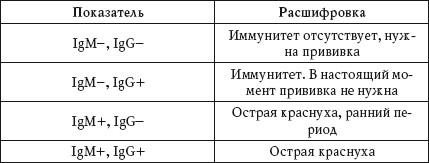
Свидетельством того, что ребенок переносит краснуху, является нарастание титра специфических антител в 4 раза и более. Особую диагностическую ценность представляет определение в крови специфических иммуноглобулинов: lgM (свидетельствуют об остроте процесса) и lgG — появляются в более поздний период заболевания и сохраняются в течение всей жизни.
В клиническом анализе крови: лейкопения, лимфоцитоз, увеличение числа плазматических клеток, нормальная СОЭ.
Дифференциальная диагностика. Дифференцировать приобретенную краснуху наиболее часто приходится с корью, скарлатиной, энтеровирусной экзантемой и аллергической сыпью.
Корь от краснухи отличается выраженной тяжестью, наличием катарального периода и пятен Вельского—Филатова— Коплика, этапностью высыпания и пигментации. Сыпь при кори — крупная пятнисто-папулезная, при краснухе — мелкопятнистая.
Скарлатина от краснухи отличается Морфологией и локализацией экзантемы. Сыпь при краснухе мелкопятнистая, располагается на неизмененном фоне кожи, Покрывает лицо и носогубный треугольник, ягодицы. При скарлатине сыпь мелкоточечная, отмечается острый тонзиллит с отграниченной гиперемией и регионарным лимфаденитом; характерна типичная динамика очищения языка; катаральные явления и конъюнктивит отсутствуют.
Энтеровирусная экзантема характеризуется острым началом, выраженной лихорадкой и интоксикацией. Сыпь появляется позже, чем при краснухе. Энтеровирусной инфекции свойственен полиморфизм клинических проявлений, весенне-летний подъем заболеваемости.
Аллергическая сыпь имеет преимущественно пятнисто-папулезный характер, с уртикарными элементами, характеризуется изменчивостью формы и величины, зудом.
Лечение.
Больным краснухой рекомендуется постельный режим на острый период, затем — полупостельный еще в течение 3-5 дней.
Этиотропную терапию проводят рекомбинантными интерферонами (виферон, интрон А, роферон А и др.) по показаниям (все случаи врожденной краснухи с признаками активно текущей инфекции; приобретенная краснуха, протекающая с поражением ЦНС).
При легких и среднетяжелых формах назначают поливитамины, симптоматические средства (туссин, панадол и др.). При краснушных артритах применяют делагил (хлорохин), нестероидные противовоспалительные средства (бруфен, индометацин), антигистаминные препараты (кларитин, супрастин, фенкарол).
Источник
Распространённость краснухи
К сожалению, несмотря на вакцинопрофилактику, опасность заболеть краснухой есть даже в наше прогрессивное время. Для того, чтобы свести риск заражения к минимуму, необходимо знать, как распространяется инфекция, кто является её источником.
Возбудителем краснухи является вирус краснухи. Он распространяется среди населения воздушно-капельным путём. Источником инфекции является другой человек. Дети могут заразиться при общении, когда играют друг с другом. Особенно хорошо вирус «разносится» при чихании и кашле, что также имеет место при краснухе. Одномоментной «встречи» с вирусом для заражения недостаточно — нужен тесный и длительный контакт. Краснуха у ребенка возникает при длительном общении с источником инфекции.
Заразным ребёнок становится уже с 7-го дня инкубационного периода и остаётся таковым вплоть до 21-го дня после появления сыпи. Особенно «заразным» ребёнок является на 5-й день после появления сыпи. Восприимчивость к краснухе всеобщая, но чаще всего болеют дети 3 — 4 лет.
На сегодняшний день, благодаря повсеместной вакцинации, заболеваемость краснухой крайне низкая, но, тем не менее, стоит оставаться настороженным. Для краснухи характерна сезонность: весной и зимой риск заболеть значительно выше.
Этиология и патогенез
Возбудитель краснухи
Возбудитель краснухи – РНК-содержащий вирус, он носит название Rubella virus и относится к семейству Togaviridae, роду Rubivirus. Входными воротами для инфекции может являться слизистая верхних дыхательных путей, откуда он разносится через лимфатическую и кровеносную системы по всему организму.
Периоды патогенеза
- Первый период. Происходит попадание вируса через слизистую оболочку верхних дыхательных путей, его проникновение, размножение, распространение через лимфатическую систему.
- Второй период. Вирус попадает в кровеносное русло. В этот период размножению вируса активно препятствуют поствакцинальные антитела.
Классификация краснухи
По типу клинической картины
- типичная;
- атипичная. Атипичной формой краснухи является такая, при которой не наблюдается всех симптомов заболевания. То есть имеет место или наличие сыпи без увеличенных лимфоузлов, или только увеличение лимфатических узлов без сыпи. Туда же относят и так называемые стёртую и бессимптомную формы краснухи, когда ярких клинических проявлений нет или они отсутствуют вовсе.
По степени тяжести
- лёгкой степени тяжести;
- средней степени тяжести;
- тяжёлая.
По течению
- гладкое;
- негладкое. В таком случае что-то осложнило течение заболевания, к примеру, наслоение вторичной инфекции, либо краснуха привела к обострению уже имеющегося у ребёнка хронического заболевания.
Клиническая картина
Типичные клинические проявления
Инкубационный период при краснухе длится от 15 до 21 суток. За ним следует катаральный период или, как его ещё по-другому называют — продрома.
Говоря о клинических проявлениях краснухи, следует в первую очередь отметить, что сыпь при ней возникает в первый же день заболевания. Крайне редко — на второй. Вместе с изменениями на коже можно обнаружить у ребёнка и неяркие катаральные проявления в виде умеренного количества слизистого отделяемого из носа.
Синдром интоксикации выражен несильно, то есть температура, как правило, не поднимается до высоких цифр. А также увеличиваются лимфатические узлы, преимущественно затылочные и заднешейные.
Поражение при краснухе других органов
Поражения других органов и систем при краснухе встречаются нечасто: это могут быть суставы, головной и спинной мозг. В таком случае клиническая картина будет меняться в зависимости от поражённого органа.
Особенности сыпи при краснухе
Экзантема при данном заболевании имеет свои особенности. По внешнему виду — это мелкопятнистая сыпь, размером 5 — 10 мм. Она имеет характерный для неё бледно-розовый оттенок на фоне неизменённого цвета кожи. Сыпь локализуется по всему телу, больше на разгибательных поверхностях конечностей, спине, ягодицах, на лице. Она может появляться одновременно на всех вышеописанных участках тела.
Этапность для высыпаний не характерна. Возможно появление единичных элементов на слизистых. Через 3 — 4 дня от начала заболевания сыпь бесследно исчезает.
Осложнения краснухи
Осложнения встречаются крайне редко, но если и бывают, то это чаще всего артралгии (боли в суставах), артриты (воспаление суставов). К неврологическим относятся энцефалиты (воспаление вещества головного мозга), менингоэнцефалиты (воспаление головного мозга вместе с его оболочками).
У некоторых больных заболевание может протекать с воспалением лёгких, почек, поджелудочной железы и сердца. Крайне редко возможно такое осложнение, как геморрагический синдром, при котором возникают кровоизлияния в кожный покров и слизистые оболочки, кровотечения.
Диагностика
Как и при большинстве детский инфекций, диагноз ставится преимущественно клинически, то есть на основании картины проявлений заболевания. Если у ребёнка наблюдается мелкопятнистая сыпь по всему телу при невысокой температуре, а также увеличены периферические лимфатические узлы, то вопросов о том, есть ли инфекционный процесс, как правило, не возникает.
Огромное значение для педиатра имеют анамнестические данные, то есть подробный опрос мамы касательно того, где и когда мог проконтактировать ребёнок с вирусом. Огромное значение будут иметь данные о том, был ли вакцинирован ребёнок от краснухи согласно национальному календарю и, если нет, то по какой причине.
С тем, чтобы заподозрить краснуху на уровне проявления симптомов и вовремя обратиться к врачу, вполне могут справиться и родители, не имеющие медицинского образования. Однако в случаях, когда постановка диагноза становится затруднительной, специалисты могут применить следующие методы.
Лабораторная диагностика
- клинический анализ крови: в остром периоде могут отмечаться такие признаки вирусной инфекции, как снижение уровня лейкоцитов (лейкопения), возможно снижение количества тромбоцитов (тромбоцитопения). Скорость оседания эритроцитов не меняется. Наиболее специфичным изменением общего анализа крови является повышение уровня плазматических клеток;
- серологический метод. Возможно определение специфических противокраснушних антител в сыворотке. Исследование крови проводится в первые 3 дня болезни, далее через 10 — 14 дней. Определяют иммуноглобулины класса М (IgM) и класса G (IgG). IgG появляются позже, чем IgM и остаются в крови в течение всей жизни. Это может быть полезным в случае, если необходимо подтвердить, что ребёнок уже переболел краснухой;
- вирусологический метод. Проводится не позднее первых трёх суток от начала развития заболевания. Исследуются мазки из носоглотки или лейкоциты крови. Данный метод диагностики отличается длительностью исследования (не менее 2 — 3 недель), применяется редко и в особо тяжёлых случаях;
- экспресс-метод. Для быстрой диагностики возможно исследование методом иммунофлюоресценции мазка слизи носоглотки;
- ПЦР (полимеразная цепная реакция) применяется только в том случае, если необходимо точно определить генную структуру вируса краснухи. Используется у детей с синдромом врождённой краснухи, а также у беременных женщин, контактировавших с больными;
- исследование спинномозговой жидкости проводится при подозрении на такое грозное осложнение, как краснушный энцефалит и менингит.
Инструментальная диагностика
Применение инструментальных методов диагностики не является рутинным, если речь идёт о выявлении краснухи. Доктор может назначить данные исследования для контроля за развитием осложнений.
- электрокардиограмма показана в том случае, если при осмотре врач подозревает поражения сердечно-сосудистой системы;
- УЗИ органов брюшной полости для уточнения повреждения внутренних органов;
- рентгенография органов грудной клетки, как правило, применяется для исключения наличия воспаления нижних дыхательных путей, пневмонии;
- рентгенография придаточных пазух носа в случае подозрения на развитие воспаления в них — синусита (воспаления придаточных пазух носа);
- электроэнцефалография и нейросонография назначаются в случае, если доктор обнаружил какую-либо неврологическую симптоматику. Исследование проводится для исключения поражения органов центральной нервной системы, что, к счастью, крайне редко случается при краснухе.
Краснуха у взрослых
У взрослых в 80% случаев она протекает бессимптомно, то есть вирус находится в крови, но никаких клинических проявлений при этом не наблюдается. Может быть сокращён (до 10 суток) или наоборот удлинён инкубационный период (до 24) суток. Но если всё же симптомы развиваются, то они такие же, как и у детей, с небольшими особенностями. А что важно? Так это то, что с возрастом заболевание протекает значительно тяжелее, и осложнения развиваются чаще, чем у детей.
Возможно поражение суставов в виде артритов (воспаление суставов), болезненности в них и развитие других вышеописанных осложнений. Для краснухи взрослых характерен более отчётливый период катаральных проявлений, он сопровождается появлением слизистого отделяемого из носа, конъюнктивита. Также у взрослых более обильная сыпь, имеющая склонность к слиянию.
Врождённая краснуха
Вирус краснухи очень опасен для беременных женщин, так как он обладает тератогенным действием, то есть приносит вред плоду, нарушая формирование внутренних органов. Если женщина заразилась вирусом во время беременности, то есть риск рождения ребёнка с так называемым синдромом врождённой краснухи. У такого ребёнка могут быть врождённые пороки сердца, глухота, слепота, умственная отсталость и другие поражения внутренних органов. Беременной женщине, не переболевшей краснухой ранее, крайне важно иметь настороженность в отношении данного заболевания.
Лечение
Основными принципами лечения краснухи являются предупреждение развития осложнений со стороны других органов и систем и предупреждение сохранения остаточных явлений.
Когда нужна госпитализация?
Лечение, как правило, амбулаторное. Госпитализация требуется только в случаях тяжёлого клинического течения заболевания, а также если имеются следующие факторы риска:
- ранний возраст ребёнка;
- наличие пороков развития;
- поражение головного мозга;
- слабая иммунная система.
Соблюдение постельного режима.
Подходы к терапии
Терапия, как правило, симптоматическая:
- для улучшения носового дыхания целесообразно капать интраназально деконгестанты (сосудосуживающие капли);
- туалет носа специально предназначенными для этого растворами (к примеру, Аквалор, Аквамарис);
- если температура тела превышает 38,5 градусов, то возможно применение антипиретиков. Для детей это парацатемол и ибупрофен. Оба препарата существует как в форме таблеток, так и в форме свечей и суспензий для более удобного дозирования у детей младшего возраста;
Анальгин запрещён для приёма у детей!
- при присоединении кашля рекомендованы муколитические препараты: к примеру, ацетилцистеин, он же всем известный АЦЦ;
- никогда не будет лишним обильное тёплое питьё и, опять-таки, соблюдение постельного режима. Витамин С также может быть полезен благодаря своему антиоксидантному действию, активному участию в регуляции окислительно-восстановительных процессов в организме;
- приём так называемых «противовирусных», «иммуномодулирующих» средств не является оправданным, так как данные «лекарства», в подавляющем большинстве, не имеют внятной доказательной базы и польза от них сродни эффекту плацебо;
- применение глюкортикостероидов, противовоспалительных, гемостатических (кровоостанавливаюищих) и других препаратов строго по назначению лечащего врача при наличии показаний!
Помните о том, что последствия самолечения подчас бывают значительно более плачевными, чем само заболевание.
Прогноз
При типичной краснухе без осложнений прогноз благоприятен. Заболевание быстро переходит в период реконвалесценции. Последствий для здоровья и снижения качества жизни в дальнейшем не отмечается.
Если развились осложнения, то в данном случае прогноз зависит от их степени тяжести, от того, насколько корректно была подобрана терапия и от общего соматического статуса ребёнка.
Критерии выздоровления
Как понять, что ребёнок (или заболевший взрослый) уже здоров? При отсутствии сыпи, катаральных явлений, а также при адекватной температуре тела и нормальных показателях общего анализа крови, человек может считаться выздоровевшим.
Профилактика краснухи
Специфическая профилактика
Основным и самым действенным способом профилактики заболевания краснухой остается вакцинация. Вакцинопрофилактика краснухи осуществляется с 1977-го года и, стоит отметить, что в те года (1988 — 2011), когда охват населения прививками был крайне низок, заболеваемость краснухой была невероятно высокой.
Основным методом иммунопрофилактики краснухи являются живые моно- или комбинированные (корь-краснуха-паротит) вакцины.
К моновакцинам относятся живые краснушные вакцины Рудивакс (Франция), Эрвевакс (Великобритания). К комбинированным — MMRII (США), Приорикс (Англия), тривакцина производства «Серум инститьют» Индия. Все вышеназванные вакцины зарегистрированы на территории Российской Федерации и разрешены к применению у детей.
Вакцинация от краснухи входит в национальный календарь прививок вместе с коревой вакциной и вакциной от эпидемического паротита. Она проводится в возрасте 12 месяцев. Ревакцинация осуществляется в 6 лет. Отдельно введение краснушной моновакцины проводится не болевшим и не вакцинированным ранее детям от 1 года до 18 лет или вакцинированным однократно и женщинам от 18 до 25 лет. В эту же категорию относятся и граждане соответствующих возрастов без сведений о прививках.
Поствакцинальные реакции
Нежелательные реакции на введение вакцины крайне редки, но тем не менее встречаются. К ним относятся: кратковременное повышение температуры не более чем до 37,5 градусов, покраснение в месте введения вакцины, воспаление лимфатических узлов (также заднейшейных, заушных и др.). С 5 по 12 сутки после вакцинации могут быть следующие изменения: увеличение лимфатических узлов (затылочных, заднешейных, шейных, заушных), сыпь (недолгая), боли в суставах. Данные реакции кратковременны и проходят в течение 2 — 4 недель. Крайне редко после введения комбинированных вакцин может снижаться количество тромбоцитов. Прогноз благоприятный, и в случае возникновения данных реакций переживать не стоит, так как через определённое время они самостоятельно купируются.
Неспецифическая профилактика
Для предотвращения распространения вируса среди населения, заболевших необходимо изолировать не позднее, чем на пятые сутки после появления сыпи. Всех, находившихся в контакте с заболевшим, тоже необходимо изолировать.
Также для предотвращения заражения здоровых людей, находящихся в контакте с заболевшим, возможна вакцинация в первые трое суток после контакта.
Диета при краснухе
Нельзя сказать, что рацион при краснухе сильно отличается от обычного, но тем не менее необходимо повысить содержание растительной пищи, молочных продуктов. Меню составляется также с учетом индивидуальных особенностей ребёнка в зависимости от его возраста, характера стула, наличия сопутствующего хронического заболевания (если таковое имеется). Лучше обеспечить заболевшего легкоусвояемой, термически обработанной, но не слишком горячей пищей. Очень важно восполнить потери жидкости, поэтому рекомендовано обильное питьё: морковные отвары, витаминные чаи.
Вот небольшой перечень полезных при краснухе и других вирусных заболеваниях продуктов:
- пища с высоким содержанием витамина С: земляника, шиповник, чёрная смородина, сладкий перец, облепиха, апельсин, хрен, помидор, лимон, малина, капуста, жимолость и другие;
- молочные продукты: ряженка, сливки, кефир и другие.
Заключение
Краснуха – острое инфекционное заболевание вирусной этиологии, проявляющееся катаральными явлениями, невысокой температурой и характерной сыпью. В наше время случаи заболевания краснухой крайне редки, так как повсеместно распространена вакцинопрофилактика. Тем не менее необходимо иметь насторожённость, особенно беременным женщинам.
Если ребёнок заболевает, то следует помнить, что, как правило, заболевание протекает нетяжело и нежелетальные отдалённые последствия наблюдаются редко. Лечение направлено в первую очередь на облегчение симптомов, улучшение общего самочувствия больного. Антибактериальная терапия проводится только с назначения лечащего врача и при наличие бактериальных осложнений.
Современная медицина – это прежде всего профилактическая медицина. Легче и безопасней предупредить заболевание, чем лечить. Потому родителям не стоит подвергать сомнению важнейшую роль вакцинации в сохранении здоровья малыша. Важно четко следовать национальному календарю прививок, тогда ребёнок не заболеет краснухой.
В настоящее время являюсь ординатором на базе НМИЦ Здоровья Детей Минздрава РФ по направлению «Педиатрия».
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Загрузка…
Источник