Колит и спайки в толстом кишечнике
Спаечная болезнь кишечника – это воспалительно-дистрофический процесс, характеризующийся образованием соединительнотканных перетяжек (спаек) между петлями тонкой и толстой кишки. Спайки препятствуют правильной моторно-эвакуаторной функции кишечника. Клиническая картина вариабельна: от бессимптомной до кишечной непроходимости.
Спайки – это достаточно плотные тяжи из соединительной ткани, которые образуются вследствие воспаления и отечности листков висцеральной и париетальной брюшины – ткани, покрывающей изнутри все органы, располагающиеся в пространстве брюшной полости. Даже при локальном воспалительном процессе листки париетальной и висцеральной брюшины становятся отечными, внутри выпадают нити фибрина, которые способствуют процессу склеивания. Это своеобразный защитный момент, который способствует ограничению воспалительной реакции. В дальнейшем эти фибриновые нити трансформируются в плотную соединительную ткань.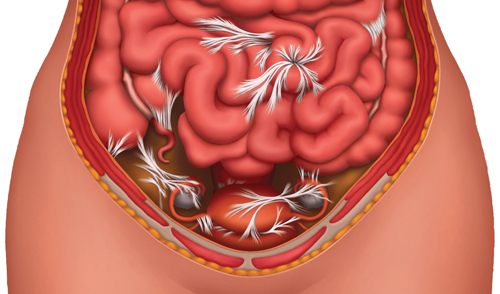
Причины
Причинами спаечной болезни могут быть внешние и внутренние факторы. Следует рассматривать именно провоцирующие факторы, так как влияние одного и того же действия у одного человека проходит незамеченным, а у другого – провоцирует развитие спаечного процесса.
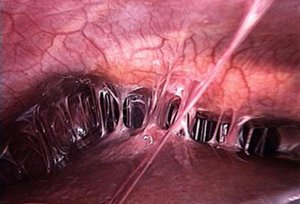
Среди возможных причин спаечной болезни следует рассматривать:
- все процессы, входящие в понятие «острый живот» (аппендицит, холецистит и др.);
- хроническое воспаление органов внутри брюшной полости (аппендикулярный инфильтрат);
- у женщин – хронические воспалительные заболевания органов внутри малого таза (сальпингоофорит, аднексит, эндометриоз);
- травматические повреждения живота (одиночные или множественные удары в живот во время спортивных занятий, в драке);
- любая полостная операция.
Генетическая предрасположенность – один из основополагающих моментов спаечной болезни. Также повышается вероятность формирования спаечного процесса, если у родственников по прямой линии были случаи этой болезни.
Симптомы
Клиническая симптоматика спаечной болезни определяется выраженностью и распространенностью патологического процесса: 2-3 спайки между петлями толстого и тонкого кишечника могут никак не ощущаться, в то время как при множественных патологиях имеются определенные симптомы.
Кроме того, спаечная болезнь, согласно классификации подразделяется на хроническую, острую и интермиттирующая (периодически возникающая). Соответственно, при острой форме этого заболевания клинические признаки появляются и нарастают быстро, в течение короткого периода времени; а при хронической – появляется медленно и сопровождает человека долгие годы.
Среди возможных клинических признаков спаечной болезни отмечают:
-
 болевые ощущения без четкой локализации;
болевые ощущения без четкой локализации; - интенсивность боли варьирует от умеренной до сильной, боль нарастает при усилении перистальтики (после еды);
- тошнота (редко);
- рвота и срыгивание (особенно после употребления большого количества пищи);
- метеоризм и вздутие живота.
Если спаечная болезнь осложняется непроходимостью кишечника, то наблюдается классическая клиническая симптоматика:
-
 выраженная боль в животе спастического характера; стихание боли свидетельствует о некрозе участков кишечника;
выраженная боль в животе спастического характера; стихание боли свидетельствует о некрозе участков кишечника; - повторные эпизоды рвоты даже после выпитой воды;
- живот становится вздутым и асимметричным;
- вздутие сочетается с отсутствием отхождения газов;
- стул отсутствует или очень скудный;
- достаточно быстро ухудшается общее состояние: появляется высокая температура с ознобом, выраженная слабость.
Клиническая симптоматика острой и хронической спаечной болезни сходна со многими другими заболеваниями брюшной полости, поэтому без помощи специалиста не обойтись.
Диагностика
Диагностика патологии предполагает использование инструментальных методов исследования, которые позволяют визуализировать спайки и оценить распространенность заболевания. Для этого используются:
-
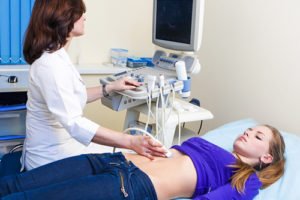 ультразвуковое исследование органов, располагающихся внутри брюшной полости и малого таза (высокоточным датчиком);
ультразвуковое исследование органов, располагающихся внутри брюшной полости и малого таза (высокоточным датчиком); - томография с использованием контрастного вещества (лучше магнитно-резонансная или позитронно-эмиссионная);
- обзорная рентгенография (наиболее информативна и целесообразна при подозрении на кишечную непроходимость);
- колоноскопия;
- в крайнем случае – диагностическая лапароскопия;
- общеклинические и биохимические тесты для оценки метаболических нарушений всего организма.
Применение инструментальных методов необходимо при хронической спаечной болезни и при возникновении кишечной непроходимости, так как это позволяет спланировать дальнейший ход оперативного вмешательства.
Большое значение имеет опрос больного, так как указание на травмы живота, оперативные вмешательства (особенно повторные) на органах брюшной полости имеют первостепенное значение в развитии обширного спаечного процесса.
Лечение
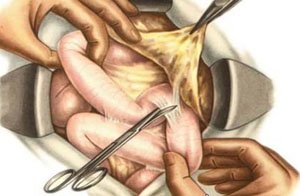 Терапия спаечного процесса подразделяется на оперативную и консервативную. Без хирургического вмешательства можно обойтись, если образовавшихся спаек немного, они незначительно сказываются на моторно-эвакуаторной функции кишечника, кишечной непроходимости нет.
Терапия спаечного процесса подразделяется на оперативную и консервативную. Без хирургического вмешательства можно обойтись, если образовавшихся спаек немного, они незначительно сказываются на моторно-эвакуаторной функции кишечника, кишечной непроходимости нет.
Вылечить спаечную болезнь, особенно распространенную, без хирургического вмешательства невозможно. Медикаменты могут уменьшить выраженность клинической симптоматики, но не ликвидировать соединительнотканные образования. Хирургическое иссечение спаек также не всегда успешно, так как возможен рецидив болезни – повторное образование спаечных тяжей.
Диета
Диетическое питание подразумевает отказ от продуктов, провоцирующих усиленное газообразование. Это уменьшает напряженность кишечника, снижает интенсивность болевых ощущений.
| Нерекомендуемые продукты | Рекомендуемые продукты |
|
|
Полный переход к диетическому питанию позволяет уменьшить выраженность клинической симптоматики спаечной болезни.
Медикаментозная терапия
В комплексной терапии спаечной болезни практикуется использование симптоматических средств, которые улучшают качество жизни пациента. Врачом могут быть назначены:
-
 НПВС и глюкокортикостероиды как средства, препятствующие воспалению спаек;
НПВС и глюкокортикостероиды как средства, препятствующие воспалению спаек; - лидаза и другие рассасывающие ферменты;
- ФИБС, алоэ, спленин для рассасывания спаек (часто в сочетании с физиопроцедурами);
- панкреатические ферменты для улучшения процессов переваривания (панкреатин);
- средства для уменьшения содержания образовавшихся газов (симетикон);
- спазмолитики для снижения интенсивности боли (дротаверин).
Еще могут назначаться средства для очищения кишечника, если нет возможности поставить очистительную клизму.
Хирургическая терапия
Применяется в случае развития кишечной непроходимости или значительного снижения качества жизни пациента, низкой эффективности консервативного лечения. Проводится полостная операция, образовавшиеся спайки иссекаются обычным скальпелем, с помощью лазера или электрического тока.
Для профилактики повторного образования спаек применяются:
-
 ферменты протеолитические (химотрипсин, трипсин) и фибринолитические (урокиназа, стрептокиназа);
ферменты протеолитические (химотрипсин, трипсин) и фибринолитические (урокиназа, стрептокиназа); - антикоагулянты (низкомолекулярный гепарин);
- гиалуронидаза;
- барьерные специализированные мембраны и пленки (вводятся интраоперационно).
Целесообразность применения той или иной методики оценивает врач.
Восстановительный период протекает без каких-либо особенностей, практикуется раннее вставание, постепенное расширение строгой диеты.
Возможные осложнения и прогноз
Наиболее грозное осложнение спаечной болезни – это кишечная непроходимость. При позднем обращении или отсутствии адекватной хирургической помощи кишечная непроходимость может стать причиной смерти больного.
Хроническая и интермиттирующая спаечная болезнь не представляют угрозы для жизни пациента. Прогноз благоприятный, но качество жизни может быть различным.
Профилактика
Профилактические мероприятия по предотвращению развития спаечной болезни зависят от рекомендаций хирурга, который проводит оперативное вмешательство. Возможные составляющие указаны выше.
Источник
Операции на органах брюшной полости, травмы живота нередко заканчиваются осложнениями. Спустя время у пациента могут возникнуть болезненные симптомы, нарушение работы кишечника, что вероятней всего свидетельствует об образовании спаек. Почему происходит развитие этой патологии, чем опасен такой процесс? Узнайте какие симптомы спаечной болезни, чтобы своевременно обратиться за помощью к специалистам. На ранней стадии с ней можно справиться консервативными методами.
Что такое спайки кишечника
Внутренние органы человека окутывает тонкая пленка – брюшина. При нарушении целостности тканей в случае оперативного вмешательства, травмы или воспаления на ее поверхности образуется клейкое вещество, содержащее белок фибрин. Оно оказывает полезное действие – останавливает распространение воспалительного процесса, окутывая волокнами-полосками очаг поражения. При сильных повреждениях у этого процесса есть обратная сторона:
- происходит нарушение рассасывания соединительных тканей;
- начинается уплотнение фибриновых волокон с образованием спаек (тяжей).
Прогрессирование этих процессов имеет тяжелые последствия для организма. При распространении спаек в брюшной полости могут возникнуть такие патологии:
- ограничивается подвижность внутренних органов;
- происходит деформация, сдавливание кишечника;
- пережимаются кровеносные сосуды, вызывая некроз тканей;
- сужается просвет кишечника, провоцируя его непроходимость;
- пленочные структуры затрагивают другие абдоминальные (находящиеся в животе) органы – желчный, мочевой пузырь, печень.
Тяжи, состоящие из соединительной ткани, могут появляться между петлями кишечника, отдельными его частями, прикрепляться к брюшной стенке. Нередко они сращивают кишечник с маткой, яичниками, фаллопиевыми трубами, что приводит к нарушению репродуктивных функций, бесплодию. По международной классификации болезней МКБ-10 этим патологиям присвоены такие коды:
- К 56.5 Кишечные сращения (спайки) с непроходимостью.
- К 66.0 Брюшинные спайки.
Причины
Спаечные процессы могут возникать в результате генетической предрасположенности – человеку по наследству передается склонность к усиленной выработке фибрина. Нередко провоцирующими факторами разрастания соединительных тканей становятся хирургические вмешательства. Во время операции происходят процессы, увеличивающие вероятность образования тяжей:
- нарушается целостность тканей;
- происходит потеря влаги слизистыми оболочками;
- на внутренней поверхности брюшной полости остается кровь;
- возникают контакты тканей с инструментами, шовными материалами.
Частыми причинами возникновения спаечной болезни становятся травмы, раны живота, внутренних органов. Появление тяжей из соединительной ткани может появиться как результат инфекционных или воспалительных процессов, которые развиваются в брюшной полости и малом тазу:
- разлитого перитонита;
- перфорации язвы желудка, двенадцатиперстной кишки;
- острого аппендицита;
- воспаления придатков.
Поводом для появления спаечного процесса у женщин может стать кесарево сечение. Развитие хронических процессов разрастания соединительных тканей нередко происходит в результате таких причин:
- длительного воспаления брыжеечной части тонкого кишечника, сигмовидной, слепой кишки;
- лечения злокачественных новообразований в брюшной полости методом лучевой терапии;
- гинекологических инфекционных заболеваний;
- врожденных патологий органов у детей.
Симптомы
В результате спаечных процессов происходит раздражение нервных окончаний, что вызывает болевой синдром. Его локализация зависит от места расположения фиброзных соединительных тканей – в малом тазу или брюшной полости. Боль может усиливаться при физической нагрузке, резких поворотах тела, после еды, проявляться в боку, как при остром аппендиците. По своему характеру она нередко бывает:
- приступообразной;
- тянущей;
- острой;
- ноющей;
- спазматической;
- периодической;
- продолжительной.
Спаечная болезнь иногда проявляется диспепсическим синдромом – возникает вздутие, тошнота, чувство переполнения, тяжести в животе. К симптомам, которые сопровождают развитие спаечного процесса в брюшной полости, относятся:
- хроническая слабость;
- перепады давления;
- общее недомогание;
- нарушение перистальтики кишечника;
- проблемы дефекации – длительные запоры;
- ощущение распирания;
- рвота после еды;
- урчание в животе;
- снижение массы тела.
Осложнения
Если спаечные процессы диагностированы на поздней стадии, не проведено своевременное консервативное лечение, возможно развитие серьезных последствий. Осложнения могут представлять угрозу для жизни, требуют срочного оперативного вмешательства. У пациента иногда развивается спаечная непроходимость кишечника, для которой характерны такие симптомы:
- острая боль;
- скопление газов;
- отсутствие стула;
- рвота;
- снижение давления;
- тахикардия.
Спайки кишечника после операции при отсутствии лечения могут вызвать серьезные проблемы. Существуют риски развития таких процессов:
- Некроз кишки. При сдавливании тяжами кровеносных сосудов нарушается кровоснабжение стенок кишечника, происходит отмирание тканей.
- Воспаление спаек. Возникает на фоне патологий соседних органов.
- Появление перфораций, кровотечений при проведении хирургических операций на внутренних органах.
- Невозможности забеременеть. Наблюдается в случае соединения спайками кишечника с придатками матки – фаллопиевыми трубами, яичниками.
Диагностика
Подозрение на образование спаек может возникнуть, если пациент жалуется на боли в животе, расстройство кишечника. Врач начинает прием со сбора анамнеза. Во время первичного осмотра он проводит:
- опрос на наличие наследственных факторов;
- выяснение характера и локализации боли;
- уточнение фактов оперативного вмешательства на внутренние органы, травмирования живота;
- пальцевое обследование брюшной полости, прямой кишки.
Для уточнения диагноза пациенту назначается общий анализ крови на выявление воспалительных процессов. Из инструментальных видов исследования нередко используются такие методы:
- Колоноскопия – изучает состояние прямой кишки.
- Ирригография – рентгенография с введением контрастного вещества – оценивает аномалии петель кишечника.
- УЗИ органов малого таза – выявляет наличие спаек, их распространенность.
Один из самых информативных способов диагностики – лапароскопическое исследование методом введения в брюшную полость эндоскопического оборудования с миниатюрной камерой. Такая процедура часто совмещается с операцией. Для диагностики кишечных спаек используют такие аппаратные исследования:
- Компьютерная томография (КТ) – уточняет локализацию тяжей, степень распространения процесса.
- Электрогастроэнтерография – определяет перистальтическую способность системы пищеварения.
Как лечить спайки кишечника
Врач выбирает схему терапии с учетом состояния пациента. Он уделяет внимание степени распространенности спаечного процесса, тяжести заболевания. Существуют 3 варианта развития событий:
- Спайки не имеют широкого распространения, не мешают функционированию кишечника – лечение не требуется. Врач назначает периодический контроль состояния, наблюдение за изменениями.
- В случае разрастания спаек применяется консервативное лечение.
- При позднем обращении к врачу, при значительном разрастании тяжей, риске развития осложнений, назначается хирургическое вмешательство.
Лечение без операции
На ранней стадии спаечной болезни кишечника с проблемой можно справиться консервативными способами. Необходимо выяснить причину появления патологии и устранить ее, чтобы остановить развитие процесса. Для этого врачи назначают:
- противовоспалительные препараты;
- иммунокорректоры;
- витаминные комплексы;
- диетическое питание;
- физиопроцедуры;
- лечебную гимнастику;
- массаж.
Схема терапии подразумевает использование препаратов, помогающих рассасыванию фибриновых волокон – инъекций Стекловидного тела, Алоэ. Для лечения спаечной болезни применяют такие лекарственные средства:
- антибиотики – при наличии инфекционного воспаления;
- анальгетики – в случае болевого синдрома;
- спазмолитики – при наличии спазмов;
- слабительные – для устранения запоров;
- средства для восстановления перистальтики кишечника;
- антигистаминные препараты, снимающие отеки.
Диета
Важной составляющей лечения, когда у пациента диагностирован спаечный процесс после операции, становится диетическое питание. Его главные задачи – нормализовать работу кишечника, чтобы исключить запоры, прекратить газообразование, вздутие живота. Диетологи рекомендуют:
- не допускать перееданий;
- исключить голодовки;
- практиковать дробное питание – несколько раз в день небольшими порциями;
- принимать пищу в определенное время;
- блюда употреблять в теплом виде – это исключает появление спазмов, раздражений.
Для нормальной работы кишечника требуется обязательно пить воду – около двух литров в сутки. Желательно готовить пищу на пару, методом отваривания, запекания. В рационе пациента со спайками должны присутствовать такие блюда и продукты:
- диетическое мясо – курица, индейка;
- кисломолочные изделия – кефир, простокваша;
- печеные фрукты, овощи;
- жидкие каши;
- нежирные бульоны;
- растительные масла;
- отварная рыба;
- омлет из яиц;
- овощные запеканки;
- сливочное масло;
- творог;
- фруктовые соки;
- отвары трав.
Рекомендуется исключить из употребления продукты, способствующие процессам брожения в кишечнике – дрожжевые изделия, виноград, бобовые культуры, газированные напитки. Под запретом находятся:
- алкоголь;
- сладости;
- капуста;
- наваристые мясные бульоны;
- кукуруза;
- редька;
- грибы;
- редис;
- маринады;
- жирное мясо;
- копчености;
- соления;
- консервы;
- острые приправы, специи;
- шоколад;
- крепкий чай;
- квас;
- кофе.
Примерное меню на день для пациента, имеющего спаечную болезнь кишечника, выглядит так:
- Завтрак. Жидкая манная каша, омлет с зеленью. Зеленый чай с медом.
- Перекус. Кисель из свежих ягод, 50 г нежирного сыра.
- Обед. Овощной суп-пюре, салат из овощей, заправленный растительным маслом, соком лимона. Рыба на пару. Отвар шиповника.
- Полдник. Творожная запеканка, сливовый сок.
- Ужин. Запеченные овощи с курицей, чай на травах.
- Перед сном – стакан свежего кефира жирностью 1%.
Лекарства
После проведения оперативного вмешательства на органы брюшной полости обязательно используют препараты для рассасывания спаек. Для этого применяют несколько лекарственных средств, отличающихся по действию. Схема противоспаечной терапии включает такие препараты:
- Гепарин – антикоагулянт, препятствует образованию тромбов.
- Гидроконтизон – гормональное средство предотвращает воспалительный процесс.
- Фибринолизин, Урокиназа, – способствуют растворению фибрина.
- Лидаза, Лонгидаза – ферменты, предотвращают образование спаек, устраняют гематомы.
Поскольку патология сопровождается неприятными симптомами, врачи назначают такие группы лекарственных препаратов для их устранения:
- обезболивающие – Анальгин, Темпалгин;
- противовоспалительные – Диклофенак, Кеторол;
- антигистаминные – Димедрол, Супрастин;
- спазмолитики – Но-шпа, Спазмалгон;
- антибиотики, при наличии инфекции, – Тримезол, Тетрациклин;
- восстанавливающие микрофлору, перистальтику – Хилак-Форте;
- слабительные – Регулакс, Бикосодил;
- витаминные комплексы – Токоферол, Ундевит.
Препарат Урокиназа применяется при спаечной болезни в виде внутривенных инъекций или капельниц. Лекарство содержит фермент, который растворяет фибрин. Урокиниза, согласно инструкции, имеет:
- применение – заболевания, связанные с образованием тромбов, спаек;
- дозировка – подбирается индивидуально с учетом состояния пациента;
- побочные действия – развитие кровотечений, лихорадка;
- противопоказания – гиперчувствительность к компонентам, язвы ЖКТ, беременность, нарушения свертываемости крови.
Антигистаминное средство Супрастин выпускается в форме таблеток, используется для устранения отеков при спаечных процессах. Препарат отличают такие свойства:
- состав – действующее вещество хлоропирамин;
- дозировка – по таблетке 4 раза в день;
- побочные эффекты – сонливость, эйфория, вялость, тошнота, снижение давления;
- противопоказания – беременность, приступ бронхиальной астмы, период лактации.
Таблетки Темпалгин снимают болевой синдром, действуют как жаропонижающее средство, имеют действующее вещество метамизол натрия. Препарат характеризуют такие качества:
- показания – боли разнообразной этиологии;
- дозировка – таблетка трижды в сутки;
- противопоказания – беременность, печеночная, почечная недостаточность;
- побочные эффекты – тахикардия, головокружение, сухость во рту.
Гимнастика
Физические упражнения при спаечном поражении кишечника помогают повысить эластичность тканей. Гимнастика способствует укреплению мышц живота, усилению кровоснабжения брюшной полости. Врачи рекомендуют:
- упражнения выполнять медленно;
- исходное положение (И.П.) – лежа на спине, желательно на твердой поверхности;
- количество повторов – 10 раз.
Лечебный комплекс включает выполнение таких упражнений:
- Одновременно согнуть ноги в коленях, не отрывая от пола, выпрямить до И.П.
- Выполнить вращательные движения, как при езде на велосипеде.
- Подтянуть правое колено к груди, прикоснуться к нему левым локтем. Вернуться в И.П., повторить для левой ноги.
- Согнуть ноги в коленях, наклонить их вправо и влево, не отрывая от пола поясницу и стопы.
- В таком же положении приподнимать вверх таз, опираясь на лопатки и руки, вытянутые вдоль туловища, задержаться на 3 секунды, опустится на пол.
Физиотерапия
Составной частью консервативной терапии при спаечных процессах в кишечнике является физиотерапевтическое лечение. Оно направлено на улучшение кровообращения, активизацию обменных процессов в тканях. Процедуры помогают предотвратить появление спаек после операций на внутренних органах. Физиолечение способствует уменьшению болезненных симптомов, рассасыванию тяжей при развитии заболевания. Среди рекомендуемых методов лечения:
- электрофорез с использованием лекарственных средств;
- грязевые обертывания;
- аппликации с парафином;
- магнитотерапия.
Хирургическое лечение
Когда у пациента диагностируется кишечная непроходимость, нарушение кровоснабжения кишечника, которое провоцируют спайки в брюшной полости, требуется хирургическое вмешательство. Врачи назначают операции, которые выполняются двумя способами:
- Лапароскопия – манипуляция, проводимая малоинвазивным способом через 3 небольших разреза в брюшной полости. Используется в случае единичных спаек.
- Лапаротомия. Выполняется методом открытого доступа к внутренним органам. Применяется в случае значительного распространения спаечного процесса.
Суть оперативного вмешательства состоит в рассечении или полном удалении спаек. Врачи используют такие методики хирургического лечения:
- Воздействие лазерным лучом. Назначается при небольшой локализации спаечных образований, хорошей визуализации места поражения.
- Электрохирургическое вмешательство. Рассечение сращений тканей при помощи электрического ножа.
- Аквадиссекция – разрушение спаек гидравлическим давлением специальной жидкости.
При беременности и лактации
В период ожидания ребенка растущая матка изменяет положение соседних органов. Если у женщины были спайки, которые не доставляли неприятностей, во время беременности они могут спровоцировать сильные боли, воспалительные процессы. В такой ситуации врачи выбирают консервативную тактику лечения, которая предполагает:
- соблюдение диеты;
- использование лечебной гимнастики;
- употребление медикаментозных средств под строгим контролем врача, чтобы не навредить эмбриону;
- лапароскопическую операцию в случае воспалительного процесса, угрожающего ходу беременности.
В период лактации лечение спаечного процесса в кишечнике лучше проводить без хирургического вмешательства. Операция может отнять силы и время, которые требуются для ухода за малышом. Применение лекарственных препаратов имеет ограничения из-за вероятности попадания их через грудное молоко грудничку. Основными методами лечения спаек в этих условиях остаются:
- физическая активность;
- дыхательная гимнастика;
- диетическое питание.
Народные средства
Лечение спаечной болезни брюшной полости лекарствами с натуральными компонентами должно быть частью комплексной терапии. Все рецепты необходимо согласовывать с врачом, чтобы избежать осложнений. При спайках, сопровождающихся болью, рекомендуют делать на живот компрессы с теплым касторовым маслом. Полезно принимать внутрь отвар, приготовленный таким способом:
- Смешать равные части листьев крапивы, плодов шиповника, ягод брусники.
- Налить в термос 0,5 л кипятка.
- Добавить 2 ложки растительного сбора.
- Оставить на 2 часа.
- Процедить, пить по 100 мл утром и вечером.
Народные средства при спаечных процессах в кишечнике помогают на ранней стадии заболевания. Для облечения спазмов рекомендуют трижды в день пить по несколько глотков целебной настойки. Для ее приготовления необходимо:
- Измельчить 100 г корня аира.
- Добавить 200 г цветков ромашки и 100 г листьев перечной мяты.
- Перемешать компоненты, взять 1 ложку смеси, залить стаканом кипятка.
- Настоять в течение часа.
- Процедить, пить в теплом виде.
Народные целители при образовании спаек рекомендуют делать на больную область кишечника компресс с семенами льна. В хлопчатобумажный мешок следует засыпать 4 ложки семян, опустить его в кипяток, отжать, приложить к больному месту. Полезно раз в сутки делать клизму с настоем корня бадана. По рецепту требуется:
- Засыпать в термос 3 ложки измельченного сырья.
- Добавить 300 мл кипящей воды.
- Настоять 4 часа, процедить.
- К литру теплой кипяченой воды добавить 2 ложки настоя.
Профилактика
Чтобы предупредить развитие спаечных процессов в кишечнике, необходимо избегать развития воспалений в органах, расположенных в брюшной полости. После хирургического вмешательства следует выполнять назначения лечащего врача. Профилактика предотвращения послеоперационных спаек включает такие мероприятия:
- занятия лечебной физкультурой;
- диетическое питание, исключающее вздутие живота, запоры;
- ограничение физических нагрузок в течение шести месяцев после операции;
- физиотерапевтическое лечение;
- выполнение дыхательной гимнастики;
- соблюдение активного образа жизни.
Профилактика спаечной болезни брюшной полости предполагает обращение к врачу при появлении первых неприятных симптомов, когда с патологий можно справиться консервативными методами. Пациенту необходимо придерживаться таких правил:
- регулярно выполнять физические упражнения;
- соблюдать режим труда и отдыха;
- нормализовать работу системы пищеварения;
- вылечить заболевания органов ЖКТ;
- обеспечить процесс регулярной дефекации;
- избегать физических перегрузок;
- отказаться от проведения операций, если в них нет острой необходимости.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Источник


