Колит может ли болеть спина
Покалывание в спине, в зависимости от причины и локализации, может быть как острым (непродолжительным), так и хроническим. Незамедлительно обратитесь за медицинской помощью, если покалывание в спине сопровождается:
- внезапной слабостью в руках или ногах;
- проблемами при ходьбе;
- высокой температурой;
- потерей контроля за функциями мочевого пузыря или кишечника.
Такие симптомы в сочетании непосредственно с покалыванием в спине могут быть признаками более серьезного состояния под названием синдром конского хвоста, опухоли в позвоночнике или инфекции.
Причины покалывания в верхней части спины
Вот лишь некоторые из возможных причин покалывания в верхней части спины:
1. Плечевая плексопатия
Плечевое сплетение — это группа нервов позвоночного столба, которые посылают сигналы к плечам, рукам и кистям. Если эти нервы растягиваются или сдавливаются, могут появиться жжение и покалывание, обычно в руке. Симптомы, чаще всего, проходят быстро. Однако жжение и покалывание могут распространяться на шею и плечи.
2. Фибромиалгия
Фибромиалгия — это заболевание центральной нервной системы, при котором наблюдаются разлитая мышечная боль и общая слабость. Боль варьируется от тупой и ноющей до острой и жгучей и зачастую более выражена в тех местах, которые наиболее подвижны (например, в шее и плечах).
Фибромиалгию лечат:
- обезболивающими;
- противовоспалительными препаратами;
- миорелаксантами;
- антидепрессантами, помогающими унять боль и справиться с депрессией, которая нередко появляется на фоне данного заболевания.
3. Шейная радикулопатия
Шейная радикулопатия — это защемление нерва на уровне шейного отдела позвоночника. Наиболее часто шейная радикулопатия связана с наличием межпозвонковой грыжи шейного отдела позвоночника или протрузии диска. Грыжа диска сопровождается другими осложнениями остеохондроза такими как спондилез, спондилоартроз или вторичное сужение позвоночного канала. При грыже диска шейного отдела покалывание редко является единичным симптомом болезни и часто сопровождается болью в шее, плече, руке, локте, кисти и пальцах рук. При шейной радикулопатии, кроме онемения и слабости в руке, может также наблюдаться покалывание в шее и плече, пальцах руки. Часто симптомы имеют односторонний характер.
4. Синдром Лермитта
Синдром Лермитта представляет собой вспышку «электрической боли», связанную с таким неврологическим заболеванием как рассеянный склероз. Согласно данным американских коллег, почти 40% людей с рассеянным склерозом страдают от синдрома Лермитта, наиболее часто появляющимся в положении, когда шея наклонена вперед.
Боль при синдроме Лермитта обычно длится всего несколько секунд, но приступ может повториться. Специального лечения синдрома не существует, хотя применение стероидов и обезболивающих препаратов являются распространенными методами лечения рассеянного склероза.
Причины покалывания в средней части спины
1. Опоясывающий лишай
Опоясывающий лишай — это инфекция, вызванная тем же вирусом, который приводит к ветряной оспе (вирусом varicella zoster). Этот вирус поражает нервные окончания. Если Вы переболели ветрянкой, вирус может «дремать» в организме десятки лет. Когда он снова активируется, это проявляется в виде сыпи, которая зачастую опоясывает туловище и провоцирует покалывание и жгучую боль. Лечение опоясывающего лишая включает:
- прием обезболивающих (в некоторых случаев — наркотических препаратов);
- прием противовирусных препаратов;
- прием противосудорожных препаратов;
- прием стероидов;
- использование местных обезболивающих в виде спреев, кремов и гелей;
- прием антидепрессантов
2. Межпозвонковая грыжа или протрузия грудного отдела позвоночника
Грыжа грудного отдела позвоночника может вызывать множество симптомов на уровне средней части спины: боль, онемение, парестезии, жжение, покалывание. Все это может проявлять точечно или иметь разлитой характер, выступать в качестве межреберной невралгии.
Причины покалывания в нижней части спины
1. Межпозвонковая грыжа
Межпозвонковая грыжа зачастую становится следствием дегенерации межпозвонковых дисков — состояния, являющегося результатом естественного процесса старения позвоночника. Покалывание появляется вследствие сдавления грыжей нервного корешка. Симптомы грыжи или протрузии диска поясничного отдела позвоночника редко включают только покалывание в пояснице и ногах. Обычными симптломами являются боль, онемение, парестезии, покалывание и чувство жжения в пояснице, ягодице, бедре, голени, стопе и пальцах стопы. Чем ниже опускается боль, тем серьезнее проблема, так как удаленные симптомы часто бывают при грыжах большого размера.
2. Стеноз позвоночного канала
Стеноз — это сужение позвоночного канала, которое может привести к защемлению нервного корешка. Согласно исследованиям, чаще всего, к стенозу позвоночного канала приводит спондилез позвоночника, который наиболее характерен для людей в возрасте от 50 лет.
3. Ишиас (поясничная радикулопатия)
Седалищный нерв начинается на уровне поясничного отдела позвоночника, а затем разветвляется и спускается вниз в ягодицы и ноги вплоть до стоп. Когда этот нерв сдавливается, что может стать следствием стеноза позвоночного канала или межпозвонковой грыжи, боль, онемение и покалывание могут ощущаться в бедре, ягодице, ноге и/или стопе. Обычно при ишиасе симптомы односторонние.
Лечение покалывания в спине
В тех случаях, когда покалывание в спине вызвано защемлением нерва вследствие проблем с позвоночником, методы лечения будут похожими.
1. Лечение в домашних условиях
Горячие и холодные компрессы
Оберните грелку или пузырь со льдом в полотенце и прикладывайте к больному месту не дольше 10 минут. Процедуру можно проводить несколько раз в день. Поначалу лучше использовать холодные компрессы, а затем, когда боль снизится, перейти на горячие;
Постельный режим
Постельный режим может помочь поврежденным тканям восстановиться, однако не стоит оставаться в постели дольше двух дней, поскольку это может привести к скованности мышц и, как следствие, к усилению симптомов. Чтобы снять давление на позвоночник, может помочь сон в позе эмбриона;
Прием безрецептурных обезболивающих
Принимайте обезболивающие препараты, такие как ацетаминофен или ибупрофен, так, как написано в инструкции;
Правильная осанка
Учитесь стоять и сидеть так, чтобы плечи были отведены назад, подбородок приподнят, а живот подобран.
Питьевой режим и здоровое питание
Позвоночник, как и любая другая часть организма человека, нуждается в достаточном количестве жидкости для поддержания его состояния и функционирования.
Если у Вас имеется лишний вес, он будет оказывать дополнительную нагрузку на позвонки и межпозвонковые диски, что приведет к их ускоренному изнашиванию и усугублению симптомов.
2. Консервативные методы лечения
Безнагрузочное вытяжение позвоночника
Безнагрузочное вытяжение позвоночника за счет увеличения расстояния между позвонками помогает восстановить питание межпозвонковых дисков, улучшить их общее состояние, уменьшить размер межпозвонковой грыжи, снизить давление на нервный корешок, а также замедлить процесс дегенерации;
лечебная гимнастика
Лечебная гимнастика позволяет укрепить мышцы спины и шеи, а также улучшить их гибкость. Все это необходимо для того, чтобы оказывать необходимую поддержку позвоночника как в статичном состоянии, так и при движении;
медицинский массаж
Медицинский массаж — это вспомогательный метод лечения, позволяющий расслабить мышцы, уменьшить скованность и снять мышечные спазмы.
3. Хирургическое лечение
Покалывание в спине зачастую является признаком защемления корешка спинномозгового нерва. В превалирующем большинстве случаев, от этого симптома удается избавиться консервативными методами. Но иногда, если покалывание выраженное, не проходит после комплексной и длительной консервативной терапии и/или сопровождается сильным онемением и/или слабостью в конечности, что мешает пациенту вести привычный образ жизни, может быть рассмотрен вариант оперативного вмешательства. Чаще всего, при покалывании в спине проводятся два типа хирургического вмешательства: дискэктомия (удаление межпозвонковой грыжи, сдавливающей нерв) и ламинэктомия (удаление части разросшейся кости дугоотросчатого сустава, оказывающей давление на нерв).
Необходимо понимать, что операция — это не легкий способ лечения, который поможет справиться с неприятными ощущениями раз и навсегда, а метод, несущий в себе большие риски (от утечки спинномозговой жидкости до инфекции, пареза и паралича), которые, увы, не всегда оправдываются. Поэтому прежде чем решиться на операцию, желательно тщательно взвесить все «за» и «против», предварительно услышав мнение не одного, а, по крайней мере, нескольких специалистов.
Статья добавлена в Яндекс Вебмастер 2018-06-19, 11:47.
Источник
Человеческий организм – сложный, уникальный и до конца не изученный, ежедневно выполняет колоссальную работу по поддержанию всех жизненно важных функций. Если система работает четко и слаженно – мы здоровы и крепки духом. При возникновении «поломки» в работе какого-либо органа организм шлет нам сообщение о нарушениях в виде болевых ощущений.
Боль – своеобразный сигнал, который требует вашего внимания. Не всегда она связана с местом возникновения. Так, например, если болит поясница, стоит предполагать не только радикулит, остеохондроз или воспаление почек, но и заболевания желудочно-кишечного тракта.
Причина № 1. Панкреатит
Опоясывающая боль в спине – частый диагностический признак панкреатита. Панкреатит – воспаление ткани поджелудочной железы, приводящее к нарушению пищеварения и гормональному сбою.
Почему болит спина
Развитие боли при панкреатите связано с особенностями иннервации поджелудочной железы. Ее анатомическое положение (за желудком, ближе к спине) объясняет участие в иннервации задних корешков спинномозгового нерва. Поэтому боль при воспалении поджелудочной железы острая, локализуется в эпигастрии, носит опоясывающий характер или непосредственно отдает в спину. В отличие от заболеваний позвоночного столба, прослеживается характер боли: она нарастает после еды (особенно жирной жареной или сладостей) и не связана с движениями в пояснице.
Клиническая картина
Помимо болевых ощущений, при панкреатите выделяют следующие симптомы:
Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- тошнота и неукротимая рвота;
- понос, чувство неполного опорожнения в прямой кишке (запор не характерен);
- появление в кале непереваренных частиц;
- воспаление и раздражение в заднем проходе, которое может вызвать диарея.
Диагностика
К диагностическим критериям панкреатита относят:
- общий анализ крови (ОАК): явления воспаления – лейкоцитоз, ускорение СОЭ, возможна хроническая анемия;
- биохимический анализ крови: увеличение концентрации панкреатического фермента альфа-амилазы, иногда – гипогликемия (из-за нарушения эндокринной функции органа;
- УЗИ ГДЗ (гепатодуаденальной зоны): увеличение поджелудочной железы в размерах, неоднородность структуры, признаки отека.
Причина № 2. Калькулезный холецистит
Калькулезный холецистит – образование в полости желчного пузыря конкрементов (камней), которое ведет к воспалению его стенок.
Почему болит спина
Дискомфорт и неприятные ощущения также связаны с особенностями строения нервной системы. Боль при холецистите может быть тупой ноющей или выраженной схваткообразной. Иногда она не имеет типичной локализации в правом подреберье, а отдает в поясницу (с правой стороны), правое плечо, шею и др.
Клиническая картина
Важная диагностическая деталь – жалобы на:
- тошноту, рвоту, приносящую облегчение;
- горечь, неприятный «металлический» привкус во рту;
- запор, который сменяет понос.
Диагностика
Для установления диагноза «Холецистит» понадобится проведение следующих диагностических тестов:
- ОАК – неспецифические воспалительные изменения;
- Б/х анализ: повышение концентрации прямой и не прямой фракции билирубина.
- УЗИ ГДЗ: деформация стенок органа, неоднородность ЭХО-структуры.
Причина № 3. Колит
Колит – это воспаление толстого кишечника. Как правило, имеет хроническое начало.
Почему болит спина
Болезненные ощущения при колите начинаются исподволь: сначала может беспокоить небольшой дискомфорт в нижних отделах живота. Затем боль отдает в нижнюю часть спины, задний проход, прямую кишку.
Клиническая картина
К характерным симптомам колита также относят:
- чередование: запор сменяет понос;
- выделение из заднего прохода слизи, иногда с прожилками крови;
- чувство тяжести в прямой кишке.
Причина № 4. Аппендицит
Аппендицит – острое воспаление тупикового участка ЖКТ (слепой кишки).
Почему болит спина
Боль при аппендиците развивается остро, может локализовать в пояснице. В случае тяжелых деструктивных форм заболевания болезненные ощущения усиливаются, отдают в прямую кишку, промежность, задний проход.
Клиническая картина
Жалобы больного с аппендицитом:
- повышение температуры тела до 37-38° С;
- тошнота, рвота;
- как правило, развивается понос (в редких случаях – запор).
Диагностика
Диагностикой и лечением острого аппендицита занимаются врачом-хирургом в условиях круглосуточного стационара:
- определение симптомов раздражения брюшины;
- ОАК – лейкоцитоз, ускорение СОЭ;
- В тяжелых клинических случаях – диагностическая лапароскопия.
Причина № 5. Острая кишечная инфекция (ОКИ)
ОКИ может поражать все отделы желудочного тракта. В зависимости от уровня воспаления неприятные ощущения могут локализоваться на уровне поясницы или чуть ниже, отдавать в задний проход, промежность. Иногда диагностируют «прострелы» в прямую кишку.
Клиническая картина
Выделяют три формы острой кишечной инфекции:
- гастрит – проявляется тошнотой, рвотой, плохим аппетитом; если пища не усваивается, может развиться запор;
- энтерит: ведущий симптом – понос (запор при данной форме заболевания не встречается), боль локализуется я в нижней части живота и пояснице, в задний проход, промежность и прямую кишку обычно не отдает;
- колит – неприятные ощущения в спине на уровне крестца, прямая кишка обычно отечная, из нее выделяются слизь, изредка с прожилками крови; задний проход может зудеть. При этой форме ОКИ также не свойственен запор.
Возможно сочетание одной или двух форм заболевания. Например, при гастроэнтерите болит поясница и левый бок. Функция прямой кишки значительно страдает при развитии гастроэнтерита.
Лечение органов желудочно-кишечного тракта проводится при соблюдении следующих принципов:
- режим – постельный или полупостельный;
- диета – легкая молочно-растительная, с ограничением наваристых мясных бульонов, жирных, жареных блюд, копченостей и острых маринованных овощей;
- гигиена заднего прохода и перинальной области;
- если у пациента запор – назначение натуральных слабительных средств (деликатно устраняют запор средства на основе растительной клетчатки – Дюфалак, Медуллак);
- если у больного жидкий стул – дегидратационная терапия;
- при панкреатите назначается ферментная заместительная терапия;
- при холецистите, ЖКБ показано оперативное лечение;
- колиты лечатся местными свечами и мазями, которые вводятся в прямую кишку;
- терапия аппендицита – хирургическая операция;
- острые кишечные инфекции лечат антибактериальными и дезинтоксикационными средствами.
Также помимо патологий ЖКТ, боли в пояснице, могут сопровождать гинекологические, урологические, неврологические заболевания и другие. В любом случае, после обнаружения симптомов болезни, рекомендовано обратиться к врачу, для уточнения диагноза.
Источник
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
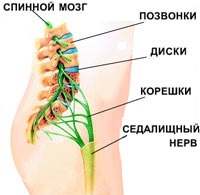
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
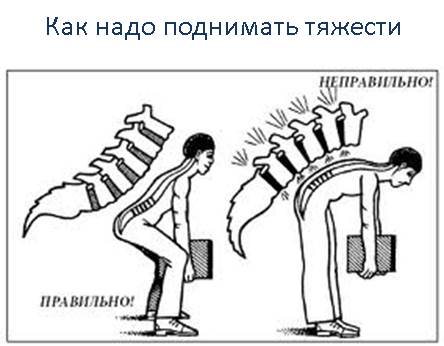
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
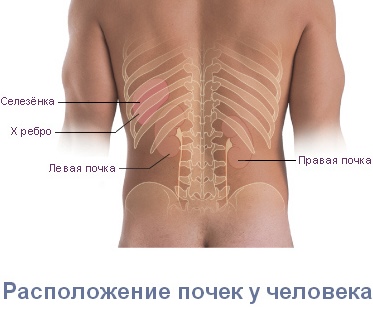
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
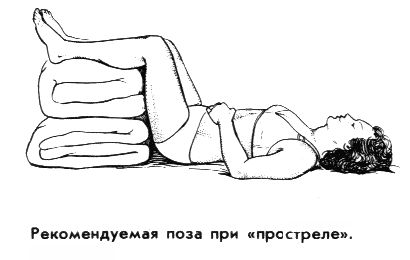
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник

