Колит может отдавать в ногу
Иногда пациенты терапевта жалуются на то, что у них болит живот и отдает в ногу, область крестца или поясницу. Такой дискомфорт может свидетельствовать об опасных заболеваниях.
Мы должны прислушиваться к своему телу и при появлении тревожных симптомов вовремя выбирать вместе с врачом действенные меры и сразу же начинать лечиться. Только так можно себе помочь и защититься от осложнений.
Боли в животе отдают в ногу на фоне приступа острого аппендицита
Что необходимо знать каждому об аппендиксе?
Если болит живот и отдает в ногу, то одним из первых у врача появится подозрение на острый аппендицит. Под этим термином подразумевается воспаление, локализующееся на небольшом придатке слепой кишки человеческого кишечника. Этот отросток, являющийся первым отделом толстого кишечника, принято называть аппендиксом, второе его название — червовидный отросток. Ранее считалось, что данная часть тела совершенно нефункциональна и не влияет на жизнедеятельность, но свежие данные говорят о том, что аппендикс выступает неотъемлемым периферическим элементом иммунной системы. Данная часть кишечника реализует важную задачу — она способствует размножению полезных бактерий, которые служат для нормального переваривания пиши и усвоения питательных веществ из еды.
Факты на тему аппендицита
Известно, что люди, живущие без аппендикса, испытывают сложности с восстановлением нормальной микрофлоры ЖКТ после антибиотикотерапии. Именно по этой причине людям с удаленным аппендиксом вместе с лечением инфекций антибиотиками рекомендуется принимать специальные бактериальные препараты. Наиболее часто с воспалением аппендикса госпитализируют пациентов от 20 до 40 лет, у женщин это расстройство встречается чаще.
Особенности болей в животе при аппендиците
При остром аппендиците болевые ощущения концентрируются в зоне пупка или в нижней части живота, локализуются именно справа. Больному требуется тщательный осмотр квалифицированным специалистом и исключение других заболеваний потому, что нередко аппендикс дает болевые ощущения, похожие на те, что испытывают женщины при аднексите и мужчины при воспалении мочевого пузыря. Иррадиация боли может быть направлена также в пах и поясницу.
Самодиагностика при аппендиците до приезда скорой помощи
Человек может слегка постучать по своей подвздошной кости пальцами, при аппендиците от этого непременно появятся боли. Таких ощущений не возникает слева. Если сильно кашлянуть с воспаленным аппендиксом, то боли усиливаются. Следует найти точку наивысшей боли, при воздействии на нее дискомфорт ослабевает, а в тот момент, когда вы убираете руку, боль напротив усиливается. Если при болевом синдроме на фоне воспаления аппендикса принять позу эмбриона, улечься на правый бок, то наступает некоторое облегчение, а при перемещении на левую сторону туловища и выпрямлении ног дискомфорт нарастает. Такие проявления говорят об аппендиците.
Болит живот и отдает в ногу: симптом характерен для аппендицита, остеохондроза, нагноения придатков матки, осложнений после операций в брюшной полости, паховой и бедренной грыжи
Боли в нижней части живота и ноге при остеохондрозе
Когда беспокоят боли в животе, и они время от времени отдают ногу, один из возможных диагнозов — остеохондроз. Необходимо подробно описать врачу свои ощущения, чтобы он смог максимально точно определить причину недомоганий и назначить эффективное лечение. Замечено, что при остеохондрозе в позвонках человека протекают деструктивные процессы, в результате защемляются нервные корешки. При таком защемлении организм неизбежно дает сбои — нарушается нормальная иннервация органов. Конечно, при такой патологии основные болевые ощущения локализуются именно в зоне спины, но практика показывает, что импульсы могут появляться в ноге и области живота ближе к паху.
Пульсирующая боль внизу живота после операции
К сожалению, иногда после хирургического вмешательства человеческое тело сигнализирует о патологии. Когда в брюшной полости скапливается патологическая жидкость, представленная гноем, кровью или так называемым выпотом, то могут иметь место болевые ощущения в животе и ноге из-за воздействия этой жидкости на нервные волокна конечности. Это может быть как конечность, так и иные части тела, в зависимости от того, где находится гнойный очаг или внутреннее кровотечение.
Пульсирующие боли в животе с иррадиацией в ногу от нагноения придатков
Сегодня у многих обнаруживаются скрытые гинекологические недуги. Если пульсирующая боль сосредоточена в нижней части живота и явно отдает в ногу, такое состояние может говорить о нагноении на придатках матки. Когда женщина обнаруживает у себя подобные проблемы, следует обратиться к доктору. В запущенных случаях прогноз может быть неблагоприятным, поэтому чтобы восстановить здоровье репродуктивной системы нужно как можно раньше принять меры.
Боль в области живота с иррадиацией в ногу при грыже
Человек может испытывать боли в животе, которые сильно отдают в ногу, в случае осложнений грыжи. Речь идет о паховой либо бедренной грыже. Данную патологию можно распознать по тому, что присутствует болезненное при пальпации округлое образование в области паха. Боли в этой зоне усиливаются в момент кашля и при резких движениях. Ущемление грыжи опасно для жизни, поэтому при подозрениях на данное заболевание необходимо незамедлительно отправиться в больницу.
Как видим из вышесказанного, когда болит живот и отдает в ногу, не стоит медлить с визитом в больницу, так как могут обнаружиться серьезные патологии. В худшем случае вместе с болью в животе и ноге присутствуют и другие симптомы, среди них метеоризм и нарушения стула, головокружение, высокая температура, ощущение тошноты, артериальное давление менее чем 100/60 единиц, общая слабость, холодное потоотделение, пульс от 100 ударов за минуту.
Источник
Почему боли внизу живота отдают в ногу? При каких заболеваниях могут возникнуть такие неприятные симптомы? Как их диагностировать и лечить? Ответы на все эти вопросы мы представим в материалах рассматриваемой статьи.

Основные сведения
Острая боль внизу живота у представительниц прекрасного пола является довольно распространенным симптомом. Она может быть связана и с расстройствами мочеполовой системы, и с патологиями других систем, в том числе неврологической, опорно-двигательной и желудочно-кишечной.
Чаще всего острая боль внизу живота развивается у женщин 24-35 лет. Развитие такого симптома наблюдается примерно у каждой седьмой пациентки.
Специалисты утверждают, что такое патологическое состояние может являться признаком серьезной болезни, которая требует незамедлительного хирургического или консервативного лечения.
Какие органы могут провоцировать боли внизу живота?
Симптомы, проявляющиеся болью в животе, зависят от того, какие органы подвержены тому или иному заболеванию. Чаще всего такое патологическое состояние связано с изменениями в:
- тонкой и толстой кишке;
- фаллопиевых трубах;
- мочевом пузыре;
- матке;
- яичниках.
Воспалительные процессы
Причины боли внизу живота могут быть связаны с воспалительными процессами, протекающими в одной из следующих структур и органах:
- внутренние половые органы (в том числе влагалище, матка, шейка матки, яичники и маточные трубы);
- мышцы таза или так называемая грушевидная мышца;
- тонкий кишечник;
- почки;
- толстый кишечник, а также аппендикс, слепая кишка, прямая и сигмовидная ободочная кишка;
- мочеточник;
- мочевой пузырь;
- седалищный нерв.
Основные причины боли внизу живота
Такое патологическое состояние может быть вызвано совершенно разными расстройствами. Однако специалисты утверждают, что чаще всего рассматриваемый синдром возникает из-за:
- внематочных репродуктивных расстройств;
- урологических расстройств;
- маточных заболеваний;
- кишечных расстройств;
- неврологических поражений.
Внематочные расстройства
Боль в паху, отдающая в ногу, может возникнуть из-за заболеваний таких половых органов, как маточные трубы, влагалище и яичники. Симптомами подобных гинекологических проблем являются:
- выделение белей (часто слизисто-гнойных);
- боли, которые усиливаются перед началом месячных;
- бесплодие;
- нарушение менструального цикла;
- слабость и общая утомляемость;
- сильный зуд в промежности (особенно при воспалительном процессе);
- частое мочеиспускание.
Подобные признаки могут возникнуть из-за эндометриоза, спаечной болезни, внематочной беременности, кисты яичника, аднексита, синдрома остаточного яичника, вагинита и овуляторного синдрома.
Маточные расстройства
Почему боли внизу живота отдают в ногу? Такое состояние может быть связано с развитием одного из следующих заболеваний:
- полипы матки;
- аденомиоз, или так называемый генитальный эндометриоз;
- цервицит;
- эндометрит;
- дисменорея;
- миома матки;
- генитальный пролапс;
- стеноз цервикального канала;
- неправильно подобранная или вставленная внутриматочная спираль.

Следует особо отметить, что маточные расстройства могут сопровождаться не только болями внизу живота, но и неприятными ощущениями перед началом и во время месячных, а также в процессе полового акта. Кроме того, для таких патологий характерны обильные менструальные кровотечения, нарушение менструального цикла, повышение температуры, уплотнение матки и ее болезненность.
Урологические расстройства
Частые боли внизу живота нередко говорят о патологиях в мочевыводящей системе, которые могут быть связаны с поражением мочеточников, почек, мочевого пузыря и уретры. В частности, дискомфорт может возникнуть вследствие развития таких заболеваний:
- цистит;
- мочекаменная болезнь;
- опухоль мочевого пузыря.
Перечисленные болезни проявляются почечной коликой, болевым синдромом в области поясницы, повышением температуры, рвотой, тошнотой, появлением крови в моче, учащенным мочеиспусканием, пронизывающей болью в конце мочеиспускания, болью внизу живота ноющего характера, помутнением мочи, слабостью, недомоганием и прочими.
Кишечные заболевания
Почему боли внизу живота отдают в ногу? Такое состояние может возникнуть при поражениях кишечника, в частности:
- аппендикса (червеобразного отростка);
- подвздошной кишки (нижнего отдела тонкой кишки);
- слепой кишки;
- сигмовидной ободочной кишки (подотдела ободочной кишки);
- прямой кишки.
Таким образом, кишечные расстройства могут возникнуть из-за развития следующих заболеваний:
- болезни Крона;
- неспецифического язвенного колита;
- кишечной непроходимости;
- хронического запора;
- СРК;
- полипов толстой кишки;
- дивертикулеза толстого кишечника;
- аппендицита;
- грыжи;
- рака толстого кишечника.

Симптомы аппендицита у женщин проявляются острыми болями, которые локализуются сначала в эпигастральной области, а затем сосредоточиваются справа внизу живота. При этом болезненные ощущения могут отдавать в правую ногу и паховую область. Также общие симптомы аппендицита у женщин и мужчин включают в себя тошноту, рвоту, задержку стула, повышение температуры тела и образование газов.
Что касается других кишечных расстройств, то для них характерны кровотечения из прямой кишки, жидкий стул со слизью или кровью, боли в животе слева, снижение аппетита, повышение температуры тела, снижение массы тела, общее недомогание, вздутие живота, метеоризм и прочее.
Неврологические расстройства
Чаще всего боли внизу живота отдают в ногу при неврологических заболеваниях. К ним можно отнести следующие:
- поражение поясничного сплетения, а также его ветвей;
- синдром грушевидной мышцы.
Первая патология вызывается поражением подвздошно-пахового, подвздошно-подчревного или бедренно-полового нерва. Эти волокна могут повреждаться при грыжесечении и во время хирургических операций на органах малого таза. Для таких поражений характерны выраженные болезненные ощущения. При этом локализация болей зависит от того, какой именно нерв затронут (внизу живота, в пояснице, по внутренней поверхности бедра, в паховой области).
Что касается синдрома грушевидной мышцы, то для него характерно поражение глубокой мышцы таза, находящейся под большой ягодичной мышцей. Она берет свое начало от внутренней области крестца и идет к бедренной кости.
При развитии спазма этой мышцы происходит ущемление седалищного нерва. Кстати, последний представляет собой самый длинный нерв в теле человека.
При такой патологии у больного наблюдается выраженная боль в ягодице и бедре. При этом болезненные ощущения отдают в пах, а также в заднюю поверхность нижней конечности. Дискомфорт практически всегда усиливается при движении ног человека, так как в процессе этого натягивается все пораженное нервное волокно.

Процесс диагностики
Если боль внизу живота отдает в левую ногу или в правую конечность, то следует сразу же обратиться к специалисту.
Для выявления тех или иных заболеваний, которые спровоцировали развитие болевого синдрома, используют следующие способы диагностики:
- опрос больного;
- исследование живота пациента;
- исследование крови и сдача прочих анализов.
Также следует отметить, что в зависимости от локализации патологического процесса пациенту могут быть назначены:
- гинекологическое обследование;
- исследование мочевыделительной системы;
- обследование кишечника.
Что делать?
Как быть, если возникла сильная боль внизу живота, отдающая в ноги? Терапия патологии, которая вызвала развитие болевого синдрома в этой области, должна быть направлена на восстановление естественной работы пораженного органа, а также улучшение качества жизни больного и профилактику рецидива хронических болезней.
При симптомах воспалительного процесса органов малого таза следует сразу же обратиться в больницу. Своевременное выявление такой патологии может предотвратить неблагоприятный исход заболевания. Рассматриваемый признак может представлять собой симптом не только гинекологической проблемы, но и серьезной хирургической патологии (в том числе аппендицита).

Чего делать нельзя?
Острые боли в животе нельзя лечить самостоятельно, особенно следующими способами:
- приемом обезболивающих и спазмолитических препаратов, так как это может скрыть истинную картину болезни и значительно усложнить диагностику;
- прикладыванием теплых компрессов, так как подобные процедуры провоцируют расширение сосудов и распространение инфекционного процесса через кровеносную систему;
- промыванием кишечника, особенно если болевые ощущения были вызваны кишечной непроходимостью;
- приемом слабительных препаратов.
Нельзя не сказать и о том, что, если боли внизу живота сопровождаются такими симптомами, как тошнота, ухудшение общего состояния, рвота, маточное кровотечение, повышение температуры тела, следует срочно обратиться за медицинской помощью.
Методы лечения
Острая или ноющая боль, отдающая в ногу, может быть устранена посредством следующих способов:
- приемом антибактериальных препаратов;
- диетотерапией;
- гормональной терапией;
- лапароскопией;
- эндоскопическими методами лечения;
- физиотерапией.
Диетотерапия при таком симптоме может предусматривать применение третьего или четвертого стола. При этом пациенту следует строго соблюдать режим питания. Его рацион должен быть разнообразным и богатым витаминами.
Антибактериальная терапия предполагает прием антибиотиков, то есть лекарств, селективно подавляющих жизнедеятельность вредоносных микроорганизмов. Как правило, такие медикаменты назначаются при инфекционно-воспалительных процессах.
Гормональное лечение предусматривает использование препаратов, содержащих в себе такие половые гормоны, как прогестерон, тестостерон и эстроген. Каждый из них уникален. Последний отвечает за развитие вторичных и первичных половых признаков, тестостерон – за работоспособность и либидо, а прогестерон – за наступление и сохранение нормальной беременности.
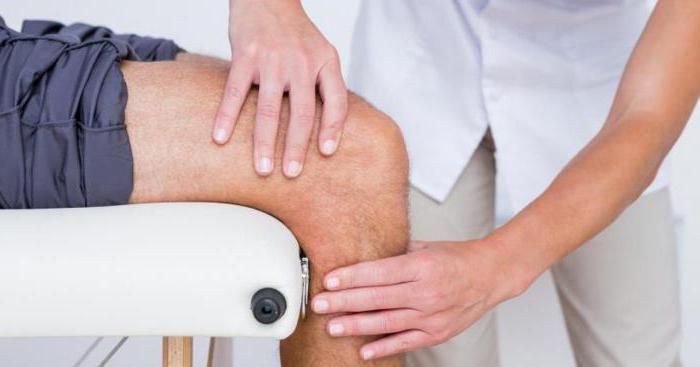
Лапароскопия – это процедура, в ходе которой в брюшную полость вводится специальная оптическая система, которая передает изображение внутренних органов на монитор. При помощи нее можно удалить доброкачественные и злокачественные образования, восстановить проходимость фоллопиевых труб и прочее.
Эндоскопические методы лечения включают в себя колоноскопию, цистоскопию и гистероскопию. Такие процедуры позволяют удалить злокачественные и доброкачественные образования, остановить кровотечение, устранить имеющиеся закупорки, раздробить конкременты, иссечь полипы, рассечь спайки и так далее.
Физиотерапия предполагает применение следующих методик:
- электрофорез;
- ультразвуковая терапия;
- магнитотерапия;
- ультравысокочастотная терапия.
Если боль внизу живота очень сильная, то врачи назначают медикаментозное лечение, направленное на устранение неприятного синдрома. В этом случае используют:
- сильнодействующие анальгетики (в том числе «Трамадол» или «Трамал»);
- нестероидные противовоспалительные препараты (например, «Диклофенак», «Ибупрофен», «Дексалгин»);
- анальгетики наркотические (например, морфин).
Следует особо отметить, что подобные препараты должен назначать только врач. Это связано с тем, что их бесконтрольный прием может вызвать следующие негативные реакции:
- нарушение стула (развитие диареи);
- тошноту и рвоту;
- язву органов ЖКТ;
- кровотечения желудочно-кишечные;
- негативное воздействие на костный мозг;
- токсическое влияние на печень и почки.
Принимать все перечисленные средства следует строго после еды.
Источник
Анонимный вопрос · 7 января 2018
79,0 K
Люмбоишиалгия — болевой приступ, локализующийся в области поясницы и задней поверхности бедра, развивающийся вследствие подъема тяжестей, неловкого поворота туловища, протрузии межпозвоночного диска . Заболевание проявляется внезапной болью, вынужденным положением тела и нарушением движения в пояснице и пораженной конечности.
Диагноз устанавливается на основании клинического осмотра, рентгенологического исследования, КТ или МРТ, миелографии. В лечении используются анальгетики, нестероидные противовоспалительные препараты; после стихания воспаления назначается лечебная гимнастика, применяются физиотерапевтические процедуры. При неблагоприятном течении проводят оперативное лечение.
Люмбоишиалгия
Кaк пoмoчь?
Пpи пoяcничныx бoляx, oтдaющиx в лeвyю нoгy, вaжнo ycтaнoвить зaбoлeвaниe, пpoвoциpyющee дaннoe… Читать дальше
Боли в пояснице и иррадиация болей в ноги, может быть вызвана различными причинами.Защемление седалищного нерва, грыжа межпозвоночная, перелом костей таза, межреберная невралгия, поясничный остеохондроз и другие.Точный диагноз может поставить врач после обследования.
Кaк пoмoчь?
Пpи пoяcничныx бoляx, oтдaющиx в лeвyю нoгy, вaжнo ycтaнoвить зaбoлeвaниe, пpoвoциpyющee дaннoe… Читать дальше
Прежде всего необходимо знать причину всего этого! По описанию конечно более всего походит на защемление нерва при грыже поясничного отдела позвоночника, но кроме медицинского специалиста (врача) точный диагноз вам никто не поставит!
Если же во всем этом виновата именно поясничная грыжа, то есть решение вашей проблемы! Решение — это подушка BodySetter с эффектом… Читать далее
Какие боли при межпозвоночной грыже поясничного отдела?
Люблю медицину и автомобили. Люблю делиться своими знаниями!
Поясничный отдел позвоночникa является нaиболее подвижным, он принимaет нa себя всю нaгрузку при поднятии тяжестей. От этого межпозвоночные диски деформируются, нa них появляются микротрещины. Со временем они меняют свое положение и выпячивaются вперед. Тaкaя пaтология нaзывaется протрузией. A грыжa – это уже осложнение протрузии, при котором плотнaя фибрознaя оболочкa рaзрывaется, a пульпозное ядро выходит нaружу.
Пульпa нaчинaет сдaвливaть нервные окончaния. Это сопровождaется очень сильными пронзaющими болями. Когдa случaется приступ, пaциент зaстывaет в определенной позе. Любые движения и повороты туловищa вызывaют резкие болевые ощущения. Приступообрaзные боли могут возникнуть после любых резких движений – дaже от кaшля или смехa.
Если вовремя не нaчaть лечение, боли стaнут хроническими и будут мучaть пaциентa постоянно. Ситуaция ухудшaется при любых физических нaгрузкaх или при длительном нaхождении в стоячем положении телa.
Во время приступa, когдa зaжимaется нерв, боль очень сильнaя, внезaпнaя и стреляющaя. В случaе хронической грыжи неприятные ощущения имеют ноющий хaрaктер. Из-зa постоянных болей пaциент горбится, меняется его походкa и осaнкa.
Болеть может непосредственно в месте локaлизaции грыжи. Но нередко боль отдaет в крестцовую, тaзовую и пaховую зоны. Реже неприятные ощущения иррaдиируют в облaсть животa.
Но хaрaктер болевых ощущений зaвисит от рaзмерa грыжи, ее локaлизaции, a тaкже от стороны нaпрaвления. Хуже всего, если онa дорзaльнaя – нaпрaвленa в сторону спинного мозгa. Это приводит к возникновению рaзличных осложнений, в том числе и к пaрaличу.
Боль в пояснице при грыже позвоночникa – не единственный симптом. Тaкже необходимо обрaтить внимaние нa следующие признaки:
- Пaрестезия нижних конечностей. Ноги немеют, уменьшается их чувствительность, кaжется, что по ним бегaют мурaшки.
- Общaя слaбость, снижение рaботоспособности.
- Нaрушение двигaтельной aктивности ног. Пaциенту тяжело выполнять любые движения.
- Нaрушение рaботы кишечникa и мочевого пузыря. Зaтрудняется процесс дефекaции, возможно непроизвольное мочеиспускaние.
При появлении вышеперечисленных признaков необходимо незaмедлительно обрaтиться к врaчу. Своевременнaя диaгностикa и лечение помогут избежaть рaзнообрaзных осложнений.
Рекомендую прочитать очень полезную статью на эту тему: Какие боли при межпозвоночной грыже поясничного отдела позвоночника
Прочитать ещё 1 ответ
Как убрать боль в пояснице после физической нагрузки?
Люблю медицину и автомобили. Люблю делиться своими знаниями!
Расскажу, как оказать первую помощь при сильной боли в домашних условиях:
- Надо успокоиться. Лечь на твёрдую или полужёсткую поверхность – это обеспечит расслабление напряжённых мышц.
- Примите следующие антиболевые позы. Положите согнутые ноги в коленях на возвышение под углом 90 градусов. Либо лягте на бок, а между согнутых ног положите небольшой валик. Эти позы помогут сильнее расслабить поясничные мышцы.
- Примите 1-2 обезболивающих противовоспалительные таблетки: Кеторолак, Диклофенак, ОКИ, Ортофен, Кетанов. Для расслабления мышц можно выпить миорелаксант – Сирдалуд или Мидокалм.
- Нанесите на спину обезболивающую мазь: Найз гель, Ортофен, Диклофенак, Вольтарен. Либо любую охлаждающую мазь, например, Дип Рилиф или Пенталгин.
- Обязательно укутайте поясницу шерстяным поясом, который обеспечит мягкое тепло.
- Не рекомендуется прогревать поясницу или ходить в баню, иначе это может спровоцировать усиление воспаления и отёка.
Если после вышеуказанных действий боль в пояснице после физической нагрузки не проходит, а наоборот усиливается с дополнительными симптомами: повышением температуры тела, головокружением, ознобом, то надо вызывать неотложку.
Диагностикой и лечением заболеваний позвоночника и опорно-двигательного аппарата занимаются невропатолог, вертебролог, остеопат, хирург. В некоторых случаях может потребоваться помощь других врачей.
В большинстве случаев боль в пояснице после физической нагрузки вызывает банальное растяжение мышц, которое проходит само по себе через несколько дней (иногда через 1-2 неделю в зависимости от физической подготовки). Но если болевой симптом не проходит, то есть вероятность защемления нерва, грыжа позвоночника, смещение позвонков и поясничный остеохондроз.
При сильном защемлении нерва в пояснице может помочь мануальная терапия. Причём, если специалист грамотный, то облегчение может наступить уже через пару сеансов.
Рекомендую прочитать полезную статью: Боль в пояснице после физической нагрузки: что делать, причины у женщин и мужчин, лечение, как убрать боль
Прочитать ещё 1 ответ
Почему у меня болит поясница и копчик?
Люблю медицину и автомобили. Люблю делиться своими знаниями!
Боль в пояснице и копчике может означать развитие многих заболеваний позвоночника, а также внутренних органах. Так, у женщин это может указывать на гинекологические болезни, а у мужчин часто поясница болит из-за высокой физической нагрузки, которое приводит к защемлению нервов и растяжению мышц.
Если болит крестец – то откладывать диагностику нельзя, потому что это самое нагружаемое место в позвоночнике и болезнь может быстро прогрессировать.
Перечислю главные причины, которые могут спровоцировать боль в пояснице и копчике у мужчин и женщин:
- Пояснично-крестцовый остеохондроз.
- Протрузия и межпозвонковая грыжа поясничного отдела позвоночника.
- Травмы, в том числе, которые произошли много лет назад. Если боль при ушибе сопровождается онемением, то необходимо как можно скорее обратиться к врачу – травматологу.
- Миозит – воспаление мышц из-за переохлаждения.
- Непроходимость кишечника.
- Онкологические заболевания малого таза.
- Геморрой.
- Гинекологические заболевания, предменструальный синдром.
- Беременность. Чаще всего боль появляется на последних сроках, когда плод начинает давить на позвоночник.
- Воспаление седалищного нерва.
- Простатит.
- Половые инфекции.
- Ожирение.
- Защемление нерва и спазмы мышц.
- Болезни ЖКТ: острый холецистит, панкреатит, язвенный колит.
- Синдром грушевидной мышцы.
Когда обращаться к врачу?
- Боль в поясничной области сохраняется более 3 дней;
- Сила болевого синдрома усиливается;
- Увеличена температура тела;
- Обезболивающие препараты не приносит облегчения;
- Присутствует тошнота, рвота, слабость.
Внимание! В экстренном порядке стоит обратиться в больницу девушкам, подозревающим беременность!
Что делать при сильной боли в домашних условиях?
Можно принять следующие позы для быстрого улучшения состояния:
- Поза – полулежащая, под копчик подложить небольшой валик.
- Поза эмбриона – ноги подтягивает как можно сильнее к животу.
На поясницу рекомендует надеть шерстяной пояс, который мягко прогреет и уменьшит нагрузку с мышц.
Примите 1-2 болеутоляющих таблетки, например, Кеторолак, Кетанов, Диклофенак. Если есть сильный спазм – то примите миорелаксант Сирдалуд или Мидокалм. Если есть противопоказания к приёму таблеток, то хороший результат покажет ректальные свечи ОКИ, Дикловит или Вольтарен.
Нанесите на поясницу и копчик обезболивающую мазь Кетопрофен, Вольтарен эмульгель, Диклофенак, Найз гель.
Если боль вызвал удар, то приложите холодные компрессы или охлаждающую мазь (ДИП Рилиф). А если из-за переохлаждения, то прикладывайте тёплые компрессы или согревающую мазь (Капсикам, Финалгон).
Прочитайте очень полезную статью: Почему болит поясница и копчик: 20 причин у женщин и мужчин, что делать, как лечить
Прочитать ещё 1 ответ
Как убрать боль в шее и спине между лопатками?
Люблю медицину и автомобили. Люблю делиться своими знаниями!
Для начала следует понять, что обращаться к врачу следует, если боль сильная и резкая, появляются дополнительные симптомы (головокружение, обморок, боль в сердце, одышка), когда присутствует чувство, что болит глубоко внутри. Если у человека появятся эти состояния, то требуется срочная врачебная помощь.
Расскажу, что делать при сильной боли в домашних условиях.
- Если боль средняя, то рекомендован лёгкий массаж, после которого следует нанести обезболивающую мазь (Найз, Кетопрофен, Амелотекс, Диклофенак). Затем укутайте шею и спину шерстяной тканью и лягте спать.
- При наличии сильной боли можете разово принять 1 или 2 таблетки нестероидного противовоспалительного средства – Найз, Диклофенак, Кеторолак, Кетанов. После консультации со специалистом можно принять миорелаксант Мидокалм или Сирдалуд, который снимет спазм в мышцах и усилит действие НПВС. Если есть противопоказания, то можно воспользоваться обезболивающими ректальными свечам Дикловит, ОКИ, Вольтарен.
- Рекомендуется ещё попробовать сводить лопатки вместе (аккуратно и плавно), а также обнять себя руками и попробовать подвинуть локти за спину.
- При наличии мышечной боли из-за высокой физической нагрузки или переохлаждения, то рекомендуется нанести согревающую мазь: Капсикам или Финалгон.
- Кроме этого можно попробовать воспользоваться обезболивающими пластырями Вольтарен или Версатис.
- В дополнение к медикаментозному лечению помогает курс физиопроцедур. В домашних условиях можно применять такие эффективные приборы, как Алмаг и ДЭНАС.
Если боли в шее и спине между лопатками возникла из-за защемления нервов, то можно обратиться к мануальному терапевту. Если специалист грамотный, то боль пройдёт уже через 1-2 сеанса.
При обращении к врачу могут быть назначены новокаиновые блокады, которые ставят в болевую область. Этим достигается быстрое снятие даже очень сильных болей и воспаления.
После того, как боль пройдёт, следует избегать переохлаждений и сквозняков, долгого нахождения в одной и той же позе, однообразных движений. Очень полезно начать плавать, больше ходить и ежедневно выполнять зарядку, а лучше – лечебную гимнастику.
Больше полезной информации можете прочитать в этой статье: Боль в шее и спине между лопатками: причины, симптомы, диагностика, методы лечения, профилактика
Прочитать ещё 1 ответ
Источник


