Колит в правом боку под ребрами трудно дышать
Когда колит в правом боку под ребрами при вдохе, то причины могут быть патологические – связаны с каким-то недугом либо физиологические – с определенными обстоятельствами в момент появления симптома, например, на фоне чрезмерной физической активности, долгого бега.
Этиология болезненных и покалывающих ощущений в области проекции печени базируется на нарушении функциональности самой железы, желчного пузыря либо желчевыводящих каналов. Легкий дискомфорт в боку – сигнал организма о сбое. Отсутствие своевременной терапии может привести к печеночной колике.
Это внезапный болевой приступ, который характеризуется выраженным и интенсивным болевым синдромом. Первопричиной выступает спазм либо закупорка желчных каналов. Нередко боли возникают вследствие проникновения конкремента в желчный проток. Но существуют и другие причины.
Почему колит под правым ребром при вдохе – причины и провоцирующие факторы, особенности локализации симптома, как определить заболевание, и что делать, если сильно болит?
Колющая боль в правом боку во время вдоха и причины
В области правого подреберья расположены важные органы. Это печень, желчный пузырь и протоки, выводящие желчь, головка поджелудочной железы, часть 12-перстной кишки и ободочная кишка.
Кроме того, в зону правого подреберья может подниматься отросток аппендикса – это аномальная картина, но все же в медицинской практике встречается.
На фоне нарушения любого из органов развивается дискомфорт или выраженный болевой синдром.
Болеть может на вдохе (чаще) и на выдохе (реже). Как правило, когда дыхание равномерное и спокойное, боль уходит.
Заболевания печени
В толще человеческой печени отсутствуют нервные рецепторы, поэтому сама железа не может приводить к болевому синдрому. Когда в печеночных тканях протекают патологические процессы, пациент об этом даже не догадывается – симптомы отсутствуют.
Вследствие этой особенности органа, опасные заболевания как вирусный гепатит C, жировая инфильтрация протекают долго – пока не развивается циррозное поражение. Нервные рецепторы имеются только в капсуле, выстилающей печень.
Когда проявляется гепатомегалия (орган увеличивается в размере под воздействием негативных факторов), капсула растягивается, что приводит к колющим неприятным ощущениям в боку во время вдоха.
Печень может увеличиваться и «покалывать» в таких ситуациях:
- Во время физической активности – бег, занятия на тренажерах. Когда человек подвергает организм высокой нагрузкой, ускоряется кровообращение, в печень поступает больше крови, она набухает, капсула растягивается, что приводит к покалыванию.
- Аналогичная картина проявляется на фоне сердечной недостаточности. Сердце не справляется со своей задачей – перекачкой биологической жидкости, и она скапливается в печени, нижних конечностях. Но в отличие от первого примера, дискомфорт в области проекции печени присутствует постоянно.
Болеть печень и покалывать может во время беременности, как правило, дискомфортные ощущения проявляются на поздних сроках, что связано с давлением на железу.
Растяжение капсулы возможно при других заболеваниях. Это хронический и острый гепатит, алкогольное или токсическое поражение железы, неалкогольная жировая болезнь, доброкачественные и злокачественные новообразования.
Еще причина – паразитарные болезни печени – альвеококкоз, эхинококкоз, аскаридоз, инфицирование лептоспирами.
Патологии желчного пузыря
Желчный пузырь хранит желчь, которую продуцирует печень. Желчь активно участвует в пищеварительном процессе. Когда человек употребляет пищу, то желчный пузырь начинает сокращаться и выплескивать содержимое в желчный канал, который уже поставляет биологическую жидкость в кишечник.
В желчном пузыре нередко формируются конкременты. Это патология носит название желчекаменной болезни. Камней может быть много или один, они разного размера, формы и структуры. Именно по этой причине при сокращении желчного может покалывать в правом боку.
Когда камни мелкие, их много, ситуация критичнее, поскольку они могут закупорить желчевыводящие протоки, что приводит к резкой боли. Это желчная колика.
На фоне холецистита (воспалительный процесс в желчном пузыре) также проявляются покалывания в боку. Если у пациента острая форма болезни, то болевой синдром интенсивный, имеет свойство усиливаться. При хроническом течении боль умеренная, проходящая. К основному фактору, который провоцирует симптом, относят жирную еду.
Причины и факторы, приводящие к боли
В медицинской практике выделяют множество причин, которые приводят к болезненным и покалывающим ощущениям в печени. Чаще всего этиология основывается на сбое в работе самой железы, реже – причина кроется в проблемах с другими органами:
- Воспаление головки поджелудочной железы.
- Воспаление 12-перстной кишки.
- Воспалительный процесс, который затронул межреберные нервы.
- Аппендицит (при атипичном расположении).
Колит в правом боку при разрыве печени – травма, которая является следствием другой болезни, реже – самостоятельной патологией.
Особенности локализации болевого синдрома
Дискомфортные колющие ощущения могут возникать в любой области правого бока – вверху, ниже, правее или левее. Болеть может в одном месте, либо неприятные ощущения распространяются на спину, грудную клетку.
Если проявляется болевой синдром ниже ребер сбоку – это указывает на поражение печени. К дополнительным симптомам относят тошноту, рвотные позывы. Боль может иррадиировать в шею, спину. Когда наблюдается разрыв кисты в печени, болезненность усиливается, при этом немного смещается вниз.
Боль при нарушении работы желчного
К основным причинам относят сильный стресс (психологический или физический), погрешности в питании, курение, потребление алкогольной продукции.
У пациента появляется боль справа в боку, болеть может сзади в области лопатки, либо спереди – ближе к грудной клетке. Симптом колющий, во время глубокого вдоха имеет свойство усиливаться. Длится недолго – от 10 до 20 минут, иногда несколько минут.
Обычно болевой синдром развивается незамедлительно, если пациент скушал жирное, сладкое, мучное либо употребил алкоголь, холодные напитки. Выраженность боли слабая, если сравнивать с проникновением конкремента в желчный канал.
Колики и увеличение температуры
Если болевой синдром сопровождается увеличением температурного режима тела, это свидетельствует об остром процессе. Медлить нельзя, единственный способ избежать негативных последствий, вызвать скорую помощь. При выраженной боли и температуре человека должны госпитализировать. Причин много – острая форма гепатита, аппендицит, перитонит, холецистит.
Колики при вдыхании и движении
В некоторых случаях боль сверху в боку – это следствие физиологических причин. Она развивается при быстрой ходьбе, во время бега либо активности после приема пищи.
На фоне чрезмерного продуцирования адреналина расслабляются и растягиваются желчевыводящие пути. Вследствие нагрузки печень наполняется кровью, орган увеличивается, что затрагивает нервные корешки, локализующиеся в капсулах.
По этой причине человек чувствует покалывание и дискомфорт.
Повышенная нагрузка на организм может спровоцировать спазм диафрагмы у неподготовленного человека. Болевой синдром проявляется при вдохе, на выдохе становится легче. Длится недолго – до 10 минут. Клиника уходит при нормализации дыхания.
Боль при печеночной колике
Приступ печеночной колики у пациентов всегда развивается неожиданно. Его длительность варьируется от пары минут до 2-х часов, иногда длится сутки (редко).
Рассмотрим симптомы и их этиологию в таблице:
| Симптом | Почему появляется |
| Острый колющий болевой синдром в правой части живота вверху. Боль нарастает в течение 10-50 минут, сохраняется в течение 2-6 часов. Когда длительность болевых ощущений от 6 часов, то, скорее всего, причиной выступает острая форма холецистита | В желчных каналах локализуются нервные окончания, которые отличаются высокой степенью восприимчивости. На фоне растяжения желчевыводящих каналов они раздражаются, развивается болевой синдром. |
| Боль иррадиирует в правое плечо, верхнюю конечность, в область лопатки, грудной клетки | Причина – раздражаются нервные окончания ветвей спинномозговых нервов, участвующих в иннервации печеночной и 12-перстной связки. |
| Тошнота, многократная рвота, не приносящая человеку облегчения | Симптоматика развивается рефлекторно |
| Учащение пульса | Это ответ на болевые ощущения |
| Пожелтение кожи | Если произошло закупоривание конкрементом холедоха, путь для желчи блокируется, пигментные вещества проникают в кровоток, что придает своеобразную желтоватую окраску кожному покрову. |
На фоне печеночной колики только в редких случаях возрастает температура тела до 37-37,5 градусов.
Диагностика
Чтобы понять причину колющей боли, необходима глубокая диагностика. На первичной консультации врач знакомится с жалобами пациента, собирает анамнез, проводит физикальный осмотр. Доктор пальпирует печень, использует метод перкуссии (чтобы подтвердить либо опровергнуть гепатомегалию). После назначаются исследования.
УЗИ печени и желчного пузыря
УЗИ по праву можно назвать «золотым стандартом» диагностики, поскольку у методики имеется масса преимуществ по сравнению с другими вариантами.
К ним относят высокую информативность – от 95%, безопасность, доступность, отсутствие необходимости в предварительной подготовке.
Плюс – невысокая стоимость. Это актуально, если пациент с колющими ощущениями в правом боку обратился за помощью в частную клинику.
С помощью УЗИ можно диагностировать деформацию желчного пузыря, его сморщивание, сужение или патологическое расширение протоков.
Аппарат помогает выявить конкременты (единичные или множественные). УЗИ печени показывает точные размеры самого органа, поперечника, края и контуры долей.
КТ
Когда УЗИ предоставляет неполную картину, назначается КТ. Это современный метод исследования, позволяющий выявить минимальные новообразования в печени, желчном пузыре и др. органах.
КТ изучает структуру железы послойно. На основании изменений может выявить очаговые либо диффузные поражения, границы и структуру органа. Любая разновидность КТ позволяет обнаружить аномальное строение, опухоли, воспаление, закупорку желчевыводящих каналов, разрыв печени. КТ предоставляет возможность отличить одно новообразование от другого, и более конкретно предположить, какая проблема у пациента.
Эндоскопическая ретроградная холангиопанкреатография
Рекомендуется с целью обследование желчного пузыря и желчевыводящих путей. Посредством специальной аппаратуры вводит контрастное вещество, которое видно на рентгене. После проводится ряд снимков, чтобы выявить дефекты и нарушения.
Что делать, если сильно колит справа в боку?
Когда покалывание в боку появляется после приема пищи, то надо разобраться, на какие продукты реагирует организм. Иногда помогает диетическое питание, в тяжелых случаях требуется обратиться к гастроэнтерологу, он назначит лечение.
При сильной и резкой боли необходимо вызывать скорую помощь. Обезболивающие применять нельзя, они смажут клиническую картину, что затруднит постановку правильного диагноза.
Нельзя ставить грелку в области проекции печени, поскольку она может ускорить патологический процесс, спровоцировать осложнения.
Если болеть бок начал во время бега, то нужно остановиться, немного наклониться вперед и переждать 4-5 минут. Болевые ощущения уйдут. Когда болевой синдром и/или покалывание не проходят, то обращаются к доктору.
Когда колика прошла, но состояние не улучшилось, остались другие симптомы, то нужно вызывать бригаду медиков либо самому обратиться клинику.
Источник
Одной из самых неприятных болей является боль в правом подреберье при вдохе. Особенно она усиливается, когда человек глубоко вдыхает воздух. Часто это говорит о том, что прогрессируют заболевания печени и желчного пузыря, например, гепатит, холецистит, появляются камни в желчном пузыре.
В таком случае лучше всего обратиться к гастроэнтерологу. Но в ряде случаев причиной болезненных ощущений при вдохе могут быть заболевания, которые не связаны с данными органами, поскольку в правом подреберье также находятся:
- изгиб ободочной кишки;
- верхняя часть правой почки;
- надпочечник;
- брюшинная часть;
- правая часть диафрагмы, которая разделяет грудь и брюшную полость.
Также причиной может быть пораженная поджелудочная железа, двенадцатиперстная кишка, желчные протоки. Или же дискомфорт и сильные болезненные ощущения вызывают заболевания нервной системы и мочевыделительной.
В первую очередь, при болях обращаются к терапевту. Благодаря ему можно определить диагноз. В то же время он может направить вас к тому врачу, который вам необходим. В том числе заболевание может вылечиться хирургом, травматологом, гастроэнтерологом, кардиологом, инфекционистом, эндокринологом и даже гинекологом. Обратим внимание на ряд болезней, которые чаще всего встречаются, когда возникает боль в правом подреберье. Рассмотрим их причины, симптомы, возможную диагностику и методы лечения.
Если при вдохе возникла сильная острая боль в правом подреберье, то важно быстро вызвать скорую помощь. До ее приезда не принимайте препараты для облегчения, ведь вам еще не известна точная причина болезни. Важно дождаться достоверного диагноза. Для того, чтобы снять болевые ощущения, приложите холод.
Основные заболевания
Острый холецистит
 Является воспалением желчного пузыря.
Является воспалением желчного пузыря.
Есть две разновидности заболевания – острая и хроническая.
Первая чаще всего развивается в следствии обострения желчнокаменной болезни, вызывающейся нарушением оттока желчи. Происходит это в результате закупорки общего желчного протока или его ущемления желчным камнем, который находится в шейке пузыря либо в протоке.
Вторая форма болезни возникает постепенно, провоцирующими факторами являются неправильное питание и психоэмоциональные нагрузки, в результате которых желчь перестает правильно поступать в желчевыводящие протоки, её застой начинает повреждать пузырь, и в результате возникают инфекции.
Среди микробов, которые возбуждают это заболевание, особую роль отвели кишечной палочке, энтерококкам и стафилококкам.
Уделим внимание симптоматике:
При острой форме в первую очередь возникает очень сильная боль в правом подреберье, обычно спереди. Интенсивность ее может меняться приступообразно, происходит иррадиация в спину и низ живота, возникают зоны гиперестезии. Если пощупать под ребром, то напрягаются мышцы, также возникает острая боль при вдохе. Сразу сложно нащупать желчный пузырь. Кроме того, появляется рвота, температура тела достигает 39 градусов. Если в этой критической ситуации не вызвать скорую помощь, которая отвезёт больного в хирургическое отделение, то воспаление перейдёт на печень, поджелудочную железу, может возникнуть перитонит и другие осложнения, например, токсический шок.
При хроническом холецистите боли ноющие, не интенсивные, усиливающиеся после нарушения диеты и физических нагрузок. При обострении обычно повышается температура, появляется озноб, усиливаются боли.
При появлении данных симптомов необходимо сразу обратиться к врачу, чтобы выяснить причины их возникновения. Для этого проводится тщательная диагностика. Не обойдется без клинического анализа крови, чтоб определить уровень наличия лейкоцитов, непрерывного дуоденального зондирования, холицистографии, гепатобилисцинтирафии и ультразвукового исследования.
Первоначальное лечение больной проходит в стационаре — ему назначают капельницы, внутримышечные инъекции, подбирают таблетированные формы препаратов для нормализации работы желчевыводящих путей. Затем он продолжает лечение дома, соблюдая назначенную доктором диету и медикаментозную терапию.
В экстренных случаях, когда консервативное лечение не приносит результата, желчный пузырь удаляют.
Перикардит
Является воспалением околосердечной сумки. Может иметь инфекционный, ревматический либо постинфарктный характер. Основные симптомы – острая, резкая боль в правом подреберье, слабость и кашель, которые при глубоком вдохе усиливаются. Сопровождается заболевание сильными одышками. Кроме болей в ребрах, болезненные ощущения распространяются на сердце, левую лопатку, область шеи, плечей. Боль постепенно нарастает и может длиться на протяжении многих дней и часов. Временно ее ослабить могут наркотические анальгетики, но это опасно.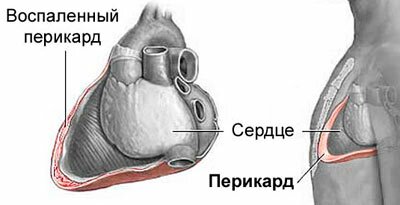
Диагностируется перикардит при помощи сбора анамнеза, осмотра пострадавшего (проверяют сердце) и проведения исследований биологических материалов в лаборатории.
Также необходимы:
- ЭКГ,
- рентгенография
- эхокардиография,
- МРТ и МСКТ сердца,
- изредка биопсия.
Если определили острый перикардит, то переходят к постельному режиму, пока процесс не стихнет. При хроническом диагнозе также необходима пониженная физическая активность, поскольку больной постоянно чувствует слабость.
Лечение зависит от причины, вызвавшей воспаление (инфекция, системные заболевания, сердечные патологии), и формы протекания, и может включать в себя антибиотики, НПВП, глюкокортикоиды, препараты калия и магния, а также диету с пониженным содержанием соли.
Не предпринимая никаких мер перикардит начнет угрожать жизни. Возникнет нагноение, и начнет развиваться тампонада сердца, когда из накопившейся жидкости сердце и сосуды сдавливаются. Тогда без работы хирурга не обойтись, но и она не всегда бывает эффективной, поскольку уже могут начаться необратимые изменения. Поэтому лучше предотвращать развитие болезни и проводить профилактику. Для этого необходимо обратиться к соответствующим врачам – кардиологу и ревматологу, которые назначат регулярные обследования, определят оптимальный уровень нагрузки и режим питания.
Миозит
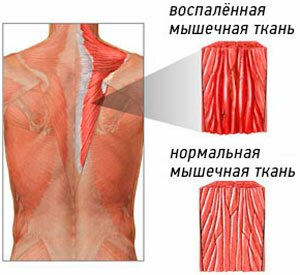 Является воспалительным процессом в скелетных мышцах, в частности в поперечно-полосатой мускулатуре туловища. В зависимости от количества поражённых групп мышц различают локальный или полимиозит. При дополнительном поражении соединительной/нервной ткани говорят о дерматомиозите/нейромиозите.
Является воспалительным процессом в скелетных мышцах, в частности в поперечно-полосатой мускулатуре туловища. В зависимости от количества поражённых групп мышц различают локальный или полимиозит. При дополнительном поражении соединительной/нервной ткани говорят о дерматомиозите/нейромиозите.
Миозит может поразить любые мышцы, но наиболее часто страдают мышечные волокна шеи, груди, поясницы, конечностей.
Причины появления заболевания многообразны. Оно может возникнуть в результате:
- травм,
- инфекционных заболеваний,
- паразитарный инвазий,
- аутоиммунных болезней,
- токсического воздействия,
- сильных или однообразных физических нагрузок (часто возникает у токарей, музыкантов, водителей, спортсменов и т.д.),
- переохлаждения.
Основной симптом — боль, возникающая в месте поражённой мышцы. Сначала она проявляется только при движении или нажатии, носит слабый, ноющий характер. Постепенно интенсивность боли усиливается, она становится постоянной. При этом мышца очень плотная и сильно напряжена, также она может покраснеть, начать отекать, стать горячей.
Если повышается температура тела и появляются очень болезненные уплотнения, то это указывает на развитие гнойного миозита.
В зависимости от локализации поражения, симптоматика может несколько различаться. Например, если затрагиваются шейные мышцы, то трудности возникают не только с движениями головы, но и глотанием, если грудные, то нарушаются функции дыхания, если поясничные, то сложным становится передвижение, при этом боль может чувствоваться и спереди, и сзади, и в подреберье, и внизу живота. Поражение мышц конечностей может привести к полной обездвиженности, поскольку пациент, стремясь облегчить страдания, начинает снижать нагрузки, мышцы и суставы перестают работать и атрофируются.
Именно поэтому при появлении болезненных участков необходимо обратиться к терапевту, который на основании симптоматических проявлений и пальпации установит первичный диагноз, окончательно подтвердить который помогут электромиография, анализы на ревмофактор и С-реактивный белок, биопсия.
Лечение состоит из двух направлений:
- снятия болевых ощущений с помощью обезболивающих и противовоспалительных препаратов, восстановления утраченного объёма движений с помощью лечебной физкультуры,
- устранения первопричины (инфекции, гильминтов и пр). При наличии гноя необходимо его удаление хирургическим путём.
Также, в стадии ремиссии и если миозит имеет не паразитарный, токсический или гнойный характер, не обойтись без физиопроцедур и массажа.
Почечная колика
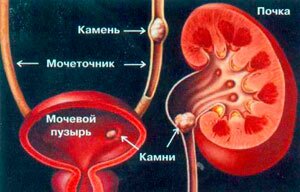 Является не заболеванием, а симптомом, который связан с закупоркой верхних мочевыводящих путей камнем, опухолью, кровяным сгустком, перегибом, при этом нарушается ток мочи направленный из почки к мочевому пузырю, в результате большого скопления жидкости усиливается её давление на почечную лоханку и возникает острая, имеющая схваткообразный характер и усиливающаяся при вдохе, боль в правом подреберье сзади, которая может отдаваться в живот спереди, пах, ногу. Часто появляются тошнота и рвота, повышается температура тела. Кроме того, застой мочи может вызвать воспаление почки, что также добавит болезненных ощущений.
Является не заболеванием, а симптомом, который связан с закупоркой верхних мочевыводящих путей камнем, опухолью, кровяным сгустком, перегибом, при этом нарушается ток мочи направленный из почки к мочевому пузырю, в результате большого скопления жидкости усиливается её давление на почечную лоханку и возникает острая, имеющая схваткообразный характер и усиливающаяся при вдохе, боль в правом подреберье сзади, которая может отдаваться в живот спереди, пах, ногу. Часто появляются тошнота и рвота, повышается температура тела. Кроме того, застой мочи может вызвать воспаление почки, что также добавит болезненных ощущений.
Несмотря на понятный механизм появления боли, в 40% случаях причины закупорки мочеточника, а значит и почечной колики, определить невозможно.
В любом случае, при появлении сильных болей в пояснице необходимо срочно вызывать скорую помощь или самостоятельно доставить больного в урологическое отделение стационара, где врач проведёт визуальный осмотр, а также назначит внутривеную урографию, по итогам которой станут понятны причины, в т.ч. редкие, вызвавшие болевой приступ, и назначено соответствующее лечение — от диеты и постельного режима до хирургического вмешательства.
Вовремя ничего не предприняв, может возникнуть бактериемический шок. Пораженная почка не сможет функционировать как раньше. А также начнет формироваться стриктура мочеточника.
Тромбоэмболия крупной ветви легочной артерии
Данное заболевание возникает при закрытии тромбом просвета лёгочной артерии. Обычно это случается у людей с повышенной свёртываемостью крови.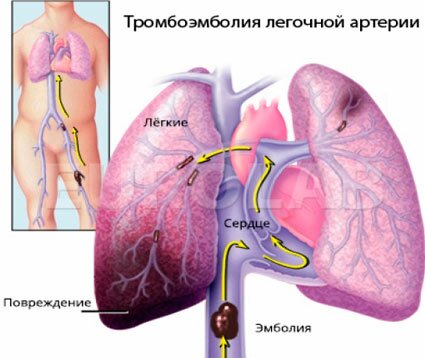
Причины сгущения крови многообразны и могут быть вызваны:
- длительной обездвиженностью/малоподвижностью человека, в результате болезни, пожилого возраста, ожирения, рабочего режима;
- нарушениями работы сердечно-сосудистой системы и проблемами с дыхательными путями, в результате которых возникает венозный застой и замедляется приток крови;
- постоянным приёмом большого количества диуретиков, из-за которых организм теряет много воды, кровь становится более вязкой и повышается гематокрит;
- злокачественными образованиями, при которых кровь содержит много эритроцитов и тромбоцитов, из-за чего образовываются тромбы;
- длительным прием лекарств, повышающих процесс свертывания крови;
- варикозной болезнью, при которой застаивается венозная кровь;
- курением.
При возникновении данного недуга появляются следующие симптомы:
- резкая боль за грудиной, которая также может наблюдаться в правом или левом подреберье, усиливающаяся при вдохе и кашле;
- сухой кашель;
- отдышка;
- сильная бледность;
- начинается тахикардия;
- падает артериальное давления, в результате чего человек может упасть в обморок.
Также для синдрома характерным проявлениям стал судорожный рефлекс и гемиплегия, т.е. полный односторонний паралич.
При появлении данных симптомов, особенно если они ярко выражены, важно человека как можно быстрее госпитализировать, т.к. медлительность может привести к серьезным осложнениям и даже летальному исходу.
Для выявления/подтверждения данного заболевания проводят ряд диагностических мероприятий:
- берут на анализ кровь, по которому определяют уровень холестерина, сахара, мочевой кислоты, свёртываемость, тропонина Т или I, количество D-димеров;
- исследуют анализ мочи, который позволяет выявить возможные сопутствующие недуги;
- проверяют состояние сердца и сосудов с помощью ЭКГ, УЗДГ, эхокардиографии;
- выявляют проблемы с лёгкими с помощью спиральной компьютерной томографии, ангиопульмонографии, перфузионной сцинтиграфии.
Лечение зависит от того, насколько сильно поражены сосуды, а также от общего состояния пациенты и результатов диагностики. Обычно заключается в антикоагулянтой терапии, оксигенотерапии и тромболитической терапии, в серьезных случаях требуется хирургическое удаление тромба.
Кроме вышеперечисленных заболеваний, боль в правом подреберье при вдохе возникает из-за бронхо-легочных заболеваниях, основным проявлением которых является сильный кашель, хрипы, боль между лопаток и спереди, в грудной клетке, может быть следствием дегенеративных заболеваний спины или межрёберных нервов, тогда возникают боли острые и длительные, а иногда и перелома рёбер, характеризующегося резкой болью, выдержать которую вначале практически невозможно, затем она слабеет. Однако все эти недуги были подробно рассмотрены нами в статье “Боли в левом боку при вдохе”, поэтому о них говорить мы не будем, отметим лишь, что симптоматика здесь в основном правосторонняя.
И в заключение примите наш совет: если при вдохе вы почувствовали боль в правом подреберье и не знаете причину, тогда обратитесь срочно к врачу, что позволит вам избежать возможных осложнений и вы сможете быстрее справиться с проявлениями недуга.
Источник