Контакт по кори взрослым не привитые
Как проводится вакцинация контактных лиц в очагах заболеваемости корью? Почему профилактические мероприятия порой оказываются неэффективными и привитые по эпидемическим показаниям из числа контактных все равно заболевают? От чего зависит формирование правильного иммунного ответа при вакцинопрофилактике кори у контактных лиц в очагах заболевания?
На языке чисел
Корь является крайне заразной тяжелой болезнью вирусного происхождения. Индекс контагиозности составляет 95–96 %, а естественная восприимчивость равна 100 %. По оценкам Всемирной организации здравоохранения (ВОЗ), в 1980 г., до начала широкого распространения вакцинации, произошло 2,6 млн случаев смерти от кори. Несмотря на наличие безопасной и эффективной вакцины, во всем мире корь остается одной из основных причин смерти среди детей раннего возраста. В 2013 г. от данного заболевания умерли 145,7 тыс. человек, большинство из которых дети в возрасте до 5 лет.
По данным ВОЗ, ускоренные мероприятия по иммунизации позволили значительно снизить уровень смертности от кори. С 2000 г. в рамках массовых кампаний вакцинации против этой болезни было привито более 1 млрд детей в возрасте от 9 месяцев до 14 лет, живущих в странах с высоким риском инфицирования, из них около 145 млн — в 2012 г. Глобальная смертность от кори снизилась на 75 % — с 544,2 тыс. случаев смерти в 2000 г. до 145,7 тыс. случаев в 2013 г. Наибольших успехов в деле полной ликвидации заболеваемости корью благодаря правильной стратегии вакцинопрофилактики достигли страны Северной и Южной Америки.
В то же время на территории Российской Федерации заболеваемость корью в 2013 г. увеличилась на 9,4 % и составила 1,63 случая на 100 тыс. населения (для сравнения: в 2012 г. — 1,49 случая на 100 тыс. населения). С января по сентябрь 2014 г. в России было зарегистрировано 4580 случаев заболевания корью, показатель заболеваемости составил 3,2 случая на 100 тыс. населения. По сравнению с аналогичным периодом 2013 г. показатель заболеваемости увеличился в 5 раз.
Для иммунопрофилактики кори в России используют живую культуральную коревую вакцину, состоящую из аттенуированных штаммов вируса кори Ленинград-16 и Москва-5. Штаммы получают методом культивирования в первичной культуре клеток эмбрионов японских перепелов с последующей очисткой и лиофилизацией. Вакцина стимулирует выработку противокоревых антител у 95 % серонегативных лиц на 21–28-е сутки после введения, иммунитет сохраняется на протяжении не менее 18 лет.
Согласно Национальному календарю профилактических прививок[1] плановая вакцинация против кори одновременно с вакцинацией против краснухи и паротита организуется дважды: в возрасте 12 месяцев, когда у младенцев, как правило, исчезают материнские антитела, переданные им через плаценту, и 6 лет (перед поступлением в школу). Кроме того, плановая вакцинация против кори проводится не привитым ранее, не имеющим сведений о прививках против кори и не болевшим данной инфекцией детям в возрасте от 1 года до 18 лет включительно и взрослым в возрасте до 35 лет. Она выполняется в соответствии с инструкциями по применению вакцин двукратно с интервалом не менее 3 месяцев между прививками. Лица, привитые ранее однократно, подлежат однократной иммунизации не менее чем через 3 месяца после прививки.
В целях предупреждения и распространения на территории РФ заболеваемости корью, а также краснухой и эпидемическим паротитом Постановлением главного государственного санитарного врача РФ от 28.07.2011 № 108 утверждены СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита». Данным нормативным правовым актом регламентируются мероприятия, проведение которых требуется в очагах кори. При массовом характере заболеваемости корью целью проведения противоэпидемических мероприятий в очаге инфекции является его локализация и ликвидация.
В соответствии с п. 5.10 СП 3.1.2952-11 иммунизации против кори по эпидемическим показаниям без ограничения возраста подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно[2]. Она проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге. Согласно п. 5.12 СП 3.1.2952-11 детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок), не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный в соответствии с инструкцией по его применению.
Почему профилактические мероприятия порой оказываются не эффективными? Сроки иммунизации, установленные санитарными правилами, соблюдены, однако привитые по эпидемическим показаниям из числа контактных все равно заболевают. Для ответа на этот вопрос необходимо разобраться в особенностях патогенеза кори.
Возбудителем кори является вирус из семейства парамиксовирусов. Обычно он развивается в клетках, расположенных в задней стенке глотки и в легких. Основной источник инфекции — человек, механизм передачи — аэрозольный, путь передачи — воздушно-капельный.
В клинической картине кори выделяют 3 периода:
- катаральный (продрома);
- период высыпаний;
- период пигментации или реконвалесценции [1].
Достоверно клинический диагноз «Корь» устанавливают в период проявления высыпаний, до этого клиническая картина по признакам напоминает течение ОРВИ с такими симптомами, как кашель и (или) насморк, общая интоксикация, температура 38 °C и выше.
Входными воротами для вируса являются дыхательные пути и конъюнктива глаз. Первоначально вирус кори размножается в эпителиальных клетках слизистых оболочек щек и верхних отделов дыхательных путей, затем попадает в локальные лимфоидные ткани, что ведет к первичной виремии и распространению вируса в другие регионарные лимфоидные узлы и органы, включая почки, желудочно-кишечный тракт, печень и др. Известно, что в локальной лимфоидной ткани происходит первичная репродукция вируса кори, а на 3-й день инкубационного периода он попадает в кровь. Количество вируса в начальном периоде не велико и может быть нейтрализовано введением гамма-глобулина, на чем и основана пассивная иммунизация, проводимая в очагах коревой инфекции. Однако напомним, срок пассивной иммунизации ограничен 72 часами с момента контакта.
Первая волна виремии достигает наибольшей интенсивности в катаральном периоде и в 1-й день периода высыпаний, когда вирус кори в большом количестве содержится в отделяемом слизистых оболочек верхних дыхательных путей. С 3-го дня периода высыпаний количество выделяемого вируса резко уменьшается, к 5-му дню он перестает обнаруживаться в крови.
Вторая волна виремии регистрируется в конце инкубационного и начале катарального периода, когда происходит фиксация и репродукция вируса кори в клетках макрофагальной системы лимфатических узлов, миндалин, печени, селезенки, в лимфоидной ткани костного мозга. По времени это совпадает с клиническим проявлением инфекции. Полная элиминация вируса кори из крови и других тканей происходит в течение 1–2 недель от начала появления сыпи [7, 8].
Инкубационный период при кори равен 8–17 дням, в большинстве случаев он длится 8–11 дней. Заразный период при кори наблюдается в последние 2–3 дня инкубационного периода, 3–4 дня катарального периода и 3–5 дней периода высыпаний [3, 4, 6]. Наиболее контагиозен больной в катаральном периоде, когда особенно активно происходит передача вируса при кашле, чихании, слезотечении, разговоре и др. Соответственно, от момента первичного контакта до попадания и первичного размножения вируса кори в организме контактного может пройти более 3 дней (72 часа), пока диагноз у заболевшего достоверно подтвердится клинически (проявится сыпь) (см. рис. 1). Если же контакт произошел с заболевшим корью в первый день возникновения сыпи (установления диагноза клинически), то вакцинация контактных лиц в очаге может быть проведена в сроки, установленные СП 3.1.2952-11, т. е в течение 72 часов (см. рис. 2).
В документе по позиции ВОЗ в отношении коревых вакцин [10] изложен следующий порядок вакцинопрофилактики для ликвидации вспышки кори:
Извлечение
из «Коревые вакцины: документа по позиции ВОЗ»
Для ограничения воздействия вспышек кори ВОЗ поддерживает эпиднадзор для раннего выявления, полной оценки риска распространения и исходов тяжелых случаев заболевания, а также организации быстрых ответных мер, включая широкое использование коревой вакцины. Районный или областной координационный комитет по вспышке при широком представительстве в нем должен принять решение относительно типа вакцинации в качестве ответной меры для осуществления на местном уровне. Для защиты лиц высокого риска в течение вспышки может быть проведена вакцинация в пределах 2 дней с момента воздействия вируса с целью смягчения клинического течения кори; это может даже предотвратить появление симптомов. У лиц, для которых вакцинация противопоказана, введение коревого иммуноглобулина в пределах 3–5 дней с момента воздействия вируса может иметь аналогичный позитивный эффект.
Обращаем внимание, что тяжесть поражения при инфицировании возбудителем кори зависит от дозы вируса, полученной в ходе контакта [9]. По данным зарубежных исследований, преморбидный фон (возраст, гипотрофия, сопутствующие заболевания и т. п.) в данном случае влияет несущественно. Тяжесть заболевания у вторичных больных, как правило, выше, чем у первичных, что обусловлено более высокой дозой вируса, полученной при контакте. Клиническая картина заболевания в данном случае может развиваться интенсивнее, а срок инкубационного периода сократится.
Немаловажен и тот факт, что накопление антител начинается только через 7–18 дней после введения вакцины, а максимальных показателей достигает через 3–4 недели. Соответственно, в очагах с большим количеством заболевших, которые могут находиться в разных периодах клинической картины, в т. ч. в скрытом заразном, до возникновения явных признаков инфекции, вакцинированный по эпидемическим показаниям может получить дополнительную дозу вируса еще до того, как в его организме накопятся антитела для выработки защитного иммунитета против кори, и, как следствие, заболеть.
Иммунный ответ при вакцинации против кори
Иммунный ответ на введение противокоревой живой вакцины вырабатывается по-разному. Организмы одной группы людей реагируют сильно, другой — слабо. Даже среди вакцинированных, как детей, так и взрослых, встречаются те, чьи организмы отвечают на вакцину очень слабо, вплоть до полной нечувствительности (5 %) к вводимому иммунобиологическому препарату. В первую очередь это касается часто болеющих детей, у которых повторные респираторные заболевания приводят к нарушению функционирования различных органов и систем, способствуют снижению иммунорезистентности организма [5]. У таких детей, как правило, нарушен календарь профилактических прививок. Доказано, что дети, проживающие в Заполярье, реагируют на живую коревую вакцину незначительным образованием специфических антигемагглютининов [2]. С увеличением возраста отмечается рост числа серонегативных лиц среди ранее привитых и ревакцинированных.
Выделяют первичный и вторичный иммунный ответ при вакцинации.
Первичный иммунный ответ. Запускается сразу после введения антигена, но выявить его можно только спустя определенный латентный период. В крови антитела появляются через 7–10 суток. Антитела, принадлежащие к разным классам иммуноглобулинов, образуются в разные сроки. Ранние антитела (IgM) обычно проявляют низкое сродство к антигену, а поздние (IgG) — высокое. Переход от синтеза IgM к синтезу IgG регулируется Т-хелперами (лимфоцитами CD4). К Т-независимым антигенам антитела класса IgG практически не вырабатываются. У некоторых людей антитела не вырабатываются даже после многократной вакцинации. Это состояние известно как первичная вакцинальная недостаточность.
Вторичный иммунный ответ. При повторном введении антигена иммунный ответ значительно усиливается за счет как клеточного, так и гуморального иммунитета. Вторичный иммунный ответ развивается быстро, обычно в течение 4–5 суток, и сопровождается резким повышением титра IgG. Он опосредуется клетками памяти, образовавшимися после первого контакта с антигеном, и характеризуется интенсивной пролиферацией В-лимфоцитов и цитотоксических Т-лимфоцитов. Конъюгация с белками превращает полисахариды в Т-зависимые антигены, следовательно, приводит к образованию клеток памяти при первом контакте с антигеном и усилению иммунного ответа при повторном контакте. Нередко после вакцинации титр антител довольно быстро снижается. Это состояние называют вторичной вакцинальной недостаточностью. Однако и в этом случае иммунитет не обязательно исчезает полностью: ревакцинация или контакт с возбудителем, как правило, вызывают быструю выработку антител (преимущественно класса IgG). Таким образом, отсутствие антител не всегда свидетельствует об утрате иммунитета, и наоборот, наличие антител после вакцинации еще не гарантирует защиту от инфекции [11].
Для формирования правильного иммунного ответа при вакцинопрофилактике кори у контактных лиц в очагах заболевания имеют значение три фактора:
- сроки проведения вакцинации:
- если контакт с больным произошел в первый день появления сыпи, то вакцинопрофилактика осуществляется в течение 72 часов с момента контакта;
- если контакт с больным был длительным (2–3 дня, характерно для семейных очагов) и произошел до появления сыпи, то срок вакцинации сокращается до 12 часов с момента появления сыпи у больного;
- отсутствие контактов с заболевшим корью после проведения вакцинации в течение 2–3 недель (до выработки необходимого количества антител);
- особенности иммунного ответа организма вакцинированного.
Литература
- Анисимова З. П., Жирева А. И., Сухарев В. М. Клиника современной кори // Педиатрия. 1977. № 1. С. 13–15.
- Анпилогова Л. В. Состояние коревого поствакцинального иммунитета у детей, проживающих в условиях Крайнего Севера // Автореф. дисс. … канд. биол. наук. М., 1986. 20 с.
- Быстрякова Л. В. Инфекционные экзантемы у детей. Л.: Медицина, 1982. С. 216.
- Корь у подростков и взрослых / Л. В. Быстрякова, А. Н. Платонов, И. Н. Смородинова [и др.]. В кн.: Детские вирусные инфекции. Тр. Лен. ин-та им. Пастера. 1997. Т. 5. С. 35–39.
- Царева Н. М. Иммунный статус у часто болеющих детей, проживающих в условиях промышленного города // Дисс. … канд. мед. наук. Саратов, 2000. С. 127.
- Юминова Н. В., Зверев В. В. Элиминация кори в России // Медицинская картотека. 2003. № 7/8. С. 24–25.
- Acute measles in patients with and without neurological involvement: distribution of measles virus antigen and RNA / T. R. Moench, D. E. Griffin, C. R. Obriecht [et al.] // J. Infect. Dis. 1988. 158: 433–442.
- Degree and length of viremia in adults with measles / D. N. Fortal, S. Aaranes, J. Blanding [et al.] // J. Infect. Dis. 1992. 166: 421–424.
- Long-term survival after Edmonston-Zagreb measles vaccination in Guinea-Bissau: increased female mortality rate /P. Aaby, K. Knudsen, H. Whittle [et al.] // J. Pediatr. 1993. 122: 904–908.
- Коревые вакцины: документ по позиции ВОЗ // Электронный ресурс. Режим доступа: http://www.who.int/immunization/WER_35_Measles_Position_paper_Russian_23Sep_09.pdf?ua=1.
- Иммунный ответ при вакцинации // База знаний по биологии человека: электронный ресурс. Режим доступа: http://humbio.ru/humbio/infect_har/0018f5e8.htm#00190924.htm.
[1] Утвержден Приказом Минздрава России от 21.03.2014 № 125н.
[2] Данное требование установлено также Календарем профилактических прививок по эпидемическим показаниям, утвержденным Приказом Минздрава России от 21.03.205 № 125н.
Силенова О. В., ведущий специалист-эксперт Управления Роспотребнадзора по Московской области
Источник
В двух московских школах в январе корью заболели четыре человека. Во Владимирской области заболевание выявили у 25 человек. В соседних Грузии и Украине сообщают о тысячах заболевших и десятках смертей. Педиатр детского отделения клиники «Рассвет» Ольга Евсейчик рассказала, есть ли реальный повод для паники, кто может заразиться корью и как обезопасить себя от неё (да-да, сделать прививку!).
Рассылка «Мела»
Мы отправляем нашу интересную и очень полезную рассылку два раза в неделю: во вторник и пятницу
Какая сейчас ситуация с корью? Можно сказать, что в России эпидемия?
Роспотребнадзор сообщает о беспрецедентном росте заболеваемости корью за последние десять лет: известно как минимум о 37 умерших за последний год во всём мире. Наиболее пострадавшие страны — Украина и Грузия (849 больных корью на 1 миллион населения и 396 больных на 1 миллион соответственно). Всплеск заболеваемости пришёлся на новогодние праздники: так Минздрав Украины сообщил, что с 28 декабря 2018 по 3 января 2019 корью заболело больше двух тысяч человек. В Украине, Грузии и других странах Европы объявлены эпидемии кори.
 Ольга Евсейчик
Ольга ЕвсейчикВ России эпидемии нет. По итогам 2018 года, в России 17,3 заболевших на 1 миллион населения. Хотя в СМИ появляется всё больше сообщений о росте числа заболевших. Самая впечатляющая цифра — 25 заболевших корью во Владимирской области. Большинство из них — жители цыганского табора, у которых не было прививок от кори. Есть данные о шести заболевших в одном ЖК в Санкт-Петербурге, а в Москве с подозрением на корь госпитализированы 25 иностранных граждан, проживавших в одном хостеле. Официальной общей статистики по росту заболеваемости корью в России пока нет. Но ситуация и правда напряжённая.
Паниковать не надо, но нужно быть настороже и вакцинироваться тем, кто этого ещё не сделал. По собственному опыту могу сказать, что пациенты обращались с подозрением на корь. У знакомых врачей были подтверждённые случаи кори уже в этом году.
Случаи кори в двух школах в Москве привели к объявлению карантинов. Люди воспринимают это так, что из-за кори закрываются школы. А как на самом деле?
Официально очагом кори считается семья или коллектив, где выявлен хотя бы один случай заболевания корью или есть подозрение на эту инфекцию. То есть очагом может быть школа, здание вуза, жилой подъезд или весь населённый пункт, если речь о небольшом сельском поселении.
Но в Москве школы не закрываются. Сообщалось, что в каждой из школ было по одному случаю. До занятий не допускаются только те, кто заболел, и те, кто контактировал с ними и имеет признаки, по которым можно заподозрить корь. Их тоже изолируют и обследуют, чтобы уточнить диагноз. Остальные ученики посещают занятия. За теми, с кем общались больные, устанавливают наблюдение (ежедневный осмотр и измерение температуры). Если за 21 день в этом коллективе больше никто не заболеет, то он уже не считается очагом.
По данным ВОЗ, до начала массовой вакцинации от кори в 1963 году ею болели более 90% населения, смертность достигала 2-2,5%. Каждый год умирало 2,6 миллиона человек, крупные эпидемии происходили каждые 2-3 года. С 2010 до 2017 смертность от кори в мире снизилась с 545 тысяч до 110 тысяч человек в год.
В 2017, впервые за десять лет, стали отмечать крупные вспышки кори с высоким процентом смертности. Возник риск, что вирус, с которым, казалось бы, уже почти справились, снова может «расправить плечи». Большинство погибших от кори — дети до пяти лет.
Почему именно сейчас случилась эта вспышка кори?
Во-первых, что логично, дело в активизации антипрививочного движения, которое ВОЗ называет одной из десяти глобальных угроз человечеству. Статистика подтверждает, что летальный исход наступает именно у непривитых больных. Распространение антипрививочного движения приводит не только к тому, что тяжело болеют и умирают дети, но и к распространению инфекции по миру за счёт существенного снижения иммунной прослойки населения.
Существует даже мода на «коревые вечеринки». Это сборища неумных родителей, которые занимаются преступным заражением своих детей опасным инфекционным заболеванием
Их организуют, как правило, в интернет-сообществах: домой к заболевшему корью ребёнку приводят здоровых непривитых детей, чтобы они заразились и переболели корью. И им бы не пришлось делать «опасные» прививки.
Две другие причины нового витка вспышек кори — увеличение миграции населения и снижение доступности вакцины для населения развивающихся стран.
По каким признакам можно заподозрить корь на ранних стадиях?
Корь — это острое вирусное заболевание. Признаки проявляются, как правило, только через 10-12 дней после контакта с источником вируса (другим больным человеком), а иногда инкубационный период продолжается до 17 дней.
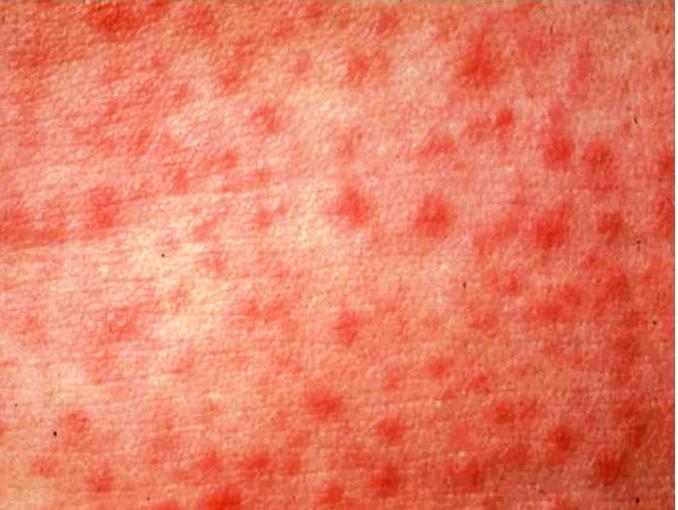
Первые признаки — общая интоксикация, температура 38°С и выше, может быть кашель, насморк, конъюнктивит. Далее на 4-5 день проявления симптомов возникает пятнисто-папулезная сыпь, которая сливается в очаги: сначала на лице и шее, потом на туловище, ногах и руках. Ещё за 2-3 дня до появления сыпи на видимых участках кожи на внутренней стороне щёк можно найти характерные белые высыпания, напоминающие манную крупу — пятна Бельского-Филатова-Коплика.
Достаточно ли клинической картины для постановки диагноза или нужно обязательно сдать анализ, как в случае с гриппом?
Клиническая картина кори, как правило, не оставляет сомнений по поводу диагноза. Однако во всех случаях, когда врач подозревает у пациента корь на основании клинической картины, берётся анализ крови из вены для подтверждения (анализ называется anti-Measles Virus, IgM).
Насколько это заразное заболевание и как именно передаётся?
Коварство вируса кори в том, что больной становится заразен ещё за 4-6 дней до появления первых симптомов. Перестает быть заразным он на 4-5 день после появления сыпи. Путь передачи — воздушно-капельный.
Индекс контагиозности (заразности) кори — 100%. Если у человека нет иммунитета к кори, то при контакте с больным лицом к лицу — шансов нет, он точно заразится. Источником заболевания становится больной человек, в том числе больной стёртыми формами.
Вирус кори легко распространяется по вентиляции, поэтому опасности могут подвергаться жители многоэтажных домов с общей вентиляционной системой; учащиеся в классах и аудиториях вузов, пассажиры самолётов. Вирус с потоком воздуха проникает в помещения через коридоры, лестничные клетки, вентиляционную систему.
Через предметы обихода заражение невозможно или крайне сомнительно из-за малой устойчивости вируса: во внешней среде он погибает уже через 30 минут. Однако в лифте, например, в отсутствие вентиляции и солнечного света может продержаться и до двух часов.
Чем страшна корь, помимо высокой степени заразности?
Большой риск представляют осложнения кори. Они могут сформироваться на любом этапе инфекции. Часто встречаются пневмония, отит, энцефалит (заболевание, при котором возможен отёк головного мозга), тяжёлая диарея, приводящая к угрожающему жизни обезвоживанию, слепота. В тяжёлых случаях почти все эти осложнения могут угрожать жизни пациента.
Тяжелее и с более высокой вероятностью осложнений болеют дети младшего возраста, пожилые люди, иммунокомпроментированные пациенты, беременные женщины. Об уязвимости детей от 1 года до 5 лет говорят чаще всего, потому что среди них самый высокий уровень летальности.
А вот дети до трёх месяцев, как правило, не заболевают. Они получают через общий с матерью кровоток антитела в процессе беременности, если у мамы есть собственные антитела к кори, выработанные в результате вакцинации или перенесённого заболевания. Если же мама не болела и не прививалась, у ребёнка до трёх месяцев нет защиты от кори, и он остаётся в опасности.
Как проверить иммунитет к кори и где сделать прививку?
Для этого можно сдать анализ на антитела к кори (называется anti-Measles virus IgG). В Москве в частных лабораториях он стоит от 750 до 1000 рублей.
Прививку от кори как дети, так и взрослые могут сделать бесплатно в любой муниципальной поликлинике по полису ОМС. Направление на неё получают на приёме у педиатра или терапевта. Стоимость коревой вакцины в частных медицинских центрах — около 1000 рублей.
А корь вообще лечится?
Какого-либо специального лечения не существует. Тяжёлых осложнений кори можно избежать при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью оральных регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте.
Для лечения развившихся осложнений следует назначать антибиотики. Применение антибиотиков с целью профилактики возможных осложнений не обосновано.
Кроме того, детям в развивающихся странах при постановке диагноза «корь» показано введение дополнительных доз витамина А. Его уровень снижается во время заболевания, особенно при недостаточном питании. В нашей стране профилактически принимать витамин А смысла нет — это вовсе не панацея ни от кори, ни от её осложнений. Целесообразность его приёма определяет лечащий врач в каждом конкретном случае.
В каком возрасте делают прививки от кори?
Вакцинация проводится в два этапа: в 1 год и в 6 лет по Национальному календарю. Если до шести лет ребёнка не вакцинировали, то ему нужно получить две прививки с минимальным интервалом между ними в шесть месяцев. Раньше в России прививку делали однократно (с 1968 по 1984), а с 1984 начали делать двукратно. Первая прививка обеспечивает выработку антител примерно у 93% привитых, две — уже у 97%. То есть вторую делают только для того, чтобы повысить вероятность выработки иммунитета.
Если известно о наличии двух прививок у пациента, он считается достаточно защищённым
Если известно о наличии одной прививки, лучше сделать вторую; если известно не точно или прививочный анамнез неизвестен — нужно проводить двукратную вакцинацию.
Прививка даёт пожизненный иммунитет, как и после перенесённого заболевания. Случаи кори у привитых случаются, это связано с индивидуальной недостаточной выработкой антител в ответ на вакцину, предусмотреть которую нельзя.
Сейчас наиболее распространены российские моновакцины от кори. Они одинаковые как в муниципальных госучреждениях, так и в частных. Существует ещё российская дивакцина — от кори и паротита, однако она реже встречается. В начале 2000-х появилась зарубежная тривакцина «Приорикс» от кори, краснухи и паротита, но с лета 2018 года в России её нет.
Что делать, если контакт с больным корью был, а прививки не было?
Если ребёнок старше года, а у него ещё не было первой вакцины от кори, нужно ввести её в первые три дня от момента контакта. Если одна прививка уже была ранее (более полугода назад), целесообразно ввести вторую дозу в течение трёх дней после контакта с больным, не дожидаясь возраста шести лет.
Детям в возрасте от 6 до 12 месяцев после контакта с больным корью вводят либо человеческий иммуноглобулин, который эффективен при введении до шести дней с момента контакта, либо тоже вакцинируют. Но эта доза вакцины будет считаться нулевой, и повторные дозы в год и в шесть лет будут необходимы.
Опасность введения вакцины, как и иммуноглобулина, по сравнению с «удовольствием» заболеть корью сильно преувеличивается.
Что делать, если у привитого ребёнка (или взрослого) случился контакт с больным корью?
Человек, имеющий две дозы вакцины, считается достаточно защищённым и не нуждается в дополнительной профилактике. Если же он всё-таки заболеет, заболевание будет протекать существенно легче.
Фото: Shutterstock (adriaticfoto)
Источник