Корь у взрослых госпитализация
Энциклопедия / Заболевания / Инфекционные заболевания / Корь
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Корь является высокозаразным инфекционным заболеванием. Если человек переболел корью, то у него формируется стойкий иммунитет.
Возбудителем кори является РНК-содержащий вирус. Источником инфекции является больной человек. Наиболее заразен больной в первые дни заболевания.
Корь передается воздушно-капельным путем. Попадая на слизистые оболочки дыхательных путей, вирус по кровотоку распространяется по организму.
Так как у взрослых заболевание протекает в более тяжелой форме и высок риск развития осложнений, необходимо обязательно проводить вакцинацию.
Национальный календарь прививок предусматривает обязательную вакцинацию взрослых до 35 лет, а также лиц, работающих с детьми независимо от возраста.
Вакцинация обеспечивает формирование у человека иммунитета, что гарантирует защиту от кори примерно на 20 лет.
Сделать прививку можно как в государственной, так и в коммерческой поликлинике. На данный момент можно привиться одно-, двух- или трехкомпонентными прививками (корь, корь-паротит, корь-паротит-краснуха). Целесообразность каждой из этих прививок определяется врачом индивидуально.
Вакцинация проводится дважды с промежутком в 3 месяца.
Осложнения после прививки
Самыми частыми осложнениями прививки от кори у взрослых считаются:
- подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
- помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Поскольку в вакцине содержатся антибиотики и фрагменты яичного белка, то может развиться аллергическая реакция (при условии существования аллергии на эти компоненты ранее).
Также возможно обострение хронических заболеваний.
Тяжелые осложнения редки.
И отечественные, и зарубежные вакцины переносятся одинаково.
В течении болезни различают четыре периода:
- инкубационный;
- катаральный;
- период высыпаний;
- период выздоровления.
Типичное течение кори
В инкубационный период никаких клинических проявлений нет. Он в большинстве случаев длится от 7 до 14 дней, редко может быть до 21 дня.
Клинические признаки кори появляются в период катаральных проявлений. Для катарального периода характерно наличие следующих симптомов:
- общая слабость, ломота в теле;
- головные боли;
- повышение температуры тела от 38 до 40 градусов;
- насморк с обильным отделяемым слизистого характера;
- вирусный конъюнктивит (воспаление слизистых оболочек глаз);
- мучительный сухой кашель;
- увеличение шейных лимфатических узлов;
- боль в горле при глотании;
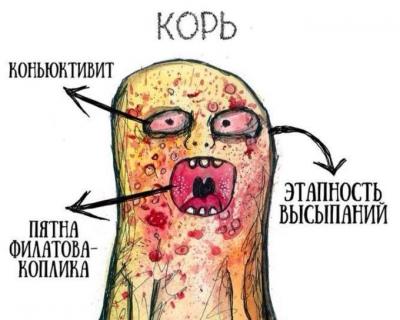
- на второй день на слизистой щек характерно появление белесых пятнышек с красным ободком — пятен Бельского-Филатова-Коплика.
Период катаральных проявлений длится до 5 дней, в конце этого периода самочувствие больного улучшается, симптомы интоксикации уменьшаются.
Но примерно через сутки у больного опять повышается температура тела и самочувствие ухудшается. Начинается период высыпаний.
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Для периода высыпаний характерно появление сыпи, сыпь – пятнисто-папулезная, очаги высыпаний склонны к слиянию.
В начале высыпания появляются на голове, шее, верхней части грудной клетки.
Позже сыпь распространяется на все туловище, конечности.
Сыпь на теле больного держится на протяжении трех дней, затем элементы сыпи бледнеют.
Когда сыпь на теле бледнее начинается период выздоровления больного. На месте элементов сыпи появляются участки пигментации кожи. Температура тела нормализуется.
Такая картина характерна для типичного течения кори, иногда встречается атипичное течение.
Атипичная корь
К атипичным формам кори относят следующие:
- митигированная;
- гипертоксическая;
- геморрагическая.
При митигированной форме у больного
- появляются легкие катаральные явления;
- температура повышается до субфебрильного уровня (до 38 градусов);
- элементы сыпи единичные и бледные.
Данная форма кори может развиться при введении больному гамма-глобулина, у лиц со слабым противокоревым иммунитетом.
Для гипертоксической формы характерно
- наличие высоких цифр температуры тела (фебрильных),
- выраженная интоксикация организма,
- проявления острой сердечно-сосудистой недостаточности (одышка, цианоз носогубного треугольника и кончиков пальцев),
- проявления менингоэнцефалита (выраженная головная боль, двигательные нарушения, нарушения чувствительности).
Для геморрагической формы характерна общая интоксикация и появление множественных кровоизлияний на коже, слизистых оболочках, появление крови в моче, кале. Эта форма отличается очень тяжелым течением и часто приводит к смерти больного.
Диагностика в первую очередь основана на:
- тщательном сборе анамнеза у больного,
- характерной сыпи и распространением ее по телу (начало процесса с головы),
- длительности периода высыпаний (в большинстве случаев 3 дня).
Для подтверждения диагноза проводятся следующие лабораторные исследования:
На ранних стадиях заболевания можно сдать кровь из вены и определить иммуноглобулин М (IgM, ранние антитела) к вирусу кори. Обнаружение данного вида антител говорит о начальной стадии заражения вирусом кори. Организм уже начал бороться с заболеванием.
При заражении корью происходит нарастание титра IgM (антител) к вирусу кори в четыре или более раз. Проводится анализ крови при появлении клинических признаков и через 2-3 недели, это является достоверным критерием заражения коревой инфекцией.
Поздние антитела к вирусу кори (иммуноглобулин G, IgG) определять не нужно при диагностике, так как они формируются и после прививки, и после перенесенного заболевания. Выработка G-иммуноглобулинов происходит через 1-2 месяца после перенесенной коревой инфекции. Если человек никогда не прививался от кори, то их появление говорит о том, что он когда-то перенес корь. Наличие IgG защищает человека от повторного заражения.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При появлении признаков заболевания необходимо обратиться к врачу-терапевту, дерматологу или инфекционисту.
Если у больного нет признаков осложнения кори, то больной лечится амбулаторно. Госпитализации подлежат лица с осложненным течением кори, при невозможности изолировать больного (проживание в общежитии, военных частях).
Больные госпитализируются в инфекционное отделение.
Специфического лечения кори нет.
Противокоревой гаммаглобулин применяется только при установленном контакте и отсутствии вакцинации в инкубационный период.
Лечение кори только симптоматическое.
При наличии у больного температуры тела более 38.5 градусов назначаются жаропонижающие препараты:
Популярные противовирусные препараты такие как Кагоцел, Циклоферон, ингавирин и другие не доказали свою эффективность в качественных клинических исследованиях.
При насморке назначаются сосудосуживающие средства:
Применение местных препаратов для полоскания ротовой полости также не достаточно эффективны и не сокращают период заболевания. Эффективность антибактериальных препаратов достаточна только при назначении внутрь, но назначаются они только при развитии бактериальных осложнений (например, при пневмониях, отитах). Антибиотики при кори назначаются только после выявления возбудителя и с учетом его чувствительности к этим антибиотикам.
В большинстве случаев заболевание протекает благоприятно, выздоровление без отрицательных последствий. Однако взрослыми корь переносится гораздо тяжелее, чем детьми, а это увеличивает риск развития осложнений.
Возможны следующие последствия кори, перенесенной во взрослом состоянии:
- бактериальные осложнения (бронхит, пневмония, отит);
- снижение слуха;
- язвы роговицы, кератит;
- поражение внутрибрюшных лимфоузлов (проявляется болями в животе);
- энцефаломиелит, является причиной смерти больных;
- тромбоцитопеническая пурпура (наличие кровотечений в ротовой полости, в кишечнике, мочевыводящих путях);
- редко – восходящий и поперечный миелит.
Для предупреждения развития осложнений необходимо обязательно вакцинироваться. Так как если даже человек заболеет, то заболевание будет протекать в легкой форме и без осложнений.
- Вакцинация живой вакциной (возможно, в составе комбинированных препаратов) здоровым детям с 12-месячного возраста. Ревакцинация показана детям перед поступлением их в школу. В течение первых трех суток после контакта с больным вакцинацию используют в качестве экстренной профилактики (желательно в течение первых 72 часов после контакта с больным). У отдельных лиц на введение живой вакцины (на 4-5-й день после инъекции) возможно развитие симптомокомплекса, внешне напоминающего стертый вариант болезни (эти дети для окружающих не опасны).
- Альтернативный вариант профилактики после контакта с больным (первые 5 суток) – нормальный иммуноглобулин человека (0,25 мл/кг, не более 15 мл) для детей до 1 года, иммунодефицитных пациентов и беременных женщин.
- Детей из организованных коллективов разобщают на 17 дней, при введении иммуноглобулина – на 21-й день после изоляции первого заболевшего.
- Карантин не распространяется на вакцинированных, переболевших ранее корью и взрослых.
Введение вакцины лицам, ранее перенесшим корь, не показано (вследствие развития стойкого постинфекционного иммунитета).
Источник: diagnos.ru
Источник
Особенности диагностики, течения и лечения кори у взрослых
* статья напечатана в сокращенном варианте. Только самое важное для сотрудников 03.
Корь — высококонтагиозная антропонозная вирусная инфекция с аспирационным механизмом передачи возбудителя. Характеризуется лихорадочным, интоксикационным и экзантемным синдромами, наличием катаральных явлений, энантемы и нередко протекает с первичными и/или вторичными осложнениями. Возбудителем кори является РНК-геномный вирус, относящийся к семейству парамиксовирусов. Возбудитель нестойкий в окружающей среде, но он может сохраняться живым в течение нескольких часов в аэрозолях. По своей эпидемиологии корь является типичной капельной инфекцией. Источником инфекции служат больные люди. Наибольшую опасность в плане передачи инфекции представляют пациенты в катаральном периоде (в среднем за 4 дня до появления высыпаний и до 5-го дня от появления сыпи). Инкубационный период при кори составляет чаще всего 10–14 дней.
Одной из самых опасных вирусных инфекций для взрослых является корь, индекс контагиозности (заболеваемость после контакта с возбудителем) которой равен 90–95%, и заболевание переносится взрослыми значительно тяжелее, чем детьми. В начале кори доминирует поражение клеток эпителия дыхательных путей с развитием соответствующих клинических проявлений. Вирус кори, находясь в слизистой оболочке верхних дыхательных путей и в носоглоточной слизи, выделяется из организма при кашле, чихании, разговоре и даже дыхании в форме мельчайших капелек аэрозоля. Симптомы кори проявляются не сразу после заражения. Классическое клиническое течение кори разделяется на периоды: инкубационный (от 7 до 21 дня), катаральный (появляются первые симптомы кори: повышается температура тела, кашель, насморк) и периоды высыпаний, пигментации и выздоровления (реконвалесценции) [3].
Первыми проявлениями кори (продромальная стадия) являются неспецифические симптомы: лихорадка, кашель, насморк, конъюнктивит.
В конце продромального периода на слизистой щек появляются пятна Бельского–Филатова–Коплика, являющиеся специфичными для кори. Они имеют вид серо-белых крупинок, окруженных гиперемией, расположенных на уровне вторых моляров. Эти элементы сыпи сохраняются в течение нескольких дней, они начинают исчезать при появлении высыпаний на коже.
Для высыпаний при кори характерна этапность: сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Морфологически высыпания имеют эритематозный, пятнисто-папулезный вид. Сыпь сохраняется до 5 дней, затем она угасает, оставляя после себя пигментации, исчезающие в течение 2–3 недель. Одновременно с пигментацией появляется отрубевидное шелушение, наиболее выраженное на лице и туловище.
Корь может иметь типичные или атипичные проявления. К атипичным относят:
- Стертую форму. В этом случае заболевание проходит в очень легкой форме, без выраженных специфических клинических проявлений. Пациенты отмечают небольшое повышение температуры тела, симптомы простуды (першение в горле, кашель, слабость). Иногда стертая форма заболевания возникает после прививки от кори или введения гамма-глобулина.
- Геморрагическую форму, когда заболевание сопровождается множественными кровоизлияниями на кожных покровах, примесью крови в моче и стуле. Вследствие геморрагической формы нередко случается летальный исход из-за большой потери крови. При своевременной госпитализации в стационар и правильном лечении прогноз заболевания благоприятный.
- Гипертоксическую форму, которая возникает на фоне выраженной интоксикации организма и проявляется температурой до 40 °C и выше, симптомами менингоэнцефалита, сердечной и дыхательной недостаточности [3].
Атипичные проявления у взрослых встречаются чаще. Течение кори у взрослых имеет свои особенности: более выражен интоксикационный синдром (слабость, потливость, сонливость, заторможенность); из катаральных явлений (заложенность носа, явления конъюнктивита, кашель, першение и дискомфорт в горле) преобладает чаще сухой кашель и имеет место нарушение этапности высыпаний.
Особенностью взаимодействия вируса кори и иммунной системы организма человека является развитие транзиторного вторичного иммунодефицита [5], что предполагает высокий риск возникновения тяжелых осложнений (бактериальной и/или вирусной этиологии), которые могут носить деструктивный характер. Чаще возникают острые и хронические заболевания ЛОР-органов, наиболее частым из которых является средний отит, встречающийся у 7–9% заболевших; поражения пищеварительной системы (энтероколит, диарея, гепатит, панкреатит) и мочевыделительной системы (пиелонефрит, цистит, гломерулонефрит), а также заболевания центральной нервной системы, чаще протекающие в виде острых инфекционных и постинфекционных энцефалитов с частотой 0,01–0,02%. Наблюдаются осложнения в виде инфекционной патологии нижних дыхательных путей, где пневмонии имеют место у 1–6% пациентов и могут быть как вирусной, так и бактериальной этиологии. Такие симптомы, как постоянная немотивированная слабость, головные боли, наличие сухого кашля, изменения аускультативной картины, длительная лихорадка и повторное повышение температуры позволяют насторожиться в отношении наличия воспаления легких.
Специфического лечения кори не существует, поэтому терапия этого инфекционного заболевания направлена на облегчение состояния больного и борьбу с вторичными инфекциями, осложнениями. Пациенту назначают жаропонижающие лекарственные препараты для снижения температуры, устранения симптомов интоксикации и воспаления.
Для этиотропной терапии рекомендуется применять интерфероны (интерферон-альфа) и иммуноглобулин человека нормальный при тяжелых формах инфекции. Для дезинтоксикационной терапии при среднетяжелых и тяжелых формах показаны растворы электролитов, для легкого течения используется оральная регидратация. Симптоматическая терапия направлена на купирование симптомов (деконгестанты, противокашлевые и отхаркивающие средства, жаропонижающие средства, антигистаминная терапия).
При развитии осложнений проводится терапия, направленная на их предотвращение, в т. ч. антибактериальная терапия [6]. Такие группы антимикробных препаратов, как макролиды и фторхинолоны III и IV поколений, являются предпочтительными в отношении пневмоний, вызванных микоплазменной и хламидийной инфекциями, в то время как бактериальные пневмонии (стрептококковая, стафилококковая и др.) при кори успешно поддаются лечению бета-лактамными антибиотиками [6, 7].
При изоляции больного на дому обязательна ежедневная влажная уборка, по возможности, максимальное ограничение контакта больного с членами семьи, запрет на посещение больного родственниками или знакомыми. Все контактные подлежат медицинскому наблюдению до 21 дня с момента выявления больного [10].
Госпитализация больных проводится в случае тяжелого течения заболевания и по эпидемическим показаниям (лица, проживающие в общежитиях, гостиницах, хостелах и др., декретированные группы лиц). Больные госпитализируются в отдельный бокс и подлежат строгому постельному режиму. Лица, госпитализированные в стационар, подлежат выписке не ранее чем через 5 дней с момента появления сыпи. Медперсонал, контактирующий с больным корью, обязан перед посещением бокса соблюдать все меры безопасности: быть привитыми либо иметь высокий защитный титр антител, обязательно ношение шапочки, перчаток, масок и специальной медицинской одежды.
После выписки из стационара либо лечения в условиях изоляции дома, больные подлежат обязательному диспансерному учету по месту прикрепления к поликлинике сроком на 1 месяц. Кратность обязательных контрольных обследований врачом составляет 1 раз в две недели.
Общеизвестно, что самым важным и эффективным способом профилактики кори является прививка. Главным и единственно правильным методом профилактики заболевания является активная иммунизация. Качественная вакцинация, проведенная по срокам Национального календаря прививок с соблюдением всех норм, и регулярная ревакцинация, нарастание защитных титров антител приводят к невозможности заражения инфекцией, а лица, привитые однократно, как правило, переносят легкую или атипичную форму заболевания [11, 12].
Вакцину прививают детям, не болевшим корью, с 12-месячного возраста. Ревакцинацию проводят однократно в 6 лет, перед поступлением в школу. Иммунизации против кори подлежат также подростки и взрослые до 35 лет, не болевшие, не привитые и привитые однократно, не имеющие сведений о профилактических прививках против кори. Продолжительность поствакцинального иммунитета до 8–10 лет [13]. Рекомендуется проводить каждые 10 лет ревакцинацию пациентам с низким титром защитных антител.
В Российской Федерации разрешено применение ЖКВ Рувакс («Авентис-Пастер», Франция), комплексной вакцины против кори, краснухи и паротита М-М-Р II («Мерк Шарп Доум», США), Приорикс («ГлаксоСмитКляйн», Англия) и др.
Пассивная профилактика кори у взрослых осуществляется введением иммуноглобулина, который получают из плазмы доноров. Для наибольшей эффективности препарат вводят не позднее чем через 72 часа после контакта с больным. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным в течение первых 72 часов с момента выявления больного (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках.
И. А. Иванова*, 1
Ж. Б. Понежева*, доктор медицинских наук
М. С. Козлова**
Е. Т. Вдовина**, кандидат медицинских наук
Н. А. Цветкова**, доктор медицинских наук, профессор
* ФБУН ЦНИИЭ Роспотребнадзора, Москва
** ГБУЗ ИКБ № 2 ДЗМ, Москва
Источник


