Корь у взрослых протокол
В статье представлены современные сведения об этиологии, эпидемиологии, патогенезе, клинике, принципах диагностики и профилактики кори. Приводится таблица дифференциальной диагностики и клинический случай собственного наблюдения кори у взрослого пациента в условиях инфекционного стационара.
В структуре инфекционных заболеваний корь является одной из самых заразных болезней, известных на сегодняшний день. Для этой инфекции характерна почти 100% восприимчивость, и вакцинация – самый эффективный способ борьбы с корью. Непривитые люди остаются восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. По данным ВОЗ, в последние годы отмечается неблагополучная ситуация по кори во многих странах мира. На сегодняшний день летальные случаи при заболевании корью зафиксированы в Украине, Германии, Италии, Румынии [1]. Заболеваемость корью в РФ в 2017 г. по сравнению с 2016 г. возросла в 4,3 раза и составила 0,25 на 100 тыс. населения, а основными причинами возникновения очагов кори явились позднее проведение противоэпидемических мероприятий в очагах (позже 72 ч после контакта с источником инфекции) и неполный охват иммунизацией против кори подлежащих лиц (до 30% подлежащих остаются непривитыми из-за медицинских отводов, отказов от прививок и др.), что создает условия для дальнейшего накопления когорты восприимчивого населения1,2. По результатам исследований напряженности иммунитета к вирусу кори во всех индикаторных группах населения по стране за последние 3 года выявлено снижение доли серопозитивных сывороток с 90,6% в 2014 г. до 85,5% в 2016 г. Вместе с тем анализ результатов серомониторинга в динамике за несколько лет в каждой возрастной группе, проведенный в Национальном научно-методическом центре по надзору за корью и краснухой, не выявил тенденции к накоплению числа восприимчивых к кори лиц с течением времени, и на основании полученных результатов Минздравом России возраст лиц, подлежащих обязательной иммунизации против кори, увеличен до 55 лет3.
В настоящее время корью болеют в любом возрасте. Корь – острое вирусное антропонозное заболевание, протекающее с интоксикацией, катаральным поражением верхних дыхательных путей, пятнисто-папулезной экзантемой и патогномоничными высыпаниями на слизистой оболочке рта [2, 3]. Возбудитель заболевания – РНК-геномный вирус рода Morbillivirus семейства Paramyxoviridae. Вирусные частицы сферической формы диаметром 120–250 нм, имеют наружную ворсинчатую оболочку, спиральный нуклеокапсид и гемагглютинин. Для вируса характерна гемагглютинирующая, гемолизирующая, комплементсвязывающая активность. Вирус кори нестоек к воздействию физических и химических факторов, сохранятся во внешней среде не более 30 мин., чувствителен к солнечному свету и ультрафиолетовому облучению, инактивируется дезинфектантами [3–5].
Корь распространена повсеместно. Характерна зимне-весенняя сезонность заболевания. Резервуар и источник инфекции – больной человек. Больные заразны в течение 1–2 суток до появления симптомов и до 4 суток с момента появления сыпи. Механизм передачи – аэрозольный, путь передачи – воздушно-капельный. Естественная восприимчивость людей очень высока, постинфекционный иммунитет, как правило, пожизненный. Повторные заболевания корью крайне редки [4, 5].
По клиническим проявлениям корь делят на типичную и атипичную (митигированная, абортивная, стертая и бессимптомная формы). По степени тяжести различают легкую, среднетяжелую и тяжелую формы. Типичная форма кори встречается чаще. Выделяют 4 периода заболевания: инкубационный, катаральный, период высыпания и период реконвалесценции,
Инкубационный период длится от 9 до 15 дней.
Катаральный период продолжается 3–5 дней. Для него характерно острое начало, сопровождающееся общим недомоганием, головной болю, светобоязнью, снижением аппетита, нарушением сна, лихорадкой 39 °С и выше, насморком с обильными слизистыми, а затем слизисто-гнойными выделениями, сухой навязчивый кашель. Патогномоничный симптом – пятна Филатова–Коплика–Бельского, которые возникают за 1–2 дня до высыпаний (на слизистой оболочке щек, реже – губ и десен появляются мелкие серовато-белые точки диаметром 1–2 мм, окруженные красным венчиком; они не сливаются и не снимаются шпателем), держатся 2–3 дня. С появлением сыпи пятна тускнеют и вскоре пропадают. За 1–2 дня до появления экзантемы на слизистой оболочке мягкого и твердого неба появляется коревая энантема (признак Форхгеймера). На 3–4-й день болезн…
1. Корь. Информационный бюллетень ВОЗ № 286. https://www.who.int/mediacentre/factsheets/fs286/ru/
2. Кац С. Корь. ВКН. Инфекционные болезни у детей. Пер. с англ. Под ред. Д. Мари. М.: Практика, 2006; 576–82.
3. Клинические рекомендации (протокол лечения) оказания медицинской помощи детям, больным корью. СПб, 2015. https://niidi.ru/dotAsset/eed9b132-1dc0-4adc-8833-092e5e36fa66.pdf.
4. Ющук Н.Д., ред. Инфекционные болезни. Национальное руководство. М.: ГЭОТАР-Медиа, 2009; 801–9.
5. Агафонов А.П., Игнатьев Г.М., Пьянков С.А., Лосев М.В. Корь. Современные представления о возбудителе, клиника, диагностика, профилактика. Новосибирск, 2002. 38 с. https://medbooks.org/index. files/book/Infekcionnye_bolezni/014469/Agafonov_A.P._i_dr._-_Kor%60. pdf
6. Measles. Margaret Trexler Hessen, MD; Pilar G. Alonso, MD; Lindsey Marcellin, MD, MPH Published Augut 23, 2013.
7. ВОЗ. Руководство по лабораторной диагностике кори и краснухи. Вторая редакция, 2006; 17–9. https://www.who.int/ihr/elibrary/ manual_diagn_lab_mea_rub_ru.pdf
8. Ferris Clinical Advisor 2015 Ferri, Fred F., M.D., F.A.C.P. Measles (Rubeola), 732.e2–732.e3.
9. Kroger A.T., Atkinson W.L., Marcuse E.K., Pickering L.K. General recommendations on immunization: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2011; 60: 1–60.
Для цитирования: Понежева Ж.Б., Аракелян А.К., Козлова М.С., Вдовина Е.Т. Корь у взрослых. Эпидемиол. инфекц. болезни. Актуал. вопр. 2018; (2):50–5
Для корреспонденции:
Понежева Жанна Бетовна – д.м.н., ведущий научный сотрудник клинического отдела инфекционной патологии ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора
Адрес: 105275, Москва, 8-я ул. Соколиной Горы, д. 15, строение 2
Telephone: +7(495) 365-00-18
E-mail: doktorim@mail.ru
Сведения об авторах:
Аракелян Арам Камоевич – студент 6-го курса лечебного факультета Московского медицинского университета «РЕАВИЗ»; е-mail: Aram9993@mail.ru
Козлова Майя Сергеевна – врач-инфекционист ГБУЗ «Инфекционная клиническая больница № 2» Департамента здравоохранения города Москвы; е-mail: pchela92@bk.ru
Вдовина Елена Тагировна – к.м.н., врач-инфекционист, заведующая отделением ГБУЗ «Инфекционная клиническая больница № 2» Департамента здравоохранения города Москвы; е-mail: 3box_ich2@mail.ru
Источник
Особенности диагностики, течения и лечения кори у взрослых
* статья напечатана в сокращенном варианте. Только самое важное для сотрудников 03.
Корь — высококонтагиозная антропонозная вирусная инфекция с аспирационным механизмом передачи возбудителя. Характеризуется лихорадочным, интоксикационным и экзантемным синдромами, наличием катаральных явлений, энантемы и нередко протекает с первичными и/или вторичными осложнениями. Возбудителем кори является РНК-геномный вирус, относящийся к семейству парамиксовирусов. Возбудитель нестойкий в окружающей среде, но он может сохраняться живым в течение нескольких часов в аэрозолях. По своей эпидемиологии корь является типичной капельной инфекцией. Источником инфекции служат больные люди. Наибольшую опасность в плане передачи инфекции представляют пациенты в катаральном периоде (в среднем за 4 дня до появления высыпаний и до 5-го дня от появления сыпи). Инкубационный период при кори составляет чаще всего 10–14 дней.
Одной из самых опасных вирусных инфекций для взрослых является корь, индекс контагиозности (заболеваемость после контакта с возбудителем) которой равен 90–95%, и заболевание переносится взрослыми значительно тяжелее, чем детьми. В начале кори доминирует поражение клеток эпителия дыхательных путей с развитием соответствующих клинических проявлений. Вирус кори, находясь в слизистой оболочке верхних дыхательных путей и в носоглоточной слизи, выделяется из организма при кашле, чихании, разговоре и даже дыхании в форме мельчайших капелек аэрозоля. Симптомы кори проявляются не сразу после заражения. Классическое клиническое течение кори разделяется на периоды: инкубационный (от 7 до 21 дня), катаральный (появляются первые симптомы кори: повышается температура тела, кашель, насморк) и периоды высыпаний, пигментации и выздоровления (реконвалесценции) [3].
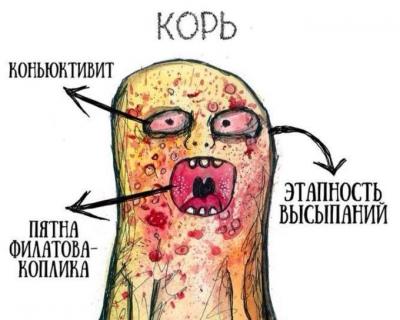
Первыми проявлениями кори (продромальная стадия) являются неспецифические симптомы: лихорадка, кашель, насморк, конъюнктивит.
В конце продромального периода на слизистой щек появляются пятна Бельского–Филатова–Коплика, являющиеся специфичными для кори. Они имеют вид серо-белых крупинок, окруженных гиперемией, расположенных на уровне вторых моляров. Эти элементы сыпи сохраняются в течение нескольких дней, они начинают исчезать при появлении высыпаний на коже.
Для высыпаний при кори характерна этапность: сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Морфологически высыпания имеют эритематозный, пятнисто-папулезный вид. Сыпь сохраняется до 5 дней, затем она угасает, оставляя после себя пигментации, исчезающие в течение 2–3 недель. Одновременно с пигментацией появляется отрубевидное шелушение, наиболее выраженное на лице и туловище.
Корь может иметь типичные или атипичные проявления. К атипичным относят:
- Стертую форму. В этом случае заболевание проходит в очень легкой форме, без выраженных специфических клинических проявлений. Пациенты отмечают небольшое повышение температуры тела, симптомы простуды (першение в горле, кашель, слабость). Иногда стертая форма заболевания возникает после прививки от кори или введения гамма-глобулина.
- Геморрагическую форму, когда заболевание сопровождается множественными кровоизлияниями на кожных покровах, примесью крови в моче и стуле. Вследствие геморрагической формы нередко случается летальный исход из-за большой потери крови. При своевременной госпитализации в стационар и правильном лечении прогноз заболевания благоприятный.
- Гипертоксическую форму, которая возникает на фоне выраженной интоксикации организма и проявляется температурой до 40 °C и выше, симптомами менингоэнцефалита, сердечной и дыхательной недостаточности [3].
Атипичные проявления у взрослых встречаются чаще. Течение кори у взрослых имеет свои особенности: более выражен интоксикационный синдром (слабость, потливость, сонливость, заторможенность); из катаральных явлений (заложенность носа, явления конъюнктивита, кашель, першение и дискомфорт в горле) преобладает чаще сухой кашель и имеет место нарушение этапности высыпаний.
Особенностью взаимодействия вируса кори и иммунной системы организма человека является развитие транзиторного вторичного иммунодефицита [5], что предполагает высокий риск возникновения тяжелых осложнений (бактериальной и/или вирусной этиологии), которые могут носить деструктивный характер. Чаще возникают острые и хронические заболевания ЛОР-органов, наиболее частым из которых является средний отит, встречающийся у 7–9% заболевших; поражения пищеварительной системы (энтероколит, диарея, гепатит, панкреатит) и мочевыделительной системы (пиелонефрит, цистит, гломерулонефрит), а также заболевания центральной нервной системы, чаще протекающие в виде острых инфекционных и постинфекционных энцефалитов с частотой 0,01–0,02%. Наблюдаются осложнения в виде инфекционной патологии нижних дыхательных путей, где пневмонии имеют место у 1–6% пациентов и могут быть как вирусной, так и бактериальной этиологии. Такие симптомы, как постоянная немотивированная слабость, головные боли, наличие сухого кашля, изменения аускультативной картины, длительная лихорадка и повторное повышение температуры позволяют насторожиться в отношении наличия воспаления легких.
Специфического лечения кори не существует, поэтому терапия этого инфекционного заболевания направлена на облегчение состояния больного и борьбу с вторичными инфекциями, осложнениями. Пациенту назначают жаропонижающие лекарственные препараты для снижения температуры, устранения симптомов интоксикации и воспаления.
Для этиотропной терапии рекомендуется применять интерфероны (интерферон-альфа) и иммуноглобулин человека нормальный при тяжелых формах инфекции. Для дезинтоксикационной терапии при среднетяжелых и тяжелых формах показаны растворы электролитов, для легкого течения используется оральная регидратация. Симптоматическая терапия направлена на купирование симптомов (деконгестанты, противокашлевые и отхаркивающие средства, жаропонижающие средства, антигистаминная терапия).
При развитии осложнений проводится терапия, направленная на их предотвращение, в т. ч. антибактериальная терапия [6]. Такие группы антимикробных препаратов, как макролиды и фторхинолоны III и IV поколений, являются предпочтительными в отношении пневмоний, вызванных микоплазменной и хламидийной инфекциями, в то время как бактериальные пневмонии (стрептококковая, стафилококковая и др.) при кори успешно поддаются лечению бета-лактамными антибиотиками [6, 7].
При изоляции больного на дому обязательна ежедневная влажная уборка, по возможности, максимальное ограничение контакта больного с членами семьи, запрет на посещение больного родственниками или знакомыми. Все контактные подлежат медицинскому наблюдению до 21 дня с момента выявления больного [10].
Госпитализация больных проводится в случае тяжелого течения заболевания и по эпидемическим показаниям (лица, проживающие в общежитиях, гостиницах, хостелах и др., декретированные группы лиц). Больные госпитализируются в отдельный бокс и подлежат строгому постельному режиму. Лица, госпитализированные в стационар, подлежат выписке не ранее чем через 5 дней с момента появления сыпи. Медперсонал, контактирующий с больным корью, обязан перед посещением бокса соблюдать все меры безопасности: быть привитыми либо иметь высокий защитный титр антител, обязательно ношение шапочки, перчаток, масок и специальной медицинской одежды.
После выписки из стационара либо лечения в условиях изоляции дома, больные подлежат обязательному диспансерному учету по месту прикрепления к поликлинике сроком на 1 месяц. Кратность обязательных контрольных обследований врачом составляет 1 раз в две недели.
Общеизвестно, что самым важным и эффективным способом профилактики кори является прививка. Главным и единственно правильным методом профилактики заболевания является активная иммунизация. Качественная вакцинация, проведенная по срокам Национального календаря прививок с соблюдением всех норм, и регулярная ревакцинация, нарастание защитных титров антител приводят к невозможности заражения инфекцией, а лица, привитые однократно, как правило, переносят легкую или атипичную форму заболевания [11, 12].
Вакцину прививают детям, не болевшим корью, с 12-месячного возраста. Ревакцинацию проводят однократно в 6 лет, перед поступлением в школу. Иммунизации против кори подлежат также подростки и взрослые до 35 лет, не болевшие, не привитые и привитые однократно, не имеющие сведений о профилактических прививках против кори. Продолжительность поствакцинального иммунитета до 8–10 лет [13]. Рекомендуется проводить каждые 10 лет ревакцинацию пациентам с низким титром защитных антител.
В Российской Федерации разрешено применение ЖКВ Рувакс («Авентис-Пастер», Франция), комплексной вакцины против кори, краснухи и паротита М-М-Р II («Мерк Шарп Доум», США), Приорикс («ГлаксоСмитКляйн», Англия) и др.
Пассивная профилактика кори у взрослых осуществляется введением иммуноглобулина, который получают из плазмы доноров. Для наибольшей эффективности препарат вводят не позднее чем через 72 часа после контакта с больным. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным в течение первых 72 часов с момента выявления больного (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках.
И. А. Иванова*, 1
Ж. Б. Понежева*, доктор медицинских наук
М. С. Козлова**
Е. Т. Вдовина**, кандидат медицинских наук
Н. А. Цветкова**, доктор медицинских наук, профессор
* ФБУН ЦНИИЭ Роспотребнадзора, Москва
** ГБУЗ ИКБ № 2 ДЗМ, Москва
Источник
- Архив журнала
/ - 2018
/ - №2
Корь у взрослых
DOI: https://dx.doi.org/10.18565/epidem.2018.2.50-5
Понежева Ж.Б., Аракелян А.К., Козлова М.С., Вдовина Е.Т.
1 ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора, Москва, Россия;
2 Московский медицинский университет «РЕАВИЗ», Москва, Россия;
3 ГБУЗ «Инфекционная клиническая больница № 2» Департамента здравоохранения города Москвы, Москва, Россия
В статье представлены современные сведения об этиологии, эпидемиологии, патогенезе, клинике, принципах диагностики и профилактики кори. Приводится таблица дифференциальной диагностики и клинический случай собственного наблюдения кори у взрослого пациента в условиях инфекционного стационара.
Литература
1. Корь. Информационный бюллетень ВОЗ № 286. https://www.who.int/mediacentre/factsheets/fs286/ru/
2. Кац С. Корь. ВКН. Инфекционные болезни у детей. Пер. с англ. Под ред. Д. Мари. М.: Практика, 2006; 576–82.
3. Клинические рекомендации (протокол лечения) оказания медицинской помощи детям, больным корью. СПб, 2015. https://niidi.ru/dotAsset/eed9b132-1dc0-4adc-8833-092e5e36fa66.pdf.
4. Ющук Н.Д., ред. Инфекционные болезни. Национальное руководство. М.: ГЭОТАР-Медиа, 2009; 801–9.
5. Агафонов А.П., Игнатьев Г.М., Пьянков С.А., Лосев М.В. Корь. Современные представления о возбудителе, клиника, диагностика, профилактика. Новосибирск, 2002. 38 с. https://medbooks.org/index. files/book/Infekcionnye_bolezni/014469/Agafonov_A.P._i_dr._-_Kor%60. pdf
6. Measles. Margaret Trexler Hessen, MD; Pilar G. Alonso, MD; Lindsey Marcellin, MD, MPH Published Augut 23, 2013.
7. ВОЗ. Руководство по лабораторной диагностике кори и краснухи. Вторая редакция, 2006; 17–9. https://www.who.int/ihr/elibrary/ manual_diagn_lab_mea_rub_ru.pdf
8. Ferris Clinical Advisor 2015 Ferri, Fred F., M.D., F.A.C.P. Measles (Rubeola), 732.e2–732.e3.
9. Kroger A.T., Atkinson W.L., Marcuse E.K., Pickering L.K. General recommendations on immunization: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2011; 60: 1–60.
Для цитирования: Понежева Ж.Б., Аракелян А.К., Козлова М.С., Вдовина Е.Т. Корь у взрослых. Эпидемиол. инфекц. болезни. Актуал. вопр. 2018; (2):50–5
Об авторах / Для корреспонденции
Для корреспонденции:
Понежева Жанна Бетовна – д.м.н., ведущий научный сотрудник клинического отдела инфекционной патологии ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора
Адрес: 105275, Москва, 8-я ул. Соколиной Горы, д. 15, строение 2
Telephone: +7(495) 365-00-18
E-mail: doktorim@mail.ru
Сведения об авторах:
Аракелян Арам Камоевич – студент 6-го курса лечебного факультета Московского медицинского университета «РЕАВИЗ»; е-mail: Aram9993@mail.ru
Козлова Майя Сергеевна – врач-инфекционист ГБУЗ «Инфекционная клиническая больница № 2» Департамента здравоохранения города Москвы; е-mail: pchela92@bk.ru
Вдовина Елена Тагировна – к.м.н., врач-инфекционист, заведующая отделением ГБУЗ «Инфекционная клиническая больница № 2» Департамента здравоохранения города Москвы; е-mail: 3box_ich2@mail.ru
Похожие статьи
- Состояние популяционного иммунитета к вирусам кори, краснухи и эпидемического паротита у населения Москвы в 2016–2017 гг.
- Эпидемиологическая значимость вакцинопрофилактики гриппа. Отечественная гриппозная вакцина последнего поколения
- Этиологическая структура вирусных экзантем у детей в возрасте до 4 лет в Беларуси
- Острый бронхит: актуальные вопросы эпидемиологии, этиологии, фармакотерапии и профилактики
- Особенности распространения заболеваний, вызванных Acinetobacter spp., в детском многопрофильном стационаре
Источник


