Коралловидный камень почки код мкб 10
Рубрика МКБ-10: N20.0
МКБ-10 / N00-N99 КЛАСС XIV Болезни мочеполовой системы / N20-N23 Мочекаменная болезнь / N20 Камни почки и мочеточника
Определение и общие сведения[править]
Коралловидный нефролитиаз
Коралловидный нефролитиаз — самостоятельное заболевание, отличающееся от всех остальных форм МКБ (мочекаменной болезни) особенностями патогенеза и имеющее свою клиническую картину.
Эпидемиология
Коралловидный нефролитиаз встречается довольно часто (по различным данным, в 3-30% случаев обнаружения обычных камней почек). Заболевание диагностируют в 2 раза чаще у женщин, чем у мужчин; в 68% случаев — у людей в возрасте 30-50 лет.
Классификация
В зависимости от размеров и расположения камня в ЧЛС и его конфигурации выделяют четыре стадии коралловидного нефролитиаза:
• КН-1 — конкремент выполняет лоханку и одну из чашечек;
• КН-2 — расположен в лоханке внепочечного типа с отростками в двух и более чашечках;
• КН-3 — расположен в лоханке внутрипочечного типа с отростками во всех чашечках;
• КН-4 — имеет отростки и выполняет всю деформированную лоханочно-чашечную систему.
Ретенционные изменения при коралловидном нефролитиазе разнообразны: от умеренной пиелоэктазии до тотального расширения не только лоханки, но и всех чашечек.
Основным фактором в выборе метода лечения является степень нарушения функции почек. Четыре фазы нарушения функции почек отражают дефицит их секреторной способности:
• I фаза — дефицит канальцевой секреции 0-20%;
• II фаза — 21-50%;
• III фаза — 51-70%;
• IV фаза — свыше 70%.
Таким образом, с помощью данной классификации, позволяющей оценивать в комплексе размер и конфигурацию камня, эктазию лоханочно-чашечной системы, степень нарушения функции почек и стадию воспалительного процесса, вырабатывают показания к тому или иному методу лечения.
Этиология и патогенез[править]
Коралловидный нефролитиаз развивается на фоне нарушения гемо- и уродинамики и осложняется пиелонефритом, что ведёт к прогрессивному снижению функций почки. Возникновению коралловидного нефролитиаза в наибольшей степени способствуют различные врождённые и приобретённые тубуло- и гломерулопатии, в основе которых лежат энзимопатии. Наиболее распространённая при коралловидном нефролитиазе энзимопатия ведёт к оксалурии (85,2%); значительно реже встречаются тубулопатии, приводящие к фруктозурии, галактозурии, канальцевому ацидозу, цистинурии. Если эти факторы являются определяющими в развитии заболевания, то все другие экзогенные и эндогенные факторы выступают лишь как способствующие развитию болезни, т.е. менее значимы. Существенное значение имеют климатические условия, особенно для лиц, сменивших место жительства на жаркие страны, вода, пищевые продукты, загрязнение атмосферы. Камнеобразованию способствуют заболевания ЖКТ, печени, гиперфункция паращитовидных желёз, переломы костей, требующие длительного постельного режима. В некоторых случаях отмечено формирование коралловидных камней во время беременности, что вызвано нарушением водно-электролитного баланса и уродинамики, гормональными сдвигами. Ряд исследователей обращает внимание на роль наследственных факторов в развитии заболевания, которые составляют около 19%.
Многие авторы этиологическим фактором нефролитиаза, действующим в 38% случаев, считают гиперпаратиреоз.
Вместе с тем причина образования в почке камней вообще и коралловидных в частности остаётся нерешённым вопросом, что создаёт трудности в разработке тактики лечения больных коралловидным нефролитиазом, действенной профилактики камнеобразования и его рецидивов.
Патогенез
Ядро большинства камней сформировано органической субстанцией. Однако при исследовании химического состава камней установлено, что их формирование может начаться и на неорганической основе. В любом случае для камнеобразования, даже при перенасыщении мочи солями, необходим связующий компонент, которым служит органическая субстанция. Такой органической матрицей конкрементов служат коллоидные тельца диаметром 10-15 микрон, встречающиеся в просветах канальцев и лимфатических капиллярах стромы. В составе коллоидных телец обнаружены гликозаминогликаны и гликопротеины. Кроме обычных компонентов (цистин, фосфат, кальций, ураты и др.), в состав камня входят мукопротеины и плазменные белки различного молекулярного веса. Чаще всего удаётся обнаружить уромукоид, альбумин и иммуноглобулины IgG и IgA.
Изучение иммунного статуса больных по результатам анализа крови и мочи показало отсутствие существенных отклонений от нормы.
Клинические проявления[править]
Типичной клинической картины коралловидного нефролитиаза не выявлено, так же как и жалоб, свойственных только больным этим заболеванием.
При детальном анализе удаётся отметить, что клиническая картина выражена симптомами нарушения уродинамики и функции почек.
На основании клинической картины выделены четыре стадии коралловидного нефролитиаза:
• I — скрытый период;
• II — начало болезни;
• III — стадия клинических проявлений;
• IV — гиперазотемическая стадия.
I стадия названа скрытым периодом, так как в это время ещё нет ярких клинических проявлений заболевания почек. Больные жалуются на слабость, повышенную утомляемость, головную боль, сухость во рту и озноб.
Начало болезни (II стадия) характеризуется слабыми тупыми болями в поясничной области и иногда интермиттирующими изменениями в моче.
В стадии клинических проявлений (III стадия) тупая боль в поясничной области постоянна, появляется субфебрильная температура, прогрессируют повышенная утомляемость, слабость и недомогание. Нередко возникает гематурия и отхождение мелких конкрементов, сопровождающееся почечной коликой. Появляются признаки ХПН (хронической почечной недостаточности) — латентной или компенсированной стадии.
В IV стадии — гиперазотемической — больные жалуются на жажду, сухость во рту, общую слабость, повышенную утомляемость, боль в поясничной области, дизурию и симптомы обострения пиелонефрита. Эта стадия характеризуется интермиттирующей или даже терминальной стадией ХПН (хронической почечной недостаточности).
Камни почки: Диагностика[править]
Коралловидные камни, как правило, обнаруживают случайно при УЗИ или на обзорной рентгенограмме мочевыводящих путей.
Диагностика коралловидного нефролитиаза основана на общеклинических признаках и данных дополнительного исследования.
У больных коралловидным нефролитиазом часто повышено АД. Причиной АГ (артериальной гипертензии) выступает нарушение гемодинамического равновесия.
Сопутствующий коралловидному нефролитиазу хронический пиелонефрит может быть диагностирован на любой стадии клинического течения.
Детальное изучение образа жизни больных, анамнеза и клинической картины заболевания, рентгенологических и лабораторных данных, показателей радиоизотопных и иммунологических исследований позволили выявить признаки различных стадий ХПН (хронической почечной недостаточности)(латентной, компенсированной, интермиттирующей и терминальной). Необходимо отметить, что благодаря техническому прогрессу и улучшению методов диагностики за последнее десятилетие больные с коралловидными камнями в терминальной стадии ХПН (хронической почечной недостаточности) встречаются крайне редко.
На основании предъявляемых пациентами жалоб можно только заподозрить заболевание почек. Ведущее место в диагностике занимают УЗИ и рентгенологическое исследование. УЗИ в 100% случаев определяет размер и контуры почки, тень в её проекции, величину и конфигурацию коралловидного камня, устанавливает наличие расширения ЧЛС (чашечно-лоханочной системы).
Экскреторная урография позволяет точнее оценить функциональную активность почек, подтвердить наличие дилатации ЧЛС.
Клиническое обследование
Больные жалуются на тупую боль в поясничной области, нередко усиливающуюся перед приступом почечной колики, отхождение мелких конкрементов, повышение температуры, дизурию, изменение цвета мочи. Помимо перечисленных симптомов, у больных появляется жажда, сухость во рту, слабость, повышенная утомляемость и зуд кожных покровов. Кожные покровы бледные, у наиболее тяжёлой группы больных — с желтоватым оттенком.
Лабораторная диагностика
Лабораторные исследования помогают оценить тяжесть воспалительного процесса, установить функциональное состояние почек, других органов и систем.
У всех больных на стадии клинического развития болезни можно выявить увеличение СОЭ, лейкоцитоз и пиурию. При резком нарушении процесса фильтрации клиренс креатинина снижен до 15 мл/мин. Увеличение концентрации аминокислот в плазме крови связано с нарушением функций печени.
Инструментальные методы
Инструментальные методы исследования, в частности цистоскопия, позволяют выявить источник кровотечения при макрогематурии. УЗИ почек помогает не только обнаружить коралловидный камень, но и изучить его конфигурацию, изменения в почечной паренхиме и наличие дилатации ЧЛС. Основное место в диагностике коралловидных камней почек отведено рентгенологическим методами исследования. На обзорном снимке мочевыводящих путей виден коралловидный камень, можно оценить его форму и величину.
Экскреторная урография позволяет установить размеры почки, её контуры, сегментарные изменения на нефрограммах, замедление выделения контрастного вещества, накопление его в расширенных чашечках, отсутствие функции почки.
Ретроградную пиелографию выполняют крайне редко, непосредственно перед операцией при подозрении на нарушение уродинамики.
Почечная ангиография позволяет установить место отхождения почечной артерии от аорты, диаметр почечной артерии и количество сегментарных ветвей. Почечная ангиография показана в случаях, когда планируют выполнение нефротомии при интермиттирующем пережатии почечной артерии.
Метод изотопной ренографии с оценкой клиренса крови позволяет определить уровень функциональной активности почек.
Динамическая нефросцинтиграфия помогает оценить функциональное состояние не только поражённой, но и контр-латеральной почки.
Непрямая почечная ангиография — ценное исследование, позволяющее установить качественные и количественные нарушения гемодинамики в отдельных сегментах почек.
Дифференциальный диагноз[править]
Камни почки: Лечение[править]
Больной коралловидным нефролитиазом в стадии КН-1, если заболевание протекает без боли, обострений пиелонефрита и нарушения функции почек, может наблюдаться у уролога и получать консервативное лечение. Антибактериальные лекарственные препараты назначают с учётом бактериологического анализа мочи, широко используют литолитические препараты, диету и диуретики.
Медикаментозное лечение
Для снижения образования мочевой кислоты можно назначить больным урикуретики. При необходимости одновременно рекомендуют цитратные смеси (натрия цитрат) для поддержания pH мочи в диапазоне 6,2-6,8. Для повышения pH мочи можно применять и питьевую соду в дозе 5-15 г/сут. При оксалурии хорошие результаты обеспечивало лечение комбинацией пиридоксина или магния оксида с марелином. При гиперкальциурии исключают молочные продукты, рекомендуют гидрохлортиазид в дозе 0,015-0,025 г 2 раза в день. Уровень калия в крови хорошо поддерживается введением в рацион кураги, изюма, печёного картофеля или 2,0 г калия хлорида в сутки. Применение кальцитонина больными с первичным гиперпаратиреоидизмом приводит к снижению гиперкальциемии.
Оперативное лечение
В тех случаях, когда болезнь протекает с частыми приступами острого пиелонефрита, осложняется гематурией или пионефрозом, показано оперативное лечение.
Внедрение новых технологий — ПНЛ (перкутанная нефролитотомия) и ДЛТ (Дистанционная литотрипсия) — сократили показания к открытым оперативным вмешательствам и во многом улучшили лечение тяжёлой категории больных коралловидным нефролитиазом. Усовершенствованы и сами открытые оперативные вмешательства, которые направлены на сохранение паренхимы почек.
Оптимальным и наиболее щадящим методом удаления коралловидного камня на стадиях КН-1 и КН-2 является ПНЛ. На этих стадиях данный вид лечения рассматривается как метод выбора, а на стадии КН-3 как альтернатива открытому оперативному вмешательству.
ДЛТ применяют в основном на стадии КН-1. Отмечена её высокая эффективность у детей. ДЛТ эффективна при камнях в лоханке внутрипочечного типа, снижении функции почки не более чем на 25% и нормальной уродинамике на фоне ремиссии хронического пиелонефрита.
Многие авторы отдают предпочтение комбинированному лечению. Сочетание открытой операции и ДЛТ либо ПНЛ и ДЛТ наиболее полно отвечают принципам лечения данной категории больных.
Достижения в медицине за последние годы позволили расширить показания к открытому оперативному лечению больных коралловидным нефролитиазом. Наиболее щадящей открытой операцией при коралловидном нефролитиазе является пиелолитотомия — нижняя, задняя субкортикальная или с переходом на чашечки (пиелокаликотомия). Однако при пиелолитотомии не всегда удаётся извлечь камни, расположенные в чашечках. Основным методом лечения при коралловидных камнях на стадиях КН-3 и КН-4 остаётся пиелонефролитотомия. Выполнение одного или нескольких нефротомических разрезов при интермиттирующем пережатии почечной артерии (срок ишемии обычно 20-25 мин) существенным образом не отражается на функциональном состоянии почки. Операцию заканчивают установкой нефростомы.
Внедрение новых технологий в лечение коралловидного нефролитиаза (ПНЛ и ДЛТ) снизили количество осложнений до 1-2%. Открытые оперативные вмешательства с соответствующей предоперационной подготовкой, усовершенствование анестезиологии и методов пиелонефролитотомии с пережатием почечной артерии позволили выполнять органосохраняющие операции. Нефрэктомия при коралловидных камнях выполняется в 3-5% случаев.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Урология [Электронный ресурс] / Под ред. Н.А. Лопаткина — М. : ГЭОТАР-Медиа, 2011. — https://www.rosmedlib.ru/book/ISBN9785970419908.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Цефтазидим
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Нефролитиаз, Почечнокаменная болезнь.
Названия
Название: Камни в почках.
Камни в почках
Синонимы диагноза
Нефролитиаз, Почечнокаменная болезнь.
Описание
Камни в почках. Проявление мочекаменной болезни, характеризующееся образованием в почках солевых конкрементов (камней). Камни в почках проявляются ноющей болью в пояснице, приступами почечной колики, гематурией, пиурией. Диагностика камней в почках требует исследования биохимических параметров мочи и крови, проведения УЗИ почек, экскреторной урографии, радиоизотопной нефросцинтиграфии. Лечение почечнокаменной болезни может включать консервативную терапию, направленную на растворение конкрементов, или их хирургическое удаление (пиелолитотомию, нефролитотомию, нефролитотрипсию).
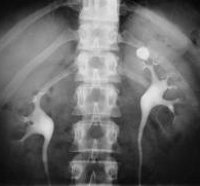
Камни в почках
Дополнительные факты
Камни в почках являются признаком почечнокаменной болезни или нефролитиаза. Практическая урология довольно часто сталкивается с почечнокаменной болезнью, причем камни в почках могут образовываться и у детей, и у взрослых. Среди пациентов с нефролитиазом преобладают мужчины; камни чаще выявляются в правой почке, в 15 % случаев встречается двусторонняя локализация конкрементов.
При мочекаменной болезни, кроме почек, камни могут выявляться в мочевой пузыре (цистолитиаз), мочеточниках (уретеролитиаз) или мочеиспускательном канале (уретролитиаз). Практически всегда первоначально конкременты образуются в почках и оттуда спускаются в нижние отделы мочевого тракта. Встречаются одиночные конкременты и множественные; мелкие камни почек (до 3 мм) и крупные (до 15 см).
Классификация
Образование камней в почках происходит в результате сложного физико-химического процесса при нарушениях коллоидного баланса и изменениях почечной паренхимы.
При определенных условиях из группы молекул образуется, так называемая, элементарная клетка – мицелла, служащая первоначальным ядром будущего конкремента. «Строительным» материалом для ядра могут выступать аморфные осадки, фибриновые нити, бактерии, клеточный детрит, инородные тела, присутствующие в моче. Дальнейшее развитие процесса камнеобразования зависит от концентрации и соотношения солей в моче, рН мочи, качественного и количественного состава мочевых коллоидов.
Чаще всего камнеобразование начинается в почечных сосочках. Первоначально внутри собирательных канальцев формируются микролиты, большая часть которых не задерживается в почках и свободно вымывается мочой. При изменении химических свойств мочи (высокой концентрации, смещении рН и пр. ) происходят процессы кристаллизации, приводящие к задержке микролитов в канальцах и инкрустации сосочков. В дальнейшем камень может продолжать «расти» в почке или спускаться в мочевыводящие пути.
По химическому составу выделяют несколько видов камней, встречающихся в почках – оксалатные, фосфатные, уратные, карбонатные, цистиновые, белковые, холестериновые, ксантиновые. Оксалаты состоят из солей кальция щавелевой кислоты. Они имеют плотную структуру, черно-серый цвет, шиповатую неровную поверхность. Оксалатные камни в почках могут образовываться как при кислой, так и при щелочной реакции мочи.
Фосфаты – это конкременты, состоящие из кальциевых солей фосфорной кислоты. По консистенции они мягкие, крошащиеся, с гладкой или слегка шероховатой поверхностью, беловато-сероватого цвета. Фосфатные камни в почках образуются при щелочной моче, достаточно быстро растут, особенно при наличии инфекции (пиелонефрита).
Ураты представлены кристаллами солей мочевой кислоты. Их структура плотная, цвет – от светло-желтого до кирпично-красного, поверхность — гладкая или мелкоточечная. Уратные камни в почках встречаются при кислой реакции мочи. Карбонатные конкременты формируются при осаждении кальциевых солей угольной (карбонатной) кислоты. Они мягкие, светлые, гладкие, могут иметь различную форму.
В составе цистиновых камней присутствуют сернистые соединения аминокислоты цистина. Конкременты имеют мягковатую консистенцию, гладкую поверхность, округлую форму, желтовато-белый цвет. Белковые камни образованы преимущественно фибрином с примесью бактерий и солей. Такие камни в почках мягкие, плоские, небольшого размера, белого цвета. Холестериновые камни в почках встречаются редко; образуются из холестерина, имеют мягкую крошащуюся консистенцию, черный цвет.
Причины
В основе камнеобразования лежат процессы кристаллизации мочи, насыщенной различной солями и осаждение кристаллов на белковую матрицу-ядро. Почечнокаменная болезнь может развиваться при наличии целого ряда сопутствующих факторов.
Нарушение минерального обмена, ведущее образованию камней в почках, может быть генетически обусловленным. Поэтому людям с семейной историей нефролитиаза рекомендуется уделять внимание профилактике камнеобразования, раннему выявлению конкрементов с помощью контроля общего анализа мочи, прохождения УЗИ почек и УЗИ мочевого пузыря, наблюдения у уролога.
Приобретенные нарушения солевого обмена, приводящие к образованию камней в почках, могут быть обусловлены внешними (экзогенными) и внутренними (эндогенными) причинами.
В числе внешних факторов наибольшее значение отводится климатическим условиям и питьевому режиму и пищевому рациону. Известно, что в жарком климате при усиленном потоотделении и определенной степени обезвоженности организма, концентрация солей в моче повышается, что приводит к образованию камней в почках. Обезвоживание организма может быть вызвано отравлением или инфекционным заболеванием, протекающим с рвотой и поносом.
В северных регионах факторами камнеобразования могут выступать дефицит витаминов А и D, недостаток ультрафиолета, преобладание рыбы и мяса в рационе. Употребление питьевой воды с повышенным содержанием известковых солей, пищевое пристрастие к острому, кислому, соленому также приводит к ощелачиванию или закислению мочи и выпадению осадка из солей.
Среди внутренних факторов, способствующих образованию камней в почках, в первую очередь, выделяют гиперфункцию околощитовидных желез – гиперпаратиреоз. Усиленная работа паращитовидных желез увеличивает содержание фосфатов в моче и вымывание кальция из костной ткани. При этом концентрация фосфатных солей кальция в моче значительно повышается. Аналогичные нарушения минерального обмена могут возникать при остеопорозе, остеомиелите, переломах костей, повреждениях позвоночника, травмах спинного мозга, сопровождающихся длительной обездвиженностью пациента, разрежением костной ткани, нарушением динамики опорожнения мочевых путей.
К эндогенным факторам образования камней в почках также относятся заболевания ЖКТ – гастриты, язвенная болезнь, колиты, приводящие к нарушению кислотно-щелочного равновесия, повышенному выведению солей кальция, ослаблению барьерных функций печени и изменению состава мочи.
В патогенезе образования камней в почках известная роль принадлежит неблагоприятным местным условиям в мочевых путях – инфекциям (пиелонефриту, нефротуберкулезу, циститу, уретриту), простатиту, аномалиям почки, гидронефрозу, аденоме предстательной железы, дивертикулиту и другим патологическим процессам, нарушающим пассаж мочи.
Замедление оттока мочи из почки вызывает застой в чашечно-лоханочной системе, перенасыщение мочи различными солями и их выпадение в осадок, задержку отхождения с мочой песка и микролитов. В свою очередь, развивающийся на фоне уростаза инфекционный процесс приводит к попаданию в мочу воспалительных субстратов — бактерий, слизи, гноя, белка. Эти вещества участвуют в образовании первичного ядра будущего конкремента, вокруг которого и кристаллизуются соли, в избытке присутствующие в моче.
Симптомы
В зависимости от своего размера, количества и состава камни в почках могут давать симптоматику различной выраженности. Типичная клиника нефролитиаза включает боли в пояснице, развитие почечной колики, гематурию, пиурию, иногда – самостоятельное отхождение камня из почки с мочой.
Боли в пояснице развиваются вследствие нарушения оттока мочи, могут быть ноющими, тупыми, а при резко возникшем уростазе, при закупорке камнем лоханки почки или мочеточника, прогрессировать до почечной колики. Коралловидные камни в почках обычно сопровождаются нерезкой тупой болью, а мелкие и плотные дают резкую приступообразную боль.
Типичный приступ почечной колики сопровождается внезапными острыми болями в поясничной области, распространяющимися по ходу мочеточника в промежность и половые органы. Рефлекторно на фоне почечной колики возникают учащенные болезненные мочеиспускания, тошнота и рвота, метеоризм. Пациент возбужден, беспокоен, не может найти себе позы, облегчающей состояние. Болевой приступ при почечной колике настолько выражен, что зачастую купируется только введением наркотических препаратов. Иногда при почечной колике развивается олигоурия и анурия, лихорадка.
По окончании приступа почечной колики песок и камни из почек нередко отходят с мочой. При отхождении камни могут травмировать слизистую мочевых путей, вызывая гематурию. Чаще повреждение слизистой вызывают остроконечные оксалатные конкременты. При камнях в почках интенсивность гематурии может быть различной – от незначительной эритроцитурии до выраженной макрогематурии. Выделение гноя с мочой (пиурия) развивается при наличии воспаления в почках и мочевых путях.
Метеоризм. Понос (диарея). Рвота. Тошнота. Увеличение СОЭ.
Диагностика
Распознавание камней в почках производится на основе анамнеза, типичной картины почечных колик, лабораторных и инструментальных визуализирующих исследований.
На высоте почечной колики определяется резкая боль на стороне пораженной почки, положительный симптом Пастернацкого, болезненность пальпации соответствующей почки и мочеточника. Исследование мочи после приступа выявляет наличие свежих эритроцитов, лейкоцитов, белка, солей, бактерий. Биохимическое исследование мочи и крови в определенной степени позволяет судить о составе и причинах образования камней в почках.
Правостороннюю почечную колику необходимо дифференцировать с аппендицитом, острым холециститом, в связи с чем может потребоваться выполнение УЗИ брюшной полости. С помощью УЗИ почек оцениваются анатомические изменения органа, наличие, локализация и движение камней.
Ведущим методом выявления камней в почках служит рентгеновская диагностика. Большая часть конкрементов определяется уже при обзорной урографии. Однако белковые и мочекислые (уратные) камни почек не задерживают лучи и не дают теней на обзорных урограммах. Они подлежат выявлению с помощью экскреторной урографии и пиелографии. Кроме того, экскреторная урография дает информацию о морфо-функциональных изменениях в почках и мочевых путях, локализации конкрементов (лоханка, чашечка, мочеточник), форме и размерах камней в почках. При необходимости урологическое обследование дополняется радиоизотопной нефросцинтиграфией, МРТ или КТ почек.
Лечение
Лечение нефролитиаза может быть консервативным или оперативным и во всех случаях направлено на удаление камней из почек, устранение инфекции и предупреждение повторного образования конкрементов.
При мелких почечных камнях (до 3 мм), которые могут быть выведены самостоятельно, назначается обильная водная нагрузка и диета, исключающая мясо и субпродукты. При уратных камнях рекомендуется молочно-растительная диета, ощелачивающая мочу, щелочные минеральные воды (боржоми, ессентуки); при фосфатных конкрементах – прием кислых минеральных вод (Кисловодск, Железноводск, Трускавец) Дополнительно под контролем нефролога могут применяться лекарственные препараты, растворяющие камни в почках, диуретики, антибиотики, нитрофураны, спазмолитики.
При развитии почечной колики лечебные мероприятия направлены на снятие обструкции и болевого приступа. С этой целью применяются инъекции платифиллина, метамизола натрия, морфина или комбинированных анальгетиков в сочетании раствором атропина; проводится теплая сидячая ванна, прикладывается грелка к поясничной области. При некупирующейся почечной колике требуется проведение новокаиновой блокады семенного канатика (у мужчин) или круглой связки матки (у женщин), проведение катетеризации мочеточника либо рассечение устья мочеточника (при ущемлении конкремента).
Оперативное удаление камней из почек показано при частых почечных коликах, вторичном пиелонефрите, крупных конкрементах, стриктурах мочеточника, гидронефрозе, блокаде почки, угрожающей гематурии, камнях единственной почки, коралловидных камнях.
В практике при нефролитиазе часто применяется неинвазивный метод – дистанционная литотрипсия, позволяющая избежать какого-либо вмешательства в организм и вывести осколки камней из почек через мочевые пути. В ряде случаев альтернативой открытой хирургии служит высокотехнологичная процедура — перкутанная (чрескожная) нефролитотрипсия с литоэкстракцией.
К открытым или лапароскопическим вмешательствам по извлечению камней из почек – пиелолитотомии (рассечению лоханки) и нефролитотомии (рассечению паренхимы) прибегают в случае неэффективности малоинвазивной хирургии. При осложненном течении почечнокаменной болезни и потере функции почки показана нефрэктомия.
После удаления конкрементов пациентам рекомендуется курортное лечение, пожизненное соблюдение диеты, устранение сопутствующих факторов риска.
Прогноз
В большинстве случаев течение нефролитиаза прогностически благоприятно. После удаления камней из почек при условии соблюдения предписаний врача-уролога, заболевание может не рецидивировать. В неблагоприятных случаях может развиваться калькулезный пиелонефрит, симптоматическая гипертония, хроническая почечная недостаточность, гидропионефроз.
Профилактика
При любых видах камней в почках рекомендуется увеличение объема питья до 2 л в сутки; употребление специальных травяных сборов; исключение острой, копченой и жирной пищи, алкоголя; исключение переохлаждений; улучшение уродинамики посредством умеренной физической активности и физкультуры. Профилактика осложнений нефролитиаза сводится к раннему удалению камней из почек, обязательному пролечиванию сопутствующих инфекций.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник


