Коревая краснуха симптомы и лечение у ребенка
Коревая краснуха – детское инфекционное заболевание. Переболев им однажды, человек получает стойкий иммунитет. Возбудитель был выявлен и описан в сороковые года прошлого века. Тогда же стало возможным создание эффективной вакцины. Многочисленные исследования подтвердили, что внутриутробное заражение вызывает многочисленные поражения всех внутренних систем. Взрослые тоже тяжело переносят инфекцию. Она вызывает осложнения, значительно ухудшающие качество жизни, поэтому так важно знать, как можно уберечь себя от нежелательных последствий.

Этиология и патогенез коревой краснухи
Инфекция развивается, когда в организм человека попадает болезнетворный микроорганизм, принадлежащий к семейству РНК-содержащих вирусов. Он единственный представитель рода Rubivirus, относящегося к семейству Togaviridae. Вирион имеет сферическую форму, который покрыт оболочкой с гликопротеиновыми шипами. Они помогают ему цепляться к рецепторам донорской клетки. Геном вируса – однолинейная плюс-РНК. Она связана с нуклеокапсидным белком.
Попадая во внешнюю среду, вирус быстро погибает при высушивании. Он боится ультрафиолетового облучения, перепадов температур, воздействия эфира. Сохраняет все свои свойства активности после длительного воздействия аномально низких температур.
Во внешнюю среду возбудитель краснухи попадает с капельками носоглоточной слизи. Поэтому передается инфекция преимущественно воздушно-капельным путем. Возможен и трансплацентарный путь передачи (от матери плоду).
Этой инфекцией не болеют дети до года, находящиеся на грудном вскармливании. Если мать успела переболеть коревой краснухой в детстве, у нее в крови есть специфические иммуноглобулины. Они передаются грудничку вместе с грудным молоком, поэтому у младенца формируется пассивный иммунитет к инфекции. Медики фиксируют сезонные подъемы заболеваемости. Пик приходится на период с марта по июнь.
Вирус попадает в организм здорового человека через верхние дыхательные пути. Оседает на слизистых, проходит адаптацию, а потом начинает активно размножаться. Лимфатическая система выступает в качестве транспортного депо. При помощи нее возбудитель коревой краснухи попадает в кровь и разносится по всему организму. При тяжелых формах инфекции становится возможным поражение всех внутренних систем.
Факторы риска инфицирования
Риски инфицирования увеличиваются при прямом контакте с больным краснухой, у которого проявляются все ее характерные симптомы, контакте с детьми грудного возраста с диагностикой врожденной краснухи (у них течение инфекции может продлеваться до полутора лет). Вероятность заразиться при прямом контакте на улице составляет 60%. Контакт с больным в замкнутом помещении приводит к заражению в 100% случаях.
Инкубационный период
Инкубационный период у детей длится 11-21 день, у взрослых он удлиняется до 23 дней. В последние семь дней носитель вируса становится опасным для окружающих. В этот период он чувствует себя хорошо, у него нет никаких признаков недомогания, поэтому больной не ограничивает себя в контактах с окружающими. Это объясняет высокую контагиозность вируса.
Сроки карантина
Изоляции подлежат отдельные лица, у которых были выявлены характерные признаки вирусной инфекции. Если в детском саду был выявлен случай заражения, на карантин закрывается группа, которую посещал больной ребенок или весь детский сад. Мероприятия такого плана устанавливаются и для школ.

Сроки рассчитываются, исходя из наибольшего времени заразности. В случае с коревой краснухой это три недели. В это время новых детей не принимают, отменяются все запланированные увеселительные мероприятия, поездки, туристические походы, спортивные соревнования. Для прогулок детям, находящимся на карантине, выбирается другое время.
В самом помещении детсада ежедневно производится влажная уборка с применением дезинфицирующих средств. Обязательно осуществляется кварцевание. Если ребенок раньше болел коревой краснухой, он может посещать без опасения детский сад и школу. Решение о продлении карантина или о его снятии принимает медицинский персонал и заведующий детским учреждением.
Признаки и симптомы болезни
Существует несколько форм заболевания, у каждой свои особенности проявления клинической картины. В медицине коревая краснуха делится на два вида:
- врожденную,
- приобретенную.

Врожденная краснуха диагностируется у новорожденных в том случае, если заражение произошло внутриутробным путем. Оно практически всегда приводит к развитию сложных пороков. Степень их тяжести зависит от того, на каком сроке беременности произошло инфицирование женщины.
Если заболевание коревой краснухой активировалось до 10 недели беременности, в большинстве случаев случается внутриутробная смерть эмбриона. Плод выживает – в 9 из 10 случаях становится возможным появление множественных дефектов развития. Среди них задержка роста, дефекты глаз, пороки сердца, стеноз легочной артерии, невриты, дефекты ЦНС и костей, глухота, увеличение печени и селезенки, сложные формы гепатита. Поэтому инфицирование является прямым показанием к прерыванию беременности.
Женщина, заболевшая коревой краснухой в период с 10 по 16 неделю, то число детей, рожденных с перечисленными пороками, падает в соотношении 1х10.
Заражение в период после 16 недели редко приводит к появлению дефектов, но риски существуют.

Приобретенная краснуха диагностируется тогда, когда ребенок заболевает ею на втором году жизни или в более поздние сроки. Существует две формы течения приобретенной инфекции: типичная и атипичная.
Типичная имеет три стадии развития: легкую, среднюю, тяжелую. Для ее течения характерно присутствие классической клинической картины. Она развивается по следующему сценарию.
После завершения инкубационного периода наступает продромальный этап развития инфекции. Он может длиться от 5-6 часов до двое суток. Больной в это время начинает испытывать недомогание, он может жаловаться на головную боль, слабость, головокружение. Отмечается увеличение лимфатических узлов, расположенных в верхней части туловища (околоушные, затылочные). Одновременно с этим на слизистой зева появляются бледно-розовые пятнышки (энантема). Температура тела поднимается до 38 градусов. У малышей продромальный период имеет слабовыраженный характер. У взрослых все этапы течения сопряжены с усилением всех возможных клинических проявлений.
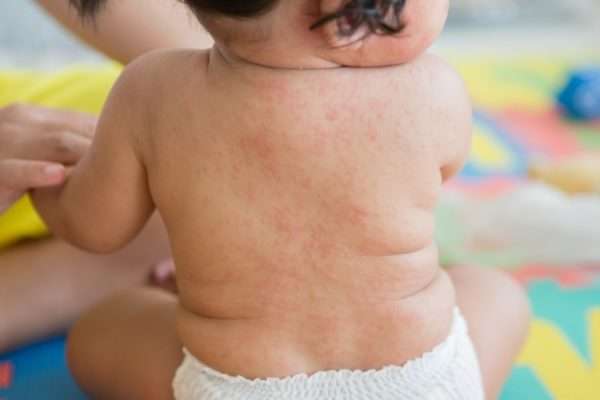
После завершения продромального периода на всей поверхности тела появляется пятнисто-папулезная сыпь. Ее характер может быть и розеолезный. Отдельные элементы часто сливаются между собой. Больше всего сыпи появляется на ногах, руках, спине, наружной стороне бедер и ягодицах. Через два дня число высыпаний сокращается, они уменьшаются в размерах, становятся мелкими, как при скарлатине. Спустя три дня она исчезает так же внезапно, как появляется. На поверхности кожи не остается следов. Этот классический сценарий течения инфекции наблюдается только у малышей до 9 лет.
У подростков и взрослых больных краснуха протекает более тяжело. Температура тела поднимается до 40 градусов, это явление вызывает появление ярко выраженного приступа лихорадки (сильный озноб, боль в мышцах, тошнота, рвота). Больного беспокоит сухой кашель, насморк, зуд в горле и в глазах.
Атипичная форма инфекции может протекать без выраженных симптомов, или сопровождаться проявлениями, свойственными другим не менее опасным инфекциям (корь, скарлатина, ОРВИ). Человек в этом случае тоже жалуется на появление озноба, головной боли, насморка, першение в горле. У него наблюдается покраснение глаз, которое сопровождается обильным слезотечением. Температура повышается до 39 градусов. В отдельных случаях возникает диарея. При этом сыпь на теле отсутствует. Так как подобные признаки имеют и другие заболевания, для постановки диагноза обязательно применяется дифференциальная диагностика.
Дифференциальная диагностика
Опытный врач легко отличит коревую краснуху от других инфекций вирусного происхождения.
Ее течение вызывает появление высыпаний, у которых размеры отдельных элементов меньше, чем размеры папул ветрянки. Они имеют специфическую выпуклость, которая делает их внешне похожими на узелки. При ветрянке сыпь напоминает пузырьки, заполненные жидкостью. Также коревая краснуха не сопровождается зудом.
Очень сложно отличить от коревой краснухи розеолу розовую. Не зря это заболевание имеет второе название – ложная краснуха. У обеих инфекций есть общие проявления, но у них разный возбудитель. В первом случае – это герпес шестого типа, во втором – РНК-вирус, представитель рода Rubivirus. При розеоле высыпания появляются на четвертый день с момента заражения. Они не сопровождаются воспалением лимфатических узлов и повышением температуры тела. При постановке диагноза для исключения ошибок врач использует возможности лабораторной диагностики.

Лабораторное определение инфекции
При возникновении сомнений в постановке диагноза врач использует лабораторные методы исследования. В их список обязательно входит общий анализ крови и серологическое исследование.
Совместный синтез крови показывает изменения, характерные для вирусных заболеваний (увеличение СОЭ, понижение количества лейкоцитов, наличие плазматических клеток).Серологическое исследование может быть осуществлено с применением разных методик.
ИФА (иммуноферментный анализ сыворотки крови) способен показать наличие специфических антител, но оно косвенно подтверждает течение инфекции. Такое исследование проводится дважды – в день обращения и через неделю. Увеличение количества антител указывает на активность иммунного ответа, поэтому становится возможна постановка точного диагноза даже при отсутствии сыпи. ПЦР (полимеразная цепная реакция) позволяет выявить и идентифицировать возбудителя инфекции, определить его количественные показатели.

Методы лечения
Лечение коревой краснухи у малышей проводится в домашних условиях. При появлении сыпи ребенка необходимо уложить в постель и обеспечить ему обильный питьевой режим, легкое питание.
Специфического лечения не существует. Если малыш хорошо переносит повышенную температуру тела, нет необходимости давать жаропонижающие средства. У больных, в анамнезе которых значится аллергический статус, высыпания способны спровоцировать сильный зуд. Купировать его нужно антигистаминными средствами.
В случае, когда инфекция приводит к воспалению суставов, снимать боль следует анальгетиками. При появлении конъюнктивита показан прием «Альбуцида». По назначению врача можно принимать витаминные комплексы (они помогают производить профилактику ДВС-синдрома), иммуностимуляторы (повышают работу защитных сил организма, сокращают сроки течения инфекции).

Госпитализации подлежат дети и взрослые, у которых появляются признаки осложнений. При поражениях нервной системы требуется применение экстренного комплекса медикаментозного лечения. К больному применяется противовоспалительная, противосудорожная, дегидратационная и дезинтоксикационная терапия.
Для предотвращения распространения инфекции важно изолировать ребенка, выделить ему отдельную комнату, посуду, средства личной гигиены. Заходить к больному нужно в марлевой повязке на лице. Важно постараться исключить возможность контакта больного с беременными женщинами.
Способы профилактики
Существует два вида профилактики коревой краснухи: специфическая и неспецифическая.

Специфическая осуществляется при помощи проведения обязательной вакцинации. Она включена в национальный реестр прививок. Обычно прививка делается одновременно с вакциной от паротита, которая легче переносится в возрасте от года до полутора лет. Малышам производится подкожная или внутримышечная инъекция.
Повторная вакцинация в возрасте шести лет. У всех без исключения после прививки через двадцать дней появляется иммунитет и держится он двадцать лет.
Вакцинации подлежат не все дети. Прививка противопоказана:
- детям, у которых в анамнезе есть первичный или вторичный иммунодефицит,
- малышам с аллергией на неомицин.
Женщинам, планирующим стать матерью, не болевшим в детстве краснухой, медики настоятельно рекомендуют тоже сделать прививку. Она поможет избежать серьезных трагедий.

Меры неспецифической профилактики направлены на предотвращение распространения инфекции и укрепление иммунитета. Важно вовремя выявлять носителей вируса, представляющих угрозу окружающим, изолировать их на срок плюс восемь дней после исчезновения сыпи на теле. Взрослым, у которых нет иммунитета, важно стараться избегать контакта с больными детьми, в периоды вспышек пить поливитаминные комплексы.
Постоянное укрепление иммунитета – залог сохранения здоровья. Делать это нужно, выстраивая правильное питание, соблюдая режим работы и отдыха. Полезно беречь себя от стрессов и физических перегрузок.
На протяжении всей жизни необходимо строго соблюдать правила личной гигиены.
Осложнения и последствия
У малышей от двух до девяти лет в отдельных случаях возникают осложнения в виде ангины, ларингита, воспаления уха. У подростков, особенно женского пола, течение инфекции вызывает появление симптомов артрита (опухают суставы пальцев рук, локтей, коленей, кожа поверх них становится красной). Артрит может развиться после того, как с тела сойдет сыпь. В редких случаях диагностируется тромбоцитопения, у 50% больных она становится хронической.
Максимальную угрозу представляют поражения дыхательной, сердечно-сосудистой и центральной нервной системы. В 35% случаях больные с подобными осложнениями погибают. У тех, кто выживает, отмечаются остаточные явления, заметно ухудшающие качество жизни.
В одном случае на пять тысяч больных после коревой краснухи развивается аутоиммунный энцефалит – воспаление головного мозга. Подобное осложнение выявляется чаще у подростков и взрослых больных. В 1975 году была зафиксирована связь между течением коревой краснухи и развитием панэнцефалита. Вирус провоцирует изменение белого вещества – оно становится серым, и мягким. Поражаются и сосуды головного мозга. Заболевание вызывает у людей снижение координации движения, угасание интеллекта. Переход в хроническую форму заканчивается смертью пациента.
Источник


