Кори краснухе скарлатине симптомы
Инфекционные заболевания преследуют людей каждый год, они изменяются и адаптируются к изменяющийся среде обитания. Среди самых часто встречаемых и опасных заболеваний выделяю три наиболее опасных: корь краснуха скарлатина. Ими можно заразится где угодно, даже в самый непредсказуемый момент. Сегодня мы постараемся разобраться чем опасны эти болезни и изучим этиологию каждой в отдельности.

Корь
Заболевание, что зовется корью чрезвычайно заразно и протекает всегда в острой форме. Болезнь встречается только у людей и передается между ними воздушно-капельным путем. Оно вызывает поражение таких шейных отделов:
- Полость рта.
- Носоглотка.
- Ротоглотка.
- Дыхательные пути.
Болезнь всегда сопровождается красной сыпью, которая покрывается неоднородными пятнами, присутствует и тяжелая интоксикация.
Источником болезни всегда служит уже болеющий человек, независимо от формы болезни. Дело в том, что после недели инкубационного периода он уже опасен для всех окружающих. Передается инфекция по воздушно-капельному пути, чтобы заразится нужно вступить в довольно плотный контакт с разносчиком. Если же инфицированный обращается в каком-то коллективе, то тут заражение происходит очень легко и всегда есть вероятность создания им небольшой эпидемии.
Симптоматика достаточно обширна, период инкубации длится около двух недель. Когда человек заразился, вирус начинает осваиваться в слизистых оболочках рта и горла или там, куда слюна с инфекцией попала быстрее. После этого инфекция начинает осваиваться и проникает в подслизистые ткани и движется к лимфатическим узлам. В инкубационный период видимые симптомы отсутствуют как таковые. Может начаться болезненное ощущение в районе шейных лимфоузлов. К концу периода бактерии размножаются настолько, что попадают в кровь и движутся по организму. Следующий период характеризуется локализацией вируса в определенном месте (дыхательные пути, внутренние органы).

Краснуха
Краснуха
Заболевание, что называется краснухой является острой вирусной патологией, что сильно поражает организм и наносит ему значительный вред. Выражается яркой пятнистой сыпью и воспалением верхнего отдела дыхательных путей и небольшой интоксикацией. Как и в предыдущем варианте источником заражения служит уже болеющий человек у которого аналогичное заболевание протекает в острой форме или когда форма патологии бессимптомна. Если вы имеете отношение к детским воспитательным учреждениям, то может произойти заражение от детей, что болеют врожденной краснухой. К ним она передается от матери, если он сама болела во время беременности. Такие детишки могут разносить вирус аж до 3 лет. Другой болеющий человек представляет опасность за неделею до появления сыпи и через неделю после ее прохода. Заразиться краснухой можно, как и предыдущей болезнью по воздушному пути. Естественно, что лучше всего инфицирование происходит в тех местах, где скопление людей очень большое, в больших коллективах.
У краснухи достаточно продолжительный инкубационный период, длится он до трех недель. Что любопытно – человек опасен разносом инфекции уже в течение этого периода. Это связано с тем, что организм начинает вырабатывать инфекцию уже после пятого дня присутствия его в организме. А вот до полного окончания инкубационного периода может вовсе ничего не происходить, никакие симптомы не будут проявляться, даже катаральные явления могут полностью отсутствовать до проявления сыпи. Так что заразится можно даже от полностью здорового на вид человека.
После заражения наступает период, когда инфекция закрепляется в организме любыми путями. Чаще всего она локализуется в дыхательных путях или где-то рядом, потихоньку начинают проникать во внутренние ткани тела. Позже, если иммунитет слаб вирус может начать продвигаться по лимфатической системе. В этот момент может начаться высыпание, происходит это не сразу, а постепенно. Продромальный период в этом заболевании может и вовсе отсутствовать, а может и посетить пациента. Длится такой момент, чаще всего, несколько дней. Обычно его сопровождают не слишком яркие катаральные явления. Как и скарлатина краснуха шагает вместе с общим недомоганием и небольшой лихорадкой. До внешнего проявления, за несколько часов, появляются болевые ощущения в лимфатических узлах. Набрав такой ход, болезнь продолжает оставаться в нем около трех недель, независимо от того начнется ли лечение.

Скарлатина
Скарлатина
Последнее заболевание в нашем списке инфекционных болячек это скарлатина. Заболевание всегда острое, характеризуется сыпью, и кучей разных осложнений в виде гнойно-септических отложений или аллергии. Однако есть и плюс – один раз перенесший скарлатин более ей не заболеет. Также сопровождается такими симптомами:
- Лихорадка.
- Мигрени.
- Боль в шее, лимфатических узлах.
- Ломота в суставах.
Если симптоматика не слишком яркая, то очень часто болезнь можно принять за ангину, а такой пациент в то же время остается очень опасным разносчиком. Статистика говорит, что чаще всего болячкой болеют дети от года до десяти лет. Скарлатина опаснее кори, во время эпидемий фиксируется много летальных исходов, если нет врачебной помощи.
Причины заболевания кроются в заражении человека стрептококком особого вида, что потом начинает вырабатывать токсины. Инфекция, как и в прошлых случаях движется между людьми по воздуху при плотном контакте или через общие бытовые предметы. Как только, человек заразился сам он становится заразным для других и остается таким до полного выздоровления. Если случается так, что выявляют ребенка, который успел где-то пообщаться с болеющим человеком, то его тоже изолируют и неделю не впускают в коллектив. Подхватить стрептококк можно также и от человека, что более просто ангиной.
Симптоматика также достаточно обширна, период инкубации обычно длится до двух недель, зависит все от состояния организма до болезни. Начинается скарлатина всегда очень остро, температура сразу же прыгает до 40 градусов и выше, появляется общая слабость, мигрени, боли при глотании и признаки интоксикации в виде рвоты. Сопутствуют также ощущение жжения в горле, очень больно глотать и трудно питаться. Из-за этого опухают мышцы нижней челюсти и потом ей больно двигать.
Как ни смешно это звучит, но самый главный и стойкий симптом скарлатины – это ангина. При этом она характеризуется такими значимыми изменениями в организме:
- Гиперемия миндалин.
- Налет на лакунах.
- Болезненность лимфатических узлов.
- Регулярная рвота.
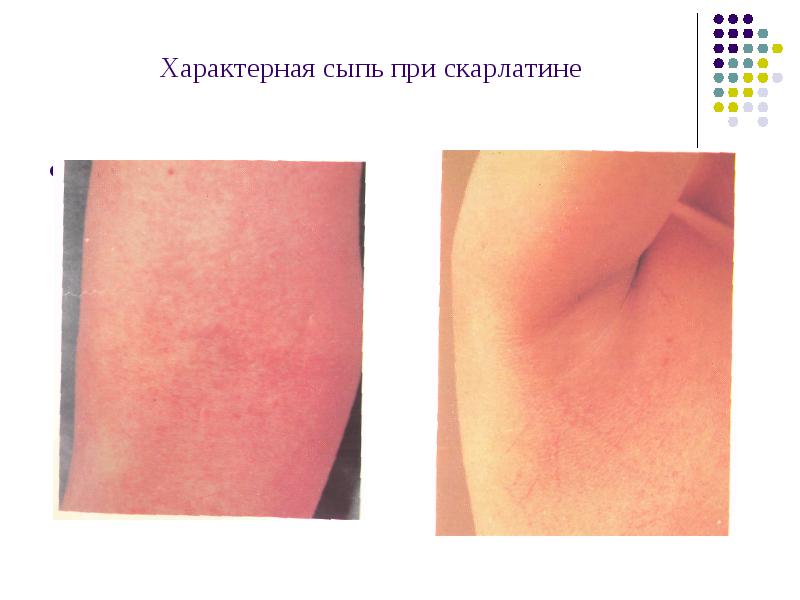
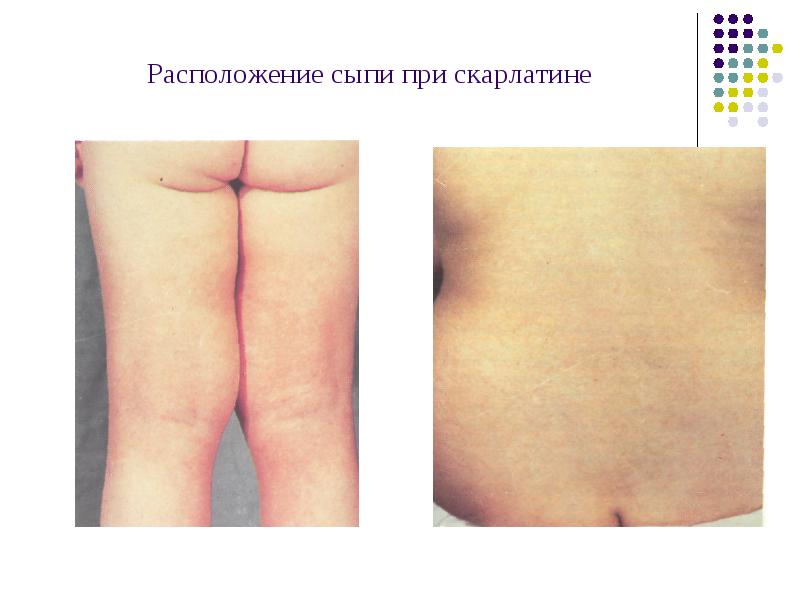
После двух дней такого заболевания начинает проявляется на теле розоватая точечная сыпь, причем ее пятна достаточно плотные и хорошо выступают над общим покровом кожи. Внешне такое явление напоминает гусиную кожу, которая со временем медленно срастается в один сплошной красный покров. Наиболее ярко проявляется сыпь в местах кожных складок: на локтях, подмышками, там она еще и зудом сопровождается. Лицо становится похоже на разноцветный флаг: лоб и виски покрываются яркой сыпью, нос и рот, наоборот, меняются в сторону белого цвета, а щеки покрываются румянцем. Губы при этом остается очень красными, это прямо-таки бросается в глаза. Внутри также происходят цветовые метаморфозы: неба, небные дуги, миндалины и язык становятся очень красными. В редких случаях можно наблюдать на лакунах миндалин небольшие небные отложения.

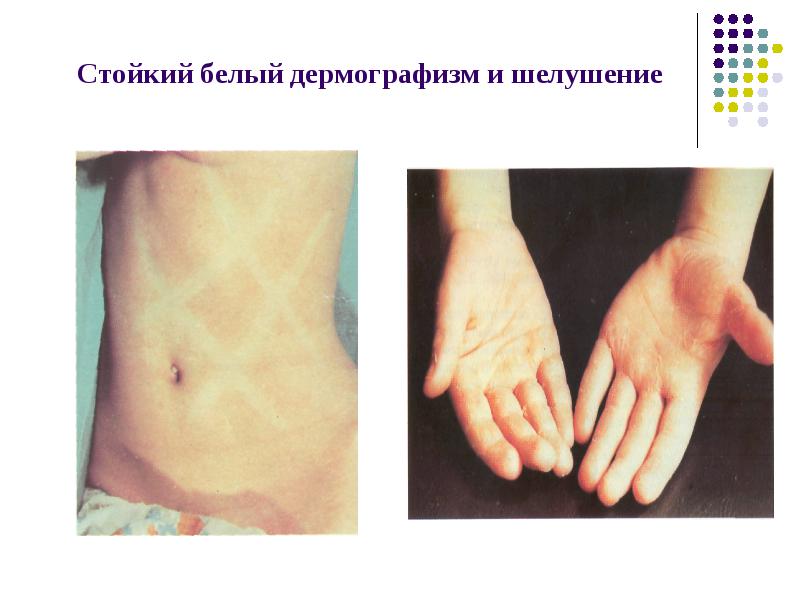
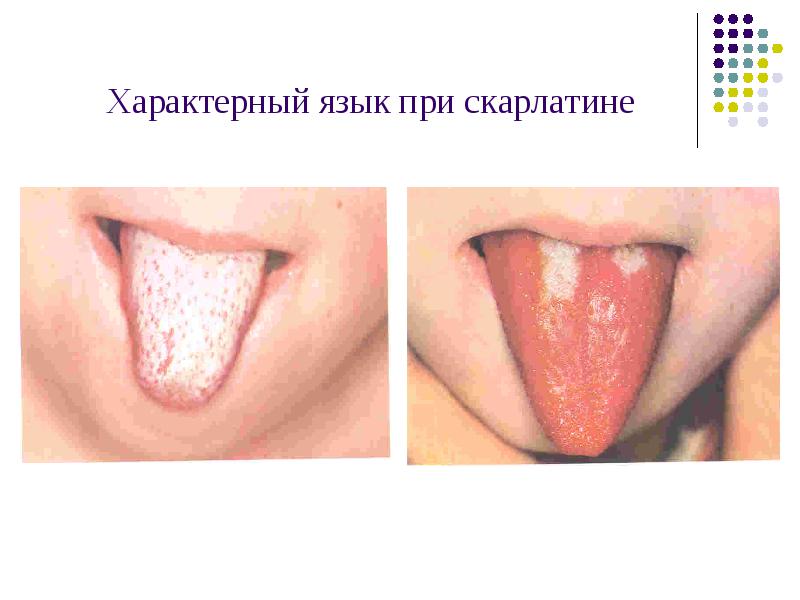
С иной стороны скарлатина всегда характеризуется увеличением в размерах и плотной консолидацией подчелюстных лимфатических узлов. Они становятся намного больше, а на ощупь достаточно эластичны. После периода инкубации и высыпания сыпь держится на теле в первозданном виде около 5 дней и затем начинает бледнеть, одновременно с этим начинает спадать и лихорадка, после второй недели поврежденная кожа просто отшелушиться. Язык внутри тоже избавляется от облоги к 4 дню и становится на вид характерным для скарлатины: красным на вид и его сосочки отчетливо выступают вперед. Шелушение кожи обычно длится около трех недель и оканчивается полной ее сменой. В очень тяжелых случаях могут наблюдаться гнойные осложнения, что будут связаны с внутренними органами. Если заболевание переносилось тяжело, то как последствие может наблюдаться ревматизм. При диагностике очень важно не ошибиться, чтобы не потерять важное время.
Видео
В видео рассказано о том, как быстро вылечить простуду, грипп или ОРВИ. Мнение опытного врача.
Внимание, только СЕГОДНЯ!
Источник

До открытия антибиотиков скарлатина считалась смертельно опасной болезнью для ребенка. Но и сейчас, в начале ХХІ века, педиатры очень внимательно относятся к появлению любой сыпи на теле ребенка, ведь поздняя диагностика скарлатины чревата очень серьезным течением болезни и весьма серьезными осложнениями.
Скарлатина всегда начинается остро – с высокой температуры и боли в горле. И первая мысль, которая приходит маме в голову – ангина. Но уже спустя несколько часов после начала заболевания ребенок покрывается характерной для скарлатины сыпью: на покрасневшей коже (общий фон) появляются многочисленные очень мелкие красные точки. Сыпь очень быстро распространяется по телу, больше всего поражаются боковые поверхности туловища, сгибы рук и ног. Стрептококки (возбудители скарлатины) очень агрессивно ведут себя по отношению к поверхностному слою кожи, буквально убивая его. Поэтому кожа, пораженная сыпью на ощупь очень сухая, напоминает наждачную бумагу.
Читайтке также: Температура у ребенка. Когда нужно сбивать
Одна из самых характерных для скарлатины примет — это свободный от сыпи носогубный треугольник, выделяющийся белым пятном на фоне ярко-красных щек. Язык при скарлатине тоже ярко-малиновый, на нем хорошо заметны сильно увеличившиеся сосочки. В горле – самая настоящая ангина: все красного цвета, воспалено, миндалины покрыты гнойным налетом.
Впрочем, если заражение скарлатиной произошло через какую-либо ранку на коже, стрептококки не добираются до горла. В этом случае все остальные симптомы остаются прежними.
С чем можно спутать скарлатину
Скарлатина легко (по крайней мере для непрофессионала или врача-двоечника) путается с краснухой и корью. И эта ошибка может очень дорого обойтись ребенку: ведь виновниками возникновения кори и краснухи являются вирусы, для борьбы с которыми существует одно средство – иммунитет собственного организма. Для борьбы со скарлатиной нужны антибиотики. Если не назначить их вовремя, неправильно диагностировав болезнь, можно поставить жизнь и здоровье ребенка под серьезную угрозу.
Чем опасна скарлатина
Как мы уж говорили, до изобретения антибиотиков скарлатина считалась смертельно опасной болезнью, ежегодно уносившей сотни и тысячи детских жизней. Выжившие благодаря своему иммунитету дети нередко получали тяжелые осложнения, поражавшие прежде всего сердце (ревматизм) и почки (гломерулонефрит). Поэтому, отметив у ребенка высокую температуру, боли в горле и появление характерной сыпи, немедленно обратись к доктору!
Как лечится скарлатина
К счастью, стрептококки, вызывающие скарлатину, очень чувствительны к антибиотикам и примерно через сутки (а иногда и раньше) после начала лечения у ребенка уже наблюдается значительное улучшение самочувствия. Самое распространенное лекарство для лечения скарлатины – пенициллин. Если у малыша непереносимость этого препарата – не беда, пенициллин легко заменяется на другое, не менее эффективное лекарство. Лечение обычно проходит на дому, без госпитализации ребенка.
Очень важно! Если ребенку после начала лечения быстро стало лучше, ни в коем случае не отменяется лечение антибиотиками! Стрептококк — очень коварная бактерия и в случае прерванного лечения запросто может привести ребенка к очень тяжелым осложнениям. Не рискуйте здоровьем малыша!
Как идет выздоровление
Характерная для скарлатины стадия выздоровления – это активное шелушение кожи, буквально отпадание умерших под воздействием эритротоксина (продукта жизнедеятельности стрептококка) клеток поверхностного слоя кожи. Шелушение обычно начинается на лице, затем – на туловище, кистях и стопах.
Читайте также: Сыпь у ребенка. В чем можно купать
При вовремя начатом лечении ребенок уже на десятый день может уже выходить гулять. Но не общаться при этом с детьми! К выходу в школу или детский сад дети готовы не менее, чем через три недели после начала болезни. Дело в том, что в течение всего этого времени организм ребенка очень чувствителен к новым атакам стрептококка и, если ребенок окажется настолько невезучим, что встретит на детской площадке друга, который поделится с ним свеженькой порцией стрептококков, осложнений, увы, не избежать. Поэтому наберитесь терпения и выдержите трехнедельный карантин.
Возможно ли повторное заражение скарлатиной?
В организме ребенка по отношению к тем формам стрептококка, которые вызывают скарлатину (как известно, существует несколько сотен видов стрептококка, вызывающих самые разные заболевания, наиболее распространенные – ангина, ревматизм, гломерулонефрит, рожистое воспаление и т.д.) вырабатывается стойкий иммунитет. Но! Очень активные антибиотики, которыми лечится скарлатина, иногда так быстро расправляются с болезнью, что иммунная система малыша не успевает выработать антитела. В этом случае возможно повторное заражение скарлатиной. Впрочем, во второй раз болезнь протекает значительно легче.
В каком возрасте можно заразиться скарлатиной?
Обычно (около 90% всех заболевших) скарлатиной болеют дети в возрасте от годика до 16 лет. На первом году жизни от заражения скарлатиной малышу берегут мамины антитела, после 16 здоровый организм уже достаточно устойчив по отношению к этой форме стрептококка.
Источник

Ташкентская Медицинская Академия
Лекция для студентов 5 курса медико-педагогического факультета на тему:
“Корь. Скарлатина. Краснуха.”
Корь
(кизамик, morbile)
Это — острое инфекционное заболевание вирусной этиологии, передающаяся воздушно-капельным путем, характеризующаяся цикличностью течения, синдромами интоксикации, катарального воспаления и экзантемы
Актуальность проблемы
Несмотря на более, чем 30- летнюю историю вакцинацинопрофилактики кори, она до сих пор остается важной проблемой здровоохранения. По данным ВОЗ корью ежегодно переболевает не менее 40 млн. детей, но регистрируется не более 10% из них. Ежегодно во всем мире выявляется свыше 10 млн. смертельных случаев от кори среди детей.

История изучения кори
В изучении кори выделяют 3 основных периода:
До применения антибактериальной терапии
Использование антибактериальных средств
Введение активной иммунизации

Этиология кори
Вирус кори- Рolyinosa morbiliorum относится к группе крупных миксовирусов, геном вируса представляет собой одноцепочечную РНК, имеет сложную антигенную структуру и обладает инфекционными, комплементсвязывающими, гемагглютинирующими и гемолизирующими свойствами.
Вирус имеет устойчивую антигенную структуру, в ответ на воздействие антигенов вируса в организме ( заболевшего или вакцинированного) вырабатываются соответствующие антитела, которые могут быть выявлены серологическими реакциями.
Возбудитель кори неустойчив во внешней среде, чувствителен к ультрафиолетовым и прямым солнечным лучам.
Устойчив к антибиотикам.
Вирус обладает тропностью к лимфоидной, ретикулоэндотелиальной ткани, клеткам эпителия дыхательных путей и нервной системы.

Эпидемиология кори
Источником инфекции является больной
Заболевание передается воздушно-капельным путем
( с потоками воздуха вирус передается на большие расстояния).
Вирус может быть выделен из крови и носоглоточных смывов в катаральном периоде и в первые дни высыпания , что определяет заразный период болезни.
Воспримчивость к кори всеобщая
Индекс контагиозности равен — 0,95.
При условии , если мать болела корью или была привита, ребенку передается материнский иммунитет, который сохраняется до 3 мес

Патогенез кори
Корь является общим генерализованным процессом с избирательным поражением ЦНС, органов дыхания.
Входные ворота инфекции — слизистые верхних дыхательных путей.
Патогенез состоит из 5 фаз:
1- фаза заражения и адаптации вируса к лимфоидной ткани, размножение в регионарных лимфатических узлах.
2 – фаза проникновения вируса в кровь ( первичная вирусемия) и генерализованного поражения лимфоцитарной системы.
3 — фаза вторичной вирусемии и аллергических реакций
4- фаза иммунологических изменений

Патогенез кори (2)
Каждый элемент сыпи — это очаг воспаления вокруг сосуда, гнездно- инфильтративного характера.
Пятна Бельского-Филатова- Коплика – это поверхностный некроз эпителия слизистой полости рта.
Этапность высыпания при кори связана с максимальной концентрацией вируса у ворот инфекции, с обилием кровеносных сосудов в этой области, что обуславливает появление сыпи сначала на лице, слизистых полости рта, затем на туловище и затем на конечностях.
В периоде высыпания вирус воздействует на нервную, эндокринную системы, что проявляется нарастанием интоксикации. Функциональное нарушение нервной системы в свою очередь способствует повышению функции надпочечников, выбросу в кровь большого количества ГКС, оказывающих иммунодепрессивной действие ( коревая анергия).
5 фаза формирование стойкого иммунитета – в крови повышается концентрация специфических антител и вирус нейтрализуется

Патогенез вакцинального процесса
При вакцинации живой коревой вакциной вирус попадает в организм парентеральным путем и размножается в лимфоидной ткани, а не в эпителиях дыхательных путей.
Иммунитет зависит от исходного состояния иммунологической реактивности организма, качества и дозы вакцины, правильного ее хранения.
Поствакцинальная корь протекает со слабовыраженными катаральными симптомами, отсутствием поражений легочной и нервной систем, менее выраженными изменениями в системе иммунокомпетентных клеток без развития коревой анергии. Больные вакцинальной корью не заразны.

Клиника кори
В клинической картине кори различают 4 периода болезни:
Инкубационный период от 8-10 дней, у детей привитых или получивших противокоревой иммуноглобулин может удлиняться до 21 дня.
Катаральный период длится 3-4 дня, может удлиняться до 5-7 дней.
Период высыпания длится 3-4 дня
Период пигментации длится 1-2 недели.

Характеристика катарального периода
Начало болезни характеризуется повышением температуры до 38°С , появлением катаральных симптомов, и коньюнктивита. Катаральные явления прогрессируют, выделения из носа обильные, слизистые, слизисто-гнойные. Голос становится хриплым. Кашель – сухой навязчивый, иногда в начале болезни синдром крупа. Отмечается светобоязнь, слезотечение, гиперемия коньюнктив, отечность век, иньекция сосудов склер.
Патогномоничнм симптомом является разрыхленность слизистой полости рта, десен.
Появляются пятна Бельского-Филатова-Коплика- на слизистой шек, напротив коренных зубов серовато- белые точечки, окруженные венчиком гиперемии.
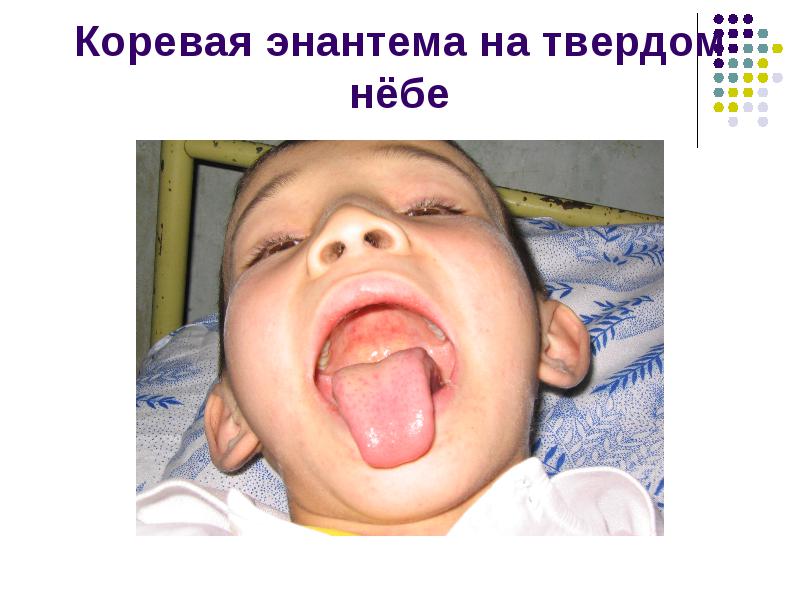
На мягком и твердом небе появляется коревая энантема- мелкие розовато- красные пятна.

Характеристика периода высыпания
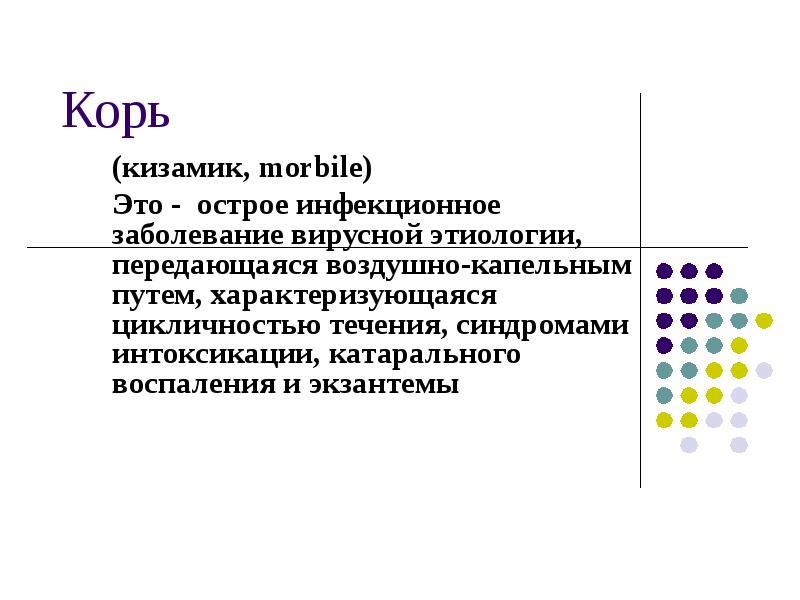
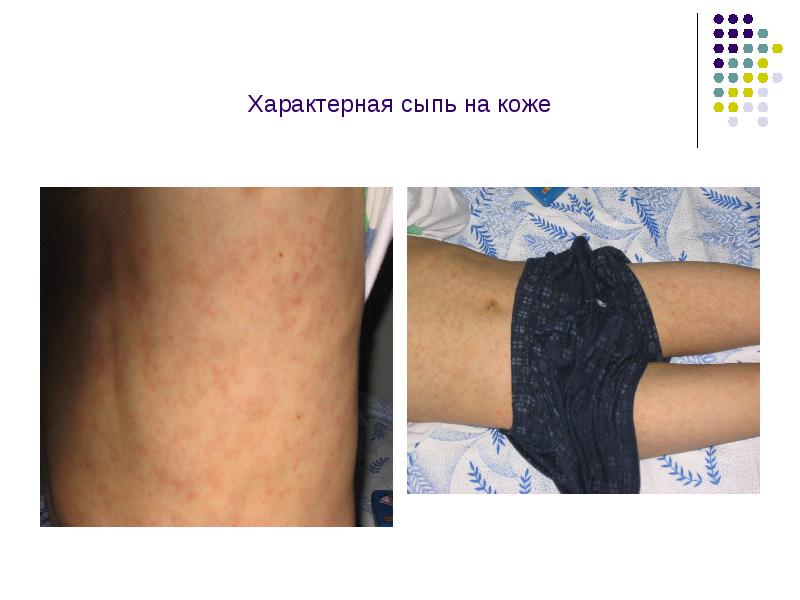
Период высыпания начинается с 4-5 дня болезни и характеризуется появлением пятнисто-папулезной сыпи. Первые элементы сыпи появляются за ушами, на спинке носа, на лбу в виде мелких розоватых пятен, которые очень быстро увеличиваются, сливаются друг с другом, имеют неправильную форму. На 2-день сыпь полностью покрывает все тело и верхнюю часть рук, на 3-день сыпь распространяется на конечности- руки и ноги.
Этапность сыпи характерный признак кори.
Температура в этот период высокая, катаральные симптомы усиливаются.
Общее состояние больных тяжелое, отмечается беспокойство, бред, сонливость, могут быть носовые кротечения.
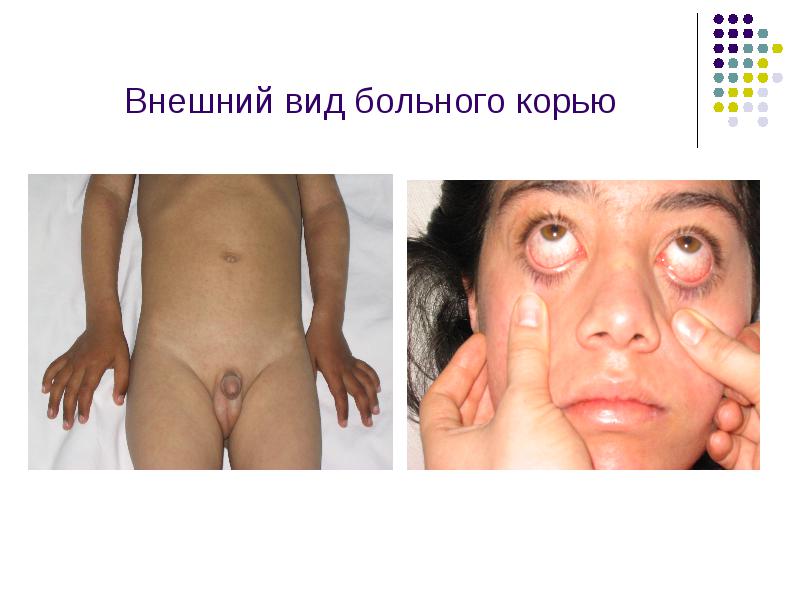
Характерен вид больного- лицо одутловатое, веки пастозные, нос и губы отечные, глаза красные, обильные выделения из носа.

Период пигментации
Период пигментации приходится на 6-7 день болезни.
Коревая сыпь начинает темнеть, буреть, принимает коричневый цвет. Пигментация начинается в таком же порядке как появляется сыпь. Может быть отрубевидное шелушение
Температура литически снижается до нормальных цифр.
Катаральные симптомы уменьшаются и исчезают.
Общее состояние медленно восстанавливается.
В периоде пигментации длительное время остается состояние астении и анергии.

Клиническая классификация кори
Различают:
Типичная форма
По тяжести делится на
Легкая, среднетяжелая и тяжелая формы.
Атипичная форма :
Стертая (абортивная)
Митигированная корь
Гипертоксическая, геморрагическая ( очень редко)
Корь у взрослых

Особенности митигированной кори
Она может быть у получивших иммуноглобулин, препараты крови, вакцинированных.
Характерно удлинение инкубационного периода до 21 дня.
Укорочение катарального периода до 1 дня со слабо выраженными катаральными симптомами, отсутствием энантемы и пятен Бельского – Филатова.
Период высыпания укорочен до 1-2 дней, сыпь неяркая, мелкая с нарушением этапности высыпания.
Пигментация кратковременная, бледная

Особенности абортивной кори
Процесс, начинаясь типично как бы обрывается после 1-2 дня от появления высыпания.
Сыпь мелкая, необильная, появляется только на лице и туловище, а конечности остаются свободными от сыпи.
Пигментация бледная, кратковременная (1-3 дня). Температура тела может быть повышенной лишь в 1 день высыпания.

Особенности кори у взрослых
Имеет высокий удельный вес.
Протекает с преобладанием тяжелых и среднетяжелых форм болезни.
Выраженна интоксикация (высокая температура, головные боли, головокружение, обмороки, рвота, носовые кровотечения, потеря сознания).
Выражен кашель, коньюнктивит.
Период высыпания удлинен до 4-5 дней, сыпь крупная, яркая , обильная.
Осложнения редки

Критерии тяжести кори
Выраженность симптомов интоксикации
Выраженность катаральных симптомов.
Выраженность высыпания.
Наличие и тяжесть ранних осложнений

Характеристика сыпи при кори
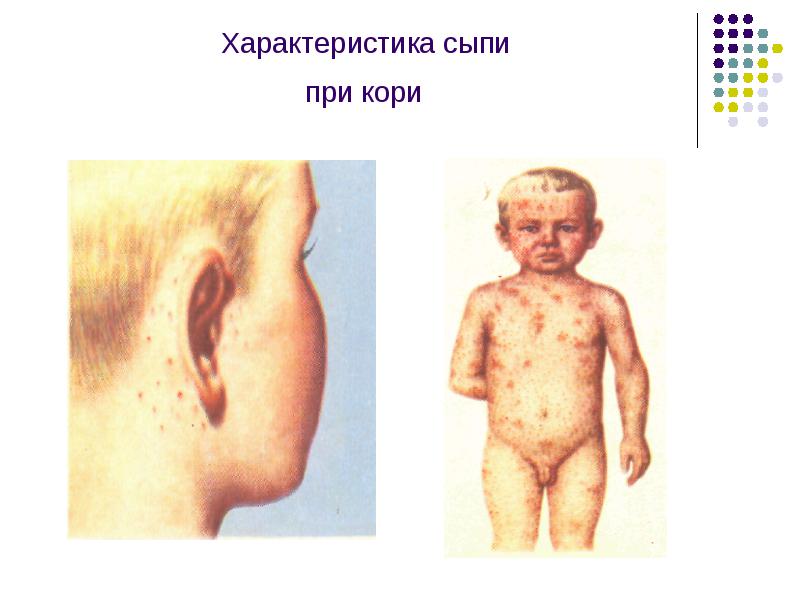
Характер температурной кривой при кори
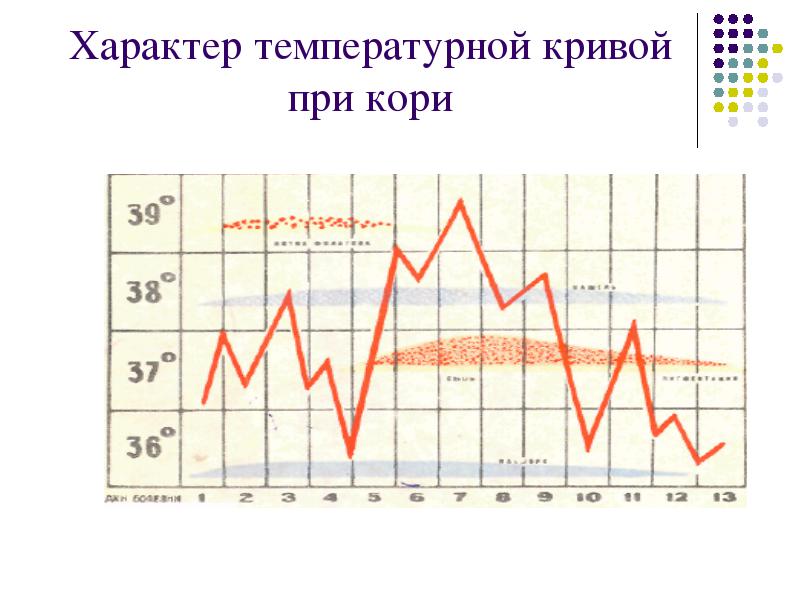
Состояние слизистых при кори
Коревая энантема на твердом нёбе
Внешний вид больного корью
Характерная сыпь на коже
Легкая форма кори
Проявлется умеренно или слабо выраженными катаральными симптомами и интоксикацией,состояние больного удовлетворительное, температура тела не выше 38,5.
Сыпь может быть пятнистого характера, со слабой тенденцией к слиянию и бледной пигментацией

Среднетяжелая форма кори
Интоксикация достаточно выражена, самочувствие больного нарушено значительно, может быть бред, рвота, температура тела повышается до 39°с.
Сыпь обильная, яркая, макуло-папулезная на неизменненом фоне кожи, склонная к слиянию.

Тяжелая форма кори
Характеризуется резко выраженными симптомами интоксикации, в виде судорог, потери сознания, повторной рвотой, повышением температуры тела до40°С и выше.
Сыпь обильная, с геморрагическая синюшным оттенком, местами сливная.
Резко выражены катаральные симптомы: лицо одутловато, веки пастозные, явления гнойного коньюнктивита, ринита, влажный частый кашель.
Частые присоединения различных гнойных осложнений.

Осложнения кори
Могут быть классифицированы по этиологии, срокам развития, поражаемым органам и системам.
По этиологии- собственно коревые, первичные
( вызванные вирусом кори) и вторичные ( вызванные преимущественно бактериальной инфекцией).
По срокам развития – ранние ( относятся к периодам – катаральному и высыпания) поздние ( развиваются в периоде пигментации.
Со стороны дыхательной системы: пневмонии,ларингиты, бронхиты, плевриты.
Со стороны пищеварительной системы: стоматиты, энтериты, колиты.
Со стороны нервной системы: менингиты, энцефалиты, психозы.
Со стороны органов зрения: коньюнктивиты, блефариты, кератиты.
Состороны органов слуха: отиты, мастоидиты.
Со стороны кожи: пиодермии, флегмоны_

Диагностика кори
Клинический метод.
Эпидемиологический метод
Гематологические данные ( лейкопения,нейтропения, лимфоцитоз, СОЭ умеренно увеличено).
Цитологический метод (цитоскопия носового отделяемого для обнаружения многоядерных гигантских клеток, характерных для кори).
Вирусологический метод-обнаружение вируса методом иммунофлюоресценции.
Серологический метод- РПГА,РТГА ( обнаружение специфических коревых антител методом парных сывороток).
Иммуноферментный анализ (ИФА) определение антител к вирусу кори класса IgM ,IgG.

Дифференциальный диагноз
В катаральном периоде — с ОРВИ
В периоде высыпания
с краснухой — одномоментное появление сыпи, сыпь мелкая, нет пигментации, увеличение затылочных и заднешейных лимфаузлов, слабая выраженность интоксикации и катарального синдрома.
С псевдотуберкулезом – отсутствие этапности высыпания,катарального синдрома, воспалительных изменений слизистой полости рта, полиморфизм симптомов.
Со скарлатиной – отсутствие катарального синдрома, наличие мелкоточечной сыпи на гиперемированном фоне кожи со сгущением в местах естественных складок, ангины, ”малинового” языка, шелушение кожи, в крови- лейкоцитоз.
С менингококкцемией – бурное начало, гипертермия, сильная головная боль, рвота, сыпь появляется сразу по всему телу с геморрагическим оттенком, увеличивается на глазах, локализуется на ягодицах и нижних конечностях.
С аллергическими экзантемами- не имеют присущих кори характерных симптомов, бывают связаны с приемом пищи или препарата, имеет причудливый формы, зуд кожи очень изменчивы.

Скарлатина- это острое инфекционное заболевание, характеризующееся общей интоксикацией, ангиной и сыпью.
Возбудитель В- гемолитический стрептококк.
Источник инфекции – больной стрептококковой инфекцией
Путь передачи инфекции — воздушно-капельный, контактно-бытовой, через 3-е лицо, раневую поверхность,алиментарный.
Заразный период-точно не установлен.
Индекс контагиозности — 40%
Иммунитет — антитоксический стойкий.
Патогенез-
1. Вызывает воспаления у входных ворот инфекции.( ангина)
2. Токсин попадает в кровь и имеет тропизм к ЦНС, вегетативной нервной системе, ССС ( наблюдаются высокая температура, сыпь, общая интоксикация.
Инфекционная аллергия- ( чувствительность организма к белковым компонентам микроба и его гиперэргическая реакция)
Септические проявления ( гнойные процессы в зеве, носоглотке,придаточных пазухах и т.д).

Клиника скарлатины
Инкубационный период –2-7 дней.
Заболевание начинается остро с высокой температуры, рвоты, болей в горле. Через несколько часов появляется сыпь на теле.
Сыпь мелкоточечная на гиперемированном фоне кожи со сгущением в естественных складках, которая исчезает на 3-5 день болезни, свободный от сыпи носогубный треугольник -симптом Филатова
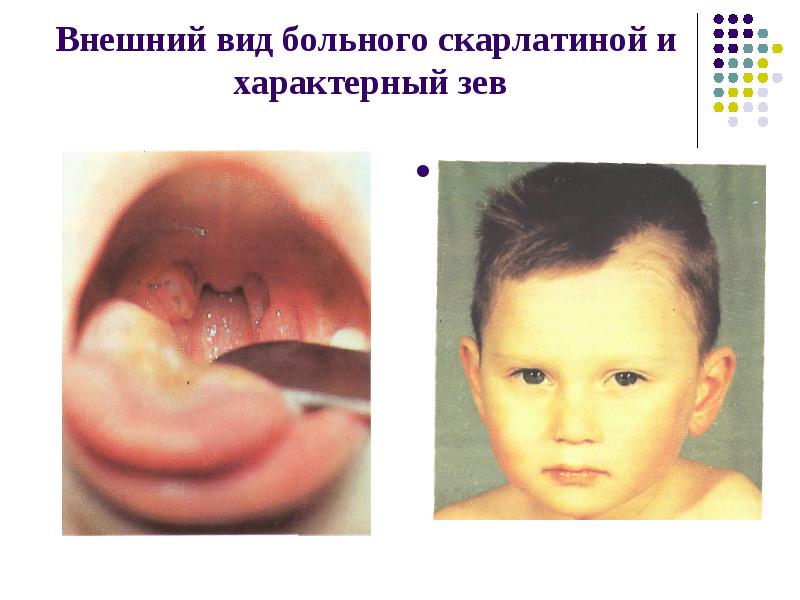
В зеве — ангина от катаральной до некротической,ярко- красная отграниченная гиперемия,
Увеличение реионарных лимфаузлов..
Характерный язык- вначале болезни покрыт густым белым налетом, на 3-4 день болезни становится « малиновым» и держится в течение 2 недель.
Сердечно-сосудистые изменения в виде « инфекционного « сердца держатся в течение 2=4 недель.
В крови- лейкоцитоз, нейтрофиллез, повышение СОЭ.

Клиническая классификация скарлатины
Типичная форма по тяжести:
Легкая
Среднетяжелая
Тяжелая
Атипичная форма :
Экстрабукальная
Стертая ( скарлатина без сыпи)
Гипертоксическая
Геморрагическая
Осложнения: ранние и поздние

Внешний вид больного скарлатиной и характерный зев
Характерная сыпь при скарлатине
Расположение сыпи при скарлатине
Стойкий белый дермографизм и шелушение
Характерный язык при скарлатине
Краснуха(Rubeola)– острое инфекционное заболевание, характеризующееся кореподобной сыпью,незначительными катаральными явлениями сосотроны ВДП и увеличением периферических лимфаузлов.
Возбудитель- вирус.
Источник инфекции- больной.
Передача инфекции воздушно-капельный путь
Восприимчивость детей высокая – от 1 года до 7 лет. Особенна опасна краснуха для беременных в первые 3 мес.т.к может быть угроза врожденных пороков развития
Заразный период- 2 недели с момента болезни.
Иммунитет стойкий
Вирус проникая через ВДП, попадает в кровь, имеет тропизи к лимфоидной и эмбриональной ткани.
Инкубационный период 15-24 дня.
Основной симптом –сыпь,розового цвета, папулезная, мельче коревой.
Катаральные симптомы слабо выражены, общее состояние не страдает
Патогномоничный симптом –увеличение заднешейных и затылочных лимфаузлов

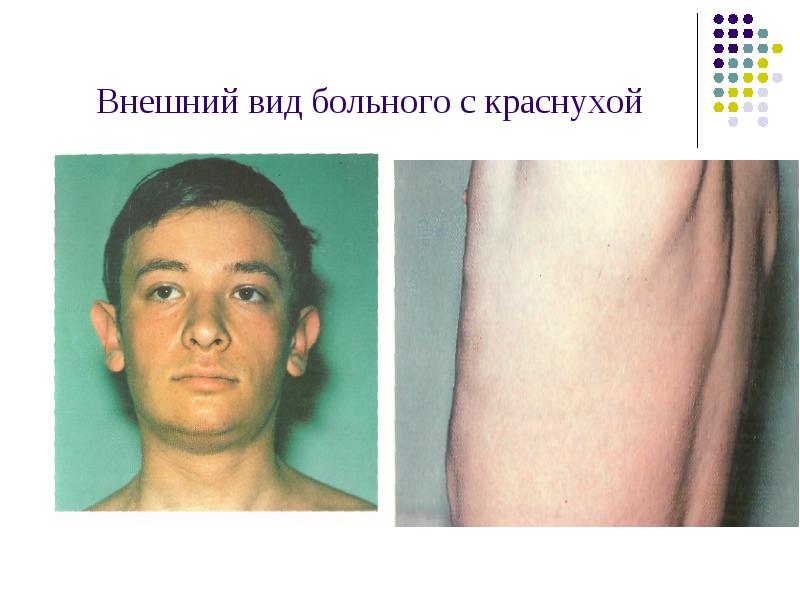
Внешний вид больного с краснухой
Лечение кори
Постельный режим на весь лихорадочный период
Уход за больным корью: гигиена тела, лица, рук; туалет полости рта, носа, глаз.
Питание –молочно-растительная диета, обильное питье.
Симптоматическая терапия.
Антибиотики с целью профилактики и лечения осложнений.
Витаминотерапия.
Показания к госпитализации: тяжелые и осложненные формы, дети до 2-х лет, эпидемиологическая ситуация.

Профилактика кори
Активная иммунизация живой коревой вакциной (ЖКВ Л-16, Рувакс, ММR( корь, краснуха, паротит)
Схема вакцинации – 12 мес и 7 лет.
Общие противоэпидемические мероприятия- изоляция больных до 5 дня с момента высыпания, при наличии осложнения до 10 дня.
Проветривание помещения в течение 30-45 мин.
Кварцевание помещений.

Поделитесь с Вашими друзьями:
Источник


