Краснуха и аутоиммунный тиреоидит
- Авторы
- Файлы
Актуальность изучения проблем тиреоидита связано с исключительно быстрым ростом заболеваемости, а также высокой степенью инвалидизации, особенно людей, заболевших в детском возрасте. Многочисленными исследованиями доказана аутоиммунная природа тиреоидита, которым страдают дети и подростки.
Целью работы явилось установление морфологических и иммунологических особенностей тиреоидита при вирусных инфекциях.
Вирусные инфекции обычно являются основными экзогенными факторами подострого тиреоидита и аутоиммунных заболеваний щитовидной железы.
Термин «тиреоидит» охватывает гетерогенную группу заболеваний щитовидной железы, которые характеризуются той или иной формой воспаления. Подострый гранулематозный тиреоидит имеет несколько характеристик, типичных для вирусных инфекций, таких как: миалгии, недомогание и усталость (Nishihara E. et al., 2008). При негранулематозном поражении фолликулы часто инфильтрированы CD8+ T-лимфоцитами, плазмоцитоидными моноцитами и гистиоцитами, в результате чего разрушается базальная мембрана с разрывом фолликула (Kojima M. et al., 2002). Эта болезнь является самой распространённой у женщин, характеризуется тиреотоксикозом и появлением боли в шее. Один случай подострого тиреоидита приходится на 5 случаев диффузного токсического зоба или 15-20 случаев аутоиммунного тиреоидита.
Аутоиммунный тиреоидит (АИТ) — это хроническое воспалительное заболевание щитовидной железы аутоиммунной природы, когда в организме человека образуются антитела, повреждающие собственные клетки щитовидной железы. В последнее время аутоиммунным тиреоидитом страдает всё больше пациентов молодого возраста и детей. Болезнь протекает бессимптомно, в редких случаях чувствуется давление в щитовидной железе, больной быстро утомляется, на ранней стадии можно обнаружить твердый неоднородный зоб. Иммунологические нарушения при АИТ как самостоятельном заболевании и при сочетании с сопутствующей патологией проявляются в виде увеличения тиреоглобулина, антител к тиреоглобулину, антител к тиреоидной пероксидазе. Степень выраженности АИТ коррелирует с его длительностью, уровнем тиреотропного гормона в сыворотке крови, а также с наличием и длительностью сопутствующего заболевания. Клинические проявления АИТ определяются морфологическим субстратом щитовидной железы и коррелируют с уровнем тиреотропина, тиреоглобулина, антител к тиреоглобулину, антител к тиреоидной пероксидазе; а также с объёмом щитовидной железы. (Nyulassy S et. al., 1977).
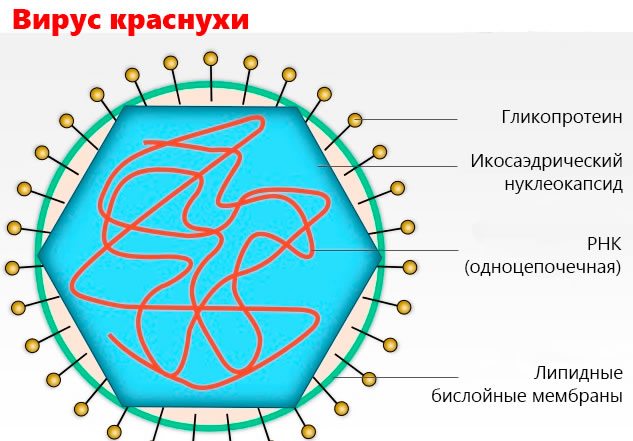
Имеются прямые доказательства наличие вирусов или их компонентов в органе — мишени. При подостром тиреоидите обнаружено наличие ретровирусов (пенистый вирус человека — HFV), при болезни Грейвса (диффузный токсический зоб) — присутствие ретровирусов (T-лимфотропный вирус человека 1 типа — HTLV-1, HFV, ВИЧ, вирус SV40), при тиреоидите Хашимото — присутствие HTLV-1, энтеровирусов, вируса краснухи, вируса эпидемического паротита, вируса простого герпеса, вируса Эпштейна-Барр и парвовируса.
Аутоиммунный тиреоидит характеризуется увеличением числа СD3-,СD16+,СD56+ клеток и уменьшением содержания СD3+ клеток. У больных хроническим аутоиммунным тиреоидитом с эутиреоидной функцией щитовидной железы увеличено число СD3-,СD19+ клеток, снижено содержание СD3+,СD8+ лимфоцитов и концентрация титра антитиреоидных антител класса IgМ. В группе больных с субклиническим гипотиреозом увеличено содержание СD3-,СD19+ лимфоцитов, снижено число СD3+,СD4+ клеток. У больных с манифестным гипотиреозом снижено число СD3+,СD8+ клеток. При этом увеличен уровень нейроспецифической енолазы, провоспалительных цитокинов и эндотелина-1. Концентрация аутоантител к нейроспецифической енолазе повышена, а к эндотелину-1 и ИЛ-8 — снижена (Seissler J. еt. аl., 1998).
Таким образом, не может быть исключено участие вирусов в развитии заболевания, хотя большинство инфицированных и не имеют никаких признаков болезни. Клинико-морфологические и иммунологические проявления связаны не только с нарушением функций иммунной, но и нейроэндокринной систем.
Библиографическая ссылка
Комарова М.А., Шилов Д.Ю. РОЛЬ ВИРУСНЫХ ИНФЕКЦИИ В РАЗВИТИИ ТИРЕОИДИТА // Успехи современного естествознания. – 2011. – № 8. – С. 109-109;
URL: https://natural-sciences.ru/ru/article/view?id=27686 (дата обращения: 30.03.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 2 августа 2019;
проверки требуют 10 правок.
Аутоиммунный тиреоидит (тиреоидит Хашимото; лат. morbus Hasimoti, thyreoiditis Hasimoti, struma lymphocytaria, struma lymphomatosa, struma autoimmunea, struma Hasimoti) — Хронический аутоиммунный тиреоидит (тиреоидит Хашимото, лимфоцитарный тиреоидит) — хроническое воспалительное заболевание ЩЖ аутоиммунного генеза, при котором в результате хронически прогрессирующей лимфоидной инфильтрации происходит постепенная деструкция паренхимы ЩЖ с возможным исходом в первичный гипотиреоз. Впервые заболевание было описано японским хирургом Н. Hashimoto в 1912 г. Он наблюдал несколько случаев увеличения ЩЖ, обусловленного лимфоидной инфильтрацией (лимфоматозный зоб), в связи с чем термином тиреоидит Хашимото обозначают гипертрофический вариант АИТ, хотя очень часто его распространяют на хронический АИТ в целом.
История[править | править код]
Впервые аутоиммунное поражение щитовидной железы описал в 1912 году японский врач и учёный Хасимото Хакару.[1] Впоследствии заболевание было названо в честь ученого — тиреоидит Хасимото.
Эпидемиология[править | править код]
Аутоиммунный тиреоидит встречается у 3—4 % населения Земли[2]. Частота клинически выраженных форм заболевания составляет 1 %[3].
Число женщин с аутоиммунным тиреоидитом превышает количество мужчин в 4—8 раз[4][5][6]. Чаще всего болезнь диагностируется у женщин старше 60 лет — частота в популяции 6—11 %[7].
Распространенность заболевания у детей составляет 0,1—1,2 %.[2]
Этиология и патогенез заболевания[править | править код]
Заболевание развивается на фоне генетически детерминированного дефекта иммунного ответа, приводящего к Т-лимфоцитарной агрессии против собственных тиреоцитов, заканчивающейся их разрушением. Гистологически при этом определяются лимфоцитарная и плазмоцитарная инфильтрация, онкоцитарная трансформация тиреоцитов (образование клеток Гюртле-Ашкенази), разрушение фолликулов. АИТ имеет тенденцию проявляться в виде семейных форм. У пациентов с повышенной частотой обнаруживаются гаплотипы HLA-DR3, DR5, В8. В 50 % случаев у родственников пациентов с АИТ обнаруживаются циркулирующие антитела к ЩЖ. Кроме того, наблюдается сочетание АИТ у одного и того же пациента или в пределах одной семьи с другими аутоиммунными заболеваниями — пернициозной анемией, аутоиммунным первичным гипокортицизмом, хроническим аутоиммунным гепатитом, сахарным диабетом 1 типа, витилиго, ревматоидным артритом и др.
В основе патогенеза данного состояния лежит выработка иммунной системой аутоантител, которые направлены против клеток паренхимы щитовидной железы. Воздействуя на тиреоциты, антитела вызывают деструктивную трансформацию в клетках щитовидной железы. Результат — уменьшение функции щитовидной железы и снижение выработки тиреоидных гормонов, что приводит к повышению образования тиреотропного гормона (ТТГ) и развитию гипотиреоза. На фоне АИТ также возможно развитие временного гипертиреоза (тиреотоксикоза) — повышение продукции гормонов щитовидной железы. Факторами, которые могут спровоцировать АИТ могут выступать: беременность; роды; ухудшение экологической ситуации; дефицит или избыток йода; радиоактивное загрязнение окружающей среды и т. д.
Леваненко А. А. Аутоиммунный тиреоидит и репродуктивная система женщины // Молодой ученый. — 2018. — №13. — С. 77-78. — URL https://moluch.ru/archive/199/48980/ (дата обращения: 13.08.2019).
верждается данными о частых случаях возникновения болезни у близких родственников[8]. Пациенты с аутоиммунным тиреоидитом нередко страдают и другими аутоиммунными заболеваниями соматического и эндокринного генеза: диффузным токсическим зобом, миастенией, инфильтративной (аутоиммунной) офтальмопатией, синдромом Шегрена, алопецией, витилиго, коллагенозами, лимфоидно-клеточным гипофизитом.
Возникновению заболевания могут предшествовать любые воздействия, приводящие к нарушению целостности структуры щитовидной железы и проникновению тиреоидных антигенов в кровоток (различные инфекционные заболевания, воспалительные процессы, реже травма щитовидной железы или операция на щитовидной железе. Факторами, которые могут спровоцировать аутоиммунный тиреоидит также могут быть: ухудшение экологической обстановки; дефицит или избыток йода; радиоактивное загрязнение и так далее)[9].
Было установлено, что в регионах с высоким дефицитом селена в почвах заболеваемость аутоиммунным тиреоидитом существенно выше[10].
В крови у большинства пациентов с аутоиммунным тиреоидитом обнаруживаются антитела к щитовидной железе[уточнить] — белки, участвующие в развитии этого заболевания[11]. Это объясняется снижением активности глутатионпероксидазы в клетках щитовидной железы
Клиническая картина аутоиммунного тиреоидита[править | править код]
Клинические проявления
В эутиреоидной фазе и фазе субклинического гипотиреоза отсутствуют. В отдельных, относительно редких случаях, на первый план еще в эутиреоидной фазе выступает увеличение объема ЩЖ (зоб), которое достаточно редко достигает значительных степеней. При развитии гипотиреоза у пациента начинают нарастать соответствующие симптомы.
Формы аутоиммунного тиреоидита[править | править код]
Выделяют несколько форм аутоиммунного тиреоидита:
- Гипертрофический вариант (тиреоидит Хашимото). Щитовидная железа диффузно-плотная, её функция не нарушена или нарушена умеренно — гипотиреоз или тиреотоксикоз.[12].
- Атрофическая форма аутоиммунного тиреоидита. Щитовидная железа в момент обследования уменьшена, отмечается гипотиреоз.
- Послеродовый тиреоидит, встречается примерно у 5—6 % женщин.
Дифференциальная диагностика[править | править код]
Проводится с[9]:
- подострым тиреоидитом;
- узловым зобом;
- раком щитовидной железы;
- другими хроническими тиреоидитами.
Лечение аутоиммунного тиреоидита[править | править код]
Специфической терапии аутоиммунного тиреоидита не разработано.
Лечение тиреоидными препаратами[править | править код]
При наличии гипотиреоза назначают препараты гормонов щитовидной железы (тироксин, трийодтиронин, тиреоидин, L-тироксин). Суточная доза тироксина у взрослых составляет 1,4—1,7 мкг на 1 кг массы тела (около 100—175 мкг на человека в сутки), а у детей — до 4 мкг на 1 кг массы тела. В некоторых случаях, в частности, при атрофической форме аутоиммунного тиреоидита, может быть назначена увеличенная доза тироксина — 200—225 мкг/сут. Назначение тиреоидных препаратов, особенно у лиц пожилого возраста, нужно начинать с небольших доз (25 мкг), увеличивая через каждые 2,5—3 недели на 25 мкг, контролируя клиническую симптоматику и содержания ТТГ в сыворотке крови. Учитывая хронический характер заболевания, лечение тиреоидными препаратами проводится длительно. Контроль уровня ТТГ в сыворотке крови нужно проводить не чаще, чем через 1,5—2 мес. после начала лечения.
Лечение глюкокортикоидами[править | править код]
Глюкокортикоидные препараты, как правило, назначаются только при сочетании аутоиммунного тиреоидита с подострым тиреоидитом. Обычно используется преднизолон в суточной дозе 40 мг с последующим снижением.
Хирургическое лечение[править | править код]
Хирургическое лечение показано лишь при быстрорастущем зобе, сдавливании трахеи или сосудов шеи вследствие увеличенной щитовидной железы, а также подозрении на рак при наличии узлов.
Применение препаратов селена[править | править код]
В современной клинической практике гипотиреоз не является показанием для применения пищевых добавок с селеном[13].
В качестве дополнительной терапии рекомендован[кем?] прием препаратов селена. Установлено, что приём препаратов селена в течение 3 месяцев приводит к значительному уменьшению уровней аутоантител к тироидной пероксидазе и улучшению самочувствия пациентов.[14].
См. также[править | править код]
- Гормоны щитовидной железы
- Гипотиреоз
- Антитела к тиреоидной пероксидазе
- Хронический тиреоидит
- Энцефалопатия Хасимото
Примечания[править | править код]
- ↑ H. Hashimoto: Zur Kenntnis der lymphomatösen Veränderung der Schilddrüse (Struma lymphomatosa). 1912. Archiv für klinische Chirurgie, Berlin 97, S. 219—248.
- ↑ 1 2 Аутоиммунный тиреоидит. Современные методы диагностики и лечения Н. И. Ковалева, Н. А. Корнеева. Кафедра внутренних болезней педиатрического и стоматологического факультетов ВолГМУ. «Лекарственный вестник» 2006 год, сентябрь, том 3, № 7 (23) «Актуальные вопросы эндокринологии».
- ↑ Weetman A.P. Clin.Endocrinol. 1992; 36: 307—23.
- ↑ Клиническая эндокринология. Руководство / Под ред. Н. Т. Старковой. — 3-е изд., перераб. и доп. — СПб.: Питер, 2002. — С. 170-176. — 576 с. — («Спутник Врача»). — 4000 экз. — ISBN 5-272-00314-4.
- ↑ Петунина Н. А., Герасимов Г. А. Пробл. эндокринол. 1997; 4: 30—5.
- ↑ Langer P. The Tyroid Gland. Clinical and Experimental. 1996; 1: 7-17.
- ↑ Matsuura N., Yamada Y., Nohara Y., et al. Familial neonatal transient hypothyroidism due to maternal TSH-binding inhibitor immunoglobulins. // N. Engl. J. Med. — 1980 — Vol. 303. — P. 738—741.
- ↑ Лисенкова Л. А., Балалаева Р. И. Генеалогические аспекты изучения тиреоидной патологии у детей // Вопросы охраны материнства и детства. —1976. —№ 2. —с.27—30.
- ↑ 1 2 Справочник педиатра-эндокринолога / Под ред. М. А. Жуковского. — 1-е изд. — М.: Медицина, 1992. — С. 233-235. — 304 с. — 20 000 экз. — ISBN 5-225-02616-8.
- ↑ Toulis KA, Anastasilakis AD, Tzellos TG, Goulis DG, Kouvelas D. Selenium supplementation in the treatment of Hashimoto’s thyroiditis: a systematic review and a meta-analysis. Thyroid. 2010;20(10):1163-1173.
- ↑ То, что Вы хотели бы знать о гипотиреозе — недостатке гормонов щитовидной железы. Информация для пациентов с гипотиреозом. Фадеев В. В. Доктор медицинских наук, профессор кафедры эндокринологии ММА им. И. М. Сеченова — Тиронет. Российский медицинский сервер
- ↑ Volpe R. Autoimmune thyroiditis. in Werner and Ingbar » p.s The thyroid. — Lippincott Company, Philadelphia — 1991 — P. 921—924.
- ↑ 2012 ATA/AACE Guidelines for Hypothyroidism in Adults (недоступная ссылка)
- ↑ Selenium Supplementation in Patients with Autoimmune Thyroiditis Decreases Thyroid Peroxidase Antibodies Concentrations. Roland Gartner, Barbara C.H. Gasnier, Johannes W. Dietrich, Bjarne Krebs, Matthias W.A. Angstwurm Department of Endocrinology, Medizinische Klinik Innenstadt, University of Munich, Munich, Germany — The Journal of clinical endocrinology and metabolism 2002; 87: 1687—1691 PMID 11932302
Эндокринология | |||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Нозологии |
| ||||||||||||||||||
| Гормоны и медиаторы | Белковые гормоны: Пептидные гормоны: АКТГ, СТГ, Меланоцитостимулирующий гормон, Пролактин, Паратгормон, Кальцитонин, Инсулин, Глюкагон; Гормоны желудочно-кишечного тракта | ||||||||||||||||||
Источник

Основной фактор возникновения аутоиммунного тиреоидита – нарушение иммунной системы. Проявляется как семейное заболевание. В семьях больных имеются и другие патологии аутоиммунного характера. Может возникать после родов.
К провоцирующим факторам относят: хронические инфекции носоглотки, кариес; инфекции; иерсиниоз (передается от домашнего скота, собак, грызунов); загрязнение почвы, воздуха и воды хлором, фтором, нитратами; облучение радиационное и солнечное; стрессовые ситуации; длительное, бесконтрольное применение йодсодержащих препаратов или гормонов; лечение препаратами интерферона болезней крови; травмы и операции на щитовидной железе.
Важным является употребление йода в количествах, превышающих физиологическую норму. Это относится к продуктам питания (красные пищевые красители, консерванты, добавки йода в муку, соль), но чаще – к медикаментам и биодобавкам.
Классификация форм зоба Хашимото включает латентную, гипертрофическую, атрофическую.
Заболевание проходит в своем развитии несколько стадий – эутиреоидная, субклиническая, тиреотоксическая, гипотиреоидная.
Признаки заболевания обнаруживают при значительном разрушении железы. Помимо клинических проявлений гипотиреоза (слабость, нарушение терморегуляции, сонливость, низкое артериальное давление) его последствием может быть бесплодие. Если все же зачатие произошло, то при вынашивании оказывает неблагоприятное влияние на мать и ребенка.
Большинство больных на субклинической и эутиреоидной стадии не догадываются о наличии у них тиреоидита. В это время щитовидная железа сохраняет свои размеры, не болезненная, гормональный фон не нарушен. В первые годы болезни аутоиммунный тиреоидит обычно проявляется гипертиреозом. Чаще обнаруживают у детей в виде: склонности к плаксивости, беспокойству, возбуждению; повышенной раздражительности, агрессивности; ускоренного сердцебиения; повышения верхнего показателя давления; потливости, плохой переносимости жары; дрожания век, пальцев рук; снижения веса.
При гипертрофической форме на первый план выходят признаки сдавления соседних тканей. У больных возникает затрудненное дыхание, глотание, возможна охриплость голоса, кратковременные приступы головокружения или обморочного состояния.
До появления гипотиреоза аутоиммунный тиреоидит выявить сложно. Диагностика включает: анализ крови общий, иммунологию крови; гормоны крови; УЗИ; биопсию. Чтобы подтвердить хронический аутоиммунный тиреоидит Хашимото, нужно одновременное наличие самых важных признаков: антитела к тиреоидной пероксидазе, превышающие 34 МЕ/л, гипоэхогенность на УЗИ и симптомы гипотиреоза.
Лечение сводится только к компенсации нарушений образования гормонов. Тиреостатики (Мерказолил, Эспа-карб) при хашитоксикозе не применяют, так как гипертиреоз связан с разрушением щитовидной железы, а не с усиленным синтезом тироксина. При сердцебиении, тахикардии, повышении давления, дрожании рук показан бета-адреноблокатор Анаприлин.
При развитии гипотиреоза назначается заместительная терапия левотироксином (L-тироксин, Эутирокс). Для снижения титра антител к лечению добавляют селен (Цефасель) на три месяца. Глюкокортикоиды (Преднизолон, Дексаметазон) применяют при обострении воспаления. При слабо выраженном воспалительном процессе используют нестероидные препараты (Вольтарен, Индометацин). При больших размерах проводится операция по удалению железы.
Читайте подробнее в нашей статье об аутоиммунном тиреотоксикозе, его проявлениях и лечении.
Причины развития аутоиммунного тиреоидита
Основной фактор возникновения этого заболевания – нарушение иммунной системы, которая начинает воспринимать клетки своей щитовидной железы, как чужеродные и вырабатывать против них антитела. Аутоиммунный тиреоидит проявляется как семейное заболевание. У пациентов и их кровных родственников имеются антитела к ферментам (тиреоидной пероксидазе) и тиреоглобулину, которые участвуют в образовании гормонов – тироксина и трийодтиронина.
Кроме этого, в семьях больных имеются и другие патологии аутоиммунного характера – сахарный диабет 1 типа, ревматоидный артрит, гепатит, пернициозная анемия, витилиго. Само наличие антител не является гарантией развития активного процесса. Поэтому даже при генетической предрасположенности необходимо воздействие провоцирующего фактора. Доказана роль таких причин:
- хронические инфекции носоглотки, особенно тонзиллит, синусит, кариес;
- острые вирусные инфекции, особенно гепатит;
- кишечные инфекционные заболевания, иерсиниоз (передается от домашнего скота, собак, грызунов);
- загрязнение почвы, воздуха и воды хлором, фтором, нитратами (стимулируют активность Т и В лимфоцитов, отвечающих за клеточный иммунитет и образование антител);
- облучение радиационное и солнечное;
- стрессовые ситуации;
- длительное, а особенно бесконтрольное применение йодсодержащих препаратов или гормонов;
- лечение препаратами интерферона болезней крови;
- травмы и операции на щитовидной железе.
Последние исследования значимости этих факторов доказали, что важным, а возможно и главным из них, является употребление йода в количествах, превышающих физиологическую норму. Это относится к продуктам питания (красные пищевые красители, консерванты, добавки йода в муку, соль), но чаще – к медикаментам и биодобавкам.
Следует отметить, что самостоятельное лечение или профилактика йодного дефицита раствором йода или Люголя крайне опасны. Подобные состояния могут возникать и при превышении дозы поливитаминов, длительном применении Кордарона.
Аутоиммунный тиреоидит может возникать после родов. Его развитие связано с активизацией защитных сил организма после периода угнетения во время беременности. Если у пациентки нет наследственной предрасположенности, то он может самопроизвольно прекратиться. Также бывает и безболевой («немой, молчащий») вариант болезни, не связанный с беременностью или какой-либо другой известной причиной.
Рекомендуем прочитать статью о симптомах и лечении гипотиреоза. Из нее вы узнаете о причинах появления, симптомах гипотиреоза у мужчин и женщин, а также о диагностике, лечении болезни и профилактике.
А здесь подробнее о лечении гипотиреоза народными средствами.
Классификация зоба Хашимото
В зависимости от выраженности симптомов и изменений щитовидной железы заболевание может иметь несколько клинических форм.
Латентная
В крови обнаруживаются антитела, но признаков изменений работы щитовидной железы нет. Возможна стертая симптоматика небольшого увеличения или снижения образования гормонов. При исследовании может быть незначительное увеличение размеров органа, уплотнения не обнаруживаются.
Гипертрофическая
При развитии зоба может быть равномерное разрастание тканей – диффузное увеличение или на его фоне образуются узлы (диффузно-узловая форма). Иногда узел обнаруживают в неизмененной ткани (узловой зоб). В начальной стадии бывает избыточный синтез гормонов (гипертиреоз, тиреотоксикоз), но у большинства пациентов функция не меняется (эутиреоз) или снижается (гипотиреоз).
При прогрессировании аутоиммунного воспаления ткань щитовидной железы подвергается атаке антителами и лимфоцитами-киллерами, что приводит к ее разрушению. В этот период состояние пациентов ухудшается, а образование гормонов падает, развивается гипотиреоидное состояние со снижением обменных процессов в организме.
Атрофическая
Наиболее тяжелая форма, так как функция органа существенно снижена из-за массового разрушения клеток щитовидной железы. Размеры ее уменьшаются, а гипотиреоз становится стойким. Чаще встречается у пожилых пациентов и при радиоактивном облучении в молодом возрасте.
Стадии заболевания
Заболевание проходит в своем развитии несколько стадий. Не всегда у пациента они все присутствуют. Возможно монофазное течение длительный период.
Эутиреоидная
Работа щитовидной железы в норме. Эта фаза аутоиммунного тиреоидита длится несколько или десятки лет, а может продолжаться всю жизнь.
Субклиническая
Начинается при обострении из-за массовой атаки Т-лимфоцитов. Эти клетки усиленно поступают в щитовидную железу и начинают разрушение ее ткани. В ответ гипофиз усиленно вырабатывает тиреотропный гормон (ТТГ) и таким образом стимулирует образование тироксина, поддерживая его нормальный уровень.
Тиреотоксическая
При обширном повреждении клеток гормоны из них поступают в кровь. Это сопровождается симптомами тиреотоксикоза (тахикардия, потеря веса, потливость, дрожание рук). Вместе с гормонами в кровеносную сеть поступают и части фолликулов. Они выступают в роли антигенов и провоцируют образование антител к собственным клеткам.
Гипотиреоидная
Запасы гормонов в щитовидной железе не беспредельны, а со временем, из-за уменьшения объема функционирующей ткани, наступает снижение их образования. Когда число клеток, способных к синтезу тироксина и трийодтиронина, уменьшается до критического уровня начинает прогрессировать гипотиреоз. На этой стадии чаще всего и диагностируют аутоиммунный тиреоидит.
Гипотиреоидное состояние обычно длится около года, а затем железа восстанавливает свои функции, но иногда он остается стойким и необратимым.
Чем страшен аутоиммунный тиреоидит
В России, Украине и Беларуси от тиреоидита Хашимото страдают от 4 до 12% населения в зависимости от региона. По мере загрязнения окружающей среды его распространенность возрастает. Трудность раннего выявления болезни связана с тем, что от момента аутоиммунного поражения до осложнений проходит не один год или даже десятилетие. Признаки заболевания обнаруживают при значительном разрушении железы, когда у пациента теряется способность образовывать гормоны.
Помимо клинических проявлений гипотиреоза (слабость, нарушение терморегуляции, сонливость, низкое артериальное давление) его последствием может быть бесплодие. При этом оно встречается не только при явном варианте болезни (манифестном), но и скрытом (субклиническом).
Если при выраженных проявлениях пациентки не могут забеременеть из-за нарушения овуляции, то субклинический гипотиреоз сопровождается привычными выкидышами. Избыточной реакцией иммунной системы часто объясняется бесплодие и при эндометриозе.
Если все же зачатие произошло, то при вынашивании гипотиреоз оказывает неблагоприятное влияние на будущую мать и ребенка. Это проявляется в таких осложнениях:
- угроза преждевременных родов;
- преэклампсия (повышенное давление, отеки, судорожный синдром);
- отслоение плаценты;
- замедление внутриутробного развития плода;
- кровотечение после родов;
- нарушения работы сердца;
- анемия.
Отслоение плаценты
У новорожденного отмечаются патологии нервной и костной системы, замедленный сердечный ритм. Сочетание аутоиммунного тиреоидита и рака щитовидной железы является не частым, но возможным вариантом.
Симптомы патологии у взрослых и детей
Большинство больных на субклинической и эутиреоидной стадии болезни не догадываются о наличии у них тиреоидита. В это время щитовидная железа сохраняет свои размеры, не болезненная, гормональный фон не нарушен. У части пациентов могут появляться неспецифические признаки, которые их не приводят к врачу:
- дискомфорт в области шеи,
- ощущение кома в горле,
- быстрая утомляемость,
- общая слабость,
- летучие боли в суставах.
В первые годы болезни аутоиммунный тиреоидит обычно проявляется гипертиреозом. Его называют хашитоксикозом. Чаще обнаруживают у детей в виде:
- склонности к плаксивости, беспокойству, возбуждению;
- повышенной раздражительности, агрессивности;
- ускоренного и усиленного сердцебиения;
- повышения верхнего показателя давления (высокое систолическое и пульсовое);
- потливости, плохой переносимости жары;
- дрожания век, пальцев рук;
- снижения веса.
Аутоиммунный тиреоидит у детей
Эта стадия непродолжительная и, в отличие от токсического зоба, не приводит к появлению глазных симптомов (пучеглазие, усиленный блеск глаз, расширение глазной щели). В дальнейшем функция щитовидной железы ослабевает в среднем каждый год на 5%. Фаза относительно нормальной работы продолжается долго, и только при развитии гипотиреоза можно заподозрить аутоиммунный тиреоидит.
При гипертрофической форме на первый план выходят признаки сдавления соседних тканей. У больных возникает затрудненное дыхание, глотание, возможна охриплость голоса, кратковременные приступы головокружения или обморочного состояния. В случае выраженного гипотиреоза больные отмечают:
- апатию, вялость, сонливость;
- постоянную зябкость;
- снижение памяти;
- отечность лица, голеней;
- устойчивое повышение веса тела;
- выпадение волос, повышенную ломкость ногтей;
- сухость кожи;
- снижение давления и замедление пульса.
Смотрите на видео об аутоиммунном тиреоидите:
Анализ на гормоны и другие методы диагностики
До появления гипотиреоза аутоиммунный тиреоидит выявить сложно. Для постановки диагноза учитывают:
- проявления болезни;
- данные лабораторных и инструментальных методов исследования;
- наличие подобных патологий у кровных родственников.
При обследовании больного обнаруживают:
- анализ крови общий – повышены лимфоциты;
- иммунология крови – антитела к тиреоглобулину, тиреопероксидазе, тироксину, трийодитронину;
- гормоны крови – при повышении ТТГ выявляют гипотиреоз. Если тироксин в норме, то он субклинический, а при снижении – явный;
- УЗИ – размеры уменьшены или увеличены в зависимости от формы, эхогенность снижена;
- биопсия показана при обнаружении узла для исключения его перерождения в злокачественную опухоль.
Для того, чтобы подтвердить хронический аутоиммунный тиреоидит Хашимото нужно одновременное наличие самых важных признаков: антитела к тиреоидной пероксидазе, превышающие 34 МЕ/л, гипоэхогенность на УЗИ и симптомы гипотиреоза. Ни один их этих критериев по отдельности не дает оснований для утвердительного диагноза.
Лечение острой и хронической формы
Специфическая терапия болезни, которая предупредила бы ее дальнейшее прогрессирование, отсутствует. Несмотря на понимание причины и механизмов развития аутоиммунного тиреоидита, его лечение сводится только к компенсации нарушений образования гормонов.
Тиреостатики (Мерказолил, Эспа-карб) при хашитоксикозе не применяют, так как гипертиреоз связан с разрушением щитовидной железы, а не с усиленным синтезом тироксина. При сердцебиении, тахикардии, повышении давления, дрожании рук и потливости показан бета-адреноблокатор Анаприлин.
При развитии гипотиреоза назначается заместительная терапия левотироксином (L-тироксин, Эутирокс) под контролем содержания тиреотропного гормона гипофиза в крови.
С учетом данных обследования прием гормонов может быть начат уже на субклинической стадии и в период эутиреоза в минимальной дозе. Такая терапия тормозит образование ТТГ и прогрессирование аутоиммунного разрушения. Для снижения титра антител к лечению добавляют селен (Цефасель) на три месяца.
Глюкокортикоиды (Преднизолон, Дексаметазон) применяют при обострении воспаления, что чаще всего происходит на фоне вирусных или бактериальных инфекций в осенне-зимний период. При слабо выраженном воспалительном процессе используют нестероидные препараты (Вольтарен, Индометацин). Если зоб достигает больших размеров, то пациентам проводится операция по удалению железы.
Прогноз для больных
При своевременном выявлении болезни удается компенсировать нарушения функции щитовидной железы и добиться удовлетворительного самочувствия пациентов. Несмотря на то, что антитела продолжают вырабатываться на протяжении всей жизни, во многих случаях удается снизить их количество и предупредить массивное разрушение клеток.
Поддерживать хорошую работоспособность возможно на протяжении 10-15 лет при условии постоянного контроля за состоянием продукции гормонов.
У женщин при обнаружении антител к тиреоидной пероксидазе в период беременности возможно развитие гипотиреоза, а послеродовый аутоиммунный тиреоидит может дать рецидив в дальнейшем. У каждой третьей пациентки этот процесс приводит к стойкой низкой активности щитовидной железы, требующей приема левотироксина.
Аутоиммунный тиреоидит возникает при наследственной предрасположенности. При нарушении работы иммунной системы в организме образуются антитела к клеткам щитовидной железы. Они постепенно разрушают фолликулы, приводя со временем к гипотиреозу.
Клинические проявления могут отсутствовать до стойко?