Краснуха изоляция больных сроки
Таблица 6. Сроки изоляции инфекционных
больных и лиц, общавшихся с ними
больных
общавшихся с больными
Ботулизм
Изоляция прекращается после исчезновения клинических
симптомов болезни
Разобщение не применяется
Брюшной тиф
и паратифы
Больных, леченных антибиотиками, выписывают на 21-й день
с момента нормализации температуры. не леченных антибиотиками — на 14-й
день при условии клинического выздоровления, троекратного отрицательного
результата исследования кала и мочи с интервалом 5 дней и однократного —
желчи через 10 дней после исчезновения клинических явлений.
С целью обнаружения бактерионосителей не позднее 10-го
дня после выписки реконвалесцентов из больницы у них исследуют пятикратно
с интервалом 1—2 дня кал и мочу. Работники пищевых и приравненных к ним
предприятий до окончании обследования к работе не допускаются. В
дальнейшем, при отрицательном результате исследования, они подлежат
ежемесячному исследованию (однократно—кал и моча) на протяжении года, в
последующем на протяжении всей трудовой деятельности — ежеквартально
(однократно — кал и моча). Бактерионосителей-реконвалесцентов, если они
являются работниками пищевых и приравненных к ним предприятий, берут на
постоянный учет на санитарно-эпидемиологической станции и направляют на
один месяц в стационар для долечивания.
В случае, если они продолжают выделять бактерии после
долечивания в стационаре, их временно (на 2 мес) переводят на работу, не
связанную с пищевыми продуктами, питьевой водой и непосредственно с
обслуживанием людей. По истечении 3 мес после выздоровлении таких лиц
подвергают бактериологическому обследованию (пятикратно—кал и моча с
интервалом 1— 2 дня и однократно — желчь). При отрицательном результате
эти лица допускаются к работе, но на протяжении всей последующей трудовой
деятельности они подлежат ежеквартальному бактериологическому обследованию
(однократно — кал и моча). К концу второго года после перенесенного
заболевания у таких.
В случае положительной реакции (1:100 и выше)проводят
обследование в стационаре, где на протяжении 12—15 дней пятикратно
исследуют кал и мочу, однократно желчь и кровь на Вигемагглютинацию. При
отрицательном результате бактериологических анализов и положительном
результате реакции Вигемагглютинации цикл бактериологических обследований
кала, мочи и желчи повторяют.
Лица, у которых по истечении 3 мес после их выздоровления
повторно выделены возбудители, относятся к числу хронических
бактерионосителей и к работе на пищевые и приравненные к ним предприятия
не допускаются. Такие лица должны переменить свою профессию.
Дети-бактерионосители допускаются в организованные
детские коллективы, но за ними устанавливают эпидемиологическое
наблюдение. Таких детей не разрешается привлекать к работам, связанным с
транспортировкой, приготовлением и раздачей пищи и воды
Лиц, имевших общение с больным, обследуют однократно
(моча и кал) на бактерионосительство, но если у них в анамнезе было
заболевание брюшным тифом и паратифами. длительные лихорадочные
заболевания или они страдают воспалительными заболеваниями печени и
желчных путей, то троекратно исследуют мочу и кал и однократно —
дуоденальное содержимое.
При заболевании почек и мочевыводящих путей троекратно
исследуют мочу и кал. Кроме того, лица, имевшие общение с больным,
подлежат исследованию крови на Вигемагглютинацию.
Дети дошкольного возраста не допускаются в детские
учреждения, а работники пищевых и приравненных к ним предприятий подлежат
отстранению от работы до получения отрицательного результата исследования
на бактерионосительство. Выявленные бактерионосители не допускаются к
посещению детских учреждений и работе, подлежат такому же обследованию и
наблюдению, как и реконвалесценты — бактерионосители брюшного
тифа
Бруцеллез
Выписывают больных после исчезновения острых клнических
явлений. Контрольные исследования на бактерионосительство не
производят
Разобщение не применяется
Возвратный тиф
Выписывают выздоравливающих не ранее 21-го дня с момента
окончания последнего приступа
Разобщение прекращается после тщательной санитарной
обработки и дезинфекции белья, одежды, постельных принадлежностей больного
и помещения, где он находился, с установлением термометрии и медицинского
наблюдения за лицами, общавшимися с ним в течение 25 дней
Гепатит
вирусный
Изоляция прекращается после исчезновения клинических
проявлений болезни, восстановления функции печени, нормализации содержания
билирубина в крови и уробилина в моче, но не ранее чем через 3 нед от
появления желтухи и 30 дней от начала заболевания.
Учащиеся, переболевшие эпидемическим гепатитом,
допускаются в школы не ранее чем через 10 дней после выписки из
стационара
Разобщение не применяется, проводится медицинское
наблюдение в течение 45 дней от момента последнего общения с больным.
Доноры отстраняются от сдачи крови на 3 мес
Дизентерия
Изоляция больного прекращается после проведения не менее
одного курса лечения, исчезновения клинических проявлений болезни,
однократного бактериологического исследования с последующим лечением и
диспансерным наблюдением участкового врача в течение 3—6 мес. Выписку из
больницы работников центрального водоснабжения, детских учреждении,
пищевых и приравненных к ним предприятий, а также детей, посещающих
дошкольные детские учреждения, производят после клинического выздоровления
(7—10 дней нормального стула), повторных (не менее пяти) отрицательных
результатов бактериологических исследований с промежутками между
исследованиями 1—2 дня, ректороманоскопии и копрологического
обследования.
Лица, перечисленные выше, после выписки из больницы не
допускаются к работе по специальности в течение 5 дней. За этот период они
исследуются двукратно на бактерионосительство и однократно копрологически.
При наличии положительных результатов исследовании на дизентерию такие
лица отстраняются от работы по специальности. Через 5 дней после окончания
повторного лечения проводится повторно пятикратное исследование на
бактерионосительство и ректороманоскопии. Детей из отделения
реконвалесцентов выписывают непосредственно в детские коллективы при
условии стойкой нормализации стула течение 15
дней, удовлетворительного общего состояния, пяти отрицательных
бактериологических и одного копрологического исследования.
Дети, посещающие дошкольные учреждения,
специализированные санатории, после выписки из инфекционных больниц (минуя
группу реконвалесцентов) допускаются в здоровые детские коллективы не
ранее чем через 15 дне после выписки после пятикратного отрицательного
результата исследования на бактерионосительство и однократного
копрологического исследования.
Если бактерионосительство продолжается более 3 мес или
отмечается кишечная дисфункция и обнаруживаются патологические изменения
на слизистой оболочке прямой кишки, то эти лица (больные хронической
формой дизентерии) отстраняются от работы по специальности, а дети нe допускаются в детские учреждения. Такие лица
переводятся на другую работу, а дети направляются в специализированные
учреждения, где подвергаются наблюдению и лечению согласно общим
правилам
Разобщение не применяется. Устанавливается медицинское
наблюдение в течение 7 дней и проводится однократное исследование на
бактерионосительство. Дети, посещающие детские учреждения, и лица,
работающие на пищевых и приравненных к ним предприятиям, подлежат
разобщению до получения двух отрицательных результатов исследования на
бактерионосительство, проведенных в течение 2 дней подряд. Выявленные
бактерионосители не допускаются к посещению детских учреждений и работе,
наблюдаются и обследуются как бактерионосители дизетерии
Дифтерия
Изоляция больного прекращается после его клинического
выздоровления и двукратного, с двухдневным интервалом, контрольного
бактериологического исследования отделяемого зева и носоглотки с
отрицательным результатом. При продолжающемся бактерионосительстве
изоляция реконвалесцента продолжается не менее 30 дней со дня
выздоровления.
После указанного срока рекопвалесценты — носители
нетоксигенных дифтерийных палочек допускаются и детские, пищевые и
приравненные к ним учреждения. Носители токсигенных палочек или палочек,
токсичность которых не определена, допускаются в указанные учреждения не
ранее 60 дней с момента клинического выздоровления
Дети, работники пищевых учреждений и приравненные к ним,
находившиеся в контакте с больным, допускаются в
эти учреждения после изоляции больного, дезинфекции помещения в
отрицательном результате бактериологического исследования на
бактерионосительство. При бактерионосительстве paзобщение прекращается после отрицательного результата
двукратного бактериологического исследования, проведенного с двухдневным
интервалом. При продолжающемся бактерионосительстве носители нетоксигенных
палочек допускаются в детские и приравненные к ним учреждения.
Носители токсигенных палочек или палочек. токсигенность
которых не определена, допускаются в детские учреждения, где все дети
привиты против дифтерии, через 30 дней с момента установления
бактерионосительства. В детские учреждения, где имеются непривитые дети
(санаторий для больных туберкулезом, нервными заболеваниями и др.),
носители токсигенных дифтерийных палочек допускаются через 60 дней после
установления бактерионосительства
Коклюш и
паракоклюш
Изоляция больного коклюшем прекращается по истечении 25
дней от начала заболевания. Изоляция больного паракоклюшем проводится
только в возрасте до года на 25 дней
Дети до 10 лет, не болевшие коклюшем, подлежат разобщению
в течение 14 дней с момента последнего контакта с больным. Если больной
оставлен дома, разобщение прекращается к моменту окончания его изоляции.
Все дети, находившиеся в контакте с больным, подлежат обследованию на
бактерионосительство.
При выявлении бактерионосительства (у некашляющих детей)
их допускают в детские учреждения после троекратного отрицательного
бактериологического исследования, проводимого с интервалами 3 дня, и с
предъявлением справки из поликлиники о том, что ребенок здоров. За детьми
старше10 лет и взрослыми, обслуживающими детские учреждения,
устанавливается наблюдение в течение 14 дней, а если больной не
изолирован, то до окончания его изоляции
Корь
Изоляция больного прекращается через 4 дня от начала
высыпания, а при наличии пневмонии — не ранее 11-го дня
Дети, не болевшие корью, разобщаются на 17 дней, пассивно
имунизированные — на 21 день.
При точном установлении сроков контакта разобщение детей,
имевших контакт с больным корью на дому, проводится с 8-го дня
контакта
Краснуха
Изолиния больного прекращается через 4 дня от начала
высыпания.
При появлении повторных заболеваний в детском учреждении
заболевший допускается в данное детское учреждение после исчезновении
острых явлений болезни
Разобщение не применяется
Менингококковая
инфекция
Выписывают больного из стационара не ранее 21-го дня от
начала заболевания после троекратного отрицательного результата
бактериологического исследовании слизи из носоглотки
Дети, а также взрослые,обслуживающие детские учреждения и
детские больницы,подлежат разобщению до получения двукратного
отрицательного результата бактериологического исследования отделяемого
носоглотки. При невозможности произвести бактериологическое исследование
разобщенно прекращается через 7 дней после изоляции больного
Оспа ветряная
Изоляции выздоравливающих прекращается после отпадения
корок.
При появлении повторных заболеваний в детском учреждении
заболевший допускается в данное детское учреждение после исчезновения
острых явлений болезни
Для детей в возрасте до 7 лет, не болевших ранее ветряной
оспой, разобщение применяется в течение 21 дня с начала контакта
независимо от того, изолирован больной или нет. При точном установлении
времени контакта разобщение производится с 11-го по 21-й день
предполагаемой инкубаци
Оспа
натуральная
Изоляция больного прекращается после полного отпадения
корок, но не ранее 40 дней от начала заболевания
Все лица,находившиеся в тесном контакте с больным, должны
быть немедленно независимо от предшествовавшей вакцинации и ревакцинации
привиты против оспы и изолированы в отдельные помещения на 14 дней.
Находившиеся в непрямом контакте с больным подлежат немедленной вакцинации
или ревакцинации и медицинскому наблюдению: разобщение их прекращается
после прививки
Паротит
эпидемический
Изоляция больного прекращается через 9 дней от начала
заболевания.
При появлении повторных заболеваний в детском учреждении
заболевший допускается в учреждение после исчезновения острых явлений
болезни
Разобщение устанавливается для детей до 10 лет, нe
болевших паротитом, в течение 21 дня от начала контакта с больным. Для
детей, перенесших паротит, и для детей старше 10 лет, а также для взрослых
разобщение не применяется. При точном установлении времени контакта дети,
не болевшие паротитом, допускаются в детские учреждения и первые 10 дней
предполагаемой инкубации; с 11-го по 21-й день инкубации они подлежат
разобщению
Полиомиелит
Изоляция больных прекращается после исчезновении острых
явлений болезни,но не ранее 21-го дня от начала болезни
Дети в возрасте до 15 лет, не болевшие полиомиелитом, и
взрослые, работающие в дошкольных детских учреждениях,на пищевых
предприятиях и производствах, подлежат разобщению на 20 дней после
изоляции больного и проведения дезинфекции помещения. Разобщение
прекращается лишь при отсутствии у них воспалительных явлений в носоглотке
и кишечнике
Сап
Изоляция больных при острой форме прекращается после
клинического выздоровления, при хронической формы на все время наличия у
больного незаживших язв
Разобщение не применяется, но устанавливается медицинское
наблюдение в течение 15 дней после прекращения общения с больным
Сибирская язва
При кожной форме изоляция до момента отпадении струпьев,
эпителизации и рубцевания язв; при септической, легочной и кишечной форме
— после клинического выздоровления и двукратного отрицательного результата
бактериологического исследования, проводимого с интервалами 5 дней в
зависимости от формы болезни проводят исследование крови, мочи, мокроты,
испражнении)
Разобщение не применяется. За лицами, соприкасавшимися с
больным человеком или больным животным, устанавливают медицинское
наблюдение в течение 8 дней после контакта
Скарлатина
Изоляция (в больнице или на дому) прекращается после
клинического выздоровления, но не ранее 10 дней от начала заболевания.
Посещение детьми-реконвалесцентами дошкольных учреждений и первых двух
классов школы, в также работа взрослых в этих учреждениях.
В хирургических и родильных отделениях и на молочном
производстве допускается после дополнительной изоляции на дому в течение
12 дней. Больные ангиной из очагов скарлатины не допускаются в эти
учреждения в течение 22 дней
Не болевшие скарлатиной дети,посещающие дошкольные
детские учреждения и первые два класса школы, не допускаются в эти
учреждения в течение 7 дней от момента изоляции больного в больнице, в
случае изоляции больного на дому— 17 дней
За детьми, переболевшими скарлатиной, а также за
школьниками старших классов и взрослыми, работающими в хирургических,
родильных отделениях и на молочных производствах, устанавливается
медицинское наблюдение в течение 7 дней после изоляции больного
Туляремия
Изоляция больного прекращается после исчезновения острых
клинических явлений
Разобщение не применяется
Холера
Изоляция больного прекращается после полного клинического
выздоровления и троекратного отрицательного наследования испражнений на
холерные вибрионы с пятидневным перерывом между исследованиями. Пepвoe
исследование производят не ранее чем через 6 дней после клинического
выздоровления
Изоляция прекращается после двукратного отрицательного
исследования на холерные вибрионы (с интервалом 5 дней), но не ранее чем
через 5 дней после соприкосновения с больным.
В случае обнаружения среди людей, соприкасавшихся с
больным, вибрионосителей для них устанавливаются те же сроки изоляции, что
и для больного
Чума
Выписка допускается не ранее чем через месяц после
исчезновения всех клинических симптомов и при отрицательных результатах
бактериологического исследования. При бубонной форме чумы
бактериологическое исследование пунктатов бубонов производится двукратно с
промежутком 2 дня; при первичной легочной чуме и метастатической пневмонии
необходимы многократные бактериологические исследования мокроты. После
выписки необходимо медицинское наблюдение в течение 3 мес
При легочной форме чумы проводится индивидуальная
изоляция. Изоляция прекращается через 6 дней после разобщения с больным
при нормальной температуре (2 раза в день утром и вечером). Всем
контактировавшим с больным проводится курс профилактического лечения
стрептомицином. При бубонной форме проводится медицинское наблюдение с
обязательной термометрией 2 раза в день в течение 6 дней и
профилактическое лечение всех контактировавших
Энцефалиты
сезонные
Изоляция больных прекращается после исчезновения острых
явлений болезни
Разобщение не
применяется
Источник
1. Этиологический фактор: вирус краснухи.
2. Патогенез: ворота инфекции — верхние дыхательные пути → вирус проникает в регионарные лимфатические узлы, где происходит репликация → виремия, возможно заражение большинства клеток и тканей (напр. лимфоциты, моноциты, конъюнктива, синовиальная оболочка, шейка матки, плацента).
3. Резервуар и пути передачи: люди — единственный резервуар; заражение происходит в основном воздушно-капельным путем, а также при непосредственном контакте с зараженным материалом (в основном выделения верхних дыхательных путей, также моча, кровь, стул) и через плаценту (врожденная инфекция).
4. Инкубационный период и период контагиозности: инкубационный период 12–23 дней (чаще всего 16–18); высокая контагиозность при длительном или частом контакте с больным (также в бессимптомных случаях) от 7 дней перед и в течение 6 дней после появления сыпи. Заражение плода происходит в периоде первичной виремии у беременной — риск 85–100 %, когда сыпь в течение первых 12 нед. беременности, 54 % — от 13 до 16 нед., 25 % — от 17 до 22 нед. Риск инфицирования плода во время реинфекции возможен, но очень низкий. Дети с синдромом врожденной краснухи длительное время выделяют вирус с мочой и через дыхательные пути, даже >12 мес. (50 % до 6 мес., некоторые до 2 лет).
КЛИНИЧЕСКАЯ КАРТИНА наверх
Часто (≈50 %) инфекция протекает бессимптомно или малосимптомно. В остальных случаях симптомы краснухи появляются поочередно (не все обязательны).
1. Продромальные симптомы (длятся несколько дней): плохое самочувствие, головная и мышечная боль, ларингит, ринит, сухой кашель, конъюнктивит (без светобоязни), невысокая лихорадка, потеря аппетита.
2. Увеличение и болезненность лимфатических узлов (заднешейных, затылочных, заушных и шейных): проявляется за 1 день перед появлением сыпи и может быть единственным симптомом инфекции; может сохраняться несколько недель.
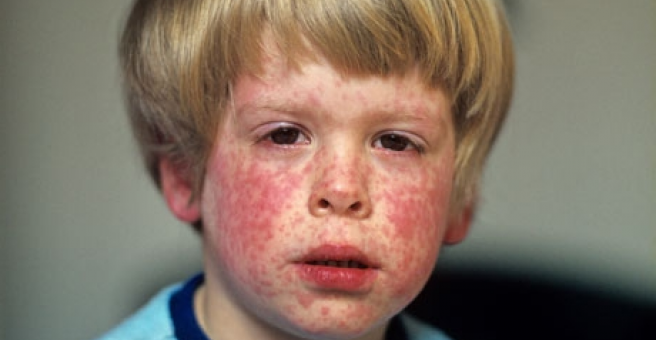
3. Период сыпи: пятнистая или пятнисто-папулезная, розовая сыпь с переменным характером; первоначально на лице (сначала обычно за ушами) и туловище, после 1–2 дней на конечностях; на лице напоминает корьевую (сливающиеся изменения), но захватывает также кожу между носогубными складками (треугольник Филатова), на туловище более похожа на скарлатиновую сыпь. Может сопровождаться зудом. Исчезает после 2–3 дней, не оставляет пятен, может появиться небольшое шелушение кожи.
4. Другие (появляются реже): увеличение селезенки, ларингит, красные пятна на мягком небе, транзиторный гепатит.
5. Врожденная краснуха — симптомы зависят от недели беременности, на которой произошло заражение:
1) инфекция в первых неделях → омертвление плода и выкидыш;
2) инфекция в I или II триместре → многочисленные врожденные пороки (чем раньше инфекция, тем более распространенные изменения вплоть до смерти плода);
3) инфекция после 22 нед. беременности неопасна для плода.
ДИАГНОСТИКАнаверх
Дополнительные методы исследования
Показаны беременным женщинам и в случае подозрения врожденной краснухи.
1. Идентификация этиологического фактора
1) серологическое исследование (ИФА [ELISA], тест непрямой иммунофлюоресценции) — основной метод подтверждения приобретенной инфекции, имеет эпидемиологическое значение:
а) специфические антитела против вируса краснухи класса IgM в сыворотке крови (случаются ложноположительные результаты) — появляются на 2 сутки сыпи, сохраняются в течение ≈1 мес., появляются заново во время реинфекции;
б) четырехкратное нарастание титров специфических антител IgG в сыворотке в промежутке 2–4 нед.; стабильная концентрация IgG свидетельствует о перенесенной инфекции и иммунитете;
2) выделение вируса (культивирование) или его РНК (ОТ-ПЦР [RT-PCR]) из горла (мазок) или носоглотки (смывы), мочи, крови или спинномозговой жидкости — полезны при диагностике врожденной краснухи.
Диагностические критерии
Окончательный диагноз краснухи возможен только на основе вирусологических тестов; на основе клинической картины является недостоверным, но в большинстве случаев дополнительные исследования не нужны (исследования проводят, принимая во внимание течение заболевания и риск осложнений [инфицирование плода]). Краснуха у пациента, ранее вакцинированного даже одной дозой вакцины, маловероятна. В сегодняшней эпидемиологической ситуации заболевание возможно у никогда не вакцинированных пациентов, чаще детей и лиц молодого возраста.
Дифференциальная диагностика Другие болезни с генерализированной сыпью.
1) инфекции — корь, скарлатина, инфицирование энтеровирусами, аденовирусами, парвовирусом B19, ВЭБ (EBV), микоплазмой, герпесом 6 типа;
2) неинфекционные заболевания — лекарственные сыпи, аллергические сыпи.
ЛЕЧЕНИЕ Исключительно симптоматическое: наверх
1) воспаление суставов → НПВП;
2) клинически значимая тромбоцитопения → преднизон (1 мг/кг м. т.), или тромбоцитарный концентрат;
3) энцефалит →разд. 18.7.2.
ОСЛОЖНЕНИЯ 1. Артрит: чаще у молодежи и взрослых, в основном у девочек и молодых женщин (частота 1–25 %); появляется от конца периода высыпания до нескольких недель после исчезновения сыпи, поражает в основном мелкие суставы ладоней и кисти, реже коленный и другие; симптомы сохраняются 5–10 дней (редко несколько недель); проходит самостоятельно без последствий. наверх
2. Тромбоцитопеническая пурпура (частота <1/3000): сохраняется в течение нескольких дней (редко до 6 мес.), проходит самостоятельно.
3. Энцефалит (частота 1/5000): появляется в течение 7 дней после возникновения сыпи, прогноз благоприятный, обычно проходит без последствий в течение недели, низкая летальность.
4. Другие (редкие): миокардит, воспаление зрительного нерва, синдром Гийена-Барре, медуллярная аплазия.
ПРОГНОЗ наверх
При приобретенной краснухе — хороший; в подавляющем большинстве случаев после инфицирования иммунитет сохраняется на всю жизнь. При врожденной краснухе — очень плохой (смертность >15 %, задержка в развитии ребенка, пороки и другие стойкие последствия).
ПРОФИЛАКТИКА наверх
Специфические методы
1. Вакцинация →разд. 18.10 — основной метод профилактики.
2. Пассивная иммунопрофилактика (гамма-глобулин) — противоречива, только в особых случаях →разд. 18.10.
Неспецифические методы
1. Изоляция больных (особенно от контактов с женщинами в репродуктивном возрасте): в случае приобретенной краснухи — до 7 дней после появления сыпи; при врожденной краснухе до окончания 12 мес. или двукратного получения отрицательного результата при выделении вируса с носоглотки и мочи после 3 месяца жизни; детей, госпитализированных из-за врожденной катаракты следует рассматривать как потенциально инфицированных до окончания 3 лет.
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации: при каждом случае подозрения или диагностирования краснухи и синдрома врожденной краснухи.
Скрининг
Скрининговые иммунологические исследования невакцинированных молодых женщин (в случае отсутствия медицинской документации о вакцинации) — когда не обнаружено специфических IgG → срочная вакцинация.
Источник