Краснуха на орган слуха
За последние десятилетия количество людей с пониженным слухом не имеет тенденции к уменьшению. Напротив, в связи с ухудшением экологической обстановки (неполноценное питание, загрязненный воздух, шум, повышенный радиационный фон и т. д.) показатели заболеваемости органа слуха негнойного происхождения возрастают.
Все причины и факторы, способствующие возникновению патологии слуха, можно разделить на три группы: наследственную, врожденную и приобретенную.
1) Наследственные причины и факторы;
2) Факторы эндо — и экзогенного патологического воздействия на орган слуха плода в одном из периодов его развития, которые вызывают врожденную тугоухость;
3) Факторы, действующие на орган слуха ребенка после рождения и приводящие к развитию приобретенной тугоухости или глухоты.
Не исключается и сочетанное воздействие факторов разных групп. Большое значение в развитии патологии слуха имеют фоновые факторы, или факторы риска, которые создают определенный фон для развития тугоухости.
1. Наследственные факторы занимают важное место в возникновении нарушений слуха. Наследственная тугоухость может передаваться по доминантному и рецессивному типу или через ген, связанный с Х-хромосомой.
Дети с наследственной доминантной глухотой рождаются реже, снижение слуха иногда проявляется поздно – к 15-30 годам. Рецессивная тугоухость относится к ранним видам наследственного нарушения слуха.
Наследственное поражение слухового аппарата может быть изолированным или сочетаться с пороками развития других органов и систем.
2. Родовая травма включает нарушения целостности и, следовательно, расстройство функции тканей и органов ребенка, возникшие во время родов. Родовая травма нервной системы делится на спинальную и черепно-мозговую.
Последняя объединяет повреждения мозга плода в результате механических влияний (на фоне внутриутробной гипоксии или без нее), вызывающих сдавление и размозжение мозга, разрыв тканей и, как правило, кровоизлияния.
В настоящее время ведущей причиной внутричерепных кровоизлияний, характерных для родовой травмы головного мозга, стали считать внутриутробную гипоксию и асфиксию новорожденных.
Родовая травма спинного мозга встречается чаще в 2-3 раза, чем внутричерепная, и возникает нередко как следствие акушерских травмирующих манипуляций.
Натальная травма шейного отдела позвоночника, усугубляющая гипоксию структур головного мозга, приводит к вертебро-базилярной недостаточности (ВББ), а любые нарушения кровообращения в ВББ будут изменять кровоток в лабиринтной артерии и ее ветвях. Это, в свою очередь, может привести к серьезному ишемическому повреждению слухового аппарата.
3. Внутриутробная гипоксия и асфиксия в родах.
Под асфиксией (правильнее, гипоксией) принято понимать симптомокомплекс, обусловленный кислородной недостаточностью плода и новорожденного. Внутриутробная гипоксия (гипоксия плода) рассматривается как первичная патология. Она может быть антенатальной, т.е. иметь место до начала родовой деятельности, и интранатальной, когда кислородная недостаточность плода возникает в период родового акта. По длительности различают хроническую внутриутробную гипоксию, которая длится от нескольких дней до нескольких недель, и острую, продолжающуюся от нескольких минут до нескольких часов и обычно развивающуюся в родах.
Сосудистые нарушения, сопровождающие гипоксию, являются одним из механизмов в патогенезе сенсоневральной тугоухости.
4. Внутриутробная интоксикация.
Имеются клинические наблюдения, подтверждающие влияние различных общесоматических заболеваний матери на развитие органа слуха плода.
Причинами врожденных нарушений слуха могут быть болезни матери: эндокринные нарушения (сахарный диабет, тиреотоксикоз и др.), авитаминозы, болезни почек, печени и некоторые другие. Токсическое действие на орган слуха плода оказывают и другие факторы – алкоголь, наркотики, никотин, химические препараты, применяемые в производстве и сельском хозяйстве, различные лекарственные средства, ионизирующая иррадиация.
5. Эпидемический менингит.
В настоящее время нередко причиной снижения слуха у детей являются эпидемические менингиты (под этим термином, в данном случае, объединены все инфекционные воспалительные заболевания оболочек мозга), которые могут быть серозными или гнойными.
6. Внутриутробные инфекции.
Инфекционные заболевания и процессы, которые вызывают возбудители, проникшие к плоду от инфицированной матери до родов или при прохождении ребенка по родовым путям, объединяют понятием «внутриутробные инфекции» (ВУИ).
Многочисленные исследования выявили повреждающее действие на орган слуха плода вирусов краснухи, кори, ветряной оспы, эпидемического паротита, опоясывающего лишая, цитомегаловируса, ОРЗ, гепатита, а также скарлатины, полиомиелита, токсоплазмоза, хламидиоза, микоплазменной инфекции, сифилиса, туберкулеза.
Известно, что 20-30% женщин детородного возраста инфицированы токсоплазмозами, 50-70% — вирусами цитомегалии, простого герпеса I и II типов и т.д. (Н.П.Шабалов, 1988,1997).
Важно отметить, что для плода опасны в плане развития пороков, как правило, лишь те инфекции матери, которые она не переносила до беременности. Если у матери до беременности были специфические антитела, то внутриутробное инфицирование плода токсоплазмозами, листериями, вирусами краснухи и цитомегалии не вызывает повреждения плода.
Из инфекций, наиболее часто приводящих к порокам развития, следует выделить краснуху. Во время эпидемии краснухи в США в 1964-1965г.г. родилось 20000 детей с врожденным синдромом краснухи. Из них родилось 50% детей с глухотой и 30% — с другими серьезными пороками развития. Орган слуха может быть поврежден, есть мать заболеет краснухой на 7-8 неделе беременности, при этом развивается тяжелая, чаще двусторонняя (причем потеря слуха может быть ассиметричной) нейросенсорная тугоухость, которая сопровождается пороками развития глаз, сердца (синдром или триада Грегга).
Из внутриутробных инфекций чаще всех приводят к глухоте краснуха (30%), цитомегалия, герпес-инфекция, сифилис. Если воздействие вируса краснухи было в 1 месяц внутриутробной жизни плода, то глухота возможна в 50%, в 2-3 месяца – в 14-25%, а в более поздние сроки – в 3-8%.
Цитомегаловирусная инфекция, грипп могут приводят к недоразвитию наружного, среднего, внутреннего уха; при ангине, тифе, паратифе, инфекционной желтухе – к нарушению развития лабиринта плода. Вирусные инфекции (особенно грипп) нарушают микроциркуляцию структур мозга, что является дополнительным фактором гипоксии и, в свою очередь, также может способствовать поражению слухового аппарата.
Особенно опасно воздействие повреждающего агента в период формирования слухового органа — в первые 3-4 месяца внутриутробной жизни плода. Это может привести к возникновению уродства наружного, среднего уха, аплазии внутреннего уха. Если же водействие произошло в более поздние сроки внутриутробной жизни, то воздействие проявляется, чаще всего, в гипоплазии элементов уха плода.
7. Детские инфекции.
Из заболеваний детского возраста, при которых возможно поражение слухового аппарата, следует отметить грипп, скарлатину, корь, туберкулез, эпидемический паротит, дифтерию, ветряную оспу, токсоплазмоз, а также клещевой энцефалит, сифилис, малярию.
При поражении слухового нерва, обычно страдают обе ветви, и кохлеарная, и вестибулярная. Но кохлеарная ветвь, как более ранимая, поражается чаще и глубже, чем вестибулярная.
Механизм возникновения инфекционных невритов заключается в непосредственном воздействии болезнетворных агентов (бактерий или вирусов) и их токсинов на рецепторы, волокна VIII нерва и его ядра в стволе мозга, а также в нарушении кровоснабжения во внутреннем ухе.
После инфекционных заболеваний в основном выявляется двусторонняя симметричная тугоухость, в редких случаях – более выраженная с одной стороны или односторонняя. При паротите, как правило, наблюдается односторонняя тугоухость, но при двустороннем паротите возможно двустороннее нарушение слуха.
8. Недоношенность.
Недоношенным считается ребенок, родившийся при сроке беременности 37 недель и менее с массой тела 2500 г и менее и длиной тела 45 см и менее (Н.П.Шабалов, 1988).
Причины невынашивания многообразны. Наиболее частыми причинами являются осложнения, связанные с беременностью, также экстрагенитальные заболевания матери.
К функциональным признакам недоношенности относятся низкий мышечный тонус, продолжительная физиологическая эритема, желтуха недоношенных, слабость, быстрое угасание физиологических рефлексов, вялая реакция на осмотр и др.
У новорожденных, родившихся преждевременно, во-первых, часто наблюдается несовершенство многих органов и систем; во-вторых, развиваются гипоксия и гиперкапния, которые приводят к длительным изменениям сосудов головного мозга и последующим изменениям фунеции анализаторов.
Недоношенные и маловесные при рождении дети составляют группу риска по возникновению нарушений слуха различного генеза. Морфологическая и функциональная незрелость нервной системы возможно приводит к изменениям слуховых реакций.
9. Ототоксические препараты.
До настоящего времени среди причин снижения слуха значительное место занимает применение медикаментов, имеющих ототоксическое побочное действие.
К ототоксическим препаратам относятся антибиотики аминогликозидного ряда и стрептомицины, а также полимиксин, ристомицин, фуросемид, этакриновая кислота, софрадекс, салицилаты, хинин, противоопухолевые средства (цисплатин) и другие. Ототоксическими являются также соли некоторых тяжелых металлов (ртути, свинца), фосфор, мышьяк, бензол и продукты переработки нефти.
Механизм поражения внутреннего уха включает непосредственное действие аминогликозидов на волосковые клетки улитки и вестибулярных рецепторов, расстройства кровообращения в лабиринте, нарушение микроциркуляции, отек перепончатого лабиринта, сенсибилизация при повторном введении антибиотиков, кумуляция препаратов в жидкостях внутреннего уха вследствие нарушения проницаемости гемато-лабиринтного барьера и нарушения функции почек.
Согласно литературным данным, лекарственные вещества обладают избирательным действием. Так, неомицин, мономицин, препараты мышьяка или хинина действуют в основном на коклеарную часть n. vestibulocochlearis, а стрептомицин, гентамицин обладают способностью воздействовать преимущественно на его вестибулярную часть.
Нарушение слуха у ребенка возможно связано с применением матерью антибиотиков во время беременности или в начале постнатального периода.
У детей первых месяцев жизни слуховые нарушения вследствие лечения ототоксическими препаратами имеют более тяжелые последствия. При развитии глухоты вследствие действия антибиотиков лечение в большинстве случаев оказывается малоэффективным, поэтому особое значение приобретают вопросы профилактики невритов VIII нерва.
10. Гемолитическая болезнь новорожденного (ГБН) – гемолитическая желтуха, обусловленная иммунологическим конфликтом между матерью и плодом из-за несовместимости по эритроцитарным антигенам (чаще всего, по резус- или АВО-антигенам).
Считают, что от времени проникновения (до родов, во время родов), количества и качества материнских антител, реактивности и зрелости ребенка зависит тяжесть ГБН (отечная, желтушная и анемическая формы).
Наиболее тяжелым осложнением желтушной формы ГБН является ядерная желтуха, обусловленная токсическим действием непрямого билирубина на ядра основания мозга.
11. Черепно-мозговая травма (ЧМТ).
В этиопатогенезе слуховых нарушений при травме черепа и сотрясении головного мозга важное место отводится дисфункции и дисциркуляции звуковоспринимающего аппарата на различных его уровнях: рецепторном звене, кохлеарных ядрах ствола мозга, боковой петле, корковом центре слухового анализатора, приводящих в ряде случаев к стойким дистрофическим и атрофическим изменениям анализатора.
При каждой тяжелой ЧМТ страдает и шейный отдел позвоночника. Отек вещества мозга при его сотрясении и дисциркуляция вертебро-базилярного бассейна усугубляют гипоксию мозговых структур, которая, в свою очередь, является предраспологающим фактором для развития тугоухости.
Дисфункция и дисциркуляция, являясь начальными и постоянными звеньями патогенеза изменений в слуховом анализаторе при ЧМТ, во многом определяют течение и исход возникающих патофизиологических и патоморфологических процессов, а следовательно, качественный и количественный характер функциональных нарушений слухового анализатора.
При тяжелых ЧМТ патологические изменения в системе анализаторов патогенетически вполне объяснимы как результат внешних воздействий при повреждениях головы, сопровождающихся переломами, ушибами. Однако, 75-80% приходится на долю легкой ЧМТ, при которой нарушения слухового анализатора проявляются в скрытой форме и обнаруживаются лишь в отдаленном периоде, когда купируются клинические симптомы сотрясения или ушиба головного мозга.
Недооценивается роль контузионных поражений в раннем детском возрасте. Лабиринт у детей занимает относительно большую территорию и располагается ближе к поверхности черепной коробки, чем в старшем возрасте; полости внутреннего уха относительно шире, чем у взрослых. Все это создает предпосылки для сотрясения лабиринта с последующей гибелью нейроэпителия, его рецепторов, и тем чаще, чем меньше лет ребенку.
12. Наследственные синдромы.
Они характеризуются сочетанием тугоухости (глухоты) с поражением внутренних органов и систем, чаще всего, почек, глаз, нервной, костно-мышечной, покровной систем, с метаболическими и другими аномалиями.
Наследственно-детерминированная патология слухового анализатора встречается с частотой 1 на 1000 новорожденных [Т.Г.Маркова, 1998]. По данным автора, синдромальные формы составляют около 30% среди наследственных форм нарушений слуха.
Частота врожденных пороков развития наружного и внутреннего уха, по данным отечественных и зарубежных авторов, составляет 1-2 на 10000 населения [Б.В.Конигсмарк, Р.Д.Горлин, 1980; М.Р.Богомильский и соавт., 1996]. Наиболее известными считаются синдромы: Конигсмарка (микротия, атрезия невр.слухового прохода и кондуктивная тугоухость), Гольденхара (окулоаурикуловертебральная дисплазия), Тричера-Коллинза или Франческетти-Цвалена-Клейна (поражение структур, генетически происходящих из 1-й жаберной дуги).
13. Хронический гнойный средний отит.
По данным ВОЗ, острый и хронический гнойный отит являются одними из самых распространенных заболеваний как в развивающихся странах, так и в определенных группах населения развитых стран, колеблясь от 1 % до 46% [М.Я.Загорянская, М.Г.Румянцева, 1999].
За последние годы наблюдается рост числа детей с нарушениями слуха, обусловленными хроническим гнойным средним отитом (ХГСО). Причина развития ХГСО, чаще всего, обусловлена поздней диагностикой и нерациональным лечением детей с острым воспалением среднего уха.
14. Экссудативный средний отит.
За последнее десятилетие произошло увеличение числа экссудативных средних отитов среди различных форм негнойной патологии среднего уха.
Причинами роста ЭСО являются:
- повышение количества острых и хронических воспалительных заболеваний верхних дыхательных путей (как вирусных, так и бактериальных);
- нерациональное лечение острых средних отитов (злоупотребление антибиотиками; сужение показаний к парацентезу при лечении);
- изменение иммунореактивности населения (увеличилось количество детей с осложненным перинатальным периодом, что способствует иммунной незрелости; ухудшение экологических и социальных условий);
- аллергизация детского населения (экологические факторы, бытовая, лекарственная аллергия и т. д.);
- возрастание количества родовых травм (во время которых происходит смещение костей черепа плода, что приводит к изменению оси пирамиды височной кости с последующим сдавливанием и перекручиванием слуховой трубы, вследствие чего развивается недостаточность слуховой трубы);
- увеличение неврологической патологии в детском возрасте (сосудистые нарушения, миатония и др. создают условия для хронизации воспалительных процессов лор — органов);
- рост соматической патологии и т.д.
В настоящее время остро встает социально-экономическая проблема профилактики тугоухости, связанная с резким ростом заболеваемости, сложностью диагностики экссудативного среднего отита в раннем детском возрасте, непредсказуемыми последствиями длительного латентного течения этого заболевания.
Нередко ЭСО сопровождается развитием сенсоневральной патологии. Возникновение сенсоневральной тугоухости связывают с блокадой лабиринтной ниши экссудатом, снижением парциального давления кислорода и недостаточной его диффузией во внутреннее ухо, проникновением эндотоксинов через вторичную мембрану и изменением иммунной системы во внутреннем и среднем ухе.
Снижение слуха у ребенка в результате ЭСО часто приводит к задержке речевого развития, возникновению психоэмоциональных и слухо-речевых расстройств. Профилактика, ранняя диагностика и соответствующее лечение могут предотвратить тяжелые слухо-речевые расстройства.
Источник
Врожденная краснуха – вирусное заболевание, передающееся от инфицированной матери ребенку во внутриутробном периоде. Заражение женщины происходит во время беременности либо до нее. Болезнь проявляется множественными внутренними пороками и дефектами развития плода, преимущественно поражением органов зрения и слуха, а также сердечно-сосудистой и нервной системы. В большинстве случаев проявляется с первых дней жизни, но возможно и более позднее обнаружение симптомов. Диагностируется с момента рождения специальными лабораторными тестами и клинически (по вышеуказанной симптоматике). Специфическое лечение отсутствует, применяется интерферон и симптоматическая терапия.
Врожденная краснуха
Врожденная краснуха
Врожденная краснуха – контагиозное заболевание. Это означает, что ребенок, которому педиатр поставил такой диагноз, может передавать вирус окружающим. Болезнь получила свое название в 1740 году по одному из распространенных симптомов – тромбоцитопенической пурпуре. Первым врачом, описавшим заболевание, был Ф. Хофман. Однако прошло более двухсот лет, прежде чем врожденная краснуха стала вызывать серьезные опасения, поскольку именно во второй половине ХХ века был выявлен возбудитель инфекции. Вместе с этим была обнаружена связь между заболеванием женщины во время беременности и патологиями новорожденного.
Из других особенностей следует отметить высокое распространение инфекции в странах с умеренным климатом и сезонность. Пик заболеваемости приходится на весну и осень. Крупные эпидемии случаются раз в 6-9 лет, причем среди непривитого населения частота заболеваемости выше. По этой причине педиатрия – первая и самая важная клиническая дисциплина в вопросах профилактики врожденной краснухи. Именно в первые годы жизни дети получают вакцину против краснухи, что и позволяет избежать заражения во взрослом возрасте, в частности, во время беременности у женщин.
Статистика показывает, что врожденная краснуха составляет до 10% среди всех врожденных патологий. При заражении женщины и плода в первые недели беременности самопроизвольный аборт случается в 40% случаев. В 75% случаев отмечаются множественные поражения органов (два и более дефекта). Последние статистические данные свидетельствуют о том, что заболеваемость неуклонно возрастает.
Причины врожденной краснухи
Единственной причиной инфекции является вирус краснухи, выделенный американскими учеными в 1961 году. Это РНК-вирус, относится к семейству тогавирусов. Заражение происходит во внутриутробном периоде, когда возбудитель от инфицированной матери проходит через сосуды плаценты, попадая в кровь плода. Риск заражения зависит от того, когда именно заболела будущая мать. Если женщина переносит инфекцию в первом триместре беременности, то в 60-90% случаев у ребенка будет диагностирована врожденная краснуха. Во втором триместре риск уменьшается до 10-20% случаев. К концу беременности риск заражения плода снова повышается из-за ослабления плацентарного барьера. Большей опасности подвержены женщины, не вакцинированные ранее.
Проходя через сосуды плаценты, возбудитель врожденной краснухи попадает в кровь плода, где оказывает тератогенное действие. Он воздействует непосредственно на генетический аппарат клетки (хромосомы), замедляя рост и развитие органов, с чем и связаны множественные пороки развития. Попутно вирус разрушает мелкие сосуды плаценты, что приводит к ухудшению плацентарного кровотока. Отсутствие должного питания и хроническая гипоксия плода также способствуют замедлению развития ребенка. В хрусталике глаза и улитке внутреннего уха вирус оказывает непосредственное цитодекструктивное действие, то есть разрушает клетки. Чем раньше произошло заражение, тем более серьезными будут симптомы врожденной краснухи, поскольку именно на первых неделях беременности происходит закладка основных систем: сначала органов зрения, затем – органов слуха, сердечно-сосудистой и нервной системы и т. д.
Симптомы врожденной краснухи
Еще в 1942 году Н. Грегг выделил три основных признака врожденной краснухи: поражение органов зрения (чаще всего врожденная катаракта), глухота и пороки сердца. Симптоматика обычно наблюдается сразу после рождения ребенка, реже врожденная краснуха проявляет себя через несколько лет. Речь идет об отставании в умственном развитии. Выраженность клинических проявлений зависит от срока беременности, на котором произошло заражение. Поэтому на практике не всегда имеет место классическая триада симптомов Н. Грегга, а если они и представлены в совокупности, то нарушения могут быть не настолько грубыми.
Среди врожденных пороков сердца часто встречается поражение клапана аорты, стеноз аорты, дефекты межпредсердной и межжелудочковой перегородки. Это вызывает серьезную недостаточность кровообращения, из-за чего все внутренние органы оказываются недоразвиты в той или иной степени. Поражение нервной системы может проявляться микроцефалией, гидроцефалией, встречаются случаи менингоэнцефалита, параличей и судорог, нарушений сознания. Катаракта, глаукома, микроофтальмия наиболее вероятны, когда заражение происходит на первых неделях беременности. Также часто выявляются пороки развития скелета, такие как остеопороз, дисплазия тазобедренных суставов, синдактилия. Реже встречаются пороки развития мочеполовой и пищеварительной систем.
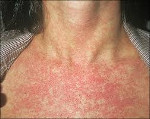
К основным симптомам врожденной краснухи относится также тромбоцитопеническая пурпура, причина которой – сосудистые нарушения и изменения в крови больного ребенка. Визуально пурпура выглядит, как ярко-красная сыпь по всему телу малыша. Как правило, сыпь проходит без лечения через пару недель после рождения. Неспецифическим симптомом является длительная желтуха новорожденного, связанная с недостаточным развитием внутренних органов и неспособностью утилизировать избыточный билирубин в крови, как это происходит в норме. Внешне новорожденный обычно выглядит слегка заторможенным. В первую очередь это обусловлено поражением зрительного и слухового аппарата, но здесь играют роль и неврологические нарушения.
Исход заболевания напрямую зависит от его тяжести. В тяжелых случаях продолжительность жизни больных детей составляет несколько лет. К смертельному исходу приводят, как правило, пороки сердца и сосудов (стеноз аорты и легочной артерии, открытый артериальный проток), микроцефалия, гидроцефалия, менингоэнфефалиты, гепатит, заболевания костей, тяжелая тромбоцитопения, присоединение различных инфекций вследствие низкого иммунитета и др. Врожденная краснуха считается полностью излеченной, когда вирус перестает обнаруживаться в крови. После заболевания формируется стойкий иммунитет.
Диагностика врожденной краснухи
Первый этап – ранняя пренатальная диагностика, то есть выявление заболевания у беременной женщины. Этим занимаются инфекционист и акушер-гинеколог, наблюдающий женщину на протяжении беременности. Когда диагноз подтвержден, можно оценить вероятность развития врожденной краснухи у ребенка. Будущая мать имеет возможность принять осознанное решение о вынашивании ребенка либо искусственном прерывании беременности с учетом всех медицинских показаний. Риск развития болезни у ребенка зависит от срока беременности и достигает 60-90% в первом триместре.
После родов врожденная краснуха предварительно диагностируется клинически, то есть по основным симптомам. Врачи обращают внимание на одновременное поражение органов зрения и слуха. Во-первых, в процессе физикального осмотра неонатолог обнаружит, что ребенок не реагирует на яркий свет в родовом зале и не поворачивает голову в сторону источника звука. Также сразу можно заподозрить и пороки сердца. Иногда внешне отмечаются неврологические признаки: нарушения мышечного тонуса, микроцефалия, гидроцефалия, симптомы менингизма и др. Ярко-красная сыпь заметна с первых дней жизни.
Врожденная краснуха подтверждается лабораторными тестами. Диагноз считается достоверным после обнаружения специфических IgM-антител в жидкостях организма: моче, крови, спинномозговой жидкости. Чаще всего проводят анализ мочи и мазка из носоглотки. Выявить антитела позволяет ИФА-диагностика. Лабораторные исследования помогают отличить врожденную краснуху от многих заболеваний с похожей симптоматикой, таких как цитомегаловирусная инфекция, токсоплазмоз, вирус Эпштейна-Барр и некоторых других.
Для диагностики пороков сердца проводят ЭКГ и ЭхоКГ, нарушения слуха и зрения уточняют и подтверждают узкие специалисты – офтальмолог и оториноларинолог. Обязательно наблюдение у детского невролога с самого рождения. Даже если с первых дней жизни не обнаружено неврологических нарушений, они очень часто проявляются позже, даже через несколько лет. Тогда же к терапии может подключиться психиатр, поскольку отставание в умственном развитии неизбежно — от легких когнитивных расстройств до олигофрении разной степени тяжести.
Лечение врожденной краснухи
Терапия проводится исключительно в условиях стационара. Поскольку врожденная краснуха имеет вирусную природу, в лечении задействованы препараты, повышающие противовирусный иммунитет, а именно – интерферон. Все остальное – борьба с симптомами заболевания.
Реабилитационные меры направлены на компенсацию или устранение сопутствующих заболеваний внутренних органов. Пороки сердца чаще всего операбельны и корректируются. Нарушения слуха и зрения устраняются настолько, насколько это возможно. Внутриутробное поражение головного мозга не поддается лечению, врач может лишь корректировать внутричерепное давление, судороги, если они имеются, но полное излечение невозможно. Перечисленные меры могут значительно повысить качество жизни больного ребенка. Одновременно проводится и социальная адаптация, поскольку перенесенная врожденная краснуха делает ребенка инвалидом, а также влияет на его умственное развитие.
Прогноз и профилактика врожденной краснухи
Прогноз полностью зависит от степени тяжести заболевания, которая определяется сроком инфицирования плода и имеющейся симптоматикой. В тяжелых случаях продолжительность жизни составляет несколько лет. Если органы зрения и слуха мало пострадали, в дальнейшем врожденная краснуха будет проявляться только отставанием в развитии и неврологическими нарушениями.
Профилактика тесно связана с ранней диагностикой краснухи у беременной женщины. В первом триместре рекомендуется прервать беременность в связи с высоким риском инфицирования плода и наиболее тяжелыми клиническими проявлениями в случае заражения. Смертность среди таких детей остается высокой. Еще одним эффективным способом профилактики врожденной краснухи является вакцинация. У детей она проводится в первые годы жизни. Вакцинация против краснухи является обязательной в Национальном календаре прививок. Взрослым, особенно женщинам репродуктивного возраста, повторная иммунизация рекомендована каждые 10 лет.
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Источник