Краснуха определение и этиология
Краткое описание
Краснуха — острая инфекционная болезнь, характеризующаяся точечной или пятнистой сыпью, гиперплазией затылочных и шейных лимфатических узлов, умеренной общей интоксикацией, гематологической реакцией.
Этиология
Возбудитель — РНК-содержащий вирус, чувствительный к действию химических агентов и температуры.
Патогенез
Возбудитель проникает аэрогенно в слизистую оболочку верхних дыхательных путей, затем в кровь, обусловливая развитие вирусемии. Он обладает тропизмом к эмбриональной ткани, вызывая в первые 3 месяцев беременности хроническую инфекцию эмбриона, нарушение его внутриутробного развития (эмбриопатию). В постнатальный период проявляет тропизм к лимфатической ткани с характерным поражением лимфатических узлов. Перенесенное заболевание оставляет стойкий иммунитет.
Эпидемиология
Источник — больной человек. Механизм заражения — воздушно-капельный. Болеют не только дети, но и взрослые. Вспышки часто встречаются среди взрослых, особенно в организованных коллективах. Имеет место также трансплацентарный путь передачи инфекции.
Клиника
Внутриутробная краснуха приводит к возникновению эмбриопатии (пороков развития мозга, органа зрения и слуха, сердца, скелета). Возможны микроцефалия, синдром Грегга (катаракта, глухота, пороки сердца) и др. Инфицирование плода в более поздние периоды беременности обусловливает формирование фетопатии: гемолитической анемии, тромбоцитопенической пурпуры, гепатита, поражений костей, легких.
Инкубационный период при постнатальном заражении — 15—21 день Заболевание начинается постепенно с продромального периода продолжительностью от нескольких часов до 1—2 суток. Его проявления: чувство общей разбитости, недомогание, умеренная головная боль, слабые катаральные явления.
Типичный симптом краснухи — припухание заднешейных, затылочных и других лимфатических узлов, которые увеличиваются до размеров крупной горошины, плотноваты, болезненны на ощупь. Иногда продромальный период остается незамеченным.
В этих случаях заболевание начинается с высыпания. Сыпь при краснухе бывает кореподобной (макуло-папулезной) и скарлатиноподобной (мелкоточечной).
Она появляется на лице, шее и через несколько часов распространяется по всему телу. Сыпь наиболее обильна на разгибательных поверхностях конечностей, на спине и ягодицах, ее появление может сопровождаться зудом.
У части больных отмечается энантема в зеве. Температура тела умеренно повышена или остается нормальной.
Общее состояние, как правило, нетяжелое. У части больных заболевание протекает без клинических симптомов или субклинически (эфемерная сыпь, кратковременная гиперплазия лимфатических узлов).
У взрослых заболевание может протекать тяжелее, температура тела иногда достигает 39 °С, у части больных отмечается сильная головная боль, боль в мышцах. Сыпь при краснухе держится 2—3 дня, после исчезает без пигментации и шелушения.
В крови в инкубационный период обнаруживается небольшой нейтрофильный лейкоцитоз, в стадии высыпания — лейкопения, лимфоцитоз и значительное количество плазматических клеток.
Кроме эмбриопатии и фетопатии, самопроизвольных выкидышей и мертворождений, которые могут рассматриваться как осложнение краснухи у беременных женщин, иные осложнения исключительно редки.
Среди них наиболее тяжелым является краснушный энцефалит и энцефаломиелит.
Дифференциальный диагноз
Наиболее часто краснуху приходится дифференцировать с корью. Краснуха отличается менее выраженными катаральными явлениями в верхних дыхательных путях, отсутствием пятен Вельского — Филатова — Коплика и этапности высыпания, увеличением затылочных, заднешейных и других лимфатических узлов, меньшей яркостью сыпи, имеющей слабую склонность к слиянию и не оставляющей пигментации и шелушения.
Скарлатина в отличие от краснухи характеризуется ангиной, «пылающим зевом», наличием бледного носогубного треугольника, «малиновым» языком, крупнопластинчатым шелушением кожи, лейкоцитозом и эозинофилией.
Инфекционному мононуклеозу и листериозу свойственны тонзиллит, лихорадка, гепатолиенальный синдром при универсальной лимфаденопатии, лейкоцитоз с повышенным содержанием мононуклеаров.
Макулезная сыпь при токсико-аллергических дерматозах возникает в связи с приемом медикаментов, применением биопрепаратов (сыворотки, гамма-глобулина, вакцины и др.
), контактом с другими аллергизирую-щими веществами (химическими, пищевыми и др.), характеризуется проявлениями аллергии (зуд кожи, отеки, поражение суставов, эозинофилия крови и др.).
Клещевые риккетсиозы сопровождаются обильной макулопапулезной сыпью, однако отличаются от краснухи лихорадочной реакцией, наличием первичного аффекта в виде темного инфильтрированного пятна на месте укуса клеща, своеобразием эпидемиологического анамнеза (природно-очаговые инфекции).
Специфические серологические методы имеют существенное диагностическое значение.
Профилактика
Вакцинация живой вакциной (может входить в состав комплексных препаратов) у детей в возрасте 12—15 месяцев, ревакцинация в 6-летнем возрасте. Желательна вакцинация неиммунных женщин детородного возраста.
При возникновении случаев заболевания в детских коллективах — карантин в течение 7 дней. Разобщение контактных лиц не проводят. При высокой вероятности инфицирования плода рекомендовано прерывание беременности.
Диагностика
Классический вирусологический метод с изоляцией вируса при посеве биологического материала слизи носа
Наибольшее значение в диагностике врождённой краснухи имеют противокраснушные IgM и стабильно высокое содержание IgG в течение нескольких месяцев
Лабораторные методы используют обычно для диагностики стёртых, субклинических форм и для подтверждения диагноза краснухи у беременных и новорождённых.
Лечение
Лечение краснухи симптоматическое: при повышении температуры тела более 38 градусов — жаропонижающие (парацетамол), при насморке — нафтизин, санорин, назонекс и др, при кашле — противокашлевые (стоптуссие, глауцин, глаувент и др.), при болях в горле — степсилс, себидин, динстрил и др.
При врождённой форме краснухи — хирургическая коррекция дефектов развития.
Внимание! Описаное лечение не гарантирует положительного результата. Для более надежной информации ОБЯЗАТЕЛЬНО проконсультируйтесь у специалиста.
Отзывы Краснуха
Вы можете оставить комментарии от своего имени, через сервисы представленные ниже:
Источник
Этиология
и эпидемиология.
Возбудитель болезни относится к группе
тога-вирусов, входные ворота
воздушно-капельной инфекции — дыхательные
пути, источник — больной, заразный в
продромальный период и первые 5—7 дней
после начала высыпания. Краснуха
беременных может привести к внутриутробному
инфицированию плода. Инкубационный
период 15—24 дня, чаще 16—18 дней.
Клиническая
картина.
Легкие катаральные явления при небольшой
температуре тела, припухание заднешейных,
затылочных лимфатических узлов, иногда
энантема, сыпь на лице и шее, быстро
распространяющаяся по всему телу,
пятнисто-папулезная. Характерны появление
в периферической крови плазматических
клеток (до 10—12 %), лейкопения и лимфоцитоз.
Осложнения редки (тромбоцитопения,
энцефалит).
Диагноз.
Ставится по клиническим данным, может
быть подтвержден серологически.
Лечение.
Симптоматическое.
Профилактика.
Больного изолируют на 5 дней со дня
появления сыпи. В зарубежных странах
проводится вакцинация в основном девочек
пубертатного возраста с целью предупредить
краснуху беременной и плода.
Краснуха
Опорные
клинические симптомы
Одномоментность
развития клиникиОтсутствие
выраженной интоксикацииОдномоментность
высыпаний с преимущественной локализацией
сыпи на разгибательных поверхностях
и ягодицахСыпь
полиморфная (кореподобная и
скарлатиноподобная)Отсутствие
пигментацииЭнантема
(бледная, мелкая) — пятна ФорксгеймераЗаднешейный
и затылочный лимфаденит (патогмоничный
признак)В
ОАК — лимфоцитоз, ретикулоцитоз
Вирус
РНК-содержащий, относящийся к семейству
Togaviridae, роду Rudivirus отличается
стабильностью
антигенной структурымутагенностью
и тератогенностьюцитопатическим
действиемсклонностью
к персистенциинеустойчивостью
во внешней
среде
Классификация
Для синдрома врожденной краснухи
ТИП | ТЯЖЕСТЬ | ТЕЧЕНИЕ |
1.Типичная 2. а) б) |
Тяжесть |
(энцефалит,
|
Более
20 лет назад была характерна триада
Грегга:
Глухота
(поражение слухового нерва, порок
развития органа слуха)
Слепота
(глаукома, катаракта, хориоретинит)Врожденные
пороки сердца (открытый артериальный
проток, стеноз легочной артерии, дефект
межжелудочковой или межпредсердной
перегородки)
Характеристика
препаратов для вакцинопрофилактики
Рудивакс
(Авентис Пастер, Франция)Приорикс
(Глаксо Смит Кляйн, Бельгия) –
ассоциированная тривакцина (против
кори, краснухи и паротита), содержит
следы неомицинаMMR
(Мерк Шарп и Доумн, США) — ассоциированная
тривакцина (против кори, краснухи и
паротита)
Современная
внутриутробная краснуха
В
100% у матерей встречается различная
патологияВ
анамнезе у этих женщин в 2 раза чаще
регистрируются острые инфекционные
заболевания.В
анамнезе у матерей частые контакты с
большим количеством детей40%
детей с СВК родились преждевременно40%
родились с внутриутробной гипотрофиейАбсолютным
показанием
к прерыванию беременности
следует считать возникновение клиники
краснухи или очевидный контакт с больным
краснухой в сочетании с наличием
краснушных антител класса Ig
M
в сыворотке крови в первом триместре
беременностиОднократное
обнаружение краснушных антител в РТГА,
РПГА и др. серологических реакциях не
является показанием к прерыванию
беременности В этом случае рекомендуется
повторное исследование через 2-4 неделиВ
случае 4-х кратного и более нарастания
титра антител в первом триместре
беременности ставится вопрос о
медицинском абортеПри
инфицировании беременной во втором,
и, тем более, третьем триместре
беременности внутриутробное поражение
плода с развитием пороков маловероятно,
и вопрос о прерывании беременности не
является актуальным
Иммуноглобулин
в дозе 0,5 мл/кг, введенный сразу после
контакта, может предупредить или ослабить
инфекцию
По
данным Американской Академии Педиатрии,
дети с врожденной краснухой рождались
от матерей, которым вскоре после контакта
вводился иммуноглобулин
Тем
не менее иммуноглобулин может быть
введен беременным в случае, если они не
желают делать медицинский аборт
Решающий
диагностический прием — серологические
методы
РПГА
с интервалом в 10-14 дней (корь, краснуха)ИФА:
IgM
и IgG
против кори, краснухиРПГА
на
иерсиниозную группуИФА:
IgM
и IgG
против ВЭБ, ЦМВИ, токсоплазмоза,
хламидиозаИсследование
на лептоспироз, трихинеллез, сифилис
Контагиозность
больных
Больного
краснухой необходимо изолировать
сроком на 7 дней после появления сыпиБольные
врожденной краснухой должны считаться
контагиозными до тех пор, пока исследования
слизи из носоглотки и мочи не станут
отрицательными после 3-х месячного
возрастаПри
невозможности вирусологического
обследования дети считаются контагиозными
в течение 1 годаЭтиотропная
терапия
Препараты
рекомбинантного интерферона (виферон
в свечах, лейкинферон, интрон А, роферон
А и др.)
Показания
к применению:
Формы
постнатальной краснухи, протекающие
с поражением ЦНСВсе
случаи врожденной краснухи с признаками
активнотекущей инфекции и наличием в
сыворотке кровиа Ig
M.
указывающих на завершенность активной
инфекции
При
этом необходимо учитывать , что у больных
врожденной краснухой вслед за исчезновением
антител класса Ig
M
возможно повторное их обнаружение, что
практически всегда указывает на
реактивацию краснушной инфекции. Такие
больные должны быть повторно
госпитализированы и пролечены
Снятие
с учета — только после достижения стойкой
ремиссии в течение 6-13 месяцев
Билет
19
Источник
Этиология
и эпидемиология.
Возбудитель болезни относится к группе
тога-вирусов, входные ворота
воздушно-капельной инфекции — дыхательные
пути, источник — больной, заразный в
продромальный период и первые 5—7 дней
после начала высыпания. Краснуха
беременных может привести к внутриутробному
инфицированию плода. Инкубационный
период 15—24 дня, чаще 16—18 дней.
Клиническая
картина.
Легкие катаральные явления при небольшой
температуре тела, припухание заднешейных,
затылочных лимфатических узлов, иногда
энантема, сыпь на лице и шее, быстро
распространяющаяся по всему телу,
пятнисто-папулезная. Характерны появление
в периферической крови плазматических
клеток (до 10—12 %), лейкопения и лимфоцитоз.
Осложнения редки (тромбоцитопения,
энцефалит).
Диагноз.
Ставится по клиническим данным, может
быть подтвержден серологически.
Лечение.
Симптоматическое.
Профилактика.
Больного изолируют на 5 дней со дня
появления сыпи. В зарубежных странах
проводится вакцинация в основном девочек
пубертатного возраста с целью предупредить
краснуху беременной и плода.
Краснуха
Опорные
клинические симптомы
Одномоментность
развития клиникиОтсутствие
выраженной интоксикацииОдномоментность
высыпаний с преимущественной локализацией
сыпи на разгибательных поверхностях
и ягодицахСыпь
полиморфная (кореподобная и
скарлатиноподобная)Отсутствие
пигментацииЭнантема
(бледная, мелкая) — пятна ФорксгеймераЗаднешейный
и затылочный лимфаденит (патогмоничный
признак)В
ОАК — лимфоцитоз, ретикулоцитоз
Вирус
РНК-содержащий, относящийся к семейству
Togaviridae, роду Rudivirus отличается
стабильностью
антигенной структурымутагенностью
и тератогенностьюцитопатическим
действиемсклонностью
к персистенциинеустойчивостью
во внешней
среде
Классификация
Для синдрома врожденной краснухи
ТИП | ТЯЖЕСТЬ | ТЕЧЕНИЕ |
1.Типичная 2. а) б) |
Тяжесть |
(энцефалит,
|
Более
20 лет назад была характерна триада
Грегга:
Глухота
(поражение слухового нерва, порок
развития органа слуха)
Слепота
(глаукома, катаракта, хориоретинит)Врожденные
пороки сердца (открытый артериальный
проток, стеноз легочной артерии, дефект
межжелудочковой или межпредсердной
перегородки)
Характеристика
препаратов для вакцинопрофилактики
Рудивакс
(Авентис Пастер, Франция)Приорикс
(Глаксо Смит Кляйн, Бельгия) –
ассоциированная тривакцина (против
кори, краснухи и паротита), содержит
следы неомицинаMMR
(Мерк Шарп и Доумн, США) — ассоциированная
тривакцина (против кори, краснухи и
паротита)
Современная
внутриутробная краснуха
В
100% у матерей встречается различная
патологияВ
анамнезе у этих женщин в 2 раза чаще
регистрируются острые инфекционные
заболевания.В
анамнезе у матерей частые контакты с
большим количеством детей40%
детей с СВК родились преждевременно40%
родились с внутриутробной гипотрофиейАбсолютным
показанием
к прерыванию беременности
следует считать возникновение клиники
краснухи или очевидный контакт с больным
краснухой в сочетании с наличием
краснушных антител класса Ig
M
в сыворотке крови в первом триместре
беременностиОднократное
обнаружение краснушных антител в РТГА,
РПГА и др. серологических реакциях не
является показанием к прерыванию
беременности В этом случае рекомендуется
повторное исследование через 2-4 неделиВ
случае 4-х кратного и более нарастания
титра антител в первом триместре
беременности ставится вопрос о
медицинском абортеПри
инфицировании беременной во втором,
и, тем более, третьем триместре
беременности внутриутробное поражение
плода с развитием пороков маловероятно,
и вопрос о прерывании беременности не
является актуальным
Иммуноглобулин
в дозе 0,5 мл/кг, введенный сразу после
контакта, может предупредить или ослабить
инфекцию
По
данным Американской Академии Педиатрии,
дети с врожденной краснухой рождались
от матерей, которым вскоре после контакта
вводился иммуноглобулин
Тем
не менее иммуноглобулин может быть
введен беременным в случае, если они не
желают делать медицинский аборт
Решающий
диагностический прием — серологические
методы
РПГА
с интервалом в 10-14 дней (корь, краснуха)ИФА:
IgM
и IgG
против кори, краснухиРПГА
на
иерсиниозную группуИФА:
IgM
и IgG
против ВЭБ, ЦМВИ, токсоплазмоза,
хламидиозаИсследование
на лептоспироз, трихинеллез, сифилис
Контагиозность
больных
Больного
краснухой необходимо изолировать
сроком на 7 дней после появления сыпиБольные
врожденной краснухой должны считаться
контагиозными до тех пор, пока исследования
слизи из носоглотки и мочи не станут
отрицательными после 3-х месячного
возрастаПри
невозможности вирусологического
обследования дети считаются контагиозными
в течение 1 годаЭтиотропная
терапия
Препараты
рекомбинантного интерферона (виферон
в свечах, лейкинферон, интрон А, роферон
А и др.)
Показания
к применению:
Формы
постнатальной краснухи, протекающие
с поражением ЦНСВсе
случаи врожденной краснухи с признаками
активнотекущей инфекции и наличием в
сыворотке кровиа Ig
M.
указывающих на завершенность активной
инфекции
При
этом необходимо учитывать , что у больных
врожденной краснухой вслед за исчезновением
антител класса Ig
M
возможно повторное их обнаружение, что
практически всегда указывает на
реактивацию краснушной инфекции. Такие
больные должны быть повторно
госпитализированы и пролечены
Снятие
с учета — только после достижения стойкой
ремиссии в течение 6-13 месяцев
Билет
19
Источник
В клинических проявлениях типичной краснухи выделяют 4 периода: инкубационный, катаральный, период экзантемы и период реконвалесценции.
Проявляется ринитом, слезотечением, светобоязнью, першением в горле, иногда сухим кашлем. Температура тела повышена (в тяжелых случаях – до высоких цифр). Интоксикация проявляется недомоганием, головной болью, миалгиями, снижением аппетита. Возможны артралгии.
Увеличиваются и становятся болезненными при пальпации лимфатические узлы, как правило, затылочные, околоушные, заднешейные. Лимфаденопатия сохраняется до 2-3 недель, но возможно и ее отсутствие.
Продолжительность катарального периода – 1-3 дня.
Сыпь вначале появляется на лице, за ушами, на волосистой части головы и в течение 10-12 часов распространяется на все тело, причем к моменту появления на туловище, на лице сыпь уже угасает. Сыпь расположена на разгибательных поверхностях конечностей, ягодицах, спине. На других участках тела сыпь более скудная, на подошвах и ладонях сыпь отсутствует. Экзантема наблюдается не более 4 дней, исчезает бесследно.
На твердом небе и слизистой оболочке ротовой полости возможно появление энантемы в виде мелких единичных пятнышек (пятна Форхгеймера). Возможны гепатомегалия и спленомегалия.
Температура тела в периоде экзантемы, как правило, нормальная или субфебрильная.
Мелкопятнистая сыпь у больного краснухой.
Протекает гладко. Сыпь угасает бесследно. Нормализуется температура тела.
Клинические проявления краснухи у беременной женщины отличия не имеют, но заболевание во время беременности приводит к инфицированию плода. В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью формируются множественные пороки развития. В I триместре вероятность этого достигает 90%, во втором — до 75%, в третьем — 50%.
Заражение в первые 2-3 месяца беременности часто приводит к нарушению эмбриогенеза, уродствам, смерти плода и выкидышу. Если ребенок рождается, у него определяется множество аномалий. В классический «малый краснушный синдром» включают триаду Грета: катаракту, пороки сердца и глухоту.
К типичным проявлениям краснухи в неонатальном периоде относятся тромбоцитопеническая пурпура, гепатоспленомегалия, гепатит с желтухой и высоким содержанием билирубина в крови, гемолитическая анемия с характерным ретикулоцитозом и деформированными эритроцитами, увеличение родничка, интерстициальная пневмония, поражение трубчатых костей с чередованием участков разрежения и уплотнения. Большая часть неонатальных проявлений исчезает в течение первых 6 месяцев жизни.
Пороки сердца встречаются в 98% случаев врожденной краснухи. Наиболее часто наблюдается незаращение артериального протока в сочетании со стенозом легочной артерии или без него. Встречаются поражения аортального клапана, стеноз аорты, дефект межжелудочковой и межпредсердной перегородок, транспозиция крупных сосудов. Большая часть пороков сердца выявляется уже после периода новорожденности.
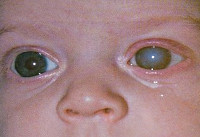
В 84,5% случаев обнаруживается поражение органов зрения. Чаще всего это катаракта. Она может быть одно — или двусторонней, часто сопровождается микрофтальмией, может отсутствовать при рождении и развиваться позже. Глаукома встречается реже, она может прогрессировать в период новорожденности.
Глухота разной степени выраженности часто встречается в сочетании с вестибулярными расстройствами.
Практически 71,5% детей с врожденной краснухой имеют те или иные поражения нервной системы. Частыми аномалиями бывают микроцефалия и гидроцефалия. Хронические менингоэнцефалиты протекают с длительным сохранением вируса в ликворе. В первые месяцы жизни заметны нарушения мышечного тонуса, изменения поведения — сонливость, или, наоборот, повышенная возбудимость, двигательные нарушения различной степени, в том числе гиперкинезы, судороги, параличи. Позднее наблюдается снижение психического развития и интеллекта вплоть до идиотии.
Поражение нервной системы не всегда диагностируется при рождении, и может проявляться гораздо позже в виде судорог, умственного недоразвития.
Инфицированные краснухой дети, даже не имеющие пороков развития, часто рождаются с малой массой тела и малым ростом, и в дальнейшем отстают в физическом развитии.
В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
Источник