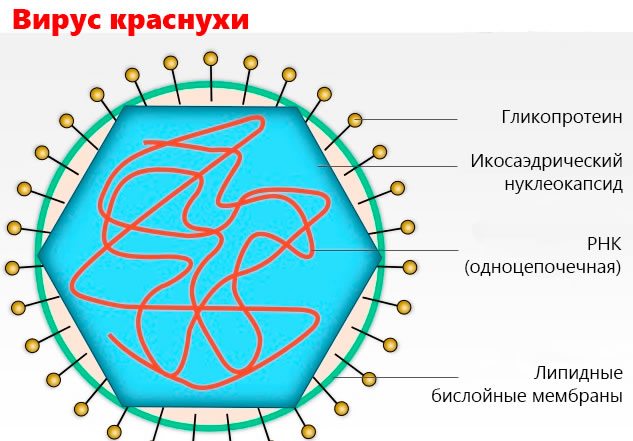
Краснуха острая вирусная инфекция
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 12 февраля 2020;
проверки требуют 10 правок.
Высыпания на коже у больного краснухой
Краснуха (лат. rubella) или третья болезнь — эпидемическое вирусное заболевание с инкубационным периодом около 15-24 дней. Это обычно неопасное заболевание, затрагивающее в основном детей, однако оно может спровоцировать серьёзные врожденные пороки, если женщина заражается в начале беременности. Название «третья болезнь» происходит из времён, когда был составлен список болезней, провоцирующих детскую сыпь, в котором краснуха стояла на третьем месте[3].
История[править | править код]
Впервые краснуха была описана в 1740 г. немецким терапевтом Ф. Хофманом. В 1881 г. заболевание официально выделено в отдельную нозологическую форму. В 1938 г. японские исследователи доказали вирусную природу инфекции, заразив волонтёров фильтратом отделяемого носоглотки. Возбудитель краснухи выделен в 1961 г. несколькими учёными почти одновременно: П. Д. Паркманом, Т. X. Уэллером и Ф. А. Невой. В 1941 г. австралийский исследователь Н. Грегг описал различные аномалии плода в связи с его внутриутробным заражением вирусом краснухи во время болезни беременной матери. Наиболее часто встречающиеся аномалии — катаракта, пороки сердца и глухота были объединены под названием «классический синдром врождённой краснухи».
Вирус[править | править код]
Это контагиозное заболевание, вырабатывающее стойкий иммунитет. Возбудитель Rubella virus относится к семейству Togaviridae, роду Rubivirus
Эпидемиология[править | править код]
Информация в этой статье или некоторых её разделах устарела. Вы можете помочь проекту, обновив её и убрав после этого данный шаблон. |
Имея мягкое течение у детей, краснуха опасна для беременных вследствие внутриутробной инфекции плода. Для детей, чьи матери болели краснухой во время беременности, характерны врождённые дефекты развития (чаще врождённая глухота). В Европе от 80 до 95 % женщин привиты, и это число растёт вместе с систематической вакцинацией в детстве. Заразность начинается за неделю до высыпания и продолжается 2 недели после.
Благодаря политике вакцинации болезнь становится всё более и более редкой в западных странах. Она почти исчезла в США начиная с 2002 года. В 2004 году было зарегистрировано 29 000 случаев краснухи в мире. Всемирная организация здравоохранения рассчитывала на искоренение краснухи в 2010 году. Региональный отдел ВОЗ, Панамериканская организация здравоохранения[en] объявила в 2015 году страны Северной и Южной Америки территорией, свободной от эндемичной передачи краснухи[4].
В первом квартале 2019 года ВОЗ выдала Минздраву сертификат о полном искоренении вируса в России[5].
Последствия инфекции для зародыша[править | править код]
Риск для зародыша тем более велик, чем раньше случается заражение во время беременности:
в течение 1-го триместра риск повреждения зародыша равен примерно 25 %, после четвёртого месяца он сводится к нулю. Первичная материнская инфекция проходит незамеченной в 50 процентах случаев.
Заражение матери краснухой может повлечь за собой синдром множественных пороков — синдром (триада) Грега, включающий в себя поражения сердечно-сосудистой системы, глаз и слухового аппарата.
Диагностика[править | править код]
Как правило — иммуноферментный анализ; при летальном исходе вирус может быть выделен из различных органов новорождённого на клеточной культуре.
Клинические признаки[править | править код]
После инкубационного периода, длящегося 2—3 недели, появляется умеренная температура с головной болью, фарингитом, заднешейной и затылочной лимфаденопатией, конъюнктивитом. (Лимфаденопатию можно отнести к патогномоничному признаку данного заболевания)↵Высыпание появляется через 48 часов, сыпь макулезная (пятнистая) не зудящая, вначале на лице, потом спускается на всё тело в течение нескольких часов; вначале сыпь морбилиформная (напоминает коревую), затем скарлатиноморфную . Она преобладает на лице, в области поясницы и ягодиц, разгибательных поверхностях рук, ног. Сыпь держится 2—4, изредка 5—7 дней, затем исчезает без пигментации и шелушения. Нужно отметить, что довольно часты смягченные и асимптоматичные формы.
Дополнительные исследования[править | править код]
В крови лейкопения, иногда плазмоцитоз. Повышение сывороточных антител или высокий уровень иммуноглобулина М подтверждают краснуху.
Лечение[править | править код]
Нет специфического лечения. Серонегативных девочек рекомендуется вакцинировать в пубертатном возрасте.
Для симптоматического лечения допускается использование парацетамола.
Профилактика[править | править код]
Основным методом является вакцинация.
В соответствии с российским национальным календарём прививок, который утверждён приказом Министерства здравоохранения РФ № 125н от 21 марта 2014 г.[6], вакцинация против краснухи проводится комбинированной живой вакциной от кори, краснухи и паротита в возрасте 12 месяцев, ревакцинация — в шесть лет.
В соответствии с тем же приказом вакцинация против краснухи и ревакцинация против краснухи показана мужчинам от 1 года до 18 лет и женщинам от 1 года до 25 лет в том случае, если они не болели, не привиты, привиты однократно против краснухи или не имеют сведений о прививках против краснухи.
В художественной литературе[править | править код]
- И, треснув, зеркало звенит… роман Агаты Кристи. Действие романа происходит в Англии, расследование ведет Мисс Марпл. Роман основан на реальных событиях: у актрисы Джин Тирни, которая во время беременности переболела краснухой, дочь родилась инвалидом, по мотивам этих событий и написан роман.
См. также[править | править код]
- Корь
- Ветрянка
- Скарлатина
- Эпидемический паротит
Примечания[править | править код]
Ссылки[править | править код]
- Руководство по лабораторной диагностике кори и краснухи (pdf). ВОЗ. Дата обращения 14 апреля 2016.
- Статья про краснуху на сайте Wong’s Virology
Источник
Краснуха – вирусная болезнь, характеризующаяся мелкопятнистой сыпью, увеличением многих лимфоузлов, преимущественно затылочных и заднешейных. Болезнь протекает с умеренной интоксикацией, кратковременной лихорадкой и способна вызывать тяжёлые пороки развития плода у беременных.
Краснухой болеют преимущественно дети и лица молодого возраста. В закрытых коллективах могут заболеть практически все восприимчивые лица. Особенно неприятна краснуха для беременных женщин.
Возбудитель краснухи – РНК содержащий вирус. Он высоко чувствителен к дезинфектантам, не стоек во внешней среде, быстро погибает под влиянием УФО, при кипячении и высушивании, но хорошо сохраняется при замораживании. Поэтому для краснухи характерна зимне-весенняя сезонность. Крупные эпидемические вспышки повторяются через каждые 5–7 лет (если недостаточен охват прививками).
Источник инфекции – больные любыми формами краснухи. Они заразны на последней неделе инкубационного периода и первой неделе заболевания. Краснуха распространяется воздушно-капельным путём, но может передаваться трансплацентарно. При врождённой краснухе вирус сохраняется в организме 12–18 мес.
Заражение краснухой, циркуляция вируса и последствия его распространения.
Краснухой заражаются через верхние дыхательные пути (ВДП). В эпителии ВДП вирус размножается и накапливается. Затем происходит увеличение лимфатических узлов и гематогенное распространение вируса с поражением органов. Из-за дерматотропности вируса появляется сыпь. С началом высыпаний в носоглотке вируса не находят (но иногда его обнаруживают 1–2 недели).
При заболевании беременных вирус попадает в плаценту и приводит к врожденной краснухе с формированием врождённых пороковразвития плода, их характер и тяжесть зависят от строка беременности, в которомпроизошло заражение.
Симптомы и клинические формы краснухи.
Инкубационный период составляет 11–24 дня, чаще 16–20 дней. Болезнь частоначинается с продрома в виде лёгкого недомогания и незначительных катаральных явлений. Иногда бывают умеренная головная боль, познабливание, боли по всему телу (в мышцах и суставах), бессонница, снижение аппетита.
В концепервых суток, реже со 2–3-го дня болезни, появляется характерная для краснухи сыпь – экзантема. Она возникает на лице, за ушами, на волосистой части головы и в течение суток распространяется по всему телу. Сыпь мелкопятнистая, мелкопятнисто-пупулёзная, бледно-розового цвета на неизменённом фоне кожи, со сгущением на лице (иногда в виде “бабочки”) и в области плечевого пояса. Некоторое сгущение сыпи может отмечаться на спине, а также на наружных поверхностях верхних и нижних конечностей. На ладонях и подошвах сыпь, как правило, отсутствует.
С появлением сыпи происходит манифестация симптомов. В частности, отмечаются признаки общей интоксикации, катаральные явления. Они слабо выражены, а температура тела чаще субфебрильная. Увеличены печень и селезёнка.
Симптомы манифестной краснухи – заложенность носа (реже насморк), першение в горле, сухой кашель. Светобоязнь и слёзотечение наблюдаются редко. Кроме того, часто увеличены и болезненны при прощупывании затылочные, заднешейные и околоушные лимфоузлы (характерна генерализованная лимфаденопатия), а на слизистой мягкого нёба видны мелкие бледно-розовые пятнышки – энантема (или пятна Форсгеймера).
Впериферической крови – умеренная лейкопения, относительный лимфоцитоз и, что особенно характерно, увеличено количество плазматических клеток (до 10–20%). Иногда определяется моноцитоз и увеличение СОЭ.
Сыпь втечение 3–4-х дней постепенно угасает, не оставляя пигментации; бывает шелушение. Геморрагическое пропитывание элементов сыпи встречается очень редко. С исчезновением экзантемы проходят все другие признаки заболевания, особенно симптомы интоксикации и воспаление ВДП.
Типичная краснуха характеризуется триадой симптомов:
- катаральным воспалением ВДП,
- экзантемой,
- полилимфаденопатией.
Преобладают лёгкие формы с субфебрилитетом, но возможны и тяжёлые.
Атипичная краснуха
протекает без сыпи, со слабо выраженной интоксикацией, воспалением ВДП или без него, но сполилимфаденопатией.
Инаппарантная (субклиническая) краснуха не имеет клинических проявлений. Но атипичные и инаппарантные формы краснухи наблюдаются в несколько раз чаще, чем клинически выраженные.
Врождённая краснуха встречается при внутриутробном заражении плода, обычно во время 1-го триместра беременности. Она может развиться после субклинических форм заболевания у матери. Для неё характерны задержка развития плода, увеличение печени и селезёнки. Отмечаются врождённые пороки сердца, микрофтальм, катаракта, глаукома, глухота. Могут поражаться нервная система, кости черепа и конечностей. Развиваются анемия, тромбоцитопения. Возможны смешанные формы врождённой краснухи.
Осложнения краснухи.
Вподавляющем большинстве случаев краснуха протекает благоприятно и заканчивается выздоровлением без каких-либо последствий.
Изосложнений отмечаются артропатии (артралгии и артриты). Признаки поражения суставов появляются через 1–2 дня после исчезновения сыпи, сохраняются 5–10 дней. Краснуха очень редко осложняется тромбоцитопенической пурпурой с геморрагиями, кровотечением из дёсен, гематурией.
Кнаиболее тяжёлым осложнениям (1:6000 заболеваний) относится краснушный энцефалит. Он развивается через 2–5 дней от начала высыпаний. Усиливается головная боль, наблюдаются признаки инфекционно-токсической энцефалопатии, судороги; могут быть менингеальные симптомы, гемипарезы. При краснушномэнцефалите прогноз неблагоприятный.
ДИАГНОСТИКА.
Диагностические критерии (основные) типичной краснухи:
- мелкопятнистая сыпь с 1–2 дня болезни,
- полилимфаденопатия,
- умеренный катаральныйсиндром,
- слабая общаяинтоксикация
Диагностика атипичных и инаппарантных форм основывается на:
- эпидемиологических данных,
- обнаружении в крови плазмацитов,
- выявлении в крови антител против краснухи класса IgM.
Дифференциальная диагностика.
Нередкобольному с кожными высыпаниями вместо краснухи ставятся диагнозы кори, коревой краснухи, болезни Лайма, крапивницы.
Краснуху важно отличить от кори. Краснухоподобная сыпь на лице с распространением на плечевой пояс и туловище очень редко может появляться накануне типичных коревых высыпаний. Но при этом наблюдаются пятнаФилатова-Коплика, более выражено поражение респираторного тракта.
Краснуха похожа на экзантемную форму псевдотуберкулёза (для псевдотуберкулёза характерны сгущения сыпи на лице, кистях и стопах, терминальный илеит, нарушения пигментного обмена,артралгии).
Иногдапоявляется необходимость дифференцировать краснуху с энтеровирусной экзантемой, инфекционным мононуклеозом, токсикодермией.
Специфическая диагностика.
Диагнозподтверждается в различных серологических реакциях при выявлении специфических антител класса IgM, или не менее чем4-х кратное нарастание титра общих антител в сыворотке крови, с интервалом 10–14 дней. Антитела в сыворотке крови выявляются уже через 1–2 дня после высыпаний и сохраняются пожизненно, что и обеспечивает стойкий иммунитет.
Л Е Ч Е Н И Е.
Приобычном течении заболевания специальных терапевтических мероприятий не требуется. Большинство заболевших краснухой лечатся в домашних условиях. Госпитализируются больные из организованных коллективов, инфицированные беременные женщины, лица с тяжёлыми или осложнёнными формами краснухи. Вкачестве противовирусныхсредств можно использовать интерфероны.
Приартропатии целесообразны нестероидные противовоспалительные средства (НПС): ацетилсалициловая кислота, бутадион, ибупрофен и др.) и антигистаминные препараты в средне терапевтических дозах. При геморрагическом синдроме показаны глюкокортикостероиды(преднизолон 20–30 мг/сутки, 7–10 дней). При менингоэнцефалите назначают дегидратационную и дезинтоксикационную терапию, парентерально вводят глюкокортикостероиды (эквивалентно 120 мг/сутки преднизолона).
Прогноз при не осложненной краснухе благоприятный. При инфицировании беременных на 3–8 неделе врождённые уродства наблюдаются у 60% детей, на 9–12 неделе — примерно у 15%, на 13–16 неделе — примерно у 7% детей.
Условия выписки. Переболевшие выписываются при клиническом выздоровлении, но не ранее чем через 5 дней от начала высыпаний. При осложнениях сроки выписки определяются их характером и продолжительностью.
Диспансеризация. Диспансеризации (у специалистов) подлежат переболевшие осложнённой и врождённой краснухой. При врождённой краснухе некоторые дефекты развития, например глухота, могут появиться через 3 месяца и более.
Мероприятия в очаге краснухи и её профилактика.
Больные краснухой при возникновении осложнений или отсутствии условий разобщения (организованные коллективы) – госпитализируются. Изоляция больных может прекращаться не ранее чем через 4 дня от начала высыпаний. Особое внимание необходимо обратить на исключение контактов сбеременными. Лица, контактировавшие с заболевшими, разобщению не подлежат. Дезинфекция при краснухе не проводится, необходимы общепринятые санитарно-гигиенические мероприятия (влажная уборка помещений, УФО).
Лица с врождённой краснухой могут выделять вирус в течение года и более, поэтому представляют опасность для беременных и детских коллективов.
Беременные, контактировавшие с больными краснухой (за исключением привитых или переболевших краснухой до беременности), подлежат обследованию на инаппарантные или стёртые формы краснухи (определение специфических антител класса IgM). При заболевании краснухой в первые 16 недель беременности показано её прерывание. В более поздние сроки рекомендуется вводить матери 10–30 мл иммуноглобулина.
Иммунизация от краснухи проводится в возрасте 12–15 месяцев и 6 лет.
Врачебная экспертиза требуется лишь после перенесенных осложнённых форм краснухи. Экспертные решения выносятся в зависимости от характера осложнения. При наличии стойких резидуальных проявлений краснушного энцефалита решается вопрос о инвалидности.
Источник
Инфекции у детей, в большинстве своём протекающие легко, опасны осложнениями. К таким коварным инфекциям относится и краснуха – при определённых условиях последствия заражения вирусом краснухи могут быть очень серьёзны. Поэтому необходимо знать, как отличить болезнь от других детских недугов, а также основные признаки и симптомы заболевания, чтобы своевременно обратиться к специалисту. Ведь ранняя диагностика краснухи позволяет минимизировать последствия и избежать осложнений.
Что такое краснуха
Краснуха — это острая вирусная инфекция, которой преимущественно болеют дети — как новорождённые, так и подростки. Своё название заболевание получило из-за характерного признака — красной мелкопятнистой сыпи. Вирус краснухи относится к Рубивирусам, передаётся от больного человека здоровому воздушно-капельным путём, а также трансплацентарно — от инфицированной матери плоду. Возбудитель не так опасен развитием самого заболевания, как своими осложнениями и действием на ребёнка, если заболевание случилось во время беременности. Краснуха очень заразна, а у переболевших вырабатывается стойкий пожизненный иммунитет.

Краснуха — детская инфекция, проявляется характерной сыпью и незначительными катаральными явлениями
Коварство краснухи в длительном инкубационном периоде (2–3 недели), поэтому больной человек может заразить контактирующих с ним ещё до того, как у него проявятся симптомы заболевания.
Видеоролик о заболевании
Симптомы различных форм болезни
Врачи определяют два типа краснухи:
- приобретённая;
- врождённая.
Приобретённая краснуха может протекать в трёх основных формах:
- типичная (лёгкая, средняя, тяжёлая)
- атипичная — без сыпи
- инаппарантная — без проявлений.
Первый тип заболевания протекает с классическими симптомами, врождённая краснуха гораздо опаснее, так как может привести к последствиям в виде порока сердца, нарушений центральной нервной системы, осложнений на зрение и слух.
Общие симптомы краснухи:
- недомогание, слабость;
- головные боли;
- артралгия и миалгия (боли в суставах и мышцах);
- отсутствие или снижение аппетита;
- повышение температуры;
- катаральные явления (кашель, насморк и т. д.);
- мелкопятнистые высыпания на коже;
- увеличение лимфатических узлов на шее и затылке.
В течении заболевания выделяют несколько периодов:
- Инкубационный (начальный).
- Продромальный.
- Период высыпаний.
- Реконвалесценции.
Инкубационный период длительный — от 10 до 25 дней. В этот период вирус активно размножается в организме. Симптомов заболевания нет, но человек уже становится заразным. Выделение вируса начинается за 5 дней до высыпаний. Стоит отметить, что катаральный период может отсутствовать или проявиться уже вместе с сыпью. Тогда высыпания появляется внезапно у внешне здорового человека. Такое течение краснухи опаснее всего, так как при этом от больного может заразиться большое количество людей.

Повышенная температура тела и общее недомогание — первые симптомы краснухи
Продромальный период недолог: от нескольких часов до 2 суток. Выражается он такими симптомами, как:
- повышение температуры тела до 38 °C;
- безболезненное или умеренно болезненное увеличение лимфоузлов — затылочных и заднешейных;
- общее недомогание;
- суставные и мышечные боли;
- катаральные явления: отёк слизистой носа, насморк, сухой приступообразный кашель, чувство першения в горле, гиперемия зева, конъюнктивит, слезотечение.
Следующий период — высыпаний — длится в среднем 3–4 суток. До высыпаний на коже часто появляется энантема (сыпь на слизистых оболочках), расположенная на мягком нёбе в виде розовых пятнышек (пятна Форхгеймера). Затем пятнышки сливаются, распространяются на твёрдое нёбо и дужки.

Сыпь при краснухе представляет собой мелкие пятна красного или розового цвета, которые появляются на всём теле
Высыпания на коже появляются по всему телу, более всего на лице, ягодицах, спине и на сгибательных поверхностях конечностей. На ступнях и ладонях сыпи не бывает. Высыпания выглядят, как красные или розовые элементы в виде мелких пятнышек, 2–5 мм в диаметре, с чёткими границами, которые не сливаются между собой. Через 1–3 дня, максимум 5–6 дней, сыпь бледнеет и исчезает, не оставляя ни пигментации, ни шелушения.
С исчезновением сыпи начинается период реконвалесценции, когда симптомы постепенно исчезают, и наступает выздоровление. Однако больной всё ещё опасен для окружающих.
Атипичная форма краснухи протекает в лёгкой форме, без высыпаний. Для неё характерны незначительные катаральные изменения верхних дыхательных путей и небольшое увеличение заднешейных лимфоузлов.
Бессимптомные формы краснухи встречаются гораздо чаще типичной формы, поэтому их выявление является сложной задачей. Единственно возможный вариант — лабораторное исследование.
Признаки заболевания у детей
Наиболее подвержены заболеванию малыши от 2 до 9 лет. Новорождённые крайне редко болеют краснухой, так как им передаются мамины антитела (если мама переболела краснухой до беременности, и у неё имеется иммунитет). Если же у матери была только прививка от краснухи, и она не переносила заболевание, риск заражения у ребёнка возрастает.
Ребёнок до года может заболеть краснухой в двух случаях:
- Мама не переболела краснухой и прививку от краснухи не делала.
- Ребёнок находится на искусственном вскармливании.
Малыши могут болеть и врождённой, и приобретённой краснухой.
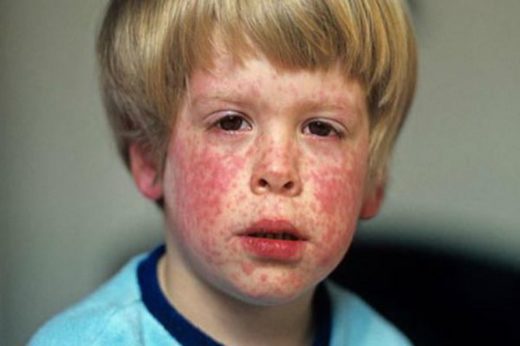
Главный симптом краснухи у детей — характерная сыпь
Приобретённая краснуха
Основным симптомом краснухи у детей является характерная сыпь и предшествующее ей значительное увеличение лимфоузлов. Сыпь представляет собой отдельные элементы, которые никогда не сливаются, могут чесаться. Катаральные явления могут как присутствовать, так и отсутствовать.
Типичное течение может быть в лёгкой, среднетяжелой и тяжёлой форме. Чаще всего у детей краснуха протекает легко.
Симптомы разных форм приобретённой краснухи у детей — таблица
Краснуха у грудничка имеет свои особенности, к которым относятся:
- молниеносная динамика развития заболевания;
- возможные судороги;
- поражение внутренних органов и нервной системы.
Высыпания могут появляться на коже на очень короткий срок, иногда не более 2 часов. Если этот период пришёлся на ночное время и прошёл незамеченным, то краснуху диагностировать будет очень сложно, так как сыпь не оставляет после себя никаких следов.
Врождённая краснуха
Врождённая краснуха, которая возникла по причине заражения матери во время беременности, всегда протекает очень тяжело. Малыш с такой патологией является распространителем вируса длительное время.

Если женщина заболела краснухой во время беременности, то ребёнок родится с врождённой формой заболевания
Синдром краснухи у ребёнка проявляется классической триадой Грегга (эмбриопатией), к которой относятся:
- Пороки сердца.
- Поражения глаз (катаракта, глаукома, миопатия, ретинопатия, недоразвитие век).
- Глухота.
У малыша, который заразился краснухой внутриутробно, наблюдаются нарушения развития:
- дистрофия;
- ДЦП;
- микроцефалия;
- задержка умственного развития;
- гепатит;
- поражение вестибулярного аппарата;
- пороки развития мочеполовой системы;
- нарушения развития скелета.
Характерными признаками врождённой краснухи является тромбоцитопеническая пурпура (склонность к кровоточивости) и гемолитическая анемия. Синдром краснухи включает в себя следующий симптомокомплекс:
- низкая масса тела при рождении;
- миокардит;
- энцефалит;
- пневмония;
- гемолитическая анемия;
- лимфаденопатия;
- желтуха и расщелина нёба.
Клиническая картина у взрослых
Краснуха у взрослых протекает тяжелее, чем у детей. Продромальный период у взрослых ярко выражен и проявляется высокой температурой (до 40 градусов), катаральными явлениями:
- сильным насморком;
- гиперемией зева;
- болью в горле;
- приступообразным кашлем;
- конъюнктивитом;
- слезотечением, светобоязнью.
Заболеванию у взрослых часто сопутствует выраженная болезненность в мышцах и суставах, может развиться полиартрит. Интоксикация нередко сопровождается сильным недомоганием, анорексией (тошнотой и отсутствием аппетита) и мигренеподобными головными болями.
Лимфаденопатия (увеличение и некоторая болезненность лимфоузлов) может быть выражена слабо или вовсе отсутствовать. При тяжёлом течении заболевания, напротив, лимфоузлы значительно увеличиваются и довольно болезненны, при этом не только шейные, но и подмышечные, паховые.

Мелкопятнистая красная сыпь по всему телу характерна для краснухи
Отличительной чертой заболевания у взрослых является обильная сыпь, пятна часто сливаются между собой и образуют участки покраснений, даже с небольшой отёчностью. Это иногда затрудняет постановку верного диагноза.
Клинические проявления краснухи у беременных такие же, как вне беременности. Вирус опасен не столько для будущей матери, сколько для плода. Чаще всего инфицирование в этот период приводит к самопроизвольному аборту или внутриутробной гибели плода. Даже если ребёнок выживает, нарушается его нормальный рост и развитие и проявляются различные симптомы врождённой краснухи.
Диагностика заболевания
В постановке диагноза врачи руководствуются:
- клинической картиной;
- эпидемиологическими данными (вспышка заболевания в коллективе, был ли контакт с больным краснухой);
- лабораторными исследованиями.
Лабораторное обследование больного
Лабораторные анализы включают в себя:
- Клинический анализ крови:
СОЭ (скорость оседания эритроцитов) повышена;
количество лейкоцитов понижено;
процентное содержание лимфоцитов увеличено.
- Серологическое исследование (определение в крови антител к вирусу краснухи): двукратно забирается сыворотка крови с интервалом в 10 дней. Если за этот период число антител увеличивается в два раза, то диагноз подтверждается.
- Иммуноферментный анализ (определение антител к краснухе).
- Вирусологический метод (посевы мазков из носоглотки на клеточные культуры): не используется в повседневной практике.

Значение результатов иммуноферментного анализа на антитела к вирусу краснухи
Наиболее значимым в постановке диагноза является иммуноферментный анализ с определением авидности IgG. Это исследование крови на содержание антител (иммуноглобулинов) к краснухе.
Иммуноглобулины — это особые белки, которые вырабатывают клетки крови. При попадании в организм инфекционного возбудителя иммуноглобулины образуют с ним комплекс (связываются) для того, чтобы нейтрализовать. Кровь разносит иммуноглобулины по всему организму, благодаря чему они могут настигать и обезвреживать «агрессоров» в любом органе.
Для постановки правильного диагноза важно определение в крови иммуноглобулинов М (IgM) и иммуноглобулинов G (IgG). IgM в организме вырабатываются на раннем сроке заболевания, через 2–3 недели их количество достигает максимума, а через 1–2 месяца они исчезают. Присутствие в крови этих иммуноглобулинов говорит о том, что больной в острой фазе заболевания. IgG начинают вырабатываться позже на 2–3 дня, максимум их приходится на конец месяца после начала заболевания. Эти иммуноглобулины не исчезают и остаются в крови очень долго, чаще всего на всю жизнь, тем самым обеспечивая иммунитет к данной инфекции.
Авидность IgG к вирусу краснухи — это определение способности иммуноглобулинов связываться с вирусом, чтобы его уничтожить. В начале заболевания антитела слабо связываются с возбудителем (низкая авидность), затем авидность увеличивается.
Авидность антител менее 50% говорит об острой инфекции, о том, что заражение произошло недавно (2–3 месяца назад, не позже). Индекс авидности более 70% говорит о том, что есть иммунитет и заражение краснухой было более 5 месяцев назад. Пограничный результат — 50–70% означает, что заболевание в угасающей стадии. Такой результат часто считают недостоверным и рекомендуют провести повторное обследование через 10–14 дней. Если факт заражения краснухой был, то авидность должна увеличиться.
Беременным женщинам рекомендуется сдавать кровь на исследование как можно раньше. Положительные результаты по определению иммуноглобулинов М говорят о присутствии инфекции в организме и требуют дальнейших обследований и принятия решения о сохранении или прерывании беременности, исходя из того, какой вред нанесён плоду.
Расшифровка иммуноферментного анализа — таблица
Дифференциальная диагностика

Наглядное изображение локализации сыпи на теле больного при различных детских инфекциях
Расшифровка анализов позволяет врачу сделать вывод о наличии или отсутствии заболевания. Однако необходимо знать, как отличаются другие патологии, похожие на краснуху по клиническим проявлениям.
Дифференциальная диагностика заболеваний с сыпью — таблица
При отсутствии осложнений краснуха не представляет угрозы для человека. Однако заболевание чрезвычайно опасно воздействием на плод. Поэтому необходимо своевременное проведение лабораторного исследования на вирус краснухи перед беременностью и во время неё. Благодаря своевременной диагностике можно избежать тяжёлых последствий, вызываемых данной инфекцией.
- Автор: Елена Ялынич
- Распечатать
Имею среднее медицинское образование. Занимаюсь фрилансом около пяти лет.
Оцените статью:
(0 голосов, среднее: 0 из 5)
Источник