Краснуха презентация по биологии
1
Первый слайд презентации: Краснуха у детей
План
1. Что такое краснуха.
2. Способы заражения.
3. Симптомы заболевания.
4. Возможные осложнения.
5. Прививка от краснухи.
6. Инфицирование краснухой во время беременности.

Изображение слайда

Изображение для работы со слайдом
2
Слайд 2: Что такое краснуха ?
Краснуха – это острое вирусное инфекционное заболевание, которое относится к так называемым «детским болезням».
Название болезни отражает характерный цвет сыпи, которой покрывается человек, страдающий краснухой.
Причиной краснухи является вирус.
Способы заражения
Причиной краснухи является вирус.
Передается заболевание воздушно-капельным путем от инфицированного человека.
Путь заражения может быть трансплацентарным, в этом случае заражение плода происходит в утробе матери.
Заражение через предметы или через третье лицо не происходит. Однократного непродолжительного контакта с больным недостаточно для заражения.

Изображение слайда
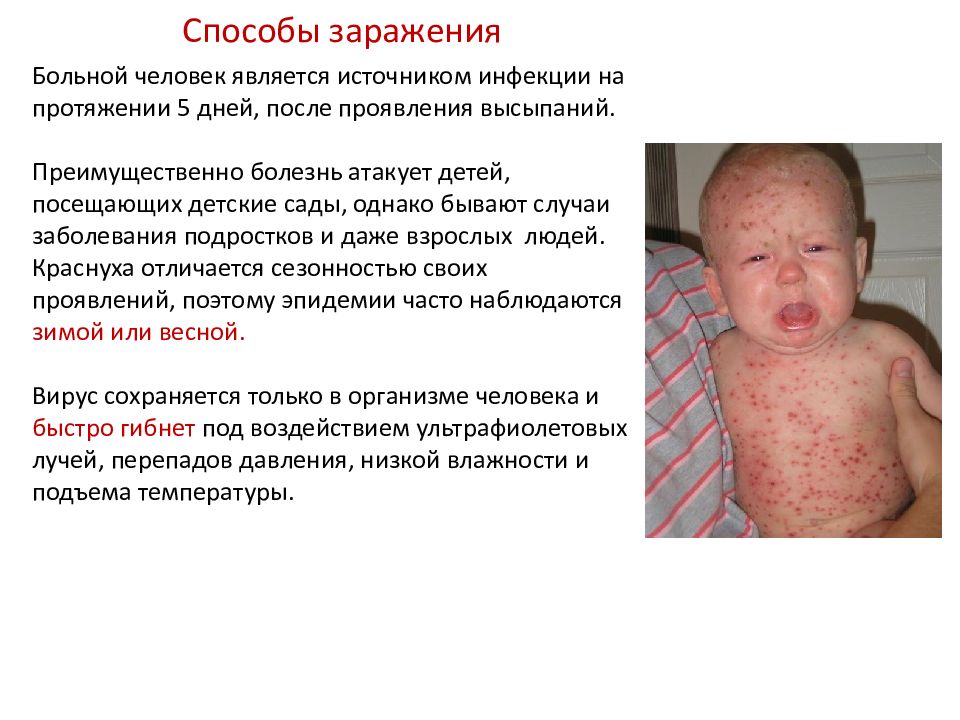
Больной человек является источником инфекции на протяжении 5 дней, после проявления высыпаний.
Преимущественно болезнь атакует детей, посещающих детские сады, однако бывают случаи заболевания подростков и даже взрослых людей. Краснуха отличается сезонностью своих проявлений, поэтому эпидемии часто наблюдаются зимой или весной.
Вирус сохраняется только в организме человека и быстро гибнет под воздействием ультрафиолетовых лучей, перепадов давления, низкой влажности и подъема температуры.
Способы заражения
Изображение слайда

Изображение для работы со слайдом
4
Слайд 4: Симптомы заболевания
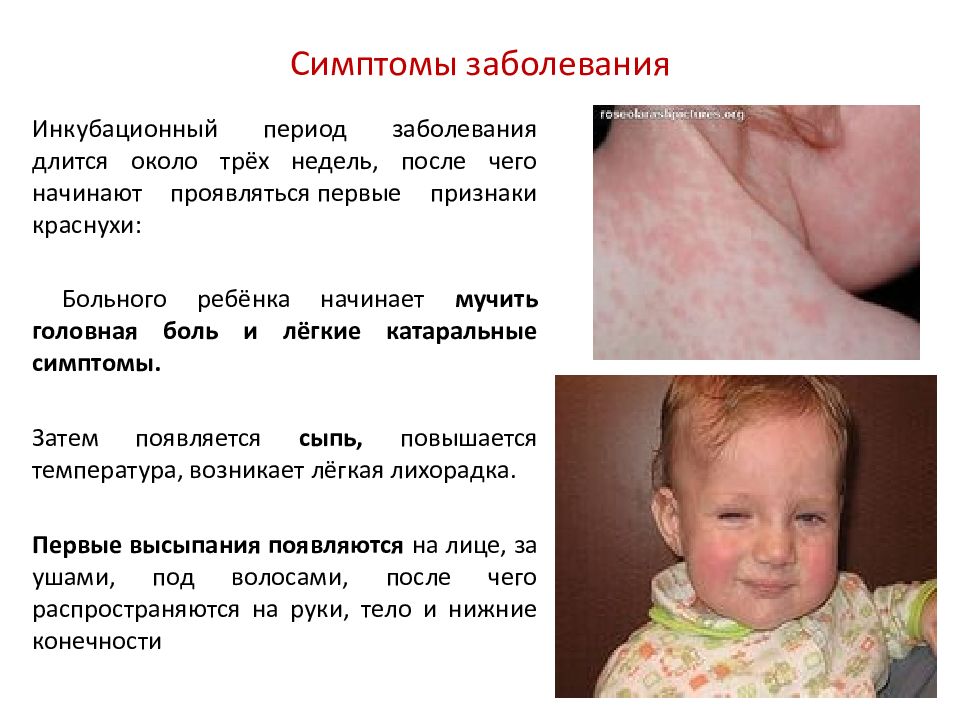
Инкубационный период заболевания длится около трёх недель, после чего начинают проявляться первые признаки краснухи:
Больного ребёнка начинает мучить головная боль и лёгкие катаральные симптомы.
Затем появляется сыпь, повышается температура, возникает лёгкая лихорадка.
Первые высыпания появляются на лице, за ушами, под волосами, после чего распространяются на руки, тело и нижние конечности
Изображение слайда

Изображение для работы со слайдом

Изображение для работы со слайдом
5
Слайд 5: Симптомы заболевания
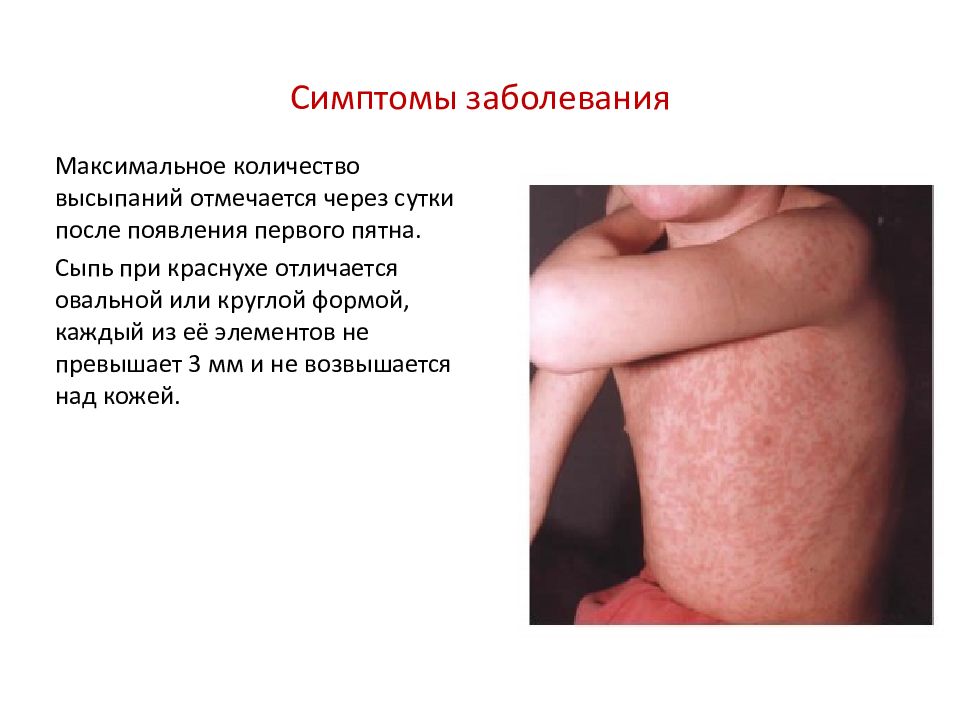
Максимальное количество высыпаний отмечается через сутки после появления первого пятна.
Сыпь при краснухе отличается овальной или круглой формой, каждый из её элементов не превышает 3 мм и не возвышается над кожей.
Изображение слайда

Изображение для работы со слайдом
6
Слайд 6: Симптомы заболевания
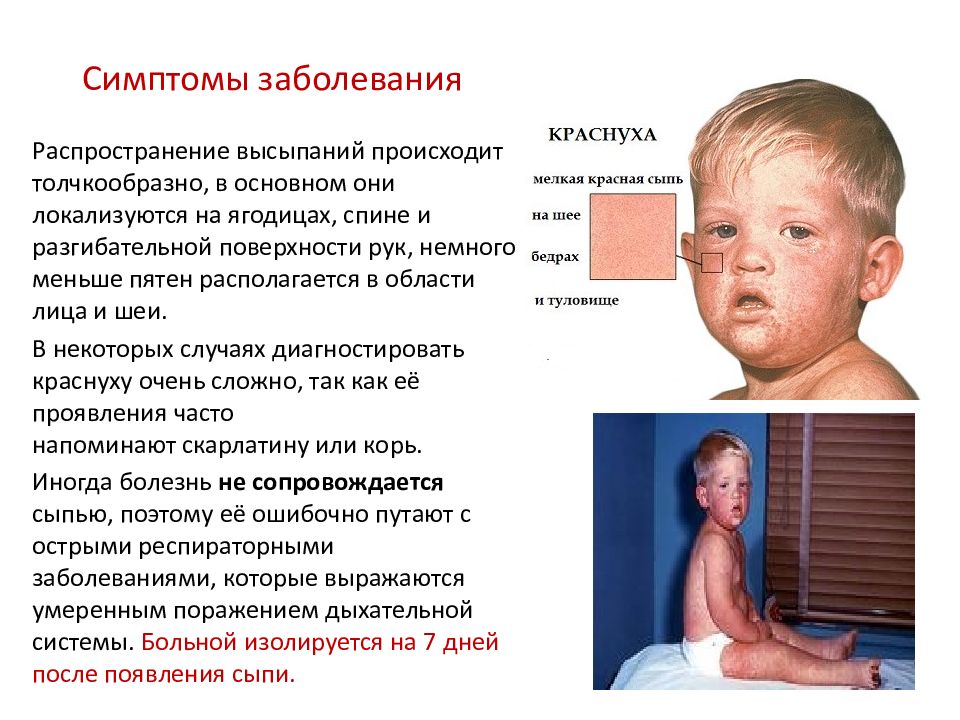
Распространение высыпаний происходит толчкообразно, в основном они локализуются на ягодицах, спине и разгибательной поверхности рук, немного меньше пятен располагается в области лица и шеи.
В некоторых случаях диагностировать краснуху очень сложно, так как её проявления часто напоминают скарлатину или корь.
Иногда болезнь не сопровождается сыпью, поэтому её ошибочно путают с острыми респираторными заболеваниями, которые выражаются умеренным поражением дыхательной системы. Больной изолируется на 7 дней после появления сыпи.
Изображение слайда

Изображение для работы со слайдом

Изображение для работы со слайдом
Возможные осложнения
Пневмония;
Отит;
Ангина;
Энцефалитом (воспаление головного мозга);
Артрит;
Нефрит

Изображение слайда

Изображение для работы со слайдом
Реклама. Продолжение ниже
8
Слайд 8: Прививка от краснухи ребёнку
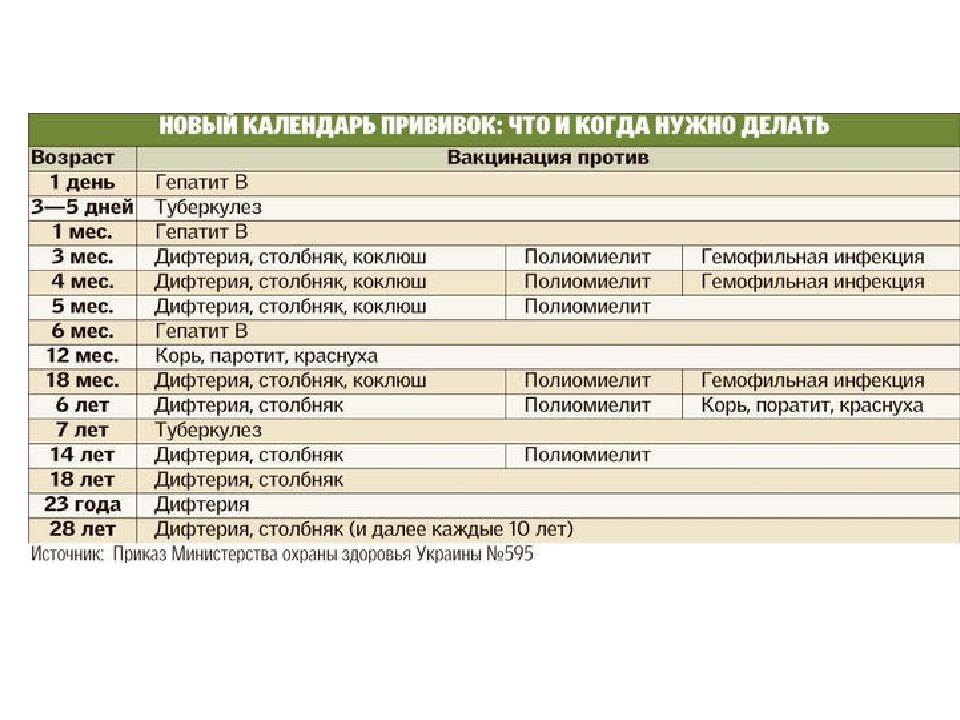
Прививку от краснухи ребёнку делают в первый год его жизни, последующая же ревакцинация происходит в шестилетнем возрасте.

Изображение слайда

Изображение для работы со слайдом
Особенности инфицирования краснухой во время беременности
Во время беременности вирус, в первую очередь, поражает ткани зародыша, очень легко проникая через плаценту.
В первом триместре это приводит к хроническому инфицированию плода, нарушающему его внутриутробное развитие. Часто вирус краснухи провоцирует выкидыш.
Чем меньше срок беременности, при котором произошло инфицирование, тем чаще и тяжелее развиваются пороки развития у плода. Например, заражение женщины в первые 8-10 недель беременности, в 90% приводит к развитию пороков.
Среди них: пороки развития сердца; глухота; катаракта; нарушение умственного развития. Кроме развития пороков у плода могут встречаться и другие виды осложнений беременности: невынашивание, мертворождение.
Заражение после 20 недели практически не оказывает никакого отрицательного действия на развитие малыша.

Изображение слайда
Изображение слайда

Изображение для работы со слайдом

Изображение слайда

Изображение для работы со слайдом
12
Последний слайд презентации: Краснуха у детей

Изображение слайда

Изображение для работы со слайдом

Изображение для работы со слайдом
Источник
1. ВРОЖДЕННАЯ КРАСНУХА
ВЫПОЛНИЛА СТУДЕТКА 604 ГРУППЫ
ПЕДИАТРИЧЕСКОГО ФАКУЛЬТЕТА
КОЧИЕВА КРИСТИНА
2.
• Краснуха — острая вирусная
болезнь, характеризующаяся
мелкопятнистой экзантемой,
генерализованной
лимфаденопатией, умеренно
выраженной лихорадкой и
поражением плода у беременных.
3. Этиология
• Вирус
краснухи
относится
к
тогавирусам (семействоTogaviridae,
род
Rubivirus).
Вирионы
представляют собой сферические
частицы диаметром 60—70 нм, на
поверхности расположены редкие
ворсинки длиной 8 нм, содержат
РНК. В отличие от других
тогавирусов
вирус
краснухи
содержит нейраминидазу. Вирус
патогенен для некоторых видов
обезьян. Во внешней среде вирус
нестоек, быстро погибает при
высушивании, при изменениях рН
(ниже 6,8 и выше 8,0), под влиянием
ультрафиолетовых лучей, эфира,
формалина
и
других
дезинфицирующих веществ.
4.
• Краснуха, известная более 200 лет, многие
десятилетия
считалась
легким
заболеванием детей. Отношение к этому
заболеванию резко изменилось с тех пор,
как
в
1941
году
австралийский
офтальмолог Н. Грегг впервые установил
этиологическую связь между краснухой у
женщин на ранних сроках беременности и
множественными
пороками
развития
(врожденные катаракты, пороки сердца,
глухота — классическая триада Грегга) у
детей, родившихся от этих матерей. (Gregg
N.M., 1941, 1956). Сообщение Н. Грегга
положило
начало
исследованиям
тератогенной роли краснухи в патологии
человека и поискам возбудителя этой
инфекции.
5. ПАТОГЕНЕЗ
В
патогенезе
врожденной
краснухи
первостепенное значение имеет вирусемия у
матери и инфицирование плаценты, приводящее
к некротическим изменениям последней, что
способствует проникновению вируса в плод.
Широкая диссеминация вируса выражена на
ранних сроках беременности. Для врожденной
краснухи
характерна
хроническая
форма
инфекции,
сопровождающаяся
длительной
персистенцией
вируса.
При
этом
вирус
выделяется с высокой частотой из различных
органов плода. Прямое действие вируса краснухи
связано с его цитолитической активностью в некоторых
тканях, с его свойством повреждать хромосомы и
угнетать митотическую активность инфицированных
клеток. Кроме того, при инфицировании эмбриона или
плода вирус краснухи оказывает иммунодепрессивное
действие, приводящее к угнетению продукции
интерферона и ингибиции клеточного иммунитета.
6.
• Иммунный ответ при врожденной краснухе имеет ряд
характерных закономерностей. Если мать переболела
краснухой в период беременности, но плод не был
инфицирован, то материнские IgG антитела передаются
плоду уже с 12-16 недели, тогда как материнские IgM
антитела обычно через плаценту не проходят. Пассивные
IgG антитела исчезают у ребенка в течение 6-10 месяцев
после рождения. В тех случаях, когда произошло
внутриутробное инфицирование, у зараженного плода,
наряду с появлением материнских IgG антител, на 16-24
неделях развития начинают вырабатываться собственные
вирусспецифические IgM антитела, которые могут
персистировать у ребенка с врожденной краснухой в
течение длительного времени после рождения — до 6
месяцев, а в отдельных случаях до года и дольше. Со
второй половины первого года жизни у детей с
врожденной краснухой начинают продуцироваться
специфические IgG антитела. Существенно то, что
доказана низкая авидность этих антител.
7.
• При поражении плода вирусом краснухи
характерен классический
синдром Грегга:
— глухота;
— поражение глаз (катаракта,
реже глаукома, помутнение
роговицы, миопия, недоразвитие
век, ретинoпатия).
— пороки сердца (чаще незаращение артериального
протока, возможны
также ДМЖП, ДМПП, стеноз
легочной артерии и аорты,
транспозиция сосудов).
8.
Помимо перечисленных классических
проявлений, существует расширенный
синдром краснухи, в который входит
множество других аномалий развития,
характерных для этой инфекции:
— микроцефалия;
— увеличенный родничок;
— поражение головного мозга;
— глаукoма;
— расщелина нёба;
— интерстициальная пневмония;
— гепатит;
— поражение вестибулярного аппарата;
— пороки развития скелета;
— поражение трубчатых костей;
— гепатоспленомегалия;
— пороки развития мочеполовой системы.
Для больных детей типичны низкая масса тела и
маленький рост при рождении, дальнейшее
отставание в физическом развитии.
9.
Вследствие внутриутробного инфицирования
вирусом краснухи возможны такие исходы :
• самопроизвольный выкидыш (у трети женщин,
которые болели краснухой в I триместре
беременности);
• мертворождение;
• поражение только плаценты;
• поражение плода и плаценты (тяжелые пороки
развития и эмбрио и фетопатии);
• рождение здорового ребенка;
• рождение ребенка с субклинической врожденной
краснушной инфекцией (ребенок имеет здоровый
вид, однако у него выявляются вирус краснухи и
специфические IgM). Такой ребенок может быть
источником инфицирования.
10.
• Клинический диагноз синдрома врожденной
краснухи (при отсутствии лабораторного
подтверждения) основывается на выявлении двух
любых основных симптомов или сочетания
одного из основных симптомов и еще одного из
дополнительного симптома.
Основные симптомы:
• — катаракта или врожденная глаукома;
— врожденный порок сердца;
— глухота;
Дополнительные симптомы:
— пурпура;
— спленомегалия;
— желтуха;
— микроцефалия;
— менингоэнцефалит;
— изменения костей;
11.
Лабораторное обследование для подтверждения СВК включает:
• определение IgM-антител к вирусу краснухи в сыворотке крови ребенка;
• обнаружение вируса краснухи в эпителии слизистых, для чего исследуются носоглоточные мазки и моча.
Серологическое обследование
• Специфические антитела класса IgM к вирусу краснухи обнаруживаются в сыворотке крови
практически всех детей с врожденной краснушной инфекцией в течение первых шести месяцев
жизни. В более поздние сроки вероятность их выявления резко снижается, поэтому важно, чтобы кровь
от ребенка с подозрением на СВК была взята на исследование как можно раньше.
• Кровь в количестве 0,5 мл следует забрать немедленно после выявления ребенка с подозрением на СВК.
После получения сыворотки крови она должна быть отправлена на исследование в ГУ БелНИИЭМ.
Вирусологическое обследование
• Оптимальным сроком сбора проб для вирусологического исследования (мазок со слизистой носоглотки
и пробу мочи) являются первые шесть месяцев жизни ребенка, однако существует вероятность
выделения вируса краснухи вплоть до 18 месяцев.
12.
• Лечение врожденной краснухи
Специфического лечения при диагнозе – врожденная
краснуха — нет. Во-первых, абсолютным показанием к
прерыванию беременности является факт заболевания
краснухой беременной женщины в первом триместре.
Если инфекция подтверждается клинически, лабораторно
и эпидемиологически, то, к сожалению, беременность
сохранить не удастся. Если беременная женщина имеет
контакт с инфицированными краснухой людьми,
проводятся серологические обследования, как правило в
течение первых 10 дней. Серологические анализы
проводятся неоднократно, спустя 10 или 20 дней их
необходимо повторить, во избежание ошибки в диагнозе.
Лечение детей с врожденной краснухой должно
осуществляться в стационаре. В зависимости от
активности текущей инфекции лечение проводят
препаратами
рекомбинантного
интерферона
и
интерфероногенами. Лечение пороков развития проводят
в профильных стационарах, где осуществляются их
коррекция и реабилитационные меры
13.
• Первоочередной задачей профилактики является
защита женщин детородного возраста. При этом
краснуха
является
одной
из
немногих
перинатальных инфекцией, которые можно
предупредить с помощью плановой вакцинации.
• Серонегативные (IgG отр.), ранее не болевшие
краснухой
женщины,
т.е.
документальное
подтверждение факта заболевания отсутствует,
которые планируют беременность должны быть
привиты против краснухи; прививку необходимо
сделать как минимум за 2 месяца до начала
планируемой беременности. Проверить наличие
иммунитета
к
краснухе
можно
иммунологическими методами, однако такая
проверка не является обязательным условием для
вакцинации. Прививка, сделанная тем, у кого
изначально имелись антитела к краснухе, является
безопасной и в подавляющем большинстве
случаев
позволяет
лишь
улучшить
силу
иммунитета к инфекции.
14.
• Все
современные
противокраснушные
вакцины обладают 95-100% эффективностью,
а иммунитет, ими созданный, сохраняется
более 20 лет (то есть ревакцинация в 13-15 лет
позволяет обеспечить серопротекцию во
время практически всего детородного
периода). Поскольку вакцина являет собой
живой вирус, курс вакцинации состоит из
всего одной прививки, т.е. иммунитет
образуется сразу, без ревакцинаций. Еще
один положительный эффект вакцинации это передача антител против краснухи с
материнским молоком будущему ребенку.
• В течение, как минимум, 2 месяцев после
прививки против
предохраняться!
краснухи
необходимо
15.
• При обращении беременной в женскую консультацию
тщательно собирается анамнез в отношении краснухи
или контактов с больными.
Женщинам, перенесшим краснуху, рекомендуется
избегать повторной беременности в течение года, виду
возможности персистирования вируса в организме
женщины.
Беременные женщины, особенно в ранние сроки
беременности, должны ибегать контактов с больными
краснухой, а также с детьми первого года жизни, у
которых при рождении имелись признаки ВК.
Беременных, находящихся в I триместре беременности,
изолируют от больного краснухой на 10 дней от начала
заболевания.
Беременные, находившиеся в очаге краснушной
инфекции (контактировавшие с больными краснухой),
подлежат медицинскому наблюдению в течение 21 дня с
момента выявления последнего случая заболевания в
очаге и серологическому обследованию.
Применение
иммуноглобулина
беременным
для
профилактики краснухи неэффективно.
Источник
| Вирус краснухи |
| Краснуха (RUBEOLA) – острая вирусная болезнь, характеризующаяся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных. |
| Классификация возбудителя Царство Вирусы Vira |
| Морфология и химический состав вириона Сферическая форма Диаметр 60-70 нм Геном – однонитевая плюс-нитевая РНК Капсид с кубическим типом симметрии Внешняя липидсодержащая оболочка с редкими шипами длиной 8 нм Белок C, белки E1 и E2 (расположены во внешней оболочке вириона) |
| Особенности строения Наличие агглютининов позволяет агглютинировать эритроциты голубей, гусей придаёт гемолитические свойства Нейраминидазная активность Белок С – внутренний нуклеокапсидный антиген Белок Е1 участвует в прикреплении вируса к клетке и формировании димера с Е2 Белок Е2 – протективный антиген, к которому вырабатываются вируснейтрализующие антитела
|
| Эпидемиология Антропонозная инфекция Источник – человек, больной клинически выраженной или бессимптомной формой краснухи (представляет эпидемическую опасность со второй половины инкубационного периода и в течение 7 дней с момента появления сыпи) или ребёнок с врождённой краснухой (выделяет вирус в окружающую среду с носоглоточным секретом, мочой и испражнениями в течение 2 лет) |
| Восприимчивый коллектив – наиболее чувствительны дети, но возможно заражение и взрослых, особенно в организованных коллективах (военнослужащие) Особый риск представляет для беременных, заражение приводит к внутриутробной инфекции плода Пути передачи: воздушно-капельный (у лиц, общавшихся с источником инфекции), трансплацентарный (такая передача – связующее звено в цепи аэрогенного механизма: дети с врождённой краснухой передают вирус окружающим воздушно-капельным путём) Вирус, персистирующий в организме больного врождённой краснухой, обладает повышенной вирулентностью
|
| Патогенез приобретённой краснухи Входные ворота – слизистые оболочки верхних дыхательных путей Проникновение в регионарные лимфатические узлы, размножение Поступление в кровь Распространение по организму Оседание в лимфатических узлах и эпителии кожи, развитие в них иммунной воспалительной реакции |
| Клиническая картина при приобретённой краснухе Инкубационный период – 11-24 дня Незначительное повышение температуры, лёгкие катаральные симптомы, небольшая слабость, недомогание, умеренная головная боль, иногда боли в мышцах и суставах конъюнктивит, увеличение заднешейных и затылочных лимфоузлов, появление пятнисто-папулёзной сыпи по всему телу Формы приобретённой краснухи: 1)типичная (с появлением сыпи) 2)атипичная (без сыпи) 3)инаппарантная (субклиническая) |
| Неосложнённая типичная форма приобретённой краснухи Протекает легко, особенно у детей Симптомы общей интоксикации выражены слабо Температура может оставаться нормальной на всём протяжении болезни (22%) или повышаться до субфебрильной (48%). Продолжительность лихорадки – 2-4 дня, дольше 5 дней у 10% Ринит, фарингит, умеренный сухой кашель, неприятные ощущения в горле (першение, сухость) Возможны небольшая гипотензия, увеличение печени и селезёнки Лейкопения и увеличение числа плазматических клеток в периферической крови Появление экзантемы на 1-4 день сначала на лице, а затем на туловище и конечностях (более обильна на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах). |
| Элементы сыпи расположены на фоне нормальной негиперемированной кожи Основной элемент сыпи – маленькое пятно диаметром 5-7 мм. Оно не возвышается над поверхностью кожи, исчезает при надавливании на кожу или её растягивании Наряду с пятнами могут появляться плоские розеолы диаметром 2-4 мм, реже наблюдаются папулы Элементы сыпи, как правило, раздельны |
| Атипичная форма приобретённой краснухи Лёгкое течение
|
| Инаппарантная форма приобретённой краснухи Диагностика затруднена
|
| Клиническая картина при врождённой краснухе Вирус имеет тропность к эмбриональной ткани факультативная медленная внутриутробная инфекция Формы поражение врождённые поражение поражение смешанные резидуальные явления |
| Частота поражений плода в зависимости от срока беременности, на котором произошло заражение |
| Механизм тератогенного действия Заражение беременной, вирусемия Попадание в плаценту, размножение, инфицирование плода Поражение сосудов плаценты Ишемия плода Торможение митотической активности клеток, хромосомные изменения |
| Проявления и последствия врождённой краснухи Незаращение артериального протока, стеноз лёгочного ствола, дефекты межжелудочковой перегородки, миокардит, некроз миокарда Помутнение роговицы, катаракта, хориоретинит, микроофтальмия Отставание в физическом и умственном развитии Глухота Тромбоцитопеническая пурпура, гепато- и спленомегалия, интерстициальная пневмония Поражение метафизов костей Гуморальный и клеточный иммунодефицит Сахарный диабет Прогрессирующий краснушный панэнцефалит (ПКПЭ) – нарушение двигательной и умственной функции ЦНС летальный исход
|
| Иммунитет В случае приобретённой краснухи – стойкий пожизненный, антитела сохраняются в течение всей жизни, но их титр постепенно снижается В случае врождённой краснухи – менее стойкий, так как его формирование происходит в условиях незрелой иммунной системы плода |
| Лабораторная диагностика Вирусологический метод — выделение и идентификация вируса из смывов со слизистой оболочки носа и зева, крови, мочи, внутренних органов погибших детей (сложен, практически не используется в практике) Серологический метод – определение титра IgG в парных сыворотках и цереброспинальной жидкости с интервалом в 10-14 дней (диагностически важно нарастание в 4 и более раз), РСК, РИФ и ИФА (обнаружение специфических IgM), определение индекса авидности IgG ПЦР – выявление РНК вируса краснухи |
| Специфическая профилактика и лечение Основная цель иммунизации – предупреждение внутриутробного инфицирования плода у беременных Основной контингент – девушки в возрасте 14-15 лет В национальный календарь прививок входит профилактическая вакцинация детей в возрасте 12-15 месяцев, ревакцинация в 6 лет Выборочная вакцинопрофилактика у серонегативных женщин детородного возраста Живая вакцина из аттенуированных штаммов Умеренно выраженная вакцинальная реакция, у 95% иммунизированных наблюдается выработка противокраснушных анитител Специфическое лечение не разработано
|
Источник


