Краснуха у беременных клинические рекомендации
В клинических проявлениях типичной краснухи выделяют 4 периода: инкубационный, катаральный, период экзантемы и период реконвалесценции.
Проявляется ринитом, слезотечением, светобоязнью, першением в горле, иногда сухим кашлем. Температура тела повышена (в тяжелых случаях – до высоких цифр). Интоксикация проявляется недомоганием, головной болью, миалгиями, снижением аппетита. Возможны артралгии.
Увеличиваются и становятся болезненными при пальпации лимфатические узлы, как правило, затылочные, околоушные, заднешейные. Лимфаденопатия сохраняется до 2-3 недель, но возможно и ее отсутствие.
Продолжительность катарального периода – 1-3 дня.
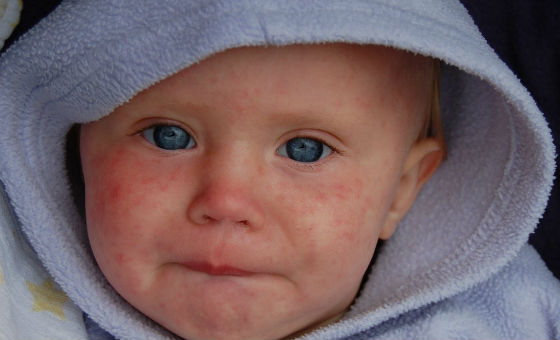
Сыпь вначале появляется на лице, за ушами, на волосистой части головы и в течение 10-12 часов распространяется на все тело, причем к моменту появления на туловище, на лице сыпь уже угасает. Сыпь расположена на разгибательных поверхностях конечностей, ягодицах, спине. На других участках тела сыпь более скудная, на подошвах и ладонях сыпь отсутствует. Экзантема наблюдается не более 4 дней, исчезает бесследно.
На твердом небе и слизистой оболочке ротовой полости возможно появление энантемы в виде мелких единичных пятнышек (пятна Форхгеймера). Возможны гепатомегалия и спленомегалия.
Температура тела в периоде экзантемы, как правило, нормальная или субфебрильная.
Мелкопятнистая сыпь у больного краснухой.
Протекает гладко. Сыпь угасает бесследно. Нормализуется температура тела.
Клинические проявления краснухи у беременной женщины отличия не имеют, но заболевание во время беременности приводит к инфицированию плода. В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью формируются множественные пороки развития. В I триместре вероятность этого достигает 90%, во втором — до 75%, в третьем — 50%.
Заражение в первые 2-3 месяца беременности часто приводит к нарушению эмбриогенеза, уродствам, смерти плода и выкидышу. Если ребенок рождается, у него определяется множество аномалий. В классический «малый краснушный синдром» включают триаду Грета: катаракту, пороки сердца и глухоту.
К типичным проявлениям краснухи в неонатальном периоде относятся тромбоцитопеническая пурпура, гепатоспленомегалия, гепатит с желтухой и высоким содержанием билирубина в крови, гемолитическая анемия с характерным ретикулоцитозом и деформированными эритроцитами, увеличение родничка, интерстициальная пневмония, поражение трубчатых костей с чередованием участков разрежения и уплотнения. Большая часть неонатальных проявлений исчезает в течение первых 6 месяцев жизни.
Пороки сердца встречаются в 98% случаев врожденной краснухи. Наиболее часто наблюдается незаращение артериального протока в сочетании со стенозом легочной артерии или без него. Встречаются поражения аортального клапана, стеноз аорты, дефект межжелудочковой и межпредсердной перегородок, транспозиция крупных сосудов. Большая часть пороков сердца выявляется уже после периода новорожденности.
В 84,5% случаев обнаруживается поражение органов зрения. Чаще всего это катаракта. Она может быть одно — или двусторонней, часто сопровождается микрофтальмией, может отсутствовать при рождении и развиваться позже. Глаукома встречается реже, она может прогрессировать в период новорожденности.
Глухота разной степени выраженности часто встречается в сочетании с вестибулярными расстройствами.
Практически 71,5% детей с врожденной краснухой имеют те или иные поражения нервной системы. Частыми аномалиями бывают микроцефалия и гидроцефалия. Хронические менингоэнцефалиты протекают с длительным сохранением вируса в ликворе. В первые месяцы жизни заметны нарушения мышечного тонуса, изменения поведения — сонливость, или, наоборот, повышенная возбудимость, двигательные нарушения различной степени, в том числе гиперкинезы, судороги, параличи. Позднее наблюдается снижение психического развития и интеллекта вплоть до идиотии.
Поражение нервной системы не всегда диагностируется при рождении, и может проявляться гораздо позже в виде судорог, умственного недоразвития.
Инфицированные краснухой дети, даже не имеющие пороков развития, часто рождаются с малой массой тела и малым ростом, и в дальнейшем отстают в физическом развитии.
В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
Источник
В клинических проявлениях типичной краснухи выделяют 4 периода: инкубационный, катаральный, период экзантемы и период реконвалесценции.
Проявляется ринитом, слезотечением, светобоязнью, першением в горле, иногда сухим кашлем. Температура тела повышена (в тяжелых случаях – до высоких цифр). Интоксикация проявляется недомоганием, головной болью, миалгиями, снижением аппетита. Возможны артралгии.
Увеличиваются и становятся болезненными при пальпации лимфатические узлы, как правило, затылочные, околоушные, заднешейные. Лимфаденопатия сохраняется до 2-3 недель, но возможно и ее отсутствие.
Продолжительность катарального периода – 1-3 дня.
Сыпь вначале появляется на лице, за ушами, на волосистой части головы и в течение 10-12 часов распространяется на все тело, причем к моменту появления на туловище, на лице сыпь уже угасает. Сыпь расположена на разгибательных поверхностях конечностей, ягодицах, спине. На других участках тела сыпь более скудная, на подошвах и ладонях сыпь отсутствует. Экзантема наблюдается не более 4 дней, исчезает бесследно.
На твердом небе и слизистой оболочке ротовой полости возможно появление энантемы в виде мелких единичных пятнышек (пятна Форхгеймера). Возможны гепатомегалия и спленомегалия.
Температура тела в периоде экзантемы, как правило, нормальная или субфебрильная.
Мелкопятнистая сыпь у больного краснухой.
Протекает гладко. Сыпь угасает бесследно. Нормализуется температура тела.
Клинические проявления краснухи у беременной женщины отличия не имеют, но заболевание во время беременности приводит к инфицированию плода. В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью формируются множественные пороки развития. В I триместре вероятность этого достигает 90%, во втором — до 75%, в третьем — 50%.
Заражение в первые 2-3 месяца беременности часто приводит к нарушению эмбриогенеза, уродствам, смерти плода и выкидышу. Если ребенок рождается, у него определяется множество аномалий. В классический «малый краснушный синдром» включают триаду Грета: катаракту, пороки сердца и глухоту.
К типичным проявлениям краснухи в неонатальном периоде относятся тромбоцитопеническая пурпура, гепатоспленомегалия, гепатит с желтухой и высоким содержанием билирубина в крови, гемолитическая анемия с характерным ретикулоцитозом и деформированными эритроцитами, увеличение родничка, интерстициальная пневмония, поражение трубчатых костей с чередованием участков разрежения и уплотнения. Большая часть неонатальных проявлений исчезает в течение первых 6 месяцев жизни.
Пороки сердца встречаются в 98% случаев врожденной краснухи. Наиболее часто наблюдается незаращение артериального протока в сочетании со стенозом легочной артерии или без него. Встречаются поражения аортального клапана, стеноз аорты, дефект межжелудочковой и межпредсердной перегородок, транспозиция крупных сосудов. Большая часть пороков сердца выявляется уже после периода новорожденности.
В 84,5% случаев обнаруживается поражение органов зрения. Чаще всего это катаракта. Она может быть одно — или двусторонней, часто сопровождается микрофтальмией, может отсутствовать при рождении и развиваться позже. Глаукома встречается реже, она может прогрессировать в период новорожденности.
Глухота разной степени выраженности часто встречается в сочетании с вестибулярными расстройствами.
Практически 71,5% детей с врожденной краснухой имеют те или иные поражения нервной системы. Частыми аномалиями бывают микроцефалия и гидроцефалия. Хронические менингоэнцефалиты протекают с длительным сохранением вируса в ликворе. В первые месяцы жизни заметны нарушения мышечного тонуса, изменения поведения — сонливость, или, наоборот, повышенная возбудимость, двигательные нарушения различной степени, в том числе гиперкинезы, судороги, параличи. Позднее наблюдается снижение психического развития и интеллекта вплоть до идиотии.
Поражение нервной системы не всегда диагностируется при рождении, и может проявляться гораздо позже в виде судорог, умственного недоразвития.
Инфицированные краснухой дети, даже не имеющие пороков развития, часто рождаются с малой массой тела и малым ростом, и в дальнейшем отстают в физическом развитии.
В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
Источник
Энциклопедия / Заболевания / Осложнения беременности и родов / Краснуха при беременности
Автор статьи — Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001 года.
Краснуха относится к инфекционным заболеваниям. Краснуха не представляет особой опасности ни для заболевших детей, ни для беременных женщин, но чревата грозными осложнениями для плода, поэтому краснуха входит в список опасных инфекций во время беременности (ТОRCH-инфекции).
Установлено, что чем меньше срок гестации, тем гораздо чаще и серьезнее тератогенное воздействие вируса на плод (воздействие, приводящее к развитию грубых пороков).
Самым опасным считается инфицирование женщины краснухой в первом триместре, так как именно в этот период происходит закладка органов плода, и он не обладает иммунной защитой.
Частота тератогенности составляет:
- 0-1 неделя 80%;
- 3-4 недели 60%;
- 5-8 недель 30%;
- 9-12 недель – 20-25%, а риск инфицирования эмбриона 35-40%;
- 13-16 недель – 10-15%, риск инфицирования 25%;
- после 17 недель – 4-5%.
Однако указанные данные не отличаются достоверностью, так как женщина может заразиться и в первом триместре, а инфицирование плода может произойти и в более поздние сроки беременности, включая и третий триместр.
Также считается, что внутриутробная инфекция может возникнуть у плода, даже если женщина переболела краснухой 6-12 месяцев назад, то есть еще до наступившей беременности. Это объясняется длительной персистенцией вирусов и антигенов в кровеносном русле женщины.
Поражения плода вирусом краснухи отличаются разнообразностью и не зависят от тяжести клинических проявлений у матери.
При подозрении инфицирования женщины краснухой проводятся лабораторные исследования. В первую очередь назначается вирусологический метод – забор мазка из носоглотки и взятие крови и посева материала на питательную среду. Затем назначается ПЦР для выделения РНК вируса из крови женщины.
Самым важным исследованием является серологическое, при котором в крови выявляются либо отсутствуют антитела к вирусу краснухи 2-х классов, иммуноглобулины IgМ и IgG. Причем серологические исследование крови проводится дважды, с промежутком в 10-14 дней. При повышении титра антител в 4 и более раз говорят об остром процессе.
- Иммуноглобулины класса М, которые определяются только через 4 недели после контакта с больным, свидетельствуют о недавно перенесенном заболевании.
- Наличие IgG и IgM говорит о перенесенной острой краснухе и начавшейся выработке иммунитета против нее.
- Если антитела класса М отсутствуют, но имеются иммуноглобулины класса G, значит, плоду не угрожает инфицирование, так как у матери имеется иммунитет (либо после прививки, либо после перенесенного ранее, до беременности, заболевания).
При неудовлетворительных результатах серологического исследования крови беременной в первом триместре, она заносится в группу высокого риска, а в сроках 16-20 недель ее отправляют на амниоцентез (исследование околоплодной жидкости) и кордоцентез (исследование пуповинной крови) для выделения вируса из полученных биологических материалов.
Краснухой заразиться беременная женщина может во время тесного общения или контакта с инфицированным человеком. То есть передается заболевание воздушно-капельным путем или контактным, например, при уходе за больным.
Вирус попадает в верхние дыхательные пути, откуда он проникает в кровеносную и лимфатическую системы, а далее инфицирует эмбрион/плод. Из-за вертикального пути передачи краснуху относят к опасным инфекциям.
В случае клинического и лабораторного подтверждения диагноза острой краснухи женщину необходимо изолировать и предотвратить все контакты с больным краснухой.
Беременной назначается постельный режим, обильное питье, жаропонижающие и витамины (специфического лечения нет). При развитии осложнений показан прием антибиотиков, сульфаниламидов и обезболивающих препаратов.Дальнейшее пролонгирование или прерывание беременности зависит от срока гестации.
В случае подтвержденных эпидемиологических, клинических и серологических данных в сроке до 16 недель беременность искусственно прерывают. Также прерывают беременность, если женщина не имела иммунитета до зачатия, а контакт в сроке гестации до 16 недель с больным краснухой имелся.
Основанием для медицинского аборта являются положительные серологические и бактериологические данные с двукратным исследованием (14-21 день) при отсутствии клинических проявлений.
Если женщина инфицировалось в сроке от 16 до 28 недель, независимо от наличия/отсутствия симптомов краснухи и положительных бактериологических и серологических результатов, беременность также рекомендовано прерывать (с учетом желания женщины, данных УЗИ и пренатальной диагностики).
В случае инфицирования беременной в сроке 28 недель и выше, ее ставят на учет в группу высокого риска, проводят профилактические курсы лечения фетоплацентарной недостаточности, внутриутробной гипоксии плода и задержки развития, а также развития послеродовых септических осложнений. Роды ведут как угрожаемые по развитию аномалий родовых сил и акушерских кровотечений.
Наиболее частым последствием перенесенной краснухой при беременности является развитие у новорожденного синдрома врожденной краснухи – триады Грета:
- катаракта и слепота – 75%;
- пороки сердца до 84%;
- глухота – 50%;
Помимо классического синдрома у 72% детей отмечаются поражения головного мозга (микроцефалия, микроофтальмия, расширенные роднички).
К другим проявлениям относятся:
- глаукома, нарушение вестибулярного аппарата;
- пороки развития скелета;
- увеличение печени и селезенки;
- повреждение органов мочевыделительной системы.
Если нет грубых пороков развития, то у инфицированных вирусом краснухи детей отмечается малая масса тела и рост, отставание в физическом и умственном развитии.
Другие осложнения перенесенной краснухи у матери:
- невынашивание — до 40%;
- мертвый плод — до 20%;
- смерть в родах и после — до 25%.
У роженицы возрастает риск развития аномалий родовых сил и кровотечений в родах, а также септических послеродовых осложнений…..
Некоторые исследования при беременности
Источник: diagnos.ru
Источник
Рекомендации
Серологическое обследование должно производиться во время первого визита в клинику для всех беременных женщин и небеременных женщин детородного возраста (см. Клиническое вмешательство)
Небеременные женщины с высокой чувствительностью которые соглашаются не беременеть в течение 3 месяцев, должны быть вакцинированы.
Беременные женщины с повышенной чувствительностью должны быть вакцинированы немедленно после родов.
Тяжесть страданий
Краснуха не является тяжелым заболеванием, но может вызвать серьезные осложнения у плода, если женщина заразилась во время беременности. От 30 до 80% зародышей у женщин, заболевших краснухой во время беременности, также были инфицированы Заболевания плода увеличивают риск выкидышей и преждевременных родов.
Дети рискуют тем, что у них разовьется врожденный синдром краснухи (ВСК), особенно если заражение матери произошло в первые 16 недель. Потеря слуха является наиболее частым следствием ВСК. В случае заражения в первом триместре также довольно часто развиваются умственная отсталость, заболевания сердечно-сосудистой системы и глаз (катаракты, микроофтальмозы).
Некоторые осложнения ВСК, такие, как замедление развития, диабет болезни щитовидной железы и глаукома, проявляются значительно позже. Стоимость лечения пациента с ВСК достигает 220 тысяч долларов.
Краснуха стала нераспространенным заболеванием. В 1988 году в США зарегистрировано 221 заболевание и один случай ВСК. Заболеваемость сократилась на 99% с 1969 года, когда была введена вакцина от краснухи. До этого эпидемии от краснухи происходили регулярно с периодом от 6 до 9 лет; самые сильные эпидемии были в 1935, 1943 и 1964 годах.
В пандемию 1964 года в США было зарегистрировано более 12 миллионов случаев, более 11 тысяч смертей плода и 20 тысяч детей, рожденных с ВСК. Введение вакцины позволило прекратить эпидемию, хотя риск заболеть краснухой особенно велик среди детей до 5 лет, примерно 60% случаев наблюдается у лиц старше 15 лет. От 10 до 20% таких людей, включая женщин детородного возраста, не имеют антител к краснухе.
Эффективность скрининговых тестов
Одним из методов предотвращения заражения и сокращения случаев ВСК является выявление чувствительных лиц с помощью серологического обследования и применения вакцины. Многие годы задержка гемагглютинации (ЗГ) была основным серологическим тестом. Неспецифичные ингибиторы также влияли на этот тест и давали ложно-положительные результаты.
В одном из исследований 895 пациенток с положительными ЗГ-результатами в течение беременности в дальнейшем показали правильный отрицательный результат. В дальнейшем были разработаны более удобные лабораторные методы (латексная агглютинация, ферментноприсоединенный иммуносорбирующий тест, непрямая иммунофлюоресценция и радиоиммуноанализ). Ферментно присоединенный иммуносорбирующий анализ имеет по сравнению с ЗГ-методами точность и специфичность 95-99%.
Эффективность раннего обнаружения
Вакцинация краснухи рекомендуется всем детям, и поэтому общее обследование в этой возрастной группе не является необходимым. Тестирование может быть принято для подростков в период после полового созревания и взрослых (особенно для женщин детородного возраста), поскольку среди лиц этого возраста происходит 60% случаев краснухи и у 10—20% иммунодефицит к краснухе.
Поскольку идентификация и вакцинация таких лиц может помочь предотвратить передачу вируса беременным женщинам, в 1977 году была начата широкая компания по вакцинации взрослых. Эта мера позволила на 95% сократить заболеваемость.
Не очевидно однако, что этот эффект обеспечила именно вакцинация взрослых и подростков, а не вакцинация маленьких детей. Доказано, что вакцинация среди взрослых в США не привела к существенному снижению чувствительности. В Англии вакцинация в 80-е годы среди беременных женщин привела к снижению чувствительности, но к 1984 году эта тенденция прекратилась.
Большое число факторов ограничивает эффективность серологического тестирования и вакцинаций. Ложно-позитивные серологические результаты, ошибочно предполагающие наличие антител, приводят к нераспознаванию необходимости вакцинации.
Даже когда лица с повышенной чувствительностью идентифицированы, многие не могут принять вакцину или отказываются от вакцинации. Исследователи показывают, что только 55—85% серонегативных лиц, идентифицированных в ходе программ для небеременных женщин и работников здравоохранения, получают вакцинацию, в случае предсвадебного обследования количество таких лиц составляет 37—39%.
Однажды примененная вакцина в дальнейшем весьма эффективна. Применяемая в настоящий момент вакцина RA27/3 эффективно действует на 95—98% реципиентов. 87—99% лиц, которые получили предыдущие вакцины в конце 60-х годов, сохраняли серопозитивность в течение 16—18 лет.
Количество возможностей по обнаружению антител для женщин детородного возраста также ограничено. В течение беременности вакцинирование не может быть произведено из-за ее высокой тератогенности, хотя в почти 400 случаях дети, рожденные от женщин, вакцинированных во время беременности, никаких осложнений не получили.
Вакцинация женщин с повышенной чувствительностью рекомендуется немедленно после родов, однако 13—16% женщин отказываются от послеродового вакцинирования. Даже в программах, в которых проводилась вакцинация сразу после беременности, у 10% женщин обнаружился дефицит антител при последующей беременности.
Другим ограничением послеродовой вакцинации является возможность побочных эффектов. Хотя требуются дальнейшие исследования для определения возможностей передачи краснухи младенцам, которых кормят грудью, у 2/3 вакцинированных женщин в молоке был выделен вирус.
Послеродовая иммунизация также ведет к артритам и артралгиям у 4—18% женщин. Кроме того, послеродовая иммунизация не позволяет предотвратить ВСК, примерно в половине случаев возникающего в первые часы жизни.
Хотя обследование на краснуху более эффективно в клинических условиях, для многих женщин первый пренатальный визит является удобным для выявления наличия антител. Даже если в течение первой беременности повышенная чувствительность женщины не была обнаружена, послеродовая вакцинация может предотвратить почти 50% случаев ВСК, возникающих у женщин, уже рожавших.
Рекомендации других организаций
Центры по контролю и профилактике заболеваний (ЦКЗ) и Американская академия педиаторов (ААП) предлагают проводить вакцинацию всех небеременных и не собирающихся беременеть в ближайшие 3 месяца женщин, у которых не определено точно наличие антител в крови.
Серологическое обследование по возможности рекомендуется, однако не является необходимым условием для вакцинации (по рекомендациям ЦКЗ). Американские колледж акушеров и гинекологов рекомендует общее обследование на краснуху в течение беременности, ААП рекомендует общее пренатальное обследование и немедленную вакцинацию женщин с повышенной чувствительностью в послеродовой период. ЦКЗ и ААП также рекомендуют предлагать серологическое тестирование и вакцинацию работникам здравоохранения, студентам и военнослужащим.
Обсуждение
Заболеваемость краснухой и ВСК в последнее время существенно сократилась в США, когда инфицированные в свое время дети достигли зрелого детородного возраста. Ближайшие 10—30 лет многим женщинам может потребоваться дополнительная вакцинация, хотя в последнее время ВСК является редким осложнением беременности.
В то же время ясно, что существующие в настоящее время методы пренатального тестирования являются недостаточными для обнаружения ВСК. Врачам необходимо обследовать всех женщин детородного возраста, в первый раз посещающих клинику. Вакцинация женщин с повышенной чувствительностью должна проводиться сразу после родов строго по графику.
Клиническое вмешательство
Серологическое обследование на краснуху должно быть осуществлено во время первого визита в клинику для всех беременных и небеременных женщин детородного возраста, не имеющих свидетельства о вакцинации после первого года жизни, или лабораторного свидетельства об иммунитете.
Женщины с повышенной чувствительностью, обязующиеся не беременеть в течение 3 ближайших месяцев, должны быть вакцинированы с помощью вакцины RA27/3. Беременные должны быть информированы о возможных осложнениях. Они должны быть вакцинированы сразу после родов перед выпиской из больницы.
Примечание. Ознакомьтесь также с соответствующей исследовательской работой Комитета по профилактической медицине США: LaForce FM. Immunizations, immunoprophylaxis, and chemoprophylaxis to prevent selected infections. JAMA 1987; 257:2464-70.
Гаев Г.И., Левандовский И.В., Спирин А.И.
Опубликовал Константин Моканов
Источник