Краснуха у детей челябинск
В Челябинской области больше нет краснухи. Если еще в 2014 году количество случаев заболевания перевалило за 30 тысяч, то в 2015 году в регионе уже не было зарегистрировано ни одного зараженного. Наряду с краснухой Южный Урал «покинули» и другие инфекции. Специалисты уверены, все дело – в вакцинации.
Благодаря активной иммунизации в регионе уже не регистрируются случаи заболевания такими тяжелыми инфекциями, как оспа, дифтерия, столбняк, полиомиелит. Практически отсутствуют случаи кори: единственный зарегистрированный в прошлом году случай был завезен из Киргизии и не получил дальнейшего распространения. Это, кстати, говорит о том, что в окружении заболевшего все были привиты.
«Вакцинация нужна не только для того, чтобы обезопасить себя, но и для сохранения здоровья окружающих. Массовая вакцинация обеспечивает санитарно-эпидемиологическое благополучие всего нашего населения», – подчеркивает начальник отдела эпиднадзора Челябинского областного Роспотребнадзора Раиса Косарева. Представитель надзорного ведомства добавляет, что в регионе отмечено также резкое снижение заболеваемости гепатитом В: в прошлом году переболели всего 25 человек, причем все были взрослыми и не были привиты.
В ближайшее воскресенье, 24 апреля, Челябинская область присоединится к европейской неделе иммунизации – акции, проходящей по инициативе ВОЗ уже 11-й год. В этом году девиз недели – «ликвидировать пробелы в иммунизации». «Благодаря иммунопрофилактике удалось ликвидировать оспу, значительно ограничить полиомиелит, практически элиминировать корь, краснуху и эпидпаротит, – добавляет и.о. начальника отдела профилактики заболеваний и формирования здорового образа жизни минздрава Челябинской области Ольга Сорокина. – По оценкам ВОЗ, иммунизация позволяет ежегодно предотвращать от двух до трех миллионов случаев смерти от дифтерии, столбняка, коклюша, кори, а также пневмоний и других инфекций, на долю которых приходится большинство случаев смерти детей в возрасте до пяти лет. Кроме того, благодаря новым и сложным вакцинам, в настоящее время можно защитить подростков и взрослых людей от таких болезней, представляющих угрозу для жизни, как грипп, менингит и рак (рак шейки матки и печени)».
Каждой осенью споры, стоит ли прививаться от гриппа, разгораются с новой силой. Специалисты подсчитали, чтобы грипп не распространялся с угрожающей силой, среди населения необходима иммунная прослойка – количество привитых, которая должна быть не ниже 26%. В 2015 году охват иммунизацией против гриппа составил свыше 29%, причем группы риска (медики, педагоги, работники транспорта) прививались наиболее активно: иммунитет получили почти 90% представителей этих категорий. Слабее всех вакцинацией были охвачены дошколята и те, кто страдает от хронических болезней. В итоге именно среди них и отмечался самый ощутимый рост заболеваемости.
«В этом году, несмотря на то, что циркулировал высокопатогенный грипп, эпидемический период длился всего четыре недели, причем половину этого срока составил спад, – уточняет чиновник. – Все это результат в первую очередь вакцинации, а во вторую очередь – предупредительных мер, которые были приняты в регионе».
Весной традиционно актуален вопрос вакцинации против клещевого энцефалита. Многие оказываются перед выбором: вакцина или иммуноглобулин, прививка или страховка. Специалисты рекомендуют правильно расставлять приоритеты. «Иммуноглобулин – это чужеродный белок, выработанный организмом другого человека, – поясняет и.о. начальника отдела профилактики заболеваний и формирования здорового образа жизни минздрава Челябинской области Ольга Сорокина. – Введение иммуноглобулина – это экстренная, крайняя мера на случай уже свершившегося укуса зараженным клещом и отсутствия своевременной прививки. Поэтому лучше всего вовремя вакцинироваться, тогда ваш организм сам сформирует свою защиту. Что касается страховки, то обратите внимание, входит ли в нее исследование клеща. Именно оно в случае чего позволит понять, нужны вам экстренные меры в виде введения иммуноглобулина или нет».
Специалисты отмечают также, что важной проблемой сегодня являются отказы родителей от вакцинации детей и настаивают, что причиной тому – неосведомленность населения. Отказы от прививок повышают не только риск заражения инфекцией, но и ее тяжелого течения, развития осложнений и даже летального исхода.
«Отсутствие прививок не влияет на оформление ребенка в детские учреждения, школу, институт, но в некоторых ситуациях ведет к ограничениям, – напоминает Ольга Сорокина. – Например, при возникновении в дошкольных учреждениях или в регионе неблагоприятной эпидемиологической ситуации, связанной с инфекцией, против которой ребенок не привит, он не будет допущен в эти учреждения в данный период».
В мире есть ряд стран, въезд в которые запрещен без определенных профилактических прививок. В некоторые страны Африки и Южной Америки не пустят при отсутствии прививки против желтой лихорадки. Для участия в Хадже необходима иммунизация против менингококковой инфекции. США требуют наличия всех прививок в соответствии со своим календарем у детей и подростков, которые приезжают учиться, а если их нет – вакцинация проводится сразу по приезде в страну.
Специалисты настаивают, что при достижении 95% охвата населения прививками против той или иной инфекции, прекращается ее распространение. Чем больше людей будет привито, тем меньше вероятность возникновения вспышек инфекций. Этот эффект называется «коллективный иммунитет».
Источник
Метод определения
Иммуноферментный анализ (ИФА).
Исследуемый материал
Сыворотка крови
Индикатор наличия иммунитета к вирусу краснухи.
Антитела класса IgG к вирусу краснухи начинают вырабатываться через 3 — 4 недели с момента инфицирования и выявляются после окончания острого заболевания пожизненно, обеспечивая защиту от повторной инфекции. Выявление аnti-Rubella-IgG в концентрации менее 10 Ед/мл говорит об их недостаточном уровне для предохранения от клинических проявлений заболевания при экспозиции к вирусу краснухи или отсутствии.
Уровень аnti-Rubella-IgG более 10 Ед/мл рекомендован как показатель наличия иммунитета к данному вирусу. Определение титров аnti-Rubella-IgG в динамике (в парных исследованиях с интервалом 2 — 3 недели) используют при необходимости для подтверждения недавней инфекции вирусом краснухи (дополнительно к определению аnti-Rubella-IgМ). Достоверный рост титров IgG говорит об остроте процесса. Положительные результаты определения аnti-Rubella-IgG при тестировании пуповинной крови или крови новорожденных надо трактовать с осторожностью, поскольку специфические IgG могут передаваться плоду от матери через плаценту.
Особенности инфекции. Краснуха — острое вирусное инфекционное заболевание, которое может протекать в типичной, стёртой и асимптомной формах. Вирус краснухи во внешней среде нестойкий, поэтому для заражения требуется достаточно длительный и тесный контакт с больным. Передача инфекции происходит воздушно-капельным путём и трансплацентарно (от матери к плоду). Болеют в основном дети 1 — 7 лет. При инфицировании беременной женщины возникают тяжёлые пороки развития или самопроизвольное прерывание беременности. При передаче воздушно-капельным путём вирус поражает эпителиальную ткань верхних дыхательных путей, попадает в кровяное русло, затем — в лимфатические узлы, где происходит его репликация. Инкубационный период длится 15 — 21 день.
У детей заболевание протекает относительно легко. Начинается с увеличения лимфатических узлов в области шеи и затылка, через 1 — 5 дней на лице появляется мелкопятнистая сыпь размером до 5 мм (не возвышающейся над поверхностью кожи). В течение суток сыпь распространяется сверху вниз на разгибательные поверхности конечностей, спину, ягодицы. Присоединяется незначительная лихорадка, катар верхних дыхательных путей. Через 1 — 3 дня элементы сыпи бесследно исчезают.
У взрослых краснуха протекает тяжелее, чаще развиваются осложнения. Самое частое — полиартрит, длящийся 1 — 2 недели. Энцефалит возникает реже (1:5000), однако летальность в этом случае составляет 20 — 40%. Энцефалит может предшествовать сыпи на 1 — 12 дней, но чаще развивается на 3 — 4 сутки появления сыпи.
При трансплацентарной передаче вирус поражает эндотелий капилляров плаценты, вызывая гипоксию плода, затем — эмбриональные ткани, где подавляет митотическую активность отдельных популяций клеток. Если первичное инфицирование краснухой происходит в течение первых 12 недель беременности, вирус переходит через плаценту и вызывает генерализованную и персистирующую инфекцию плода, которая почти всегда вызывает мультисистемное заболевание и врождённые пороки развития. При инфицировании в более поздние сроки беременности (13 — 16 недели и позже) частота развития дефектов у внутриутробно инфицированных младенцев снижается, но определённая опасность сохраняется вплоть до третьего триместра.
| Срок инфицирования | Пороки развития |
| 3 — 11 неделя | Центральная нервная система |
| 4 — 7 неделя | Орган зрения, сердце |
| 7 — 12 неделя | Орган слуха |
Особое значение лабораторная диагностика краснухи имеет у следующих категорий обследуемых:
| Категория | Причины |
| Женщины, при подготовке к беременности | 1. Латентное течение в детском возрасте (диагноза нет — иммунитет есть); 2. Ошибки дифференциальной диагностики краснухи (диагноз есть — иммунитета нет; 3. Решение вопроса о вакцинировании. |
| Беременные женщины | Врожденная краснуха, пороки развития, гипотрофия плода. |
| Взрослые | Тяжелое течение, осложнения. |
ВАЖНО! Краснуха входит в группу TORCH-инфекций (название образовано начальными буквами в латинских наименованиях — Toxoplasma, Rubella, Cytomegalovirus, Herpes), считающихся потенциально опасными для развития ребенка. В идеальном случае проконсультироваться с врачом и пройти лабораторное обследование на TORCH-инфекции женщине нужно за 2 — 3 месяца до планируемой беременности, поскольку в этом случае будет возможность предпринять соответствующие лечебные или профилактические меры, а также при необходимости в будущем сравнить полученные результаты исследований до беременности с результатами обследований во время беременности.
Источник
Краснуха – что это такое?
Краснуха — это острая вирусная инфекция, которая проявляется сыпью, интоксикацией и умеренным увеличением лимфатических узлов.
Выделяют следующие формы болезни:
- Приобретенную. Наблюдается типичная для краснухи симптоматика. Может быть легкой, среднетяжелой и тяжелой степени.
- Врожденную. Плод заражается от матери через плаценту. Болезнь вызывает серьезные пороки развития (расщелина верхнего неба, неразвитый головной мозг, патологически маленький череп, глухота и пр.).
- Атипичную (50% случаев краснухи). Бывает стертой и бессимптомной. В первом случае на коже больного не появляется сыпь. Наблюдается лишь кратковременное повышение температуры тела и увеличение околоушных/заднешейных лимфатических узлов. При бессимптомной атипичной краснухе вообще не возникают никакие симптомы заболевания. Определить заражение вирусом можно только с помощью серологического метода, то есть сдав иммуноферментный анализ крови.
Причины краснухи
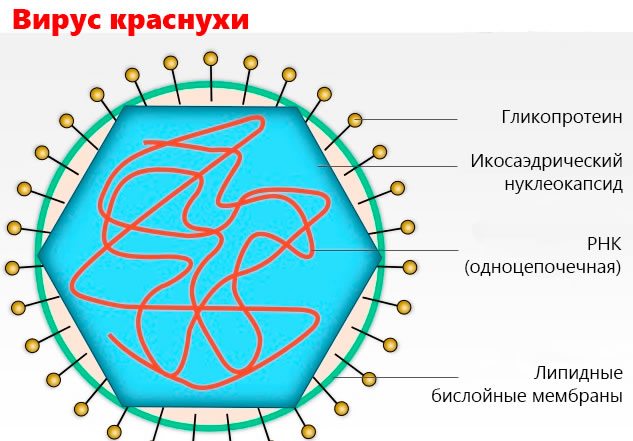
Краснуху вызывает вирус рода Rubivirus, семейства Togaviridae. Он плохо устойчив к факторам внешней среды, быстро разрушается под воздействием ультрафиолетового излучения/высоких температур. Замораживание РНК-содержащий вирус краснухи переносит хорошо. При комнатной температуре он остается жизнеспособным на протяжении нескольких часов.
Передача заболевания осуществляется зараженным человеком. При этом больной может даже не знать, что у него краснуха (речь о стертой форме). Он выделяет вирус в воздух за неделю до появления сыпи и на протяжении пяти-семи дней после этого. Новорожденные, зараженные краснухой, выделяют вирус не только со слюной, но и с мочой, фекалиями.
Помимо воздушно-капельного пути, болезнь передается и контактно-бытовым, например, при пользовании общей посудой, одеждой, полотенцами. Следует отметить, восприимчивость к вирусу краснухи у детей и взрослых высокая. Особенно подвержены негативному воздействию болезни женщины в возрасте от 20 до 30 лет. С учетом этого на этапе планирования беременности им рекомендуется сделать прививку.
Вирус краснухи проникает в организм через слизистые оболочки, реже — через поврежденную кожу. После он накапливается и размножается в лимфатических узлах, из-за чего они увеличиваются в размерах и воспаляются, становятся болезненными и отечными. Размножившись, РКН-содержащий вирус семейства Rubivirus стремительно распространяется с током крови, оседая в кожных покровах и лимфоузлах, вызывая иммунный ответ организма.
Антитела к краснухе, выработавшиеся у лиц, перенесших инфекцию, сохраняются на всю жизнь. Это значит, что вторичное заражение невозможно.
Симптомы краснухи у детей и взрослых
Инкубационный период при краснухе составляет 18-23 дня.
Признаки приобретенной краснухи у детей и взрослых
Приобретенная форма заболевания характеризуется следующими симптомами:
- Повышенная утомляемость, слабость, сонливость.
- Постоянные головные боли.
- Повышение температуры тела (в первые дни болезни температура может быть около 37° С, начиная с третьего дня — поднимается до 38-39° С).
- Боль/першение в горле, редкий сухой кашель.
- Ринит, затрудненное дыхание.
- Воспаление глаз (краснеет конъюнктива).
- Увеличение затылочных/заднешейных/околоушных лимфатических узлов. Болезненность лимфоузлов при надавливании.
- Сыпь бледного розового цвета. Диаметр пятнышек составляет от 2 до 5 мм. Они не сливаются друг с другом и имеют одинаковый размер, ровные края.
- Элементы сыпи при краснухе не возвышаются над здоровыми кожными покровами. Сначала они возникают на лице, шее, позже — на туловище, руках и ногах.
- Скопление розовых пятен обычно наблюдается на разгибательных поверхностях конечностей, спине и ягодицах.
Длится приобретенная краснуха от 4 до 7 дней. Уже через 1-3 дня после появления болячки начинают самостоятельно проходить. Обрабатывать их лекарственными составами не нужно.
Симптомы врожденной формы краснухи
Врожденная краснуха приводит к серьезным проблемам со здоровьем. Именно поэтому женщинам, которые заразились заболеванием на ранних сроках беременности, часто предлагают сделать искусственный аборт.
Плод, рожденный от инфицированной в первом триместре матери, может быть:
- Абсолютно глухим.
- С недоразвитыми веками, помутнением хрусталиков, глаукомой, плохим зрением.
- Гепатитом (воспаление печени).
- Воспалением легких.
- Увеличенными в размерах селезенкой и печенью.
- Пороками развития мочеполовой системы.
- Пораженным головным мозгом.
- Черепом слишком маленького размера.
- Нарушениями вестибулярного аппарата.
- Недостатком гормона роста.
- Сахарным диабетом первого типа.
- Болезнью Аддисона (нарушение выработки гормонов корой надпочечников).
- Недоразвитым скелетом.
- Расщелиной верхнего неба.
- Больными трубчатыми костями конечностей.
Дети с врожденной краснухой обычно имеют низкую массу тела и маленький рост. Они сильно отстают в физическом развитии от своих сверстников.
Среди главных признаков врожденной краснухи, по которым врачи могут заподозрить наличие проблемы:
- кровоизлияния в слизистые и кожные покровы;
- тромбоцитопеническая пурпура;
- повышенная кровоточивость десен;
- сильные носовые кровотечения;
- мозговые кровоизлияния (в особо тяжелых случаях).
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу.
Легче предупредить болезнь, чем бороться с последствиями.
Диагностика краснухи
Поставить диагноз краснухи дерматолог может, опросив пациента и осмотрев его кожные покровы. Но, если заболевание протекает в стертой форме, единственный способ определить его наличие — сдать анализ крови.
Во время беседы с больным врач уточняет:
- не был ли он в контакте с человеком, зараженным краснухой;
- были ли у него сухой кашель, насморк и сыпь;
- не беспокоили ли в последние дни болезненные и увеличившиеся в размерах лимфатические узлы.
Лабораторная диагностика краснухи
Общий анализ крови у больного краснухой показывает:
- пониженное количество белых кровяных телец (лейкоцитов);
- увеличение количества лимфоцитов (отвечают за выработку антител).
Также может проводиться анализ крови на выявление антител, вырабатываемых организмом в ответ на болезнетворный вирус. В этом случае забор крови осуществляется два раза (интервал должен составлять 2 недели). Если по результатам повторного анализа обнаруживается, что количество антител увеличилось, предварительный диагноз краснухи считается подтвержденным.
Инструментальная диагностика краснухи
При краснухе у беременной женщины назначается дополнительное УЗИ, во время которого врач-диагност смотрит, возникли ли пороки развития плода.
Дифференциальная диагностика краснухи
Краснуху нужно дифференцировать с:
- энтеровирусной болезнью;
- аденовирусной инфекцией;
- корью;
- розовым лишаем;
- крапивницей;
- инфекционным мононуклеозом;
- инфекционной эритемой.
Это обусловлено тем, что она имеет схожую симптоматику с названными заболеваниями.
Лечение краснухи
Краснуха — неопасная для здоровья инфекция. В большинстве случаев она может причинить серьезный вред только ребенку, рожденному от женщины, которая болела во время беременности. Специальных лекарств, используемых для лечения вируса, не существует.
При выраженной симптоматике врач может назначить больному только лекарственные препараты, направленные на улучшение его самочувствия:
- Антигистаминные таблетки (минимизируют аллергизацию организма).
- Противовоспалительные лекарства (показаны при высокой температуре тела).
- Глюкокортикоиды (гормоны). Используются, если у больного диагностирована тромбоцитопеническая пурпура. Направлены на снижение выраженности воспалительных реакций.
- «Гепарин» (используется в крайне тяжелых случаях, если терапия гормонами оказывается неэффективной).
- «Делагил». Лекарственный препарат, который подавляет иммунный ответ. Используется, если на фоне краснухи развился артрит.
Опасность краснухи для организма
Краснуха может протекать с осложнениями, которые являются следствием присоединения бактериальной инфекции.
Так, она может приводить к возникновению:
- воспаления легких;
- ангины;
- отита;
- тромбоцитопенической пурпуры;
- артрита.
У взрослых людей краснуха способна вызывать энцефаломиелит, энцефалит и менингоэнцефалит.
Краснуха и беременность — несовместимые понятия
Краснуха очень опасна для беременных женщин. Она приводит к задержкам развития плода и серьезным внутриутробным патологиям. Также никогда нельзя исключить смерть плода.
Риск заражения ребенка зависит от срока беременности. Так, если женщина заболела в первый месяц беременности, можно с 60% вероятностью предположить, что ребенок также заразится. Если симптомы заболевания проявились после 13-14 недели беременности, то риск заражения снижается до 7%.
Профилактика краснухи
Чтобы не заразиться краснухой, нужно избегать контакта с больными людьми. В развитых странах в качестве специфической профилактики используется вакцинация (прививка «Корь. Краснуха. Паротит»). В первый раз вакцина вводится ребенку в возрасте одного-полутора лет, второй — в шесть лет. После возможна ревакцинация девочек-подростков, а также женщин, планирующих беременность.
Экстренная профилактика краснухи состоит во введении контактным беременным женщинам и маленьким детям противокраснушного иммуноглобулина.
Лица, заразившиеся краснухой, должны быть изолированы на пять-семь дней (отсчет ведется с момента появления сыпи).
Источник