Краснуха у детей в носу
Инфекционная патология, вызванная вирусом, носит название краснуха. Болезнь не имеет разновидностей. Благодаря этому врачи уже давно знают о том, что такое краснуха и как она распространяется и нашли от нее лекарство, которое подходит для всех детей. Однако каждому родителю необходимо знать об типичных симптомах болезни у детей. Это поможет вовремя обратиться к специалисту и избежать появления опасных последствий.
Что такое краснуха?
 Вирус является высоко устойчивым микроорганизмом. Он снабжен двойной мембраной и собственной молекулой РНК. Это помогает его клеткам выжить даже в неблагоприятных условиях окружающей среды. Из-за этого нужно вовремя вакцинировать детей, так как самостоятельно иммунная система справиться с вирусом не способна. Обычно краснуха поражает детей в возрасте от 1,5 до 4 лет. Пик заболеваемости приходится на осенне-весенний период. В группу риска входят малыши, посещающие детский сад и школу, а также дети из интернатов.
Вирус является высоко устойчивым микроорганизмом. Он снабжен двойной мембраной и собственной молекулой РНК. Это помогает его клеткам выжить даже в неблагоприятных условиях окружающей среды. Из-за этого нужно вовремя вакцинировать детей, так как самостоятельно иммунная система справиться с вирусом не способна. Обычно краснуха поражает детей в возрасте от 1,5 до 4 лет. Пик заболеваемости приходится на осенне-весенний период. В группу риска входят малыши, посещающие детский сад и школу, а также дети из интернатов.
Также в группу риска попадают дети:
- которым не была сделана прививка;
- в чьих семьях были выявлены случаи заболевания краснухой.
Также медики отмечают факты врожденного присутствия у малыша клеток вируса.
Взрослые, кто не знает, как выглядит болезнь, могут набрать в поисковой строке запрос со словами: « фото краснуха». Так они смогут визуально представить, с чем они столкнулись.
Как проникает вирус?

 Попадая в организм он, проникает в лимфатические узлы и начинает там активно размножаться. Оттуда клетки вируса с током крови распространяются по всему организму. По мере увеличения концентрации вирусных клеток болезнь начинает выработку нейраминидазы, которая способна поражать нервные ткани человеческого организма.
Попадая в организм он, проникает в лимфатические узлы и начинает там активно размножаться. Оттуда клетки вируса с током крови распространяются по всему организму. По мере увеличения концентрации вирусных клеток болезнь начинает выработку нейраминидазы, которая способна поражать нервные ткани человеческого организма.
Медики отмечают, что существует несколько способов передачи вируса:
- Воздушно-капельный. Клетки вируса распространяются во время кашля и чихания, разговора и даже с дыханием больного человека.
- Через назофарингеальные выделения заболевшего человека.
- Через прямой контакт с больным человеком.
Как развивается краснуха, и какие симптомы ее у детей
Медики отмечают, что краснуха развивается в 3 этапа. Каждый из этапов имеет определенные признаки краснухи у детей:
- Инкубационный период. На этом этапе вирус проникает внутрь человеческого организма. Длиться этап до возникновения кожной сыпи. Начальные симптомы развития у малыша болезни: головные боли, заложенность носа, дискомфорт в области горла, мышцы и суставы ноют, боль в области затылочной части шеи.
Также начальные симптомы краснухи у детей заключаются в увеличении лимфатических узлов.
При этом активируется иммунная система, которая начинает более активно вырабатывать антитела. За 1-2 суток вирусные клетки полностью уничтожаются в кровном русле, но на данный момент они уже распространились по всему организму. Длительность инкубационного периода составляет от 16 до 22 суток. У некоторых людей этот период длиться от 10 до 24 дней. Более подробно изучить фото начальной стадии болезни родители могут в интернете.
Многих родителей интересует вопрос: « Когда ребенок, заболевший краснухой, становится опасным?». Специалисты отмечают, что за 5-8 дней до окончания инкубационного периода организм ребенка начинает вырабатывать клетки вируса в окружающую среду. В результате этого он становится потенциально опасным для других детей.
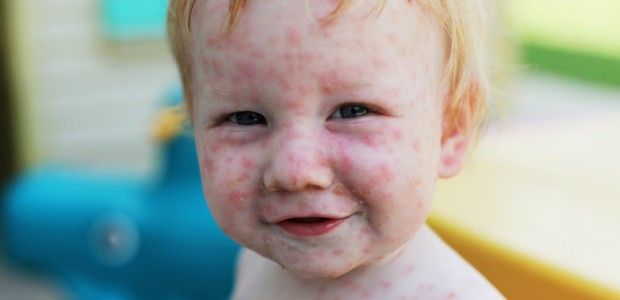
- Медики его называют « разгаром болезни». Он характеризуется резким увеличением температуры тела, появлением приступов непродуктивного кашля, заложенности носа, которая связана с отеком слизистой оболочки носа. Также данная стадия характеризуется распространением кожной сыпи, преимущественно за ушными раковинами и на коже головы. Это проявление представляет собой небольшие круглые пятна, которые располагаются на определенном расстоянии друг от друга. Сыпь появляется из-за того, что в кровь продолжают активно поступать антитела, выработанные организмом. Длительность этапа разгара заболевания длиться от 1 до 3 суток. Внешне малыш чувствует себя абсолютно нормально, но он может жаловаться на общее недомогание. Если развивается скрытая форма болезни, то высыпаний не проявится. Диагностируется болезнь только врачом, после сдачи пациентом анализа крови на антитела. Более подробно изучить фото симптомов скрытой формы краснухи у детей можно в интернете.
Важно помнить, что на этом этапе болезни ребенок является потенциально опасным для других детей.
Частый вопрос от родителей специалисту: « Чешется ли пятна краснухи?». Они отмечают, что кожные пятна не вызывают зуд и не оставляют след после исчезновения.
- Этап выздоровления. Вирусные клетки еще присутствуют в организме ребенка, но кожная сыпь начинает пропадать. Данный период длиться от 12 до 14 дней. По истечению двух недель ребенок полностью выздоравливает.
Важно помнить, что ребенок считается потенциально опасным для окружающих детей за 1 неделю до и 1 неделю после появления кожной сыпи. После выздоровления у ребенка появляется иммунитет к краснухе на всю жизнь.
Как выглядит краснуха у детей фото?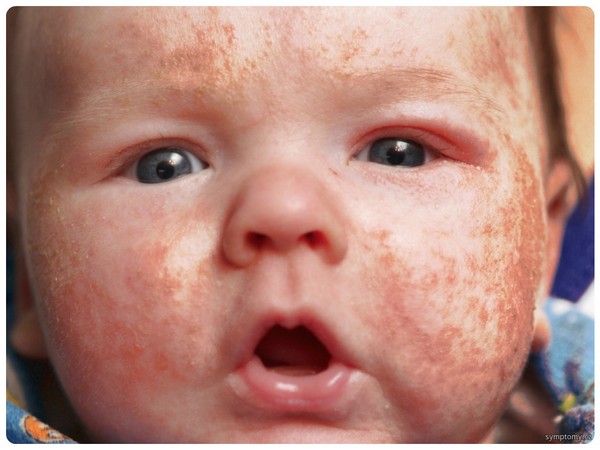
Большинство родителей при появлении признаков болезни путают ее с обычной простудой. И это не удивительно: по фото симптомы недуга очень схожи с симптомами других заболеваний. Для постановки точного диагноза рекомендуется обратиться к опытному специалисту. В интернете можно встретить большое количество разнообразных фотографий. На них хорошо видны кожные проявления и припухшие лимфатические узлы.
Важно помнить, что ответить на вопрос: « Как проявляется краснуха?», — ответит опытный специалист.
Как распространяется сыпь?
Начальная стадия развития болезни характеризуется появлением высыпаний около ушей: на передней стенки шеи, на щеках и на носогубном треугольнике. По истечению 1-2 дней высыпания начинают проявляться на верхнем плечевом поясе, спине, животе, в паху и бедрах. На 3 день они становятся менее заметными и исчезают.
Одним из самых излюбленных мест кожной сыпи являются ягодицы, внутренняя поверхность бедра и разгибательные части предплечий. Сыпь никогда не захватывает ладони и ступни ног. Обычно продолжительность высыпаний составляет от 3 дней до 1 недели. После этого сыпь при краснухе не появляется, общее состояние здоровья ребенка нормализуется, у него появляется аппетит. Кашель, заложенность носа и боли в области горла исчезают. По истечению 14-18 дней приходят в норму лимфатические узлы. По фото в интернете хорошо видно поверхность кожи больного. На ней не остается никаких заметных следов после полного выздоровления.
Диагностика
При краснухе у детей берутся анализы крови, и изучается эпидемиологический статус в регионе его проживания. Это помогает выявить болезнь на ранней стадии.
Также проверяется информация о вспышках или эпизодических случаях появления болезни в образовательном учреждении. Оно закрывается на карантин. Во время осмотра врач изучает верхнее небо, гортань и зев пациента на наличие высыпаний. Также ребенку ощупывают лимфатические узлы. Если высыпаний нет, то малыша отправляют на сдачу серологического анализа крови и мочи. Для того чтобы исключить появление осложнений ребенку делают ЭКГ и рентген диагностику легких.
Важно помнить, что если в анализе крови показатель титра антител превышает норму в 4 и более раз, то диагноз можно поставить точный.
По фото краснуху у детей может выявить только опытный специалист.
Почему опасна краснуха у ребенка младшего возраста?
Медики отмечают, что краснуха у грудничка встречается крайне редко и ее появление требует тщательного внимания доктора. Она очень опасна для новорожденного ребенка. Это связано с тем, что во время беременности женщина передает ребенку определенный набор антител к тем заболеваниям, с которыми ее организм сталкивался ранее. Но не редко бывает так, что с краснухой организм матери ранее не встречался. Из-за этого новорожденный, заболевший краснухой, может сильно от нее пострадать: болезнь быстро перейдет в тяжелую форму, у него будут появляться судороги и диссеминированная свертываемость крови. Больного ребенка следует незамедлительно отправить в инфекционный стационар.
Как вылечить краснуху в домашних условиях?
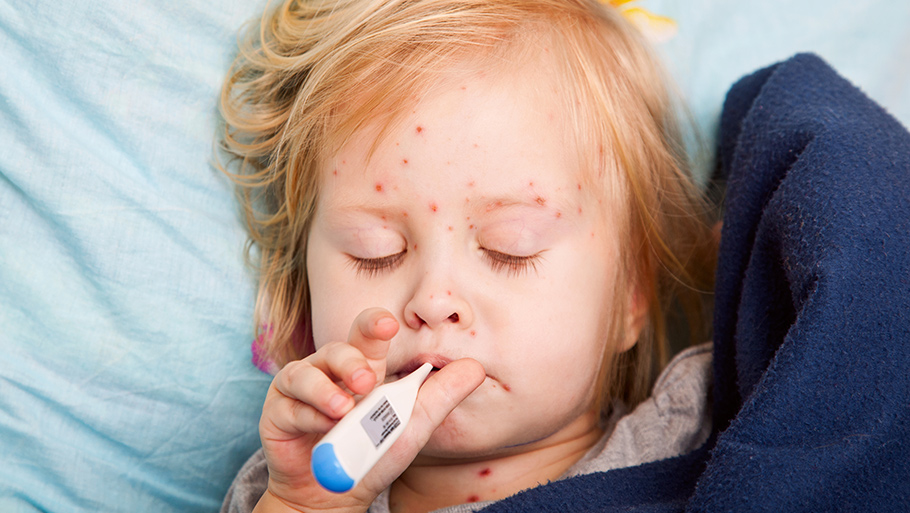 Легкая форма краснухи лечится дома. Для этого медики рекомендуют родителям выполнять следующие несложные рекомендации:
Легкая форма краснухи лечится дома. Для этого медики рекомендуют родителям выполнять следующие несложные рекомендации:
- Изолировать ребенка на 3 недели.
- Соблюдать постельный режим на протяжении 1 недели.
- Пищу ребенку давать дробно. В рационе малыша должны быть: кисломолочные продукты, мясо и рыба мелкого помола, яйца.
- Давать ребенку больше жидкости. Объем жидкости в день должен быть не менее 2 литров. Также воду можно заменить минеральной водой без газа или Регидроном.
Для того чтобы снять неприятные симптомы и снизить риск появления опасных последствий врачи назначают следующие лекарственные препараты:
- Аскорутин. Дозировка 500мг, 3 раза в день. Он помогает снять ДВС-синдром.
- Но-Шпу, детский Нурофен и Парацетамол. Они помогают избавиться от головной боли, ломоты в теле и снижают температуру тела.
Важно помнить, что кожную сыпь смазывать ничем не нужно.
- Диазолин, Кларитин, Фенистил, Тавегил и Супрастин назначают для снижения интенсивности высыпаний и снятия кожного зуда.
В том случае, если во время краснухи у ребенка появился ангина, пневмония или лимфаденит, то ему могут быть назначены антибиотики.
Важно помнить, что появление у ребенка судорог, повышения температуры тела до критических отметок и появление признаков поражения нервной системы являются показателями для экстренной госпитализации больного.
Осложнения
Коревая краснуха является заболеванием, которое очень легко переносится в детском возрасте. В редких случаях у ребенка могут появляться такие осложнения как:
- ангина и воспаление легких;
- бронхит, менингит и энцефалит.
Профилактика краснухи
Медики отмечают, что все профилактические мероприятия подразделяются на активные и пассивные:
- Активные меры включают в себя своевременную вакцинацию младенцев. Первая прививка ставится в возрасте 1 года. Далее повторно она проводится в 6-7 лет. До 28 иммунитет сохраняется. Также прививку следует делать женщинам старше 30 лет, которые желают завести ребенка.
- Пассивные меры включают в себя обучение ребенка определенному поведению в критических ситуациях и правилам личной гигиены.
Таким образом, изучив какими симптомами, характеризуется краснуха у детей можно точно понять, как осуществляется лечение и ее профилактика. Благодаря этому риск появления опасных осложнений снижается несколько раз.
Видео
Источник
Краснуха – это вирусная инфекция, которая поражает преимущественно детей. Характеризуется красными высыпаниями на теле и ухудшением общего самочувствия. Общая симптоматика довольно схожа с другими заболеваниями (корью, гриппом и скарлатиной), что усложнят процесс постановки диагноза. Передается преимущественно воздушно-капельным путем, чем обусловлена ее высокая заразность и эпидемиологичность. Дети, больные краснухой, изолируются, а группы, где постоянно пребывал больной, закрываются на карантин. После перенесенной болезни в организме остаются антитела, поэтому риск повторного заражения ничтожно мал. Как проявляется заболевание и какие методы лечения применяются для ее устранения?
Инкубационный период краснухи
Вирус краснухи распространяется по воздуху, куда попадает при кашле или чихании больного человека. Микроорганизмы выделяются в небольшим количестве, однако они достаточно устойчивы к воздействиям окружающей среды и дезинфицирующим средствам, поэтому надолго сохраняют жизнедеятельность.
Главная опасность заболевания – достаточно длительный инкубационный период, который составляет 10-24 дней. В течение этого времени у ребенка отсутствуют признаки заболевания, при этом он является распространителем инфекции и способен заразить большое количество людей.
Симптомы краснухи у детей
Развитие краснухи начинается с общего ухудшения самочувствия. Ребенка мучают головные боли, слабость в мышцах, озноб и незначительное повышение температуры. Происходит увеличение лимфатических узлов, в частности, в области шеи и на затылке. Их пальпация может вызывать боль или дискомфортные ощущения.
Дополнительно могут наблюдаться симптомы острого респираторного заболевания: насморк, кашель и осиплость голоса. При этом данные признаки выражены не очень ярко.
Спустя несколько дней появляется главный симптом болезни – высыпания на коже. В первую очередь сыпь покрывает лицо и область за ушами, постепенно распространяясь на спину, ягодицы и ноги. Высыпания имеют красный оттенок и напоминают небольшие пятна до 5 мм в диаметре. В некоторых случаях они сливаются в единый конгломерат, покрывая всю площадь кожных покровов на определенном участке. Неосведомленный человек, не сталкивающийся ранее с недугом, может спутать его проявления с корью или скарлатиной.
Высыпания проходят через несколько дней. При этом на теле не остается шелушения, пигментации или других следов.
В большинстве случаев болезнь у детей протекает достаточно благополучно. Осложнения возникают крайне редко, как правило, при присоединении вторичной инфекции или при наличии серьезныххронических заболеваний. Как правило, наблюдается менингит, энцефалит, бронхит или пневмония.
Диагностика заболевания
Для постановки точного диагноза обязательно требуется консультация педиатра. Диагностика включает сдачу общего анализа крови и проведение серологического исследования на выявления антител к краснухе.
Важно правильно дифференцировать краснуху от других вирусных инфекций:
- В отличие от кори, недуг не вызывает сильное повышение температуры и появление ярко выраженных признаков интоксикации. Может наблюдаться слабо выраженный кашель и воспаление конъюнктивы. Высыпания появляются практически одновременно, а не поэтапно, как при кори.
- При краснухе лимфатические узлы увеличиваются незначительно, тогда как при мононуклеозе наблюдается их значительное увеличение в размерах. При этом отсутствуют признаки гнойной ангины, а печень и селезенка сохраняют свои нормальные физиологические размеры.
- В отличие от скарлатины, при краснухе высыпания имеют достаточно крупные размеры и локализуются по всему телу.
Лечение краснухи у детей
В медицине отсутствует единый протокол лечения краснухи у детей. Как правило, применяется симптоматическая терапия, например, снижение температуры тела при помощи жаропонижающих, если показатели достигли отметки в 38 градусов, что бывает крайне редко (Нурофен, Панадол, Парацетомол детский и др.). Для облегчения общей симптоматики может назначаться прием антигистаминных средств (Супрастин, Лоратадин, Даизолин и др.).
Ребенок, больной краснухой, изолируется. Ему показан постельный режим с максимальным ограждением от физической активности и психоэмоциональных переживаний. Важно регулярно проветривать помещение, проводить влажную уборку и выполнять смену постельного и нательного белья.
Для ускорения процесса выздоровления необходимо обеспечить сбалансированное питание, добавив в рацион продукты, богатые витаминами и полезными нутриентами, а также достаточное поступление жидкости. В некоторых случаях может назначаться прием витаминно-минеральных комплексов для поддержания иммунитета. Продолжительность острого периода составляет в среднем 3-7 дней.
Единым методом профилактики краснухи является вакцинация, которая проводится согласно общему графику. Прививка комплексная и включает также вакцину от кори и паротита.
Краснуха – инфекционное заболевание, которое характеризуется высокой заразностью, благоприятным течением и редким развитием осложнений. Дабы предотвратить развитие болезни следует своевременно проводить вакцинацию, а также избегать контакта с больными людьми.
Источник
Краснуха у детей является одним из наиболее распространенных инфекционных заболеваний. По ряду признаков это заболевание имеет сходство с корью. Чаще всего протекает достаточно легко, но приятного в этом мало. Осложнения не отличаются массовостью, однако могут создать проблемы.
Вирус, в основном, передается воздушно капельным путем, однако может быть передан внутриутробно заболевшей беременной женщиной. Если рождение ребенка прошло без последствий, то следующий этап возможностей инфицирования приходится на промежуток от одного года, до семи лет. В последующие годы риск заболевания уменьшается.
Что такое краснуха
Краснуха – это острое заболевание инфекционного генеза, отличающееся воздушно-капельным механизмом инфицирования и поражающее преимущественно пациентов младшего возраста (краснуха у взрослых встречается гораздо реже).
Внимание. Наиболее восприимчивы к инфекции дети, не имеющие специфического иммунитета. У таких детей заболеваемость доходит до 90%.
Возбудителем краснухи является Rubella virus (относится к роду Rubivirus, который входит в семейство Togaviridae). К характеристикам вируса Rubella следует отнести слабую устойчивость жизни во внешней среде. Однако он способен выжить длительное время при низких температурах, вплоть до замороженного состояния.
Заболеваемость краснухой значительно повышается в период смены сезонов.
Главными симптомами краснухи являются мелкопятнистые высыпания, увеличенные лимфоузлы (преимущественно затылочные, подчелюстные, зашейные и т.д.), а также умеренно выраженная лихорадочная и интоксикационная симптоматика.
Внимание. Краснуха при беременности сопровождается высокими рисками внутриутробного инфицирования, самопроизвольного прерывания беременности или развития у малыша врожденных пороков развития.
Код краснухи по МКБ10 В06. При наличии осложнений заболевание кодируется как В06.8. Неосложненные формы краснухи кодируются В06.9.
Эпидемиология заболевания
 Вирус краснухи отличается низким уровнем устойчивости к воздействию факторов окружающей среды. Он в течение тридцати секунд погибает при воздействии ультрафиолетового облучения и в течение двух минут при кипячении.
Вирус краснухи отличается низким уровнем устойчивости к воздействию факторов окружающей среды. Он в течение тридцати секунд погибает при воздействии ультрафиолетового облучения и в течение двух минут при кипячении.
В условиях низких температур вирус может долго сохранять жизнеспособность и активность. С этим связано то, что вспышки краснухи регистрируются преимущественно в холодное время года (зима-весна).
Источником краснушных вирусов являются больные краснухой (в том числе и пациенты с бессимптомными и стертыми формами болезни) или здоровые носители вируса.
Справочно. Активное выделение краснушного вируса начинается за семь (иногда за 10-14) дней до появления краснушной сыпи и продолжается на протяжении двадцати одного дня после завершения периода подсыпаний.
У малышей с диагнозом «врожденная краснуха», вирусы могут выделяться с мочой, калом и частичками мокроты до двух лет после рождения.
Передача вируса осуществляется воздушно-капельно и трансплацентарно (во время беременности).
Естественная восприимчивость людей к краснушным вирусам крайне высокая. Заражение происходит даже при коротком контакте с пациентом.
Справочно. Максимальный уровень естественной восприимчивости отмечается у невакцинированных малышей от года до девяти лет.
Дети младше шести месяцев, рожденные от вакцинированных или ранее болевших краснухой матерей, обладают иммунитетом к данному заболеванию.
После перенесенной инфекции у пациента происходит формирование стойкого и пожизненного иммунитета. Повторные случаи краснухи регистрируются в единичных случаях.
Внимание. Краснуха после прививки возникнуть может, поскольку в течение семи – десяти лет происходит снижение напряженности иммунитета. Однако, вакцинированные пациенты переносят болезнь в стертых или легких формах.
Будущим мамам необходимо выполнить анализ на антитела к краснухе. При отсутствии иммунитета к данному заболеванию, женщинам рекомендована прививка от краснухи (минимум за три месяца, до планируемого зачатия).
Вакцина от краснухи может вводиться в виде моновакцины или в составе прививки КПК (корь-краснуха-паротит).
Краснуха у детей – профилактика
 Проведение плановой профилактики краснухи и других управляемых инфекционных патологий (инфекционные болезни, против которых существуют прививки) играет важную роль в предупреждении появления вспышек заболевания.
Проведение плановой профилактики краснухи и других управляемых инфекционных патологий (инфекционные болезни, против которых существуют прививки) играет важную роль в предупреждении появления вспышек заболевания.
Планово вакцина против краснухи проводится в составе КПК детям в двенадцать месяцев и повторно – в шесть лет. При отсутствии у пациента плановой вакцинации, прививку от краснухи рекомендовано выполнять всем девочкам старше тринадцати лет, не болевшим ранее краснухой.
Справочно. Вакцинацию выполняют живой аттенуированной вакциной. В качестве моновакцины (только краснуха) чаще всего используется французская вакцина Рудивакс, в качестве поливакцины (корь-краснуха-паротит) – бельгийская прививка Приорикс.
Вакцинация от данного заболевания не проводится:
- пациентам с подтверждено высоким уровнем антител к вирусу краснухи;
- беременным женщинам;
- пациентам с индивидуальной непереносимостью компонентов вакцины;
- лицам с острыми патологиями соматического или инфекционного генеза.
Пациентам с иммунодефицитными состояниями вакцина может вводиться только после проведения комплексного обследования и консультации иммунолога.
Внимание! Прививку от краснухи не рекомендовано выполнять детям младше года жизни, так как у данной категории пациентов могут сохраняться материнские антитела, и вакцинация может оказаться неэффективной.
После введения вакцины развитие специфического иммунитета происходит в течение пятнадцати суток от постановки прививки.
Как правило, вакцинация против возбудителя краснухи переносится хорошо. Нежелательные эффекты развиваются крайне редко.
Побочные воздействия от введения моновакцины могут проявляться лихорадочной симптоматикой, экзантемой, лимфоаденопатией.
Неспецифическая профилактика краснухи
Неспецифические профилактические мероприятия заключаются в ограничении контактов с больными краснухой, а также изоляции пациентов с краснухой на пять дней от момента появления у них сыпи.
В проведении дезинфекции и разобщении контактировавших с больным лиц нет необходимости.
Как развивается краснуха
 Внедрение краснушных вирусов осуществляется в слизистых, выстилающих респираторный тракт. Массивное поступление вирусов в кровь (вирусемия) наблюдается уже в периоде инкубации.
Внедрение краснушных вирусов осуществляется в слизистых, выстилающих респираторный тракт. Массивное поступление вирусов в кровь (вирусемия) наблюдается уже в периоде инкубации.
Дальнейшее размножение вирусных частиц происходит в тканях лимфатических узлов (на данном этапе заболевания происходит развитие полиаденопатии), также в кожных покровах (следствием этого является развитие сыпи).
Справочно. С током крови, краснушные вирусы могут преодолевать гематоэнцефалический и плацентарные барьеры. Риски для плода при краснухе у беременных зависят от триместра, на котором произошло инфицирование.
На поздних сроках чувствительность плода к вирусу краснухи ниже, чем на ранних сроках беременности.
Краснуха – симптомы у детей и взрослых
Классическая краснуха у детей и взрослых протекает с развитием специфических синдромов:
- интоксикационного;
- лимфоаденопатического;
- респираторного;
- лихорадочного;
- экзантемного.
Интоксикационный синдром при краснухе у взрослых и детей проявляется появлением недомогания, слабости, вялости, головных болей, артралгии и миалгии, тошноты и снижения аппетита.
Лихорадочная симптоматика характеризуется повышением температуры, появлением озноба.
Поражение респираторного тракта проявляется катаральной симптоматикой. Больных беспокоит легкий насморк, редкий кашель. Также часто отмечается умеренная гиперемия задней стенки глотки.
Внимание. Следует отметить, что чем старше ребенок, тем чаще у него наблюдается выраженнае катаральная симптоматика (кашель и насморк). У пациентов младшего возраста, кашель и насморк могут отсутствовать.
Кашель при краснухе у детей сухой, непродуктивный. При развитии ринита отмечается чихание, заложенность носа и отхождение из носовых ходов жидкого, прозрачного содержимого.
В единичных случаях, при краснухе у детей отмечаются единичные геморрагические элементы на слизистой ротоглотки и бледно-розоватые пятнышки на слизистых мягкого неба (пятнышки Форхгеймера).
Справочно. Конъюнктивит при краснухе у детей и взрослых проявляется воспалительной гиперемией конъюнктивы, легкой припухлостью век, болями в глазах, увеличением чувствительности к яркому свету, усиленным слезотечением и т.д.
 Поражение лимфоузлов при краснухе у детей и взрослых является обязательным симптомом заболевания. Лимфоаденопатия часто появляется не только до возникновения сыпи при краснухе, но и до появления катаральной симптоматики.
Поражение лимфоузлов при краснухе у детей и взрослых является обязательным симптомом заболевания. Лимфоаденопатия часто появляется не только до возникновения сыпи при краснухе, но и до появления катаральной симптоматики.
Нормализация размеров лимфатических узлов начинается через несколько суток после исчезновения сыпи.
Справочно. При краснухе у детей поражаются преимущественно затылочные и заднешейные лимфатические узлы. Также в воспалительный процесс часто вовлекаются подчелюстные лимфатические узлы. При тяжелом течении краснухи возможно развитие генерализованной лимфоаденопатии (увеличение всех групп лимфатических узлов).
Лимфатические узлы при краснухе у детей не спаянные, умеренно болезненные или безболезненные при пальпации, плотные, подвижные. Синдром флюктуации (признак нагноения) отсутствует.
Кожа над воспаленными лимфатическими узлами не изменена. Отек окружающих мягких тканей не наблюдается. Размер лимфатических узлов может варьировать от одного до двух сантиметров в диаметре (более выраженное увеличение лимфатических узлов наблюдается крайне редко).
Лимфоаденопатия при краснухе у детей и взрослых носит доброкачественный характер. Нагноение не характерно и может отмечаться в единичных случаях, при присоединении вторичной бактериальной инфекции у пациентов с иммунодефицитными состояниями.
В таком случае пораженный лимфатический узел становится резко болезненным, появляется размягчение в центре и синдром флюктуации при пальпации. Кожа над лимфоузлом гиперемирована и напряжена.
Справочно. Наряду с синдромом поражения лимфатических узлов, одним из обязательных и наиболее специфичных симптомов заболевания является синдром краснушной экзантемы (экзантема – сыпь).
Сыпь при краснухе носит мелкопятнистый (реже крупнопятнистый или пятнистопапулезный) характер. Диаметр мелкопятнистых высыпаний составляет пять-семь миллиметров.
Сливная сыпь наблюдается при тяжелом течении заболевания. Сыпь при краснухе у детей и взрослых плоская и располагающаяся на фоне негиперемированных кожных покровов.
Справочно. Первые краснушные элементы экзантемы возникают на коже лица, волосистой части головы и за ушами. Далее они поражают все тело. Высыпания при краснухе распространяются быстро, создавая впечатление «одномоментности» появления сыпи на всем теле.
Наиболее обильные краснушные высыпания локализуются на коже разгибательных поверхностей конечностей, спины, поясницы и ягодиц.
Кожа ладонных и подошвенных поверхностей свободна от высыпаний.
В единичных случаях, помимо классической краснушной сыпи могут отмечаться единичные петехиальные высыпания (мелкие подкожные кровоизлияния).
Сыпь при краснухе у детей и взрослых бледнеет на вторые-третьи сутки заболевания, без последующей гиперпигментации и шелушений.
Атипичное течение инфекции
У вакцинированных пациентов заболевание чаще всего протекает в стертых или бессимптомных формах.
При бессимптомном течении заболевания у пациента полностью отсутствуют признаки краснухи. Выявить заболевание можно, только проведя анализ на краснуху (противокраснушные IgM-антитела в крови). Выявление бессимптомной краснухи возможно при обследовании контактных лиц в очаге заболевания.
Справочно. При стертых формах заболевания, высыпания могут полностью отсутствовать или появляться в виде единичных пятнышек. Основными симптомами стертой краснухи у детей и взрослых являются катаральные проявления и умеренная лимфоаденопатия (также может отсутствовать или быть слабовыраженной).
Краснуха – симптомы у взрослых
Основные симптомы заболевания у детей и взрослых не отличаются. У вакцинированных взрослых пациентов заболевание также протекает преимущественно в стертых или бессимптомных формах.
В связи с этим, необходимо подчеркнуть важность обследования на антитела к краснухе для женщин, планирующих беременность. Поскольку в случае контакта с больной краснухой женщина, перенесшая заболевание в бессимптомной форме, может не знать о рисках развития врожденных патологий у плода.
Справочно. У невакцинированных взрослых пациентов заболевание может протекать в тяжелой форме, сопровождаясь появлением обильной сливной сыпи, болей в суставах, выраженной лихорадки и интоксикации, генерализованной лимфоаденопатии.
Осложнения краснухи
 В большинстве случаев, заболевание характеризуется доброкачественным течением и редко сопровождается развитием осложнений. Наибольшую опасность краснуха представляет для женщин, вынашивающих ребенка и иммунодефицитных больных.
В большинстве случаев, заболевание характеризуется доброкачественным течением и редко сопровождается развитием осложнений. Наибольшую опасность краснуха представляет для женщин, вынашивающих ребенка и иммунодефицитных больных.
У невакцинированных взрослых, наиболее частыми осложнениями являются доброкачественные артриты, исчезающие через несколько дней после исчезновения сыпи. Деформации суставов, гнойного воспаления суставов и суставных сумок, а также ограничения подвижности суставов не наблюдается.
В более редких случаях, заболевание может осложняться тромбоцитопеническими пурпурами, невритами, полиневритами, синуситами (за счет активации вторичной бактериальной флоры), нефритами и т.д.
Внимание. Наиболее тяжелым осложнением краснухи является краснушный энцефалит. Данное состояние сопровождается развитием судорожной симптоматики, параличей, коматозными состояниями и т.д. При отсутствии своевременного лечения краснушный энцефалит может стать причиной летального исхода.
При врожденных типах болезни возможно развитие подострого краснушного энцефалита.
Дифференциальная диагностика
Диф.диагностика выполняется с такими болезнями как:
- мононуклеоз;
- корь;
- псевдотуберкулез;
- энтеровирусная инфекция;
- токсикоаллергический дерматит;
- ОРВИ и грипп (с данными заболеваниями диф.диагностика проводится при стертых формах либо на этапе катаральных проявлений).
Диагностика заболевания
Диагноз выставляется на основании:
- специфической клинической симптоматики (краснушная сыпь, лимфоаденопатии, лихорадка, катаральная симптоматика и т.д.);
- данных эпидемического анамнеза (контакты с инфицированными);
- результатов специфической диагностики (ИФА, РТГА, ПЦР и т.д.).

Краснуха – лечение у детей и взрослых
Как правило, для лечения краснухи госпитализация не требуется. 
Лечению в стационарах подлежат:
- иммунодефицитные больные;
- дети первых лет жизни;
- лица, с тяжелым течением инфекционного процесса и высокими рисками осложненного течения болезни;
- пациенты с сердечными пороками, сахарным диабетом, заболеваниями органов зрения и слуха;
- пациенты с подозрением на краснушный энцефалит.
При легком течении заболевания специфической терапии не требуется.
Пациенту показана щадящая и обогащенная витаминами пища, обильное теплое питье и постельный режим. Дополнительно могут назначаться поливитаминные препараты.
Справочно. Пациентам с тяжелым течением заболевания могут назначаться препараты интерферонов и индукторов интерферонов. При развитии энцефалитов назначают глюкокортикостероидные средства, ноотропы, противосудорожную и диуретическую терапию, корректировку гемостаза и т.д.
При выраженной лихорадке показан прием жаропонижающих средств (нимесулид, парацетамол и т.д.).
При развитии вторичных бактериальных осложнений назначают антибактериальную терапию.
Источник

